Особенности течения беременности и родов при анемиях
Государственное
автономное профессиональное образовательное учреждение Республики Башкортостан
«Бирский
медико-фармацевтический колледж»
КУРСОВАЯ РАБОТА
Особенности течения беременности и
родов при анемиях
Исполнитель: Мухаметова Гульназ
студентка 4 курса,
м/с ком Б группы
Бирск 2014
Содержание
Введение
Глава 1. Анемии при беременности и родов
.1 Этиология и патогенез
.2 Степени тяжести анемии и проявления анемии
.3 Чем опасна анемия во время беременности?
.4 Диагностика и лечение
.5 Принципы терапии
.6 Течение и ведение беременности и родов
1.7 Железодефицитная
анемия и беременность
Вывод по теоретической части
Глава 2. Исследование анемии при беременности и родов
.1 Материалы и методы исследования
.2 Результаты исследования и обсуждение
Заключение
Список литературы
Введение
Актуальность исследования:
Анемия осложняет течение беременности и родов, влияет на развитие плода.
Даже при скрытом дефиците железа у 59 % женщин отмечается неблагоприятное
течение беременности и родов.
Особенности течения беременности при анемии.
. Угроза прерывания беременности (20- 42%).
. Ранний токсикоз (29 %).
. Гестоз (40 %).
. Артериальная гипотония (40 %).
. Преждевременная отслойка плаценты (25- 35 %).
. Фетоплацентарная недостаточность, синдром задержки развития плода (25
%).
. Преждевременные роды (11-42 %).
Особенности течения родов и послеродового периода при анемии.
. Преждевременное излитие околоплодных вод.
. Слабость родовой деятельности (10-37 %).
. Преждевременная отслойка плаценты.
. Атоническое и гипотоническое кровотечение в последовом и раннем
послеродовом периоде (10-51,8 %).
. ДВС-синдром и коагулопатические кровотечения (хроническая и подострая
форма ДВС-синдрома, гипофункция тромбоцитов, укорочение АЧТВ, увеличение
протромбинового индекса).
. Гнойно-септические заболевания в родах и послеродовом периоде (12 %).
. Гипогалактия (39 %).
. Антенатальная и интранатальная гипоксия плода.
Перинатальная смертность при анемии составляет от 4,5 до 20,7 %.
Врожденные аномалии развития плода имеют место в 17,8 % случаев.
Анемии, осложняющие течение беременности, являются частой патологией. Они
выявляются у 15-20% беременных. Различают 2 группы анемий: диагностируемые во
время беременности и существовавшие до наступления ее. Чаще всего наблюдаются анемии,
возникшие при беременности.
У большинства женщин к 28-30-недельному сроку физиологически протекающей
беременности развивается анемия. Подобные изменения картины красной крови, как
правило, не отражаются на состоянии и самочувствии беременной.
Истинные анемии беременных сопровождаются типичной клинической картиной и
оказывают влияние на течение беременности и родов.
Причины возникновения. Анемии беременных являются следствием многих
причин, в том числе и вызванных беременностью: высокий уровень эстрогенов,
ранние гестозы, препятствующие всасыванию в желудочно-кишечном тракте элементов
железа, магния, фосфора, необходимых для кроветворения.
Цель: Рассмотреть анемию при течении беременности и родов.
Задачи:
. Изучить этиология и патогенез анемии
. Рассмотреть степени тяжести анемии и проявления анемии
. Изучить течение и ведение беременности и родов
4. Рассмотреть железодефицитная анемия и беременность
. Рассмотреть материалы и методы исследования
Объект исследования: Особенности течения беременности и родов.
Предмет исследования: Особенности течения беременности и родов при
анемиях.
Глава 1. Анемии при беременности и родов
.1 Этиология и патогенез
Анемии беременных являются следствием многих причин, в том числе и
вызванных беременностью: высокий уровень эстрогенов, ранние гестозы,
препятствующие всасыванию в желудочно-кишечном тракте элементов железа, магния,
фосфора, необходимых для кроветворения. Одной из основных причин развития
анемии у беременных считают прогрессирующий дефицит железа, который связывают с
утилизацией железа на нужды фетоплацентарного комплекса, для увеличения массы
циркулирующих эритроцитов. Однако достаточный запас железа у большинства женщин
детородного возраста отсутствует; уменьшается с каждыми последующими родами,
особенно осложненными кровотечениями и развитием постгеморрагических
(железодефицитных) анемий. Отсутствие запасов железа в организме женщин может
быть связано с недостаточным содержанием его в обычной диете, со способом
обработки пищи и потерей необходимых для усвоения витаминов (фолиевой кислоты,
витаминов В12, В6, С); с отсутствием в рационе достаточного количества сырых
овощей и фруктов, белков животного происхождения (молока, мяса, рыбы).
Все перечисленные выше факторы могут сочетаться между собой и приводить к
развитию истинных железодефицитных анемий беременных, на фоне которых у 40 %
женщин развиваются ОПГ -
гестозы. Анемию беременных связывают с нарушением механизма перикисного
окисления липидов. К развитию анемий предрасполагают острые инфекционные
заболевания, грипп, желудочно-кишечные заболевания, тонзиллит, гайморит,
гипотензия, у некоторых -
позднее начало менструаций, самопроизвольные аборты, преждевременные роды.
Анемии чаще возникают у повторнобеременных во II половине беременности.
1.2 Степени тяжести анемии и проявления анемии
Тяжесть течения анемии определяется по уровню гемоглобина в
периферической крови. Различают 3 степени тяжести:
I.
Гемоглобин 100-91
г/л, эритроциты 3,6-3,2 *1012/л.
II. Гемоглобин 90-71 г/л, эритроциты
3,2-3,0 * 1012/л.
III. Гемоглобин меньше 70 г/л, эритроциты
меньше 3,0Ч1012/л
Характеризуется бледностью кожных покровов и слизистых, сухостью кожи,
ломкостью ногтей, учащением пульса. Симптомы, связанные с нарушением трофики
тканей: трещины на ладонях, пятках, ломкость волос и их выпадение, сглаженность
сосочков языка, трещины на губах, стоматит - они свидетельствуют о длительности анемии, препятствующей
развитию беременности. Может возникнуть анемическая миокардиодистрофия, которая
может приводить к острой сердечно-сосудистой недостаточности.
У беременных, страдающих анемией даже легкой степени, снижается уровень
общего белка в крови. Это приводит к развитию фетоплацентарной недостаточности,
которая клинически проявляется в 20% случаев внутриутробной гипотрофией плода,
в 10% - невынашиванием беременности. Дети
1-го года жизни у женщин с анемией беременности заболевают ОРВИ чаще в 10 раз,
чем у здоровых женщин, часто возникают энтероколит, пневмония, аллергическая
настороженность в виде экссудативного диатеза. Особенности течения беременности
и родов. Часто тяжелая степень анемии развивается у много- и часторожаюших
женщин. Частота поздних гестозов при анемии у беременных 29%. Гипопротеинемия - снижается уровень белков.
Увеличивается процент преждевременных родов. Мертворождаемость - 11,5% за счет антенатальной гибели
плода. В родах при анемии у беременных акушерские кровотечения встречаются в
3-4 раза чаще, чем у здоровых детей.
1.3 Чем опасна анемия во время беременности?
Для ребенка: У детей, матери которых во время беременности страдали
анемией, к году жизни тоже нередко обнаруживают дефицит железа. Дети первого
года жизни, родившиеся у женщин с анемией беременных, гораздо чаще заболевают
ОРВИ, у них значительно выше вероятность развития энтероколита, пневмонии,
разных форм аллергии (в том числе диатеза).
Как предотвратить анемию беременных?
У некоторых женщин можно предвидеть развитие анемии во время беременности: у
тех, кто прежде болел ею, страдает хроническими заболеваниями внутренних
органов, у многократно рожавших женщин, а также если в начале беременности
содержание гемоглобина в крови не превышало 120 г/л. Во всех перечисленных
случаях необходимо профилактическое лечение. Врачи обычно назначают препарат
железа, который рекомендуется принимать в течение 4-6 месяцев начиная с 15-й
недели беременности.
1.4 Диагностика и лечение
Оценка тяжести заболевания основывается на показателях содержания
гемоглобина, уровня гематокрита, концентрации железа в плазме крови (в норме 13
- 32 мкмоль/л), железосвязывающей способности трансферрина и показателя
насыщения трансферрина железом. По мере развития заболевания концентрация
железа в плазме крови снижается, железосвязывающая способность увеличивается, в
результате процент насыщения трансферрина железом снижается до 15 % и меньше (в
норме 35 - 50 %). Показатель гематокрита снижается до 0,3 и меньше. О запасах
судят по уровню в сыворотке крови ферритина - белка, содержащего атомы железа. Ферритин сыворотки
определяют с помощью радиоиммунного метода. Одновременно проводят исследование
других биохимических показателей крови, исследование функции печени, почек,
желудочно-кишечного тракта. Исключают наличие специфических инфекционных
заболеваний, опухолей различных локализаций. Желательно произвести исследование
мазка крови, полученного путем стернальной пункции. Характерной особенностью
крови при железодефицитной анемии является гипохромия и микроцитоз эритроцитов.
Предупредить развитие серьезных нарушений у матери и плода можно путем
своевременной профилактики анемии: начиная со второй половины беременности,
назначают молочные питательные смеси типа "Энпит",
"Бодрость" и другие, содержащие необходимые для эритропоэза
микроэлементы. При снижении уровня гемоглобина менее 110 г/л назначают
препараты железа: ферроплекс, железа сульфат, феррамид, мальтофер ,
гемостимулин и другие. Введение препаратов железа сочетают с назначением
комплекса витаминных таблеток "Гендевит", "Ундевит",
"Аевит" или витаминов В1, в12 в инъекциях. Значительный избыток
свободных радикалов обусловил широкое использование в лечении анемии беременных
антиоксидантов: витамина Е, унитиола. Лечение дополняют назначением витаминов
группы А, фолиевой кислоты. Этиологическое лечение анемии является основой в
терапии фетоплацентарной недостаточности. Периодически (не менее 3 раз)
проводят комплексное обследование внутриутробного плода, контролируют прирост
его массы, состояние гемодинамики. Лечение анемии должно быть комплексным и
длительным, так как с прогрессированием беременности продолжают нарастать
симптомы анемии. Лечение можно проводить в амбулаторных условиях, но при
тяжелых формах заболевания необходимо направить беременную в стационар,
особенно накануне родов.
Лечение I ст. -
проводится в амбулаторных условиях, а II и III ст. - в стационаре.
.5 Принципы терапии
. Белковая диета
. Коррекция дефицита железа, белка, микроэлементов, витаминов
Ликвидация гипоксии организма
. Лечение плацентарной недостаточности
. Нормализация гемодинамики, системных, обменных и органных
нарушений
. Профилактика осложнений беременности и родов
. Ранняя реабилитация в послеродовом периоде
. Планирование семьи
В питании беременной особое место занимают белки. В суточном рационе
должно быть 2-3 г белка на 1 кг массы тела женщины, 180-240 г - в виде
отварного мяса или птицы (60-100 г), рыба (40-60 г), творог (100-120 г), яйцо 1
шт., сыр 15 г. Жиры 75 г в сутки в виде сливочного и растительного масла.
Основной источник железа - мясные продукты: говядина, печень, субпродукты
содержат 5-15 мг железа в 100 г продукта. Богаты железом: яйца, рыба, овсяная и
гречневая крупы, фасоль, хлеб (1-5 мг/100 г). Хорошо усваивается железо содержащиеся
во фруктах: персики, шпинат, петрушка - там присутствует и витамин C. Железо содержится также в
гранатах, урюке, дыне, свекле, помидорах.
Углеводы (350-400 г в сутки) поступают в виде овощей, фруктов (помидоры,
баклажаны, картофель, зеленый лук, петрушка, шпинат, зеленый горошек, фасоль,
капуста, дыня, урюк, яблоки, абрикосы, алыча, инжир, гранаты, тыква),
сухофруктов (курага, кишмиш, шиповник), круп (рис, овсяная, гречневая, ржаной
хлеб). Когда фруктов недостаточно, употребляют соки (яблочный, сливовый,
томатный, морковный, гранатовый). Общая калорийность рациона в I половину
беременности должна составлять 2500-2700 ккал, во II половину - 2900-3200 ккал. Пища должна
содержать витамины групп B, C, фолиевую кислоту с учетом возросшей потребности
в них при беременности: витамина C до 70-100 мг, фолиевой кислоты до 40-60 мг.
Витамин C содержится в: помидорах, сушеном шиповнике, красном перце, лимонах,
яблоках, винограде, грецких орехах, красной и черной смородине. Фолиевая
кислота в: печени, почках, птице, картофеле, зеленом луке, огурцах, свекле,
фасоли, цветной капусте, шпинате, дрожжах, дыне. Потребность в витамине B12
составляет 4 мкг в сутки. Он содержится в печени, почках, в треске и печени
трески. Женщинам, угрожаемым по развитию анемии рекомендуют и витаминные
препараты: гендевит, ундевит, олиговит, витамин C - 1 г: 10-15 дней.
Медикаментозное лечение:ст. под контролем красной крови, при цветном
показателе меньше 0,8 - препараты железа: ферроградумент, ферроплекс, феррокаль
и другие. Витамин C 0,5 г в день, метионин 0,25 г 4 раза в день, глутаминовая
кислота 0,5 г 3-4 раза в день. II и III ст. (проводится в стационаре) то же,
что и I ст. + внутримышечные препараты, фолиевая кислота 5 мг 3 раза в день.
Лечение плацентарной недостаточности: глюкоза, эуфиллин внутривенно, трентал и
др.
.6 Течение и ведение беременности и родов
Беременность противопоказана при апластической анемии и гемоглобинопатиях
в связи с высокой материнской и перинатальной смертностью, при других видах
анемии беременность допускается. Железодефицитная анемия сопровождается
многочисленными осложнениями в течение беременности и родов как у матери, так и
у плода. К числу этих осложнений относится невынашивание беременности. При
наличии тяжелых нарушений эритропоэза возможно развитие акушерской патологии в
виде преждевременной отслойки плаценты, кровотечений в родах и послеродовом
периоде. Постоянный дефицит кислорода может привести к развитию у беременных
дистрофических изменений в миокарде. Клиническими признаками миокардиодистрофии
могут быть боли в сердце и изменения ЭКГ.
Железодифецитная анемия оказывает неблагоприятное влияние на развитие
сократительной деятельности матки, возможны или длительные затяжные роды, или
быстрые и стремительные. Истинные анемии беременных могут сопровождаться
нарушением свойств крови, что является причиной массивных кровопотерь.
Характерным признаком анемии беременных является рождение незрелых детей с
низкой массой тела. Нередко возникают гипоксия, гипотрофия и анемия плода.
Гипоксия внутриутробного плода может закончиться его гибелью в родах или в
послеродовом периоде. Исходы родов для детей, матери которых перенесли анемию
во время беременности, тесно связаны с этиологическими факторами анемии.
Дефицит железа у матери во время беременности влияет на рост и развитие мозга у
ребенка, вызывает серьезные отклонения в развитии иммунной системы, в период
жизни новорожденного возможно развитие анемии, инфицирование. Роды обычно
ведутся консервативно.
1.7 Железодефицитная анемия и
беременность
Гематологические заболевания у беременных - это прежде всего анемии, на долю которых приходится
90% болезней крови. Причем 9 из 10 больных анемией страдают железодефицитной
анемией (ЖДА). Другие формы малокровия встречаются гораздо реже, с той же по
существу частотой, что и в популяции среди небеременных женщин или немного
чаще. ЖДА - заболевание,
при котором снижено содержание железа в сыворотке крови, костном мозге и депо.
В результате нарушается образование гемоглобина, возникают гипохромная анемия и
трофические расстройства в тканях. ЖДА остается серьезной проблемой
экстрагенитальной патологии в акушерстве, поскольку частота заболевания не
снижается.
ЖДА широко распространены во всем мире. Ими болеют люди обоего пола в
любом возрасте, но особенно часто дети, молодые девушки и беременные женщины. В
конце беременности практически у всех женщин имеется cкрытый дефицит железа,
причем у 1/3 из них развивается ЖДА (М.С.Рустамова, 1991; С.Н.Вахрамеева и
соавт., 1996; I.Puolakka и соавт., 1980). Как и гиповитаминозы, это одно из
самых распространенных алиментарно-зависимых состояний у беременных женщин
(M.K.Kalenga и соавт., 1989). По данным ВОЗ, частота ЖДА у беременных в разных
странах колеблется от 21 до 80%, если судить по уровню гемоглобина, и от 49 до
99% - по уровню сывороточного железа. В слаборазвитых странах частота ЖДА у
беременных достигает 80%. В странах с высоким уровнем жизни населения и более
низкой рождаемостью ЖДА диагоностируют у 8-20% беременных. За последнее
десятилетие в связи с падением уровня жизни населения России частота ЖДА
значительно возросла, несмотря на низкую рождаемость. В 1987 г. в Москве это
заболевание встречалось у 38,9% беременных (М.М. Шехтман, О.А.Тимофеева).
Частота анемии, по данным Минздрава РФ, за последние 10 лет увеличилась в 6,3 раза.
Таблица 1. Основные лекарственные препараты железа для приема внутрь.
|
Препарат
|
Составные компоненты
|
Кол-во Fe, мг
|
Лекарственная форма
|
Суточная доза
|
|
Конферон
|
Янтарная кислота
|
50
|
Таблетки
|
3-4
|
|
Хеферол
|
Фумаровая кислота
|
115
|
Капсулы
|
1-2
|
|
Гемоферпро-лонгатум
|
Сульфат железа
|
105
|
Драже
|
1-2
|
|
Ферроградумент
|
Пластическая матрица-градумет
|
105
|
Таблетки
|
1-2
|
|
Актиферрин
|
D.L-серин
|
34,5
|
Капсулы
|
1-2
|
|
Ферроплекс
|
Аскорбиновая кислота
|
10
|
Драже
|
8-10
|
|
Фенюльс
|
Аскорбиновая кислота, никотинамид
|
|
|
|
|
витамины группы В
|
50
|
Капсулы
|
1-2
|
|
Ировит
|
Аскорбиновая кислота, фолиевая кислота,
|
|
|
|
|
L-лизин, цианкобаламин
|
100
|
Капсулы
|
1-2
|
Фолиевая кислота
|
47
|
Капсулы
|
3-4
|
|
Иррадиан
|
Аскорбиновая кислота, фолиевая кислота,
|
|
|
|
|
L-цистеин, цианкобаламин, D-фруктоза, дрожжи
|
100
|
Капсулы
|
1-2
|
|
Феррокаль
|
Фруктозодифосфат, церебролицетин
|
44
|
Таблетки
|
4-6
|
|
Тардиферон
|
Аскорбиновая кислота мукопротеаза
|
80
|
Таблетки
|
1-2
|
|
Гино-Тардиферон
|
Аскорбиновая кислота
|
80
|
Таблетки
|
1-2
|
Основной причиной развития ЖДА являются кровопотери различной природы.
Они нарушают существующее в организме равновесие между поступлением и
выведением железа. Естественным источником железа служит пища. Женщина
потребляет ежесуточно с пищей в среднем 2000-2500 ккал, которые содержат 10-20
мг железа, из них может всосаться не более 2 мг - это предел всасывания данного минерала. Одновременно
женщина теряет ежедневно с мочой, калом, потом, слушивающимся эпителием кожи,
выпадающими волосами примерно 1 мг железа. В этом женщины не отличаются от
мужчин. Однако женщины кроме того теряют значительное количество крови во время
менструаций, беременности, в родах и при лактации. Поэтому нередко потребность
в железе превышает возможности всасывания железа из пищи. Это и служит причиной
ЖДА. До 75% здоровых женщин теряют за время менструаций 20-30 мг железа. В
оставшиеся до следующей менструации дни организм компенсирует эту потерю и
анемия не развивается. При обильных или длительных менструациях с кровью
выделяется 50-250 мг железа. Потребность в железе у этих женщин возрастает в
2,5-3 раза. Такое количество железа не может всосаться даже при большом
содержании его в пище. Возникает дисбаланс, ведущий к развитию анемии (Л.И.
Идельсон, 1981).
Эта точка зрения доминирует в литературе. Однако имеются и возражения.
Они касаются менструальной кровопотери, которая не столь велика и не
коррелирует с величиной гемоглобина (C. Hershko, D. Brawerman, 1984) и
возможностью всасывания железа более 2 мг/сут. Ряд авторов утверждает, что при
дефиците железа в организме его всасывание из хлеба усиливается в 1,51 раза, а
при анемии - в 3,48 раза. И.А.Шамов (1990) исходит из того, что человеческий
организм - сложная саморегулирующаяся (гомеостатическая) система. Гомеостаз
отработан и закреплен в ходе длительной эволюции. Патология возникает лишь в
тех случаях, когда действие "возмущающего" фактора чрезмерно или
действует одновременно несколько факторов. О значительном нарастании в
организме противодействующих анемизации факторов говорит тот факт, что при ЖДА
количество рецепторов, связывающих трансферрин, увеличивается в 100 раз и
более. Это увеличение имеет большое значение и в усвоении железа и реализации
повышенной кишечной абсорбции (K. Shumak, R. Rachkewich., 1984). И.А. Шамов
(1990) обследовал 1061 девушку 16-22 лет и установил, что ни длительные, ни
обильные менструации не приводят к снижению уровня гемоглобина.
Потери железа при каждой беременности, в родах и за время лактации
составляют 700-900 мг (до 1 г) железа. Организм в состоянии восстановить запасы
железа в течение 4-5 лет. Если женщина рожает раньше этого срока, у нее
неизбежно развивается анемия. Дефицит железа неизбежно возникает у женщины,
имеющей более 4 детей (Л.И. Идельсон, 1981). Многие факторы предрасполагают к
развитию анемии как вне, так и во время беременности. Это может быть снижение
поступления железа с пищей (при преимущественно вегетарианской диете); впрочем,
И.А. Шамов (1990) этой зависимости не нашел. Возможно нарушение всасывания
железа в пищеварительном тракте, что встречается редко. Нарушение всасывания
железа в кишечнике наблюдается при хроническом энтерите, после обширной
резекции тонкой кишки и при хронических панкреатитах с нарушением
внешнесекреторной функции. Т.А. Измухамбетов (1990) обращает внимание на
загрязнение окружающей среды химическими веществами, пестицидами, высокую минерализацию
питьевой воды как на обстоятельства, препятствующие усвоению железа из пищевых
продуктов.
Хроническая явная или скрытая потеря железа организмом вследствие
желудочно-кишечных кровотечений при язвенной болезни желудка и
двенадцатиперстной кишки, геморрое, грыже пищеводного отверстия диафрагмы,
недостаточности кардии, рефлюкс-эзофагите, эрозиях слизистой оболочки желудка,
дивертикуле тонкой (дивертикул Миккеля) и толстой кишки, неспецифическом
язвенном колите, глистной инвазии (анкилостомоидоз) и др. приводят к анемизации
больных вне и особенно во время беременности. Эндометриоз, частота которого
возрастает, миома матки и другие гинекологические заболевания, сопровождающиеся
внешним или внутренним кровотечением, могут быть причиной ЖДА, предшествующей
беременности.
Анемизируют и заболевания, проявляющиеся хроническими носовыми
кровотечениями: идиопатическая тромбоцитопеническая пурпура, тромбоцитопатии,
болезнь Рандю-Ослера (наследственная геморрагическая телеангиоэктазия) и
почечными кровотечениями: гломерулонефрит, мочекаменная болезнь,
геморрагические диатезы.
Причиной анемии может быть патология печени у беременных с хроническим
гепатитом, гепатозом, при тяжелых токсикозах беременных, когда возникает
нарушение депонирования в печени ферритина и гемосидерина, а также
недостаточность синтеза белков, транспортирующих железо.
Ахилия вследствие атрофического гастрита - возможная причина ЖДА. Действительно, соляная кислота
способствует всасыванию пищевого железа. Однако Л.И. Идельсон (1981) считает, что
само по себе нарушение желудочной секреции не приводит к развитию ЖДА. Нами
(М.М. Шехтман, Л.А. Положенкова) исследованы показатели красной крови,
сывороточное железо и базальная желудочная секреция у 76 небеременных, здоровых
беременных и женщин с анемией, возникшей во время беременности. Дебит-час
соляной кислоты был достоверно снижен при неосложненной беременности (1,67±0,31
мэкв по сравнению с 3,6±0,67 мэкв у небеременных) и еще больше при анемии
беременных (0,4±0,2 мэкв). Дебит-час свободной соляной кислоты также снижается
во время беременности, но при анемии практически такой же, как у здоровых
беременных. Полученные нами данные позволяют предположить, что в патогенезе
анемии беременных оба фактора - дефицит железа и состояние желудочной секреции - имеют значение. Как показывают
работы многих исследователей, не соляная кислота играет роль в усвоении железа,
а другие компоненты желудочного сока. В.Н.Туголуков (1978) полагает, что
значительное понижение секреции высокомолекулярных веществ (гастромукопротеиды),
имеющих непосредственное отношение к обмену железа на ранних его фазах,
отражается на его усвояемости в эритропоэзе. Железо образует с биокомпонентами
желудочного сока высокомолекулярные прочные соединения. Кислотность желудочного
сока имеет ограниченное значение и лишь создает оптимальные условия для
ионизации и комплексообразования в желудке. Трансформация трехвалентного
окисного железа, полученного с пищей, в легко усвояемую в кишечнике
двухвалентную форму у больных ЖДА затруднена, а в некоторых случаях
отсутствует. Вероятно, комплексообразование имеет преимущественное значение для
усвоения различных форм пищевого железа и играет меньшую роль при лечении
анемии препаратами двухвалентного железа. О роли желудочного сока в эритропоэзе
свидетельствует и наблюдавшаяся нами гипохромная ЖДА у беременных с
резецированным желудком.
Предрасполагают к развитию малокровия у беременной и такие факторы, как
часто повторяющиеся кровотечения при предлежании плаценты; анемия,
существовавшая у матери во время беременности; недоношенность пациентки
(поскольку до 1,5 лет механизм всасывания железа "не включен" и
кроветворение ребенка происходит за счет накопленных запасов железа);
хронические внутренние заболевания, сопровождающиеся анемией (пиелонефрит,
гепатит и др.); сезонность и связанные с нею изменения состава пищи (дефицит
витаминов в зимне-весенний период).
О.В. Смирнова, Н.П. Чеснокова, А.В. Михайлов (1994) выделяют следующие
основные этиологические факторы ЖДА:
) кровопотери;
) алиментарный фактор;
) гастрогенный фактор;
) энтерогенный фактор.
Вывод по теоретической части
Исходя из всего, можно сказать, что железодефицитная анемия-
патологическое состояние, характеризующееся нарушением синтеза гемоглобина в
результате дефицита железа, развивающееся на фоне различных патологических или
физиологических (беременность) процессов. Она встречается у 20-30% всех женщин,
у 40-50% женщин фертильного возраста, у 45-99% беременных. ЖДА составляет около
90% среди всех анемий. По данным ВОЗ, частота развития ЖДА у беременных
колеблется от 14% в странах Европы до 70% в Юго-Восточной Азии. В странах с
высоким уровнем жизни населения ЖДА диагностируется у 18-25% беременных женщин,
в развивающихся странах этот показатель может достигать 80%. Частота данного
осложнения беременности в России составляет 30-40% и неуклонно растет. За
последнее десятилетие, по данным Минздравсоцразвития России, частота ЖДА
возросла в 6,8 раза.
Согласно современным данным дефицит железа в конце гестационного процесса
развивается у всех без исключения беременных либо в скрытой, либо в явной
форме. Это связано с тем, что беременность сопровождается дополнительной
потерей железа: 320-500 мг железа расходуется на прирост гемоглобина и
возросший клеточный метаболизм, 100 мг - на построение плаценты, 50 мг - на
увеличение размеров матки, 400-500 мг - на потребности плода. В результате с
учетом запасного фонда плод обеспечивается железом в достаточном количестве, но
при этом у беременных нередко развиваются железодефицитные состояния различной
степени тяжести.
анемия гемоглобин беременность
Глава 2. Исследование анемии при беременности и родов
Отрицательное воздействие ЖДА на течение беременности объясняют тем, что
развивающаяся гипоксия может вызвать стресс в организме матери и плода,
стимулируя синтез кортикотропин-рилизинг-гормона (КРГ). Повышенные концентрации
КРГ - главный фактор риска преждевременных родов, гестоза и преждевременного
излития околоплодных вод. КРГ усиливает выброс кортизола плодом, что может
ингибировать рост плода. Результатом этих осложнений ЖДА может быть
оксидативный стресс эритроцитов и фетоплацентарного комплекса.
При длительном течении анемии нарушается функция плаценты, происходит
изменение ее трофической, метаболической, гормонпродуцирующей и газообменной
функций, развивается плацентарная недостаточность. Часто (у 40-50%)
присоединяется гестоз; преждевременные роды наступают у 11-42%; слабость
родовой деятельности отмечается у 10-15% рожениц; гипотонические кровотечения в
родах - у 10%; послеродовой период осложняется гнойно-септическими
заболеваниями у 12% и гипогалактией у 38% родильниц.
Фетоплацентарная недостаточность (ФПН) при ЖДА обусловлена резким
снижением уровня железа в плаценте, изменением активности дыхательных ферментов
и металлопротеиназ.
А.П. Милованов считает, что одним из существенных механизмов в развитии
гипоксической, циркуляторной, тканевой и гемической гипоксии в плаценте
является патология спиральных артерий матки. По мнению Г.М. Савельевой и
соавт., в основе ФПН любой этиологии лежат нарушения плацентарного
кровообращения, включая микроциркуляцию, и обменных процессов, которые тесно
связаны между собой и нередко взаимообусловлены. Они сопровождаются изменениями
кровотока не только в плаценте, но также в организме матери и плода. В полной
мере это относится и к ФПН, развивающейся при беременности, отягощенной ЖДА.
Основными критериями ЖДА являются низкий цветовой показатель, гипохромия
эритроцитов, снижение содержания сывороточного железа, повышение общей
железосвязывающей способности сыворотки крови и клинические признаки
гипосидероза. Важнейшим показателем анемий является уровень гемоглобина, при
котором следует диагностировать анемию. Эта величина неоднократно менялась в
сторону повышения минимального показателя: 100, 110 г/л (ВОЗ, 1971). Легкая (I)
степень анемии характеризуется снижением уровня гемоглобина до 110-90 г/л;
средняя (II) степень - от 89 до 70 г/л; тяжелая (III) - 70 и менее г/л.
Лечение ЖДА предполагает, помимо устранения основной причины этого
патологического состояния, применение препаратов железа. Идеальный
противоанемический препарат должен содержать оптимальное количество железа,
оказывать минимальные побочные эффекты, иметь простую схему применения,
наилучшее соотношение эффективность/цена. Однако многие железосодержащие
препараты обладают рядом недостатков, создающих проблемы при их использовании:
неприятные органолептические свойства, низкая биодоступность, способность
раздражать слизистую оболочку желудочно-кишечного тракта, что часто
обусловливает диспептические явления. С этой точки зрения обоснован интерес к
проблеме поиска новых методов лечения ЖДА, способных влиять не только на
состояние беременной, но и предупреждать неблагоприятные осложнения у плода,
связанные с нарушением функционирования ФПК.
Лечение ЖДА у беременных должно быть комплексным. В первую очередь
необходимо уделить внимание диете. Однако основной вид терапии ЖДА у беременных
- это препараты железа. Большой клинический интерес представляет Сорбифер
Дурулес с высоким содержанием Fe2+ (100 мг) и аскорбиновой кислоты (60 мг),
которая создает более благоприятные условия для всасывания железа в кишечнике и
обеспечивает его более высокую биодоступность.
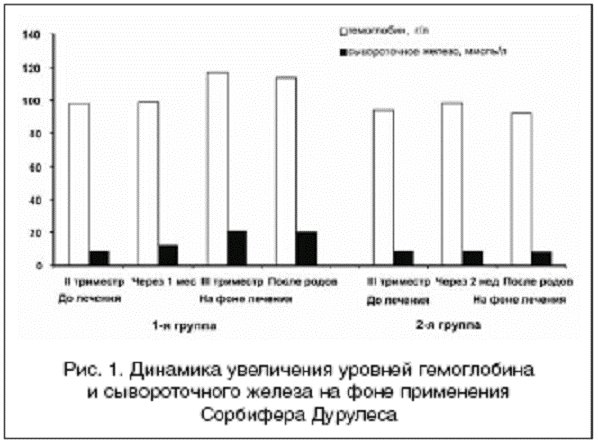
.1 Материалы и методы исследования
Наблюдение 115 беременных женщин с ЖДА во II и III триместрах гестации.
Беременные разделены на две группы. В 1-ю группу в 75 беременных, у которых
анемия была диагностирована во II триместре беременности; 2-ю группу (группа
сравнения) 40 пациенток, которые поступили в группу «Будущая мама» в Бирской
центральной районной больницы перед родоразрешением в 35-40 нед гестации.
Всем беременным проводилась терапия ЖДА железосодержащим препаратом
Сорбифером Дурулесом в непрерывном режиме со II триместра (1 таблетка в сутки),
а у беременных 2-й группы этот препарат был применен в 36-38 нед (по 1 таблетке
2 раза в сутки).
Возраст пациенток находился в пределах от 22 до 37 лет. У 37 (49,6%)
пациенток 1-й группы и у 21 (52,5%) 2-й группы предстояли первые роды, у 38
(50,4%) и 19 (47,5%) - повторные. Из особенностей акушерско-гинекологического
анамнеза у беременных обеих групп следует отметить нарушение менструального
цикла у 17 (22%) и 16 (40%) соответственно, самопроизвольные выкидыши - у 18
(24%) и 10 (25%). Перинатальные потери имели в анамнезе 5 (7%) пациенток 1-й
группы и 6 (15%) пациенток 2-й группы. У 88,6% беременных обеих групп имелись
различные экстрагенитальные заболевания: патология сердеч-но-сосудистой системы
у 12 (16%) беременных в 1-й группе, у 6 (15%) - во 2-й; хронический тонзиллит -
у 12 (16%) и у 7 (17,5%) пациенток соответственно; хронические бронхолегочные
заболевания - у 5 (6,6%) и 3 (7,5%); сахарный диабет 1 типа - у 8 (11%) и 9
(22,5%); патология щитовидной железы - у 5 (6,6%) и 4 (10,0%) соответственно.
Перечисленные соматические заболевания и осложнения
акушерско-гинекологического анамнеза создавали неблагоприятный фон для развития
беременности, вызывая отклонения в течении гестации.
Лабораторная диагностика анемии основывалась на определении содержания
гемоглобина, количества эритроцитов, сывороточного железа и цветового
показателя крови.
Исследование маточно-плацентарно-плодового кровотока проводилось на
ультразвуковом приборе Voluson-730, оснащенном специализированным датчиком (RAB
4-8p), путем использования цветового допплеровского картирования и импульсной
допплерометрии артерии пуповины, грудного отдела аорты плода, средней мозговой
артерии плода и сосудов плаценты. Качественный анализ кривых скоростей
кровотока включал определение систоло-диастолического отношения (С/Д) в
перечисленных сосудах (нормативные показатели С/Д в аорте до 5,6, в артерии
пуповины до 2,8, в спиральных артериях 1,60 - 1,80, средней мозговой артерии
3,5-5,0). Увеличение мозгового кровотока служит проявлением компенсаторной
централизации плодового кровообращения при внутриутробной гипоксии в условиях
сниженной плацентарной перфузии. По данным D. Arduini и соавт.
допплерометрические исследования свидетельствуют о том, что у плодов с
задержкой внутриутробного роста (ЗВУР) и анемией имеется значительное снижение
пульсационного индекса в средней мозговой артерии. Исследователи находят, что
пульсационные показатели средней мозговой артерии являются наилучшим тестом при
выявлении этой патологии. При гипоксии плода сопротивление кровотоку в общей
сонной артерии и средней мозговой артерии уменьшается, а сопротивление в аорте
и пупочной артерии увеличивается (чувствительность метода 89%, специфичность
94%).
При визуальной оценке результатов 3D-исследования выбранной зоны плаценты
обращали внимание на характер распределения сосудистого компонента, организацию
сосудов в исследуемой области. При компьютерной обработке плацентограмм
рассчитывали следующие параметры: VI - индекс васкуляризации, FI - индекс
кровотока. Нормативные показатели маточно-плацентарного кровотока, разработанные
в отделении перинатальной диагностики МОНИИАГ: центральная зона - VI 4,0-8,1;
FI 42,0-45,0; парацентральная - VI 3,8-7,6; FI 40,5-43,7; периферическая - VI
2,8-5,9; FI 37,5-42,1.
Для верификации ультразвуковых признаков ФПН проведено изучение морфологического
состояния плацент после родов.
.2 Результаты исследования и обсуждение
Различные клинические проявления анемии (бледность кожных покровов и
видимых слизистых оболочек, тахикардия, слабость, снижение работоспособности,
головокружение, парестезии нижних конечностей) имелись у 12 (16,0 %) пациенток
1-й группы и у 20 (50%) - 2-й группы.
Течение данной беременности было отягощено ранним токсикозом у 36 (48%) и
27 (67,5%) пациенток 1-й и 2-й групп соответственно, угрозой прерывания
беременности в I триместре - у 18 (24,0%) и 26 (65,0%). II триместр
беременности был осложнен угрозой прерывания у 8 (10,6%) женщин 1-й группы и у
18 (45,0%) - 2-й группы, водянкой беременных - у 5 (6,6%) и 11 (27,5%)
соответственно. В III триместре основными осложнениями гестации были гестоз
легкой и средней степеней тяжести - у 6 (8,0%) и 9 (22,5%) беременных 1-й и 2-й
групп наблюдения, угроза преждевременных родов - у 5 (6,6%) и 8 (20%), причем у
3 беременных 1-й группы и у 7 - 2-й, несмотря на проводимую терапию, произошли
преждевременные роды в 35-36 нед беременности. Диффузное утолщение плаценты
было диагностировано у 4 (5,3%) беременных 1-й группы и 5 (12,5%) - 2-й, ФПН -
у 16 (21,3%) и 23 (57,5%), ЗВУР - у 15 (20,6 %) пациенток 1-й группы и у 26
(65,0%) группы сравнения, маловодие - у 12 (16,0%) и 7 (17,5%), многоводие - у
4 (5,3%) и 5 (12,5%) соответственно. Обращает на себя внимание, что наиболее
тяжелые гестационные осложнения - ФПН и ЗВУР наблюдались у пациенток с анемией
II и III степени (табл. 1). У этих же женщин отмечены и наиболее серьезные
экстрагенитальные заболевания (сахарный диабет, артериальная гипертензия,
бронхолегочные заболевания).
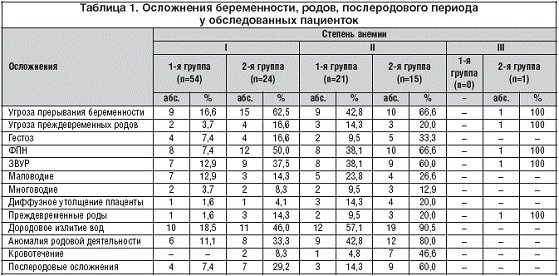
Роды у пациенток группы сравнения достоверно чаще осложнялись
несвоевременным излитием вод, аномалиями родовой деятельности; последовый и
ранний послеродовой периоды - кровотечениями. Течение послеродового периода
значительно чаще было патологическим.
Представленные данные свидетельствуют о достоверно более частых
осложнениях течения беременности, родов и послеродового периода у пациенток 2-й
группы (p<0,05). Значительно реже гестационные осложнения наблюдались у
пациенток с анемией легкой степени. В частности, у них не отмечено признаков
внутриутробного страдания плода. Это свидетельствует о том, что частота и
тяжесть гестационных осложнений коррелируют со степенью тяжести анемии. Всем
беременным проведена комплексная терапия гестационных осложнений, в том числе
профилактика или лечение ФПН (антиагрегантная, антиоксидантная терапия, гепатопротекторы).
Показатели красной крови у беременных с ЖДА до и на фоне. Прирост
среднего уровня гемоглобина в 1-й группе после лечения по отношению к исходному
составил 23,2 г/л, сывороточного железа - 11,6 мкмоль/л, тогда как во 2-й
группе значительной положительной динамики в показателях красной крови не
отмечено и прирост уровня гемоглобина составил 5 г/л, а уровень сывороточного
железа оставался практически на исходном уровне.
Показатели объемного маточно-плацентарного кровотока у беременных обеих
групп представлены в таблице 2.
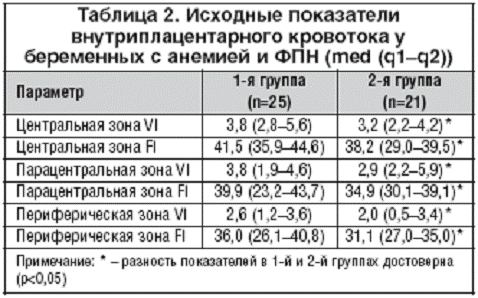
Наши исследования свидетельствовали о снижении васкуляризации плаценты
(гиповаскуляризация) у пациенток 2-й группы, но в 1-й группе несколько
сниженные показатели регистрировались в периферических зонах, тогда как во 2-й
группе они были низкими во всех зонах, что обусловливалось сосудистым спазмом и
начинающимися реологическими нарушениями в межворсинчатом пространстве. У
пациенток как 1-й, так и 2-й группы нарушения плацентарного кровообращения
коррелировали с изменениями материнской и плодовой гемодинамики, что выражалось
в достоверном повышении резистентности в спиральных артериях, в сосудах
пуповины и аорте, а показатели С/Д в спиральных артериях приближались к
линейному виду (табл. 3).
Во 2-й группе отмечена тенденция к большему повышению С/Д. При этом С/Д в
средней мозговой артерии плода было повышено только у беременных 2-й группы.
Лишь у одной пациентки 2-й группы с анемией тяжелой степени (Hb 68 г/л) при
повышенной резистентности кровотоку в артерии пуповины и аорте плода в средней
мозговой артерии отмечено ее снижение. Ребенок родился с анемией тяжелой
степени (Hb 112 г/л). При включении в терапию препаратов, направленных на
улучшение функции ФПК, а также железосодержащего препарата, отмечена
положительная динамика в показателях объемного кровотока у пациенток обеих
групп по сравнению с исходными данными, однако у беременных 2-й группы они
оставались несколько ниже, чем у пациенток 1-й группы и нормативных (табл. 4).

Показатели С/Д при допплерометрии сосудов матери и плода на фоне лечения
в 1-й группе приближались к нормативным. Во 2-й группе С/Д в артерии пуповины и
аорте плода имело тенденцию к нормализации, тогда как в спиральных артериях и
средней мозговой артерии плода сохранялась повышенная резистентность, что,
по-видимому, связано с включением в эту группу беременных с анемией средней и
тяжелой степени тяжести и недостаточным эффектом кратковременной терапии.
При исследовании гормональной функции плаценты у беременных с анемией
было обнаружено, что только у 38% женщин 1-й группы и 25% 2-й она была
нормальной. У 22,0% и 25,0% беременных соответственно она была напряженной, а у
12% и 20% пациенток 1-й и 2-й групп отмечено истощение гормональной функции
плаценты (табл. 5).
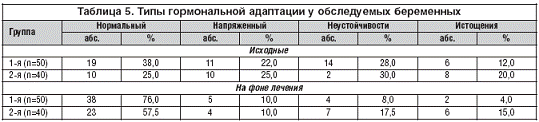
Известно, что очень сложно достичь компенсации ФПН при истощении функции
ФПК. Как показали наши исследования, положительный эффект от проводимой терапии
у большинства пациенток с истощением функции ФПК ассоциирован с ранним началом
лечения анемии и ФПН у пациенток 1-й группы.
В 1-й группе через естественные родовые пути были родоразрешены 63 (84%)
беременные, плановое кесарево сечение произведено 10 (13,3%) пациенткам.
Показаниями к плановому кесареву сечению явились предлежание плаценты - в одном
случае, тяжелое течение сахарного диабета - в 3 наблюдениях, абсолютная
неготовность организма к родам и пожилой возраст - у 4 пациенток; по одному
случаю составил рубец на матке после кесарева сечения и после миомэктомии.
Экстренное кесарево сечение произведено 2 (3,0%) беременным по поводу гестоза
тяжелой степени и прогрессирующей ФПН в сроке 31-32 нед. СЗРП I степени
наблюдался у 13,3% и II степени - у 6,7% новорожденных. В данной группе было 2
детей, родившихся в состоянии асфиксии. У 12 (16%) новорожденных оценка
состояния по шкале Апгар на 1-й минуте составила 7 баллов, на 5-й минуте у всех
детей - 8 и 9 баллов. Средняя масса тела у новорожденных матерей 1-й группы
достигала 3215,0 г (2650,0-3390,0 г). Показатели мозгового кровотока находились
в пределах нормативных значений (С/Д=3,3-3,4; ИР=0,70-0,71). Таким образом,
рождение более 75% здоровых новорожденных у беременных с ЖДА, диагностированной
во II триместре гестации, является, безусловно, следствием адекватно
проведенной и патогенетически обоснованной терапии. Все новорожденные 1-й
группы в удовлетворительном состоянии выписаны домой, но 18 (24,0%) из них не
на 4-5-е, а на 6-8-е сутки после рождения.
Через естественные родовые пути были родоразрешены 15 (37%) беременных
2-й группы, абдоминальным путем в плановом порядке - 18 (45%). В данной группе
показаниями к плановому кесареву сечению явились декомпенсация ФПН у 8
беременных, рубец на матке после кесарева сечения в одном наблюдении, острая
гипоксия плода - у 4, в одном случае - тяжелый гестоз, в 4 случаях - пожилой
возраст первородящей в сочетании с патологией сердечно-сосудистой системы и
ФПН. В экстренном порядке абдоминально родоразрешены 7 (17,5%) пациенток по
поводу прогрессирующей ФПН. СЗРП I степени наблюдался у 10 (25%) и II степени -
у 9 (22,5%) новорожденных. В состоянии асфиксии (с оценкой по шкале Апгар 5-6
баллов на 1-й минуте) родились 7 (17,5%) новорожденных. У 15 (37,5%) детей на
1-й минуте оценка по шкале Апгар составила 7 баллов, на 5-й минуте у этих
новорожденных оценка по шкале Апгар была 8 баллов. Средняя масса тела
новорожденных у матерей 1-й группы достигала 2800,0 г (2600,0- 3060,0 г).
Показатели мозгового кровотока также находились в пределах нормативных значений
(С/Д=3,3-3,4; ИР = 0,70-0,71; ПИ=1,3-1,4). Лишь у одного ребенка, родившегося с
анемией тяжелой степени, мозговой кровоток был снижен.
У 27 (67,5%) новорожденных период ранней неонатальной адаптации протекал
удовлетворительно, эти дети были своевременно выписаны домой. Все
новорожденные, родившиеся у матерей с ЖДА средней и тяжелой степени, имели
гипотрофию, их масса и длина тела соответствовала 3-10-му перцентильному
уровню; 6 (15%) новорожденных переведены на второй этап лечения и 7 (17,5%)
переведены в отделение реанимации. При анализе причин, осложнивших период
ранней адаптации детей, выявлено, что высокий процент осложнений наблюдался во
2-й группе (33%). В 1-й группе число новорожденных с осложнениями было
несколько меньше, хотя данный показатель также достаточно высок (24%). Наиболее
часто в обеих группах отмечались синдром дыхательных расстройств и инфекционные
осложнения, судорожный синдром. Характерной особенностью группы новорожденных
матерей с ЖДА была задержка заживления пупочной раны, что свидетельствует о
снижении регенеративных процессов, обусловленных наличием у матерей ЖДА средней
степени тяжести.
Имеются единичные сообщения о влиянии ЖДА на морфологические особенности
строения плаценты. По данным автора, имеются характерные морфологические
изменения в плаценте в зависимости от времени выявления, степени анемии и
проводимой терапии.
По нашим наблюдениям, при изучении плацент женщин с ЖДА характерной
морфофункциональной особенностью являются диссоциированный тип созревания
котиледонов, наличие псевдоинфарктов, афункциональных зон, фокальных некрозов
ворсин, склероза стромы ворсин и их тромбоз. Увеличение склерозированных ворсин
находится в прямой зависимости от степени тяжести анемии. При анемии легкой и
средней степени тяжести сохранность синтициотрофобласта составляет 80-70%,
тогда как при анемии тяжелой степени сохранность не превышает 60%. У пациенток
1-й и 2-й групп достоверно разнятся морфологические характеристики плацент: у
беременных, которые получали антианемическую терапию со II триместра
беременности, наблюдались большая масса и размеры плаценты, полнокровие ворсин,
сохранность синцитиотрофобласта, компенсаторные изменения митохондрий, что
направлено на улучшение обмена в плаценте и сохранение ее способности к
синтезу. При исследовании плацент у женщин 2-й группы выявлено, что для них
характерно увеличение склерозированных и фибриноидно измененных ворсин и их
патологическое сближение, облитерация сосудов, скопление эритроцитов в
межворсинчатом пространстве, микроинфаркты.
Своевременное и адекватное лечение, профилактическое применение
антианемических препаратов с ранних сроков гестации - залог благополучного
завершения беременности как для матери, так и для новорожденного.
Заключение
Несомненно, что ЖДА влияет на морфологические особенности строения
плаценты. По данным настоящего исследования, масса плацент во всех группах с
ЖДА снижается, пропорционально нарастанию степени тяжести анемии, что
подтверждает исследования Шакудиной М.К. и противоречит данным Аверьяновой С.А.
(1980). В тоже время, мы не нашли достоверных отличий по массе и размерам
плацент в группах с ЖДА I степени и в группе сравнения. Все плаценты имели
преимущественно парацентральное прикрепление пуповины. В 1 и 2 группах отмечено
периферическое прикрепление пуповины, причем в группе с анемией, развившейся до
беременности, оно наблюдалось в два раза чаще Периферическое расположение
пуповины было преимущественно в плацентах с железодефицитной анемией средней и
тяжелой степени.
В плацентах женщин с анемией выявлено, что в 1 группе, площадь плаценты,
занимаемая кавернами и инфарктами, не превышала 5% Макроскопические параметры
плацент данной группы не имели достоверных отличий от плацент группы сравнения.
В плацентах женщин с анемией, развившейся до беременности, наблюдалась
несколько иная картина. В таких плацентах площадь, занимаемая инфарктами и
кавернами, составляла 7%-8%, в отличие от плацент женщин, у которых ЖДА
диагностирована во время беременности, и чаще наблюдались в плацентах с анемией
средней и тяжелой степени.
Список литературы
1. Белошевский Е.А. Железодефицит у взрослых, детей и
беременных. Воронеж 2000; 121.
. Воробьев П.А. Анемический синдром в клинической практике. М
2001; 168.
. Грищенко О.В., Лахно И.В., Пак С.А. и др. Современный
подход к лечению фетоплацентарной недостаточности. Репродуктивное здоровье
женщины 2003; 1: 13: 18-22.
. Дворецкий Л.И. Алгоритмы диагностики и лечения
железодефицитной анемии. РМЖ 2002; 2: 6: 22-27.
. Жиляева О.Д. Клинико-анатомические особенности системы
мать-плацента-плод при течении беременности на фоне железодефицитной анемии:
Автореф. дис…. канд. мед. наук. М 2005; 24.
. Милованов А.П. Патология системы мать-плацента-
плод. Руководство для врачей. М: Медицина 1999: 351-368.
. Мурашко Л.Е. Плацентарная недостаточность: Актуальные
вопросы патологии родов, плода и новорожденного: Пособие для врачей. М 2003;
38-45.
. Серов В.Н., Прилепская В.Н., Жаров Е.В. и др.
Железодефицитные состояния в различные периоды жизни женщины: Информационное
пособие для акушеров и гинекологов. М 2002; 15.
. Стрижаков А.Н., Баев О.Р., Тимохина Т.Ф. Фетоплацентарная
недостаточность: патогенез, диагностика, лечение. Вопр гин акуш и перинатол
2003; 2: 2: 53-63.
. Титченко Л.И., Краснопольский В.И., Туманова В.А. и др. Роль
3-D допплеровского исследования плаценты в комплексной оценке фетоплацентарной
системы у беременных высокого риска перинатальной патологии. Акуш. и гин. 2003;
5: 16-20.