|
Порция
|
Колличество
|
Удельный вес
|
|
1
|
50
|
1025
|
|
2
|
100
|
1020
|
|
3
|
120
|
1008
|
|
4
|
110
|
|
5
|
70
|
1012
|
|
6
|
20
|
1018
|
|
7
|
50
|
1012
|
|
8
|
40
|
1010
|
Дневной диурез - 370 мл
Ночной диурез - 180 мл
Заключение: олигоурия
УЗИ почек (2.02.15):
Правая 134 х 61 х 19 мм, левая 126 х 58 х 19 мм,
паренхима слегка неоднородная, контуры ровные, положение типичное, пирамидки 12
мм Контуры четкие, отечна. ЧЛС деформирована. Подвижность почек сохранена,
конкременты: нет
Заключение: деформация ЧЛС в обеих почках,
признаки отека паренхимы почек
Электрокардиографическое исследование (31.01.15)
P 0,10
QRS 0,10
RR 0,74
ЧСС 60 в ’
Угол 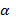
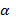 30
30
PQ 0,14
Заключение: Синусовый ритм с ЧСС 60
в мин. Нормальная ЭОС, гипертрофия миокарда левого желудочка.
Посев мочи (9.02.15): рост бакфлоры
не обнаружен.
Пр. Нечипоренко (8.02.15): лейк. -
200, эритр. 0 в 1 мл мочи.
Заключение: норма
Анализ мочи на белок Бенс-Джонса
(9.02.15) - положит.
Заключение: нефропатия Бенс-Джонса
6. Клинический диагноз
нефрит гипертония артериальный
лечение
Хронический нефрит, смешанная форма, обострение,
нефропатия Бенс-Джонса, Артериальная гипертония III
ст.
Сопутствующие заболевания - ИБС, Стабильная
стенокардия II-III
ФК. Ожирение III ст.
смешанного генеза. Гипертоническая ангиопатия сетчатки. Левосторонняя
люмбоишалгия спондилогенной природы. Остеоартроз. Полиостеоартроз, узелковый
тип II ст.
Двусторонний гонартроз II-III
ст. НФС II.
Осложнения
Обоснование клинического диагноза:
Диагноз нефрит ставим на основании:
Жалоб: на слабость, пастозность лица, тяжесть в
пояснице, отеки рук и ног
Анамнестические данные: протеинурия с 2004 г.
0,3-1,67 г/л. При поступление синдром Пастернацкого положителен с обеих сторон.
Данных лабораторного и инструментального
исследования:
ОАМ: протеинурия (1,52 г/л), гематурия(св. 1-2 в
п/з), лейкоцитурия (4-6), цилиндрурия (гиалиновые цилиндры - единичные,
зернистые - 0-1 в п/з).
Моча по Зимницкому - олигоурия
Диагноз хронический нефрит обострение ставим на
основании:
Анамнеза: считает себя больным с 2004 г, когда
впервые заметил отеки век, лица, голени, рук. Протеинурия с 2004 г. 0,3-1,67
г/л. В декабре 2014 вновь выявлены изменения в моче: протеинурия 2,12 г/л.
БАК - гипопротеинэмия - (55 г/л)
Смешанная форма: выставляется
на основании сочетания признаков ( мочевого синдрома - протеинурия (1,52 г/л),
гематурия(св. 1-2 в п/з), лейкоцитурия (4-6), цилиндрурия и синдрома
артериальной гипертензии до 210/100 мм рт ст ( рабочее АД 140/90 )
Фаза обострения: выставляется
на основании данных анамнеза: в конце декабря 2014 г. появились отеки лица,
рук, ног, пастозности поясничной области, лица; повышение артериального до
210/100 мм рт ст (рабочее АД 140/90)
На основании ОАМ: протеинурия (1,52 г/л ),
гематурия (св. 1-2 в п/з), лейкоцитурия (4-6), цилиндрурия (гиалиновые цилиндры
- единичные, зернистые - 0-1 в п/з).
Диагноз артериальная гипертония ставим на
основании:
Жалоб - на головную боль,
головокружение, слабость, сердцебиение
Анамнеза - АД повышается в
течение 30 лет, до 210/100 мм рт ст (рабочее АД 140/90). - ИБС, Стабильная
стенокардия II
Анамнез жизни - мать страдала
артериальной гипертонией
Изменений на ЭКГ - признаки
гипертрофии левого желудочка
ЭХО КГ - гипертрофия миокарда
левого желудоч
III степень,
так как выше 180/110 мм рт. ст. (до 210/100 мм рт ст)
Диагноз нефропатия Бенс-Джонса на основании:
Анализ мочи на белок Бенс-Джонса (9.02.15) -
положит.
. Лечение хронического нефрита
Лечебная программа при
хроническом гломерулонефрите.
. Режим.
. Этиологическое лечение.
. Лечебное питание.
. Патогенетическое лечение
(глюкокортикоидами, цитостатиками, НПВС, антикоагулянтами и антиагрегантами).
. Симптоматическое лечение.
. Фитотерапия.
. Санаторно-курортное лечение.
Режим
При хроническом нефрите следует
избегать переохлаждения, чрезмерного физического напряжения,
психоэмоционального стресса. Больному запрещается работа в ночное время, в
горячих и холодных цехах, не рекомендуются командировки. Целесообразен отдых в
течение 1-1.5 ч. При появлении простудных заболеваний необходимо освобождение
от работы, соблюдение постельного режима в домашних условиях, при обострении
хронического тонзиллита или других очагов носоглоточной инфекции - лечение
пенициллином, эритромицином, при выписке на работу обязательно следует сделать
контрольный анализ мочи.
Больные с обострением
хронического нефрита должны быть госпитализированы в нефрологическое или
терапевтическое отделение с соблюдением постельного режима до улучшения общего
состояния, исчезновения экстраренальных симптомов, улучшения анализа мочи.
В большинстве случаев
хронического нефрита этиологическое лечение существенной роли не играет или
невозможно.
Лечебное питание.
При смешанной форме
хронического нефрита назначается диета № 7 с учетом диеты при нефротической и
гипертонической формах, т.е. наличия артериальной гипертензии и отеков и
связанной с этим Необходимостью ограничения потребления соли и воды.
При гипертонической форме
хронического нефрита рекомендуется ограничение поваренной соли до 6-8 г в
сутки. Это преимущественно молочно-растительная диета с включением картофеля,
большого количества овощей, фруктов, разрешаются также нежирное мясо, рыба. При
упорной и стойкой артериальной гипертензии проводятся разгрузочные дни
(фруктово-рисовые, картофельные, овощные и др.), что способствует снижению АД.
При очень стойкой артериальной
гипертензии количество поваренной соли можно уменьшить до 3-5 г в сутки. Полное
исключение соли из диеты на длительный срок может привести к электролитным
нарушениям (рипохлоремии, гипонатриемии) и вызвать ухудшение функции почек.
При нефротической форме
хронического нефрита количество соли ограничивается до 3 г в сутки с учетом
содержания ее в продуктах питания, используется специальный «почечный» хлеб без
добавления соли. Количество белков в диете по современным представлениям должно
составлять 1 г на 1 кг массы тела больного. Количество употребляемой жидкости в
течение суток, учитывая жидкие блюда, не должно превышать 600-800 мл и зависит
от величины суточного диуреза и динамики отечного синдрома. Фактически
количество выпитой в течение суток жидкости не должно превышать суточный диурез
более чем на 200-300 мл, учитывая физиологические потери жидкости через органы
дыхания, кожу, ЖКТ. В рацион обязательно включаются обладающие мочегонным
действием арбуз, тыква, дыня, виноград, бананы.
Патогенетическое лечение
хронического нефрита оказывает влияние на основной механизм развития заболевания
- аутоиммунный воспалительный процесс.
Механизм действия средств
патогенетической терапии :патогенетическое лечение оказывает влияние на
повреждение базальной мембраны и мезангия иммунными комплексами и антителами;
на выделение медиаторов воспаления и активность кининовой системы; на изменения
внутрисосудистой коагуляции; на функцию фагоцитоза.
Лечение цитостатиками.
Лечебный эффект негормональных
иммунодепрессантов (цитостатиков) обусловлен их иммунодепрессантным,
противовоспалительным и антипролиферативным действием. Наиболее важным аспектом
действия цитостатиков является подавление аутоиммунного воспаления.
Показанием для лечения
цитостатиками является смешанная форма хронического гломерулонефрита (сочетание
нефротического синдрома и выраженной артериальной гипертензии).
Цитостатики эффективны при
фокально-сегментарном гломерулонефрите (гломерулосклероз начинается
исключительно в юкстамедуллярных нефронах, в процесс вовлекаются отдельные
клубочки - фокальные изменения, в них склерозируются отдельные сегменты
сосудистого пучка - сегментарные изменения). Положительные результаты получены
даже при фибропластическом гломерулонефрите.
Применяются следующие
цитостатики: антиметаболиты (имуран, азатиоприн, 6-меркаптопурин), алкилирующие
агенты (хлорбутин, лейкеран, циклофосфамид), циклоспорин (сандиммун).
Азатиоприн (имуран) и
меркаптопурин назначают по 2-3 мг на 1 кг массы больного (150-200 мг в сутки),
циклофосфамид f по 1.5-2 мг/кг (100-150 мг в сутки), лейкеран - по 0.2 мг/кг в
течение 4-8-10 недель. В дальнейшем рекомендуется поддерживающая терапия в
суточной дозе, равной ‘/2 или ‘/з этой дозы, на протяжении 6-12 месяцев.
При лечении цитостатиками
возможны тяжелые осложнения: анемия, лейкопения, тромбоцитопения,
агранулоцитоз, панцитопения, геморрагический цистит, азооспермия.
Лечение антикоагулянтами н
антиагрегантами
Гепарин уменьшает
внутрисосудистую гемокоагуляцию, агрегацию тромбоцитов, обладает
противовоспалительным, антиде-прессантным и диуретическим действием, способен
понижать АД.
Показания к назначению
гепарина:
• нефротическая форма
хронического гломерулонефрита (при клубочковой фильтрации не менее 35 мл/мин)
при отсутствии эффекта от лечения глюкокортикоидами и цитостатиками;
• хронический гломерулонефрит с
выраженными отеками, умеренной артериальной гипертензией (АД не выше 160/90 мм
рт. ст.), а также при начинающейся почечной недостаточности;
Гепарин вводится под кожу
живота по 5000-10,000 ЕД 4 раза в день в течение 6-8 недель с последующим
постепенным снижением дозы и отменой препарата. Лечение гепарином проводится
под контролем времени свертывания крови (не следует стремиться к увеличению его
более чем в 2 раза по сравнению с исходной величиной).
После лечения гепарином можно
использовать антикоагулянты непрямого действия (фенилин, пелентан и др.) в
дозе, поддерживающей протромбиновый индекс на уровне 50-60% в течение 1-2
месяцев. Гораздо чаще используются антиагреганты, наиболее часто курантш в
суточной дозе 225-400 мг (возможно повышение суточной дозы до 600-800 мг),
длительность курса - 8-12 месяцев и более. Курантил можно назначать практически
при всех формах хронического гломерулонефрита, кроме гематурической.
Противопоказаниями к назначению
антикоагулянтов и анти-агрегантов являются геморрагические диатезы, язвенная
болезнь желудка и двенадцатиперстной кишки. Гепарин противопоказан при
клубочковой фильтрации менее 35 мл/мин.
Пассивная иммунотерапия
анти-НЬА-антителами.
Пассивная иммунотерапия
анти-НЬА-антителами также оказывает иммунодепрессантное действие, при этом
уменьшаются количество В-лимфоцитов и продукция противопочечных аутоан-тител,
значительно увеличивается диурез, снижается протеинурия, проявляется также
иммунорегулирующий эффект.
Показаниями к пассивной
иммунотерапии анти-Н1А-антителами являются нефротическая форма хронического гломерулонефрита
и нефротический синдром другого генеза. В качестве лечебного препарата,
содержащего анти-Н1А-антитела, используется сыворотка, полученная от женщин,
сенсибилизация которых к HLA-антигенам явилась результатом предшествующих
беременностей, несовместимых по системе HLA. Курс лечения состоит из 2-4
внутривенных введений плазмы, каждое объемом не более 225 мл.
Симптоматическое лечение.
Лечение артериальной пшертензии
Артериальная гипертензия
значительно ухудшает прогноз при хроническом гломерулонефрите, способствуя
прогрессированию склеротических изменений и ускоряя наступление ХПН. Стойкое
повышение систолического (160 мм рт. ст. и выше) и особенно диастолического АД
(95 мм рт. ст. и выше) требует гипотензивной терапии.
У больных ХГН отмечается смешанный
характер артериальной гипертензии, т.е. кроме низкоренинного объемзависимого
механизма в повышении АД принимает участие и значительное повышение
периферического сопротивления, поэтому в лечении почечной артериальной
гипертензии применяются как салуретики, так и симпатолитики и антагонисты
кальция.
Вначале назначаются диуретики:
гипотиазид (начальная доза - 25 мг в сутки, максимальная суточная доза - 150
мг), эффективны также бринальдикс (от 20 до 60 мг в сутки), хлорталидон или
гигротон (от 25 до 100 мг в сутки), ренез (0.5-2 мг в сутки).
Дозы салуретиков (диуретиков)
зависят от выраженности артериальной гипертензии и динамики снижения АД при
повышении доз.
Вместе с салуретиками
применяются также калийсберегающие диуретики - антагонисты альдостерона: верошпирон
(альдактон) в суточной дозе 50-100 мг (обычно в два приема из-за
кратковременности действия) или триамтерен в той же дозе.
При лечении салуретиками
следует помнить о возможности развития гипокалиемии, гипохлоремии,
гиперурикемии
При отсутствии эффекта от
салуретиков целесообразно добавить к ним В-адреноблокаторы, которые снижают
минутный объем крови и продукцию ренина (она может повыситься при лечении
салуретиками). Рекомендуются пропранолол (анаприлин, индерал, обзидан) по 10-20
мг 3 раза в день, тразикор по 10-20 мг в сутки, вискен по 10-15 мг в сутки.
При отсутствии эффекта через
1-2 недели дозы р-блокаторов повышаются: анаприлина - до 160-240 мг в сутки,
тразикора - до 120-160 мг в сутки, вискена - до 30-40 мг в сутки. После
достижения гипотензивного эффекта дозы постепенно снижают.
При развитии почечной
недостаточности лечение мощными салуретиками целесообразно сочетать с приемом
допегита (ме-тилдофа) - симпатолитика преимущественно центрального действия.
Препарат снижает периферическое сопротивление, сердечный выброс, уменьшает
активность ренин-ангиотензин-альдостероновой системы, в то же время он
увеличивает почечный кровоток и клубочковую фильтрацию. Начальная доза
препарата составляет 500 мг в сутки (1 таблетка по 0.025 г 2 раза в день), при
отсутствии эффекта доза постепенно повышается до 750-1500 мг в сутки.
Вместо допегита можно применять
клофелин или гемитон в комбинации с диуретиками. Клофелин является
симпатолитиком центрального действия, снижает сердечный выброс и периферическое
сопротивление; в отличие от допегита не влияет на почечную гемодинамику.
Начальная доза препарата составляет 0.15 мг в сутки, максимальная суточная доза
- 2.4 мг. При необходимости прекратить прием препарата дозу снижают постепенно,
в течение «7-10 дней, так как возможен синдром отмены с резким повышением АД.
Для лечения артериальной
гипертензии у больных ХГН можно применять препарат симпатолитического действия
резерпин в сочетании с диуретиками. Препарат снижает периферическое
сопротивление, не влияя на почечную гемодинамику.
При артериальной гипертензии на
почве ХПН эффективен также постсинаптический сц-блокатор празозин, особенно в
сочетании с диуретиками - тиазидами. Начальная доза празозина составляет 1 мг в
сутки, максимальная - 10-20 мг в сутки.
К препаратам прямого
сосудорасширяющего действия, применяемым при почечной артериальной гипертензии,
относится гидралазш (он повышает почечный кровоток и клубочковую фильтрацию,
показан при почечной недостаточности). В последние годы стали применяться
антагонисты кальция, предпочтение отдается верапамилу, так как он улучшает
кровообращение в почках. Препарат назначается в дозе 0.02-0.04 г 3-4 раза в
день.
При стойкой артериальной
гипертензии можно рекомендовать ингибитор АПФ - капотен (каптоприл) в суточной
дозе от 25 до 100 мг.
Этапы лечения артериальной
гипертензии при хроническом гломерулонефрите:
. Ограничение натрия и
назначение диуретиков (гипотиазид, при почечной недостаточности - фуросемид);
при необходимости применяют калийсберегающие диуретики.
. В сочетании с диуретиками
назначаются: р-адреноблокаторы (обзидан, индерал и др.); допегит (при почечной
недостаточности), гемитон или резерпин.
. Гидралазин или апрессин (в
сочетании с диуретиками или 0-блокаторами); празозин.
. Октадин (гуанетидин,
изобарин, октатензин) при отсутствии почечной недостаточности.
Следует подчеркнуть, что
симпатолитики (допегит, клофелин, резерпин, октадин) задерживают натрий и воду
и должны сочетаться с диуретиками. При тяжелой артериальной гипертензии
целесообразно подключение к лечению ингибиторов АПФ.
При развитии гипертонического
криза лечение производится внутривенным введением натрия нитропруссида,
диазоксида, дибазола, клофелина, рауседила, фуросемида
Лечение отечного синдрома.
Отеки при хроническом
гломерулонефрите связаны с гипоальбуминемией и резким снижением способности
почек выделять натрий и воду
При выраженных отеках
рекомендуются разгрузочные дни: сахарный (150 г на 1-2 стакана кипяченой воды с
лимоном в 4-5 приемов, овощной (1,5 кг овощей в виде салата без соли), арбузный
(по 300 г 5 р/день), фруктовый или ягодный (250г 6 р/день)
Фитотерапия:
Настой березовых почек.
Отвар листьев брусники.
Настой цветков бузины черной.
Настой цветков василька.
Настой травы горца птичьего
(спорыша).
Отвар корня лопуха большого.
Настой листьев почечного чая
(ортосифона).
Как правило, лечение
лекарственными растениями длится 1-2 месяца и дольше.
Если отеки не исчезают,
назначают мочегонные средства, не оказывающие нефротоксического действия:
гипотиазид 50-100 мг в день; фуросемид 40-80 мг в день; урегит 50-100 мг в
день; триампур-композитум (сочетание гипотиазида и триамтерена) по 1 таб. 2-3
р/д; верошпирон 75-200 мг в день. Мочегонные средства назначают короткими
3-5-дневными курсами, при необходимости сочетают 2-3 препарата.
Программа дифференцированной
терапии хронического нефрита.
Смешанная форма хронического
гломерулонефрита
Значительное ограничение режима
и трудоспособности, часто решение вопроса об инвалидности III или II группы.
Диета с ограничением соли и
воды.
Диуретики и гипотензивная
терапия.
Лечение гепарином и курантилом.
При выраженной активности
гломерулонефрита - цитостати-ческая терапия, пульс-терапия циклофосфаном.
Фитотерапия.
Основным лечебным фактором для
больных хроническим гломерулонефритом на курортах и в санаториях являются
воздействие теплого и сухого климата, инсоляции.
Эффективность климатического
лечения усиливается применяемыми одновременно виноградолечением, фруктовой
диетой. Лечение больных хроническим гломерулонефритом должно проводиться на
указанных курортах в теплое время года в течение 2-4 месяцев.
В комплексной терапии ХГН
применяется также физиотерапия. Рекомендуются индуктотермия и ультразвук на
область почек. Эти процедуры обладают противовоспалительным эффектом, усиливают
диурез.
Эффективным методом лечения ХГН
является термотерапия.
Показания: смешанная форма ХГН
с умеренными отеками, протеинурией в пределах 3-4 г в сутки без нарушения
функции почек и АД не более 170/100 мм рт. ст.
Под влиянием термотерапии
улучшаются клубочковая фильтрация, азотовыделительная функция почек, снижается
АД, значительно уменьшаются отеки.
Противопоказаниями для всех
видов физиотерапии и санаторно-курортного лечения являются выраженное
обострение гломерулонефрита и значительное нарушение функциональной способности
почек, высокая артериальная гипертензия (выше 180/110 мм рт. ст.), выраженные
отеки, гипопротеинемия при нефротиче-ской форме, макрогематурия.
Лечение, предложенное
куратором.
. Режим 1
. Диета 7 с ограничением
жидкости (400,0) и соли. Контроль АД, диуреза.
. Медикаментозная
терапия:
.) Патогенетическая
терапия:
Rp:
Tab. Prednisoloni
0,005 № 20.: по 2 таб. 2 р/д утром и вечером
.) Иммунодепрессантная
терапия:
Rp:
Tab. Batrideni
0,1
D.t.d.№
100
S.: по ½
таб.
2 р/д, независимо от приема пищи.
Данный препарат из группы
иммунодепрессантов применяется при аллотрансплантации почек и при хроническом
гломерулонефрите. Противопоказан при беременности, инфекционных, гнойных
заболеваниях. Возможна активация хронических очагов инфекции. При снижении
уровня лейкоцитов ниже 3,0х109/л рекомендуется снизить дозу препарата. Не
следует сочетать с циклофосфаном, имураном и др. антиметаболитами.
.) Антиагрегантная
терапия:
Rp: Tab.Curantyli
0,025.t.d.№ 20
S.: по 1-2 таб. 3 р/д.
Стимулирует синтез
простациклина и тормозит - тромбоксана. Эффекты: препятствует образованию
тромбов в сосудах, расширяет коронарные сосуды, несколько снижает АД, улучшает
мозговое кровообращение. Улучшает функцию почек у больных хроническим
гломерулонефритом. Противопоказание - распространенный атеросклероз.
.) Лечение отечного
синдрома:: Sol. Lasix 1%-2ml.t.d.№ 5 in amp.
S.: в/в
.) Лечение артериальной
гипертензии:
Rp: Tab. Apressini
0,01.t.d.N 10
S.: по 1 таб. 2 р./день после
еды
Обладает прямым
спазмолитическим влиянием на миофибриллы артериол (гидразиновая группа
задерживает инактивацию эндотелиального расслабляющего фактора). Улучшает
кровоснабжение гол. мозга, почек. Противопоказания - идиосинкразия, рассеянная
красная волчанка, периферические невропатии.
. Дневник
3.02.15 г Температура 36.6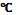
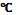
Пульс 75
ЧДД 16
АД на правой руке 140/85 мм рт ст
На левой - 130/ 100 мм рт стГоловная боль, ощущение сердцебиение.
Общее состояние удовлетворительное, сознание ясное, положение активное. Отеки
ног. Слизистые бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание
везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Язык влажный
, чистый. Живот симметричный, участвует в акте дыхания. Стул и диурез в
норме.Режим палатный.
Стол № 7
ограничением жидкости (400,0) и соли.
|
Sol. Lasix 1%-2ml в/в кап. 4% сода в/в кап Tab. Enami
2,5 по 1 таб 2 р/д Tab.
Prednisoloni 5 по 1 таб/д
|
|
|
4.02.15 г Температура 36.7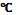
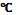
Пульс 75
ЧДД 18
АД на правой руке 140/85 мм рт ст
На левой - 140/ 100 мм рт стГоловная боль. Общее состояние
удовлетворительное, сознание ясное, положение активное. Отеки рук и ног. Слизистые
бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание везикулярное.
Тоны сердца ясные, ритмичные, шумов нет. Язык влажный , чистый. Живот
симметричный. Стул и диурез в норме.Режим палатный.
Стол № 7
|
Контроль АД, диуреза. Tab.
Enami 2,5 по 1 таб 2 р/д Tab. Prednisoloni 5 по 1
таб/д
|
|
|
5.02.15 г. Температура 36.6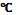
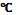
Пульс 70
ЧДД 18
АД на правой руке 120/90 мм рт ст
На левой - 120/ 180 мм рт стЖалоб нет. Общее состояние
удовлетворительное, сознание ясное, положение активное. Отеки ног. Слизистые бледно-розового
цвета, влажные. Лимфоузлы не увеличены. Дыхание везикулярное, хрипов нет. Тоны
сердца ясные, ритмичные, шумов нет. Язык влажный , чистый. Живот симметричный,
участвует в акте дыхания. Стул и диурез в норме.
Отмечается положительная динамика на фоне проводимой терапии.
Режим палатный.
|
Sol. Lasix 1%-2ml в/в кап. 4% сода в/в кап Tab. Prednisoloni
5 по 1 таб/д Tab. Enami 2,5 по 1
таб 2 р/д
|
|
|
6.02.15 . Температура 36.6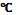
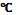
Пульс 70
ЧДД 16
АД на правой руке 140/85 мм рт ст
На левой - 130/ 100 мм рт стГоловная боль, ощущение сердцебиение.
Общее состояние удовлетворительное, сознание ясное, положение активное.
Слизистые бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание
везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Язык влажный
, чистый. Живот симметричный, участвует в акте дыхания. Стул и диурез в
норме.Режим палатный.
Стол № 7
|
Sol. Lasix 1%-2ml в/в кап. Tab.
Prednisoloni 5,0 по 1 таб/д 4% сода
в/в кап
|
|
|
7.02.15 г. Температура 36.8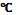
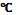
Пульс 73
ЧДД 18
АД на правой руке 130/85 мм рт ст
На левой - 120/ 85 мм рт стЖалоб нет Общее состояние
удовлетворительное, сознание ясное, положение активное. Слизистые
бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание везикулярное,
хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Язык влажный , чистый. Живот
симметричный, участвует в акте дыхания. Стул и диурез в норме.Режим палатный.
Стол № 7
|
Sol. Lasix 1%-2ml в/в кап. 4% сода в/в кап Tab. Prednisoloni 5,0 по 1
таб/д
|
|
|
8.02.15 г Температура 36.5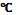
Пульс 70
ЧДД 17
АД на правой руке 135/80 мм рт ст
На левой - 125/ 90 мм рт стГоловная боль, ощущение сердцебиение.
Общее состояние удовлетворительное, сознание ясное, положение активное.
Слизистые бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание
везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Язык влажный
, чистый. Живот симметричный, участвует в акте дыхания. Стул и диурез в
норме.Режим палатный.
|
4% сода в/в кап 20 % р-р Альбумин 100,0 в/в кап Tab. Prednisoloni
5 по 1 таб/д
|
|
|
9.02.15 г Температура 36.6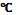
Пульс 75
ЧДД 16
АД на правой руке 120/75 мм рт ст
На левой - 120/ 70 мм рт стЖалоб нет. Общее состояние
удовлетворительное, сознание ясное, положение активное. Слизистые
бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание везикулярное,
хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Язык влажный , чистый.
Живот симметричный, участвует в акте дыхания. Стул и диурез в норме.Режим
палатный.
Стол № 7 .
|
Sol. Lasix 1%-2ml в/в кап. 4% сода в/в кап 20 % р-р Альбумин
100,0 в/в кап
|
|
|
10.02.15 Температура 36.6
Пульс 70
ЧДД 18
АД на правой руке 130/70 мм рт ст
На левой - 120/ 90 мм рт стЖалоб нет. Общее состояние
удовлетворительное, сознание ясное, положение активное. Слизистые
бледно-розового цвета, влажные. Лимфоузлы не увеличены. Дыхание везикулярное,
хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Язык влажный , чистый.
Живот симметричный, участвует в акте дыхания. Стул и диурез в норме.Режим
палатный.
Стол № 7
|
20 % р-р Альбумин 100,0 в/в кап
|
|
|