Сахарный диабет: гипер- и гипосостояния. Рекомендации по лечению
Министерство здравоохранения
Свердловской области
Государственное бюджетное
образовательное учреждение среднего профессионального образования
Свердловский областной медицинский
колледж
Филиал г. Ирбит
Отделение «Лечебное дело»
Специализация ФСМП
Проектная работа
По предмету:
Тема:
Сахарный диабет: гипер- и
гипосостояния. Рекомендации по лечению
Выполнил: Лошков А.В.
Студент гр. 504
Преподаватель Барбасов А.И.
Ирбит - 2012
РЕФЕРАТ
Не надо бояться легких признаков гипогликемии и гипергликемии - надо
ловить их, и знать, как блокировать надвигающееся бедствие…
С.П. Наумов, эндокринолог, доктор медицинских наук
Задачи:
Главной задачей этой работы является, рассказать медицинскому работнику
не о самом распространенном заболевании в мире - сахарном диабете, а о более
серьезных проблемах связанных с этим заболеванием, то есть об острых
осложнениях этой болезни.
Цели:
· научить выявлять первые признаки клинических проявлений острых осложнений
СД
· научить cоставлять
рациональный алгоритм лабораторной диагностики,
· научить принципам неотложной терапии некетоацидотической или
гиперосмолярной комы
· научить принципам неотложной терапии кетоацидотической комы
· научить принципам неотложной терапии гипогликемической комы
· научить наиболее рациональному алгоритму диагностики и
купирования гипогликемического синдрома
· научить составлению рационального рациона для больных
сахарным диабетом.
Актуальность работы:
Сахарный диабет является актуальной медико-социальной проблемой
современности, которая по распространенности и заболеваемости имеет все черты
эпидемии, охватывающей большинство экономически развитых стран мира. В
настоящее время, по данным ВОЗ, в мире уже насчитывается более 175 миллионов
больных, их количество неуклонно растет и к 2025 году достигнет 300 миллионов.
Лиц с нарушенной толерантностью к глюкозе - более 310 млн. Россия в этом плане
не является исключением. Только за последние 15 лет общее количество больных
сахарным диабетом увеличилось в 2 раза.
Содержание
Введение
.
Поджелудочная железа, ее назначение и механизм функционирования
. Общие
сведения о сахарном диабете.
.
Классификация сахарного диабета. Клиническая картина.
4. Причины развития, клиническое
проявление и диагностика сахарного диабета
5. Варианты
начала сахарного диабета
. Осложнения
сахарного диабета
. Лечение
. Особенности
сахарного диабета у лиц старшего возраста
.
Рекомендации больным сахарным диабетом
Заключение
Список
используемой литературы:
Приложения
Введение
Проблеме борьбы с сахарным диабетом должное внимание уделяется
Министерствами здравоохранения всех стран. Во многих странах мира, включая
Россию, разработаны соответствующие программы, предусматривающие раннее
выявление сахарного диабета, лечение и профилактику сосудистых осложнений,
которые и являются причиной ранней инвалидизации и высокой летальности,
наблюдаемой при этом заболевании.
Борьба с сахарным диабетом и его осложнениями зависит не только от
согласованной работы всех звеньев специализированной медицинской службы, но и
от самих больных, без участия которых не могут быть достигнуты целевые задачи
по компенсации углеводного обмена при сахарном диабете, а его нарушение и
вызывает развитие сосудистых осложнений.
Хорошо известно, что проблема успешно может быть решена только тогда,
когда все известно о причинах, стадиях и механизмах ее появления и развития.
Прогресс клинической медицины во второй половине XX века позволил
значительно лучше понять причины развития сахарного диабета и его осложнений, а
также существенно облегчить страдания больных, чего еще четверть века назад
невозможно было даже вообразить. Начало многим нововведениям было положено в
исследовательских центрах Великобритании.
В 60-70-х гг. прошлого века врачам приходилось лишь беспомощно наблюдать,
как их пациенты умирают от осложнений сахарного диабета. Однако уже в 70-х гг.
были разработаны методы применения фотокоагуляции для профилактики развития
слепоты и методы лечения хронической почечной недостаточности, в 80-х гг. -
созданы клиники для лечения синдрома диабетической стопы, что позволило в два
раза снизить частоту проведения ее ампутаций. Даже через 20 лет после открытия
инсулина частота невынашивания беременности при диабете превышала 25%, а в
настоящее время ее удалось снизить до менее 5%. Поворотными пунктами в истории
диабетологии стали проведенное в США исследование по контролю течения сахарного
диабета I типа и его осложнений (DCCT - Diabetes Control and Complications
Trial) и Британское проспективное исследование сахарного диабета II типа (UKPDS
- United Kingdom Prospective Diabetes Study). Во время последнего исследования
ныне покойному профессору Роберту Тернеру (Robert Turner) удалось показать, что
при правильном лечении можно значительно уменьшить частоту развития сахарного
диабета и скорость прогрессирования его осложнений.
Четверть века назад трудно было даже представить, насколько высокой
эффективности лечения сахарного диабета удастся достичь в настоящее время.
Благодаря внедрению в повседневную практику неинвазивных методов амбулаторного
определения уровня гликемии удалось достичь ее тщательного контроля; в то же
время прогресс в изучении гипогликемии и обучение пациентов позволили снизить
риск ее развития. Разработка шприц-ручек (полуавтоматических инъекторов
инсулина), а позднее и «инсулиновых насосов» (устройств для непрерывного
подкожного введения инсулина) способствовала значительному улучшению качества
жизни пациентов, вынужденных всю жизнь нести тяжкое бремя сахарного диабета.
После открытия химической формулы (Фредерик Зангер - Frederick Sanger, 1955 г.)
и пространственной структуры (Дороти Ходжкин - Dorothy Hodgkin, 1969 г.)
инсулина (честь этих открытий принадлежит британским ученым) в молекулярной
биологии произошла настоящая революция: были разработаны генно-инженерные
аналоги инсулина, позволяющие лучше контролировать уровень гликемии и уменьшить
риск развития гипогликемии.
Еще одно британское «изобретение» - предложенная доктором Джоанной Уокер
(Joan Walker) из Лестера в 50-х гг. специализация медицинских сестер по
диабетологии - поначалу вызвало дискуссию, но в настоящее время считается одним
из наиболее важных достижений не только диабетологии, но и медицины в целом. На
фоне значительных достижений в оказании медицинской помощи, особенно при
хронических заболеваниях (к которым относится и сахарный диабет), общество
стало все лучше осознавать потребность в реформировании схем взаимодействия
систем первичной и специализированной медицинской помощи. В 2002-2003 гг. в
Великобритании внедрена Национальная система обслуживания (National Service
Framework), в рамках которой должна быть реализована программа массового
обследования зрения, а также усовершенствованы информационные технологии и
система учета в медицине.
Для внедрения этих планов в клиническую практику необходимы значительные
усилия. В проведении клинических и фундаментальных исследований в области
диабетологии, а также в помощи больным сахарным диабетом большую роль играет
организация «Сахарный диабет в Великобритании» (Diabetes UK), основанная в 1934
г. доктором Р.Д. Лоуренсом (R.D. Lawrence) и его пациентом Х.Г. Уэллсом (H.G.
Wells) под названием «Диабетическая ассоциация» (позднее Британская
Диабетологическая Ассоциация). Значительный вклад в развитие диабетологии в
последние годы вносит также «Фонд сахарного диабета у подростков» (Juvenile
Diabetes Foundation). Кроме того, важные лабораторные исследования проводят
фармацевтические компании, оказывающие также большую помощь пациентам и
медицинским работникам. Особенно полезными нам представляются приводимые в
книге (с разрешения автора) заметки миссис B-J о ее жизни с диагнозом «сахарный
диабет» в течение 70 лет. Миссис B-J наблюдалась в больнице колледжа Кинга
(King's College Hospital). Она ярко описывает различные стороны лечения и
некоторые проблемы, встающие перед больным сахарным диабетом, и легко заметить,
насколько многие из них были уменьшены в течение ее жизни. Ее история может
послужить вдохновляющим примером для пациентов, вынужденных сегодня начинать
новую жизнь с диагнозом «сахарный диабет».
В
настоящее время считается доказанной генетическая <#"817255.files/image001.gif">
Рис. 1.1 Расположение поджелудочной железы относительно других внутренних
органов
Она находится слева за желудком, в верхней части живота и доходит до
селезенки. В поджелудочной железе выделяют головку, тело и хвост. В
функциональном отношении она состоит из двух независимых частей: основной своей
массы, выделяющей пищеварительный (или панкреатический) сок, и так называемых
«островков Лангерганса», на которые приходится только 1-2% от общего объема
органа. Именно эти островки, открытые в девятнадцатом веке немецким физиологом
Лангергансом, и выполняют эндокринную функцию, так как в каждом из них
содержится от восьмидесяти до двухсот гормонально активных клеток, выделяющих в
кровь гормоны. Эти клетки, в зависимости от секретируемых ими веществ, делятся
на четыре типа - альфа, бета, дельта и РР-клетки. В альфа-клетках
вырабатывается глюкагон, в бета-клетках - инсулин, в дельта-клетках - гастрин и
соматостатин, в РР-клетках - панкреатический полипептид. Большую часть каждого
островка в теле и хвосте поджелудочной железы составляют бета-клетки (85%); на
долю альфа-клеток приходится 11%, на дельта-клетки - 3% и на РР-клетки - 1%.
Каковы же функции гормонов, которые вырабатывают островки Лангерганса?
Прежде всего, отметим, что вещества, вырабатываемые дельта-клетками и
РР-клетками, мы рассматривать не будем, так как в контексте данной книги они
несущественны. Далее нам придется вспомнить, что используемый в быту термин
«сахар» далеко не точен; на самом деле существует множество разновидностей
Сахаров, различающихся своим химическим строением. Одни из них имеют сложные молекулы,
и такие сахара называют «полисахаридами» или сложными сахарами; структура
других более проста и их называют «моносахаридами» или простыми сахарами. Так
вот, глюкагон, вырабатываемый альфа-клетками, способствует распаду сложного
сахара-гликогена и образованию из него простого сахара-глюкозы. В форме
гликогена сахар накапливается «про запас» в некоторых наших органах - в печени
и в мышцах; глюкоза же - это виноградный сахар, один из простейших сахаров, и в
дальнейшем, если не оговаривается особо, мы будем употреблять эти два термина,
глюкоза и сахар, как понятия полностью эквивалентные. Именно в форме глюкозы
сахар присутствует в нашей крови.
Разобравшись с глюкагоном и сахарами, рассмотрим функцию инсулина. Однако
перед этим полезно вспомнить еще один важный факт, касающийся нашего организма,
а именно: наше тело состоит из клеток. Клетки бывают разные по функциям и виду
- скажем, шарообразные, овальные, плоские, цилиндрические и т.д. Клетки
одинаковой формы и функции образуют определенную ткань человеческого организма
- например, головной мозг, стенки кровеносных сосудов, печень или мышцы.
Несмотря на разнообразие клеток, между ними есть нечто общее: все они нуждаются
в питании. Мы двигаемся, наш организм функционирует непрерывно (даже когда мы
спим), а это значит, что мы непрерывно расходуем энергию. Восполнение энергии
осуществляется на клеточном уровне: кровь постоянно доставляет клеткам кислород
и питательные вещества, одним из которых - и очень важным! - является глюкоза.
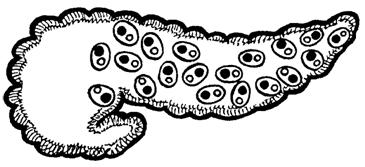
Рис. 1.2 Поджелудочная железа. Выделены «островки» и кружками белого и
черного цветов показаны альфа- и бета-клетки
2. Общие сведения о сахарном диабете
По
определению Всемирной Организации Здравоохранения (ВОЗ) - сахарный диабет
(лат. <#"817255.files/image003.jpg">
Лактацидотическая
кома
<#"817255.files/image004.gif">
У больных пожилого и старческого возраста (взрослый тип сахарного
диабета) течение заболевания относительно стабильное, доброкачественное -
обычно легкой и средней степени тяжести. У 60-80% больных к началу заболевания
наблюдается избыточная масса тела. Начало заболевания постепенное, клинические
симптомы скудные, и в связи с этим между началом заболевания и постановкой
диагноза проходит от нескольких месяцев до нескольких лет. У этих больных
содержание инсулина в крови может быть не только нормальным, но даже и
повышенным (относительная инсулиновая недостаточность). Компенсация сахарного
диабета у них достигается довольно легко - у больных с сопутствующим ожирением
достаточно бывает одной диеты; больных хорошо поддаются лечению пероральными
сахароснижающими средствами.
Особое место в клинике сахарного диабета у больных пожилого и старческого
возраста занимают его сосудистые и трофические осложнения.
Если у больных с юношеским типом развитие специфических (микроангиопатии)
и неспецифических (микроангиопатии - ускорение развития атеросклероза)
осложнений сахарного диабета обусловлено самой патологией и возникающими при
ней нарушениями углеводного, липидного и белкового обмена, то у больных
пожилого и старческого возраста сахарный диабет развивается уже на фоне
имеющихся атеросклеротических поражений сосудов различных областей: коронарных,
церебральных, периферических. В связи с этим в клинической картине у этих
больных доминируют жалобы, связанные с осложненным диабетом. Это ухудшение
зрения, боли в области сердца, боли и парестезии ног, зуд, отечность лица,
гнойничковые и грибковые заболевания кожи, инфекция мочевых путей и т.д.
Коронарный атеросклероз у больных сахарным диабетом по сравнению с
людьми, не страдающими этой патологией, встречается вдвое чаще у мужчин и в 5
раз чаще у женщин. Значительно чаще у больных диабетом развивается и инфаркт
миокарда, который в свою очередь осложняет течение диабета. Атеросклеротическое
поражение сосудов нижних конечностей проявляется их зябкостью, болями в ногах
по типу перемежающейся хромоты, парестезиями; пульс по задней берцовой и
тыльной артериям стопы ослаблен или не определяется. У пожилых больных сахарным
диабетом в 80 раз чаще у женщин и в 50 раз чаще у мужчин по сравнению со
здоровыми наблюдается гангрена нижних конечностей. Поражения сосудов почек
(«диабетическая нефропатия») многообразны. Это атеросклероз почечных артерий с
развитием реноваскулярной гипертензии, артериолосклероз, гломерулосклероз. При
декомпенсации заболевания поражение сосудов почек быстро прогрессирует, приводя
к развитию почечной недостаточности у больных пожилого и старческого возраста.
Очень часты инфекции мочевых путей (практически у 1/3 больных) - обычно
это острый или хронический пиелонефрит. К офтальмологическим осложнениям
сахарного диабета относятся диабетическая ретинопатия, а также «старческая»
катаракта, которая у больных сахарным диабетом развивается значительно быстрее,
чем у здоровых людей пожилого и старческого возраста. Поражение периферических
нервов - диабетическая нейропатия - наблюдается у пожилых больных, чаще у
женщин при мягком, но длительном течении сахарного диабета. Клинически она
проявляется болями в конечностях (поражаются главным образом ноги),
усиливающимися ночью, парестезиями (жжение, покалывание), нарушением
вибрационной, тактильной и болевой чувствительности.
Диагностика сахарного диабета у пожилых и старых больных часто
затруднена. В связи с возрастными изменениями почек часто наблюдается
несоответствие между гипергликемией и гликозурией (отсутствие сахара в моче при
повышенном его содержании в крови). Поскольку жалобы пожилых и старых больных
скудны и связаны обычно с осложнениями диабета, то желательно исследование
сахара в крови у всех больных старше 60 лет с артериальной гипертензией,
ишемической болезнью сердца, атеросклеротическим поражением церебральных и
периферических сосудов, хроническим пиелонефритом, гнойничковыми и грибковыми
заболеваниями кожи. С другой стороны, следует учитывать и то, что в пожилом и
старческом возрасте встречается гипердиагностика сахарного диабета. Так, у
людей старше 60 лет снижается толерантность к углеводам, в связи с чем при
проведении теста на толерантность к глюкозе обычный для их возраста уровень
сахара в крови трактуется как признак латентного сахарного диабета. Как
правило, у больных пожилого и старческого возраста выявляется сопутствующая
патология, в связи с чем они принимают препараты, влияющие и на углеводный
обмен. Это приводит к ложноположительным или ложноотрицательным результатам при
обследовании людей старше 60 лет. Так, глюкокортикоиды, гипотиазид, эстрогены,
никотиновая кислота повышают уровень сахара в крови, в то время как
антидепрессанты, антигистаминные вещества, бета-блокаторы и ацетилсалициловая
кислота, наоборот, его снижают.
У больных пожилого и старческого возраста диагностика гипергликемической
комы бывает затруднена: так, при прогрессировании кетоацидоза появление
тошноты, рвоты, болей в животе может симулировать картину острого живота и
привести к ошибочному диагнозу. Одышка, обусловленная ацидозом, может быть
расценена как проявление сердечной недостаточности или обострение хронических
обструктивных заболеваний легких. В свою очередь при постановке диагноза
диабетической комы нельзя упускать из виду то обстоятельство, что она могла
развиться на фоне цереброваскулярной или сердечнососудистой катастрофы, уремии.
9. Рекомендации больным сахарным диабетом
Больные сахарным диабетом могут значительно улучшить течение заболевания,
обеспечив себе здоровое питание, повысив уровень физической активности, снизив
массу тела, отказавшись от курения. Эти мероприятия приносят огромную пользу и
могут в значительной степени снизить потребность в лекарственной терапии. Их
осуществление может потребовать разработки для пациента подробного плана
изменений его поведения.
Здоровое питание - краеугольный камень лечения сахарного диабета.
Сахарный диабет II типа всегда начинают лечить диетой, и лишь затем назначают
лекарства. При исключении из рациона сахара (сахарозы и глюкозы) уровень
гликемии снижается при сахарном диабете как I типа, так и II типа; современные
диетические рекомендации допускают прием сахара в небольших количествах, однако
этого лучше избегать, а употреблять вместо него искусственные заменители
сахара. Подробное консультирование по питанию составляет значительную часть
программы лечения сахарного диабета, а необдуманный совет может стать пагубным
или бесполезным для пациента. Автор помнит одну больную, которой было
рекомендовано соблюдать строго определенную диету, и она на протяжении многих
лет изо дня в день питалась совершенно одинаковой пищей, прежде чем
пожаловалась врачу на однообразие своего рациона. Диета должна соответствовать
возрасту, массе тела, характеру деятельности, национальности и вероисповеданию
больного.
• Ни в каком виде не употреблять сахар
• Не употреблять слишком много жиров
• Не ограничивать потребление мяса, рыбы или овощей
• Контролировать массу тела
Специальные диабетические продукты покупать не требуется. При сахарном
диабете прием большинства видов алкоголя (исключая сладкие вина и ликеры)
допустим, но при избыточной массе тела потребление алкоголя следует существенно
ограничить.
Диета при диабете: сахар/глюкоза/сахароза запрещены
Исключите следующие продукты и напитки:
• сахар или глюкозу - в любом виде;
• варенье, повидло, мед, сироп;
• конфеты и шоколад;
• торты и сладкое печенье;
• консервированные фрукты;
• кока-колу, пепси-колу, лимонад и другие газированные напитки
Вы можете использовать искусственные заменители сахара (сахарин, Свитекс,
Гермесетас, Саксин), а также можете употреблять другие напитки, не содержащие
сахара (например, соки).
Содержание пищевых волокон в продуктах питания
Следующие продукты содержат пищевые волокна:
• Хлеб - только приготовленный из непросеянной муки. Если его найти не
удается, используйте хлеб с отрубями, пшеничный или черный;
• Печенье и хрустящие хлебцы - Ривита, Маквита и т.п.; овсяные лепешки,
пироги с кокосовой стружкой и отрубями; крекеры;
• Блюда из хлебных злаков - овсянка, Витабикс, Витафлэйкс, любые блюда из
отрубей, пшеничные и овсяные хлопья, мюсли;
• Непросеянная мука или 100% ржаная мука - добавляйте к белым сортам муки
при приготовлении хлеба, лепешек, пирогов, пудингов и т.д.;
• Свежие фрукты и овощи - ешьте не менее 2 раз в день. Яблоки, груши,
сливы, помидоры и т.п. рекомендуется съедать с кожурой;
• Сухофрукты и орехи - ешьте часто (прим. редактора: по мнению российских
диабетологов, данные продукты надо ограничивать);
• Неочищенный рис, макаронные изделия из непросеянной муки;
• Бобовые - горох и все разновидности фасоли
Рекомендации по питанию при сахарном диабете II типа
Диета при сахарном диабете II типа на фоне избыточной массы тела должна
обеспечивать исключение всех видов сахара и сокращение общей калорийности пищи.
Многие больные страдают избытком массы тела, и основной задачей их диеты должно
быть ее снижение, хотя добиться этого бывает нелегко. Очень важно
удостовериться, что уменьшение калорийности пищи не приводит к увеличению
потребления жирных продуктов, особенно сыра. Основное внимание следует уделять
снижению калорийности пищи, особенно жиров; при этом разрешается,
соответственно, увеличить в диете долю углеводов (чего прежде не допускалось).
Углеводами можно обеспечивать до половины энергетических потребностей
организма, а прием жиров следует значительно уменьшить; на практике соблюдение
такой диеты требует значительных усилий и радикального изменения рациона.
Желательно употреблять в пищу полиненасыщенные жиры; для снижения концентрации
глюкозы в крови необходимо принимать достаточное количество пищевых волокон.
Относительно большое количество пищевых волокон содержат отруби, хлеб из
непросеянной муки и бобовые, в связи с чем их следует рекомендовать больным;
следует учесть, что продукты с очень высоким содержанием пищевых волокон
(например, гуаровая смола) неприятны на вкус.
У пожилых иногда достаточно исключить из рациона все виды сахара.
Концентрация глюкозы в крови снижается, и клинические проявления сахарного
диабета исчезают. Жесткие ограничения в этом возрасте не всегда нужны,
поскольку привычный образ жизни больного следует изменять как можно меньше.
Рекомендации по питанию при сахарном диабете I типа
Требования к диете больных сахарным диабетом I типа значительно более
жесткие: если они едят слишком много, ухудшается течение заболевания; если
слишком мало, развивается гипогликемия. Основное требование к диете -
ежедневное потребление углеводов должно быть постоянным; углеводы необходимо
принимать по возможности в одно и то же время дня. Если это требование не
выполняется, течение диабета контролировать сложнее, хотя современные методы
лечения, например, метод коррекции дозы инсулина на фоне обычного питания,
предусматривают оценку принятого количества углеводов и вычисление
соответствующей дозы инсулина, что освобождает пациента от необходимости
принимать пищу в строго определенные часы. Значительно ограничивать прием
углеводов не следует; наоборот, если диета достаточно разнообразна, пациенты
менее склонны к избыточному потреблению жирной пищи, которая им вредна.
Суточная доза углеводов может быть очень различной: приема менее 100
г/сут. обычно недостаточно, а употребление более 250 г/сут. затрудняет контроль
течения сахарного диабета. Пожилым больным, ведущим малоподвижный образ жизни,
требуется меньшее количество углеводов, чем молодым и физически активным,
особенно спортсменам. Хотя известно, что углеводы из пищевых продуктов
всасываются в желудочно-кишечном тракте неодинаково и, соответственно,
по-разному влияют на содержание глюкозы в крови, учитывать эти различия не
имеет смысла, а следует во всех случаях избегать приема сахара (сахарозы), за
исключением необходимости купировать гипогликемию. Больным удобнее употреблять
основную часть углеводов в основные приемы пищи - на завтрак, обед и ужин -
хотя, как показывает гликемический профиль, организму углеводы могут
требоваться преимущественно в другое время. Например, гликемический профиль
часто улучшается при приеме меньшего количества углеводов на завтрак и большего
- в период между завтраком и обедом, а также в обед. Между основными приемами
пищи - около 11 часов утра, в течение дня, на ночь - для профилактики
гипогликемии следует слегка перекусывать; по крайней мере, обязательно следует
перекусить после завтрака и на ночь. Для удобства пациентов (в частности, при
коррекции дозы инсулина на фоне обычного питания - при сахарном диабете I типа,
требующего подсчета содержания углеводов в диете) 10 г углеводов принимают за 1
«хлебную единицу». Таким образом, если пища содержит 170 г углеводов, в ней
содержится 17 хлебных единиц. Пациентам может быть полезно знать количество
хлебных единиц в разных блюдах.
Заключение
Заболеваемость сахарным диабетом (СД) продолжает расти, что послужило основанием
для экспертов ВОЗ объявить его неинфекционной эпидемией. Результаты
эпидемиологических исследований, проведенных под руководством академика И.И.
Дедова, свидетельствуют о наличии в РФ на сегодняшний день более 8 млн.
больных, причем эта цифра непрерывно растет.
Сахарный диабет представляет собой гетерогенное заболевание. Самой
распространенной формой его является сахарный диабет типа 2 (около 95%
больных), который в основном встречается у лиц зрелого и пожилого возраста.
Однако до настоящего времени отсутствует приемлемая классификация этого типа
диабета. Его классифицируют по возрасту к началу манифестации заболевания,
наличию ожирения, в частности висцеральной формы, потребности в
инсулинотерапии.
Не определен и генетический маркер СД типа 2, но очевидно то, что
инсулинорезистентность и секреторный дефект β-клеток лежат в основе патогенеза
заболевания. Как инсулинорезистентность, так и секреторный дефект β-клеток могут быть генетически
детерминированы. 90% больных имеют избыточный вес или ожирение, которые
ухудшают течение сахарного диабета и затрудняют достижение компенсации
заболевания.
Снижение веса всего лишь на 5-10 кг приводит у таких больных к улучшению
показателей глюкозы крови, а в ряде случаев и к их полной нормализации.
Низкокалорийная пища и физическая активность являются тем фундаментом, на
котором строится лечение сахарного диабета типа 2. Но многие больные
пренебрегают этими мерами, обрекая себя на длительную декомпенсацию и
соответственно на развитие поздних осложнений.
Достаточно сказать, что инфаркт миокарда встречается у больных сахарным
диабетом типа 2 в 3 раза, инсульт - в 2-3 раза, а риск ампутации конечности - в
40 раз чаще, чем у лиц, не страдающих диабетом. Диабетическая слепота приобрела
медико-социальную значимость. Но все эти осложнения можно предотвратить или
отсрочить, если держать под контролем и корректировать уровень гликемии.
Список используемой литературы
1. Аметов А.,
Касаткина Э. Как научиться жить с диабетом. Интерпракс.2006. 72с.
. Анциферов
М.Б., Галстян Г.Р. Осложнения сахарного диабета. ЭНЦ РАМН, Москва, 2008.
. Анциферов
М.Б., Ростовцева Я.Г. Сахарный диабет: принципы медико-социальной защиты
больных. Москва, 2008. 148 с.
. Баешко
А.А., Булай П.И. Неотложные состояния. Минск: Беларусь, 2007. 570 с.
. Дедов И.И.
Фадеев В.В. Введение в диабетологию. Москва: Берег, 2008. 200 с.
.Древаль А.В.
Учебник диабетика. Москва. 2007. 140 с.
. Жуковский
М.А., Щербачёва Л.Н. Сахарный диабет у детей. Куйбышев, 2008. 158 с.
. Зилов А.В.,
Алексеев Л.П. Генотипы HLA класса в русской популяции при ИЗСД. Журнал “DIANET”
2009. №1.
. Касаткина
Э.П. Сахарный диабет у детей и подростков. Москва: Медицина. 2008.
. Касаткина
Э.П. Сахарный диабет у детей. Москва: Медицина. 2008. 270 с.
. Лаптёнок
Л.В. Пособие для больного сахарным диабетом. Минск: Беларусь, 2008. 142 с.
. Машковский
М.Д. Лекарственные средства. В 2-х т. М.: Медицина, 2007. Т.I. 715с.; Т.I I.
567 с.
. Окороков
А.Н. Лечение болезней внутренних органов. Т.I I . Минск: Беларусь, 2007. 573 с.
. Петеркова
В.А., Щербачёва Л.Н., Кураева Т.Л. под ред. акад. РАМН И.И. Дедова Диагностика,
лечение и профилактика диабетических осложнений у детей и подростков. Москва,
2006.
. Старостина
Е.Г. Острая декомпенсация обмена веществ при сахарном диабете. Кафедра
эндокринологии ФУВ МОНИКИ, лекция. 2006.
. Чиркин
А.А., Окороков А.Н., Гончарик И.И. Диагностический справочник терапевта. Минск:
Беларусь, 2006. 687 с.
17. Неотложная медицинская помощь: Пер. с англ. / Под Н52 ред.
Дж.Э. Тинтиналли, Р.Л. Кроума, Э. Руиза. - М.: Медицина, 2001.
. Внутренние болезни Елисеев, 1999 год
. Приказ МЗ РФ №267 от 16.07.2001 «О развитии диабетологической помощи
населению Российской Федерации»
20.
Chamberlain G, Morgan M. ABC of Antenatal Care, 4-е издание, Лондон,
издательская группа Британского медицинского журнала, 2002; с изменениями.
. Уоткинс
П.Дж. Сахарный диабет / 2-е изд. - Пер. с англ. М.: Издательство БИНОМ,
2006. -134 с, ил.