Клеточные технологии
Министерство
образования и науки Российской Федерации
Калужский
филиал федерального государственного бюджетного образовательного учреждения
высшего профессионального образования
«Московский
государственный технический университет имени Н.Э. Баумана»
РЕФЕРАТ
ДИСЦИПЛИНА:
"Инновации в технике и управлении"
ТЕМА:
"Клеточные технологии"
Выполнил:
Митул К.В.
Калуга, 2015
г.
Оглавление
Введение
. Стволовые клетки
.1 Общая характеристика и виды
стволовых клеток
.2 Получение стволовых клеток
. Применение клеточных технологий в
XXI веке
. Клеточные технологии в кардиологии
.1 Перспективы развития и этические
проблемы клеточных технологий в кардиологии
Заключение
Литература
Введение
С развитием медицинских технологий развиваются и
способы лечения разнообразных недугов. Наблюдается тенденция к смещению акцента
на более точное и выборочное воздействие на организм. Если ранее доктора
использовали воздействие на органы и ткани в целом, то теперь наиболее
современными являются клеточные технологии, которые воздействуют на менее
крупные структуры тела.
Развитие клеточных технологий, связанное в
большей части с использованием стволовых клеток, породило многочисленные слухи,
мифы и предубеждения. На Западе эта область знаний в течение 10 лет из-за
моратория, который был снят в Великобритании, Австрии, Японии, США, Германии в
2000-2002 гг., развивалась биотехнологическими фирмами и корпорациями. В
России, по мнению В. Репина (2002), «отсутствие знаний и эффективного
государственного контроля привело к тому, что рынок медицинских услуг захвачен
псевдотехнологиями. «Дилетантское обсуждение проблемы стволовых клеток
начинается с трансплантации и клонирования организмов». Серьезное обсуждение
должно начинаться с фундаментальных свойств и закономерностей функционирования
стволовых клеток, в которых, несмотря на ряд бесспорных прорывов, имеются
существенные пробелы.
На сегодняшний день клеточные технологии - это
самая динамично развивающаяся область современной науки, 21 век - это век
клеточных технологий в медицине и биологии. То, что разработано в этой области
на сегодняшний день, только начало клеточных технологий. Медицина постоянно
развивается и ее прогресс не остановить, поэтому, возможно в скором будущем,
клеточные технологии станут неотъемлемой частью жизни человечества и его
здоровья. Но ученым всех стран придется пройти огромный путь для осуществления
этой цели.
В наше время человечество имеет все: смартфоны,
с множеством функций; персональные компьютеры; автоматизированные производства;
автомобили; список можно продолжать до бесконечности. Все это нам упрощает
жизнь, но не прибавляет здоровья. Поэтому в столь прогрессивное время я считаю
выбранную мной тему очень актуальной. Объектом моей работы являются клеточные
технологии, а предметы моего исследования - области применения клеточных
технологий и их перспективы.
При выполнении данной работы я поставила перед
собой цель определить нынешнее положение клеточных технологии в нашей жизни и
перспективы их развития.
При выполнении работы перед собой я поставила следующие
задачи:
) изучить области использования стволовых клеток
в настоящее время;
) определить путь развития клеточных технологий;
) оценить этическую сторону клеточных
технологий.
.
Стволовые клетки
клетка кардиология сердечный
сосудистый
Прошло около полувека с того времени, когда
ведущие школы отечественной гематологии впервые опубликовали данные о «вечных»
клетках, дающих жизнь всему организму и поддерживающих ее от начала до конца.
Но уровень научных знаний и технического оснащения лабораторий того времени не
позволил сделать следующий шаг на пути исследования этих загадочных клеток. Их
время наступило лишь в начале 90-х годов, когда ученые США повторно «открыли»
стволовые клетки сначала в костном мозге, а затем и во всех органах и тканях
высших животных. 1 июня 1909 года - термин «стволовая клетка» был предложен к
широкому использованию русским гистологом Александром Максимовым. Он описал
гемопоэтические стволовые клетки и доказал их существование. Hа заседании
гематологов в Берлине был представлен доклад «Лимфоцит как общая стволовая
клетка различных элементов крови в эмбриональном развитии и постфетальной жизни
млекопитающих». Когда же широкой общественности стало известно, что стволовые
клетки могут быть внесены в организм искусственно, то предприниматели от
медицины немедленно приступили к освоению этой области. Что же такое стволовые
клетки? Объяснить это можно так: стволовыми клетками называют универсальные
клетки организма, способные при определенных условиях развиться в любой вид
ткани и способствовать образованию любого органа - печени, почек, сердца, мозга
и т.д.
Откуда же они берутся? Известно, что каждый
человек произошел от соединения яйцеклетки и сперматозоида. То есть
происхождению всего того, что у нас есть, мы обязаны двум клеткам, объединившимся
в одну - зиготу. Именно она делится и дает начало клеткам, не имеющим других
функций, кроме передачи генетического материала в следующие клеточные
поколения. Это эмбриональные стволовые клетки. Из них развиваются все остальные
высокодифференцированные клетки организма.
Таким образом, стволовые клетки - это
универсальный строительный материал, из которого произрастает все, что угодно.
Пока человеческому организму хорошо, стволовые клетки свободно и независимо
«блуждают» по его просторам. Но как только стволовые клетки получают
генетический сигнал, они по кровяному руслу устремляются к пораженному органу,
находят любое повреждение и превращаются на месте в необходимые организму
клетки.
.1 Общая характеристика и виды стволовых клеток
Стволовые клетки (СК) - это клоногенные клетки,
способные к самообновлению и дифференцировке в другие типы клеток.
СК характеризуются наличием трех главных
свойств:
. СК ассиметрично делятся, то есть при
пролиферации СК вместо образования 2-х одинаковых дочерних клеток одна -
дочерняя клетка становится коммитированной, способной стать более
специализированной, а другая - остается неспециализированной СК;
. СК способны к самообновлению;
. СК могут дифференцироваться в
специализированные типы клеток, проходя стадию прогениторных клеток (progenitor
- предшественник) из так называемого краткосрочно существующего пула
неспециализированных коммитированных СК.
По происхождению различают 2 группы СК -
эмбриональные и региональные (взрослые) СК. Потенции генома этих клеток существенно
различаются по свойствам и ассортименту воспроизводимых ими специализированных
клеток.
Эмбриональные СК
(ЭСК)- возникают на ранних стадиях развития зародыша и представляют собой
клетки с тотипотентными или плюрипотентными свойствами. Именно эти клетки
являются истинно стволовыми клетками в организме. На 2-4 сутки развития
зародыша (стадия морулы) формируются тотипотентные СК, которые способны
развиваться до стадии взрослого организма.
Обычно же ЭСК
выделяют из эмбриобласта на 5-7 сутки развития человеческого зародыша. Эти
клетки плюрипотентны и представляют собой группу зародышевых клеток (около
80-100 клеток), являющихся зачатком всех будущих высокоспециализированных
клеток. Клетки эмбриобласта способны дифференцироваться во все типы клеток,
образовывать любые ткани организма, но не цельный организм, поскольку эти
клетки не участвуют в образовании экстраэмбриональных структур.
В более позднюю
фазу развития эмбриона (на 5-12 неделе внутриутробного развития) вплоть до
рождения из него выделяют более зрелый тип ЭСК, которые называют СК поздних
эмбрионов или СК плодов.
Поскольку поздние
зародышевые СК выделяются на стадии образования зачатков различных органов, то
возможности этих клеток к дифференцировке в различные типы специализированных
клеток уже ограничены эмбриональным лепестком их происхождения, а также
степенью зрелости. Именно поэтому поздние зародышевые СК относят уже не к
плюрипотентным, а мульти- и даже унипотентным клеткам, то есть к клеткам,
способным создавать при культивировании лишь ограниченное число клеточных
фенотипов.
Мульти- или
унипотентность СК поздних эмбрионов можно рассматривать как разновидность
региональных СК или СК взрослых организмов.
Важный плюс ЭСК
состоит в том, что они не вырабатывают антигены тканевой совместимости. Каждый
человек обладает уникальным набором этих антигенов, и их несовпадение у донора
и реципиента является важнейшей причиной несовместимости при трансплантации.
Соответственно, шанс того, что донорские эмбриональные клетки будут отторгнуты
организмом реципиента очень невысок. При пересадке иммунодефицитным животным
эмбриональные стволовые клетки способны образовывать опухоли сложного строения
- тератомы, некоторые из них могут стать злокачественными. Достоверных данных,
о том как ведут себя эти клетки в иммунокомпетентном организме, например, в
организме человека, нет. Вместе с тем, следует отметить, что клинические
испытания с применением дифференцированных дериватов (производных клеток) ЭСК
уже начаты.
Одним из главных
недостатков ЭСК является невозможность использования аутогенного, то есть
собственного материала, при трансплантации, поскольку выделение ЭСК из эмбриона
несовместимо с его дальнейшим развитием.
Региональные или
взрослые СК - являются наиболее зрелым типом СК, которые обнаруживаются в виде
редких включений во многих тканях и органах сформировавшегося плода и взрослого
организма. Происхождение региональных СК (РСК), а также свойства этих клеток
остаются пока недостаточно исследованными и поэтому представления о них не
всегда точны.
Как и ЭСК, РСК
относят к числу недифференцированных клеток, которые однако репопулируют
циклично в течение длительного периода времени, продолжительность которого
определяется сроками сохранности процессов самообновления клеток в органах и
тканях.
Принято считать,
что при дифференцировке РСК проявляют лишь унипотентные свойства, за счет
которых восполняется пул специализированных клеток и поддерживается
стабильность процесса самообновления ткани (физиологическая регенерация). В то
же время некоторые авторы полагают, что при повреждении ткани РСК могут
приобретать свойства мультипотентных СК и дифференцироваться в другие типы
клеток, имеющие общность эмбрионального лепестка происхождения.
Возрастное снижение
пула СК в органах может быть обусловлено тем, что более продвинутые в
дифференцировке клетки конкурируют со стволовыми клетками за лимитирующие
факторы питания.
Возрастное снижение
пула РСК в органах, их сниженная теломеразная активность, унипотентность и
проявление мультипотентных свойств лишь в специально созданных условиях
микроокружения, а также трудности выявления четких различий между РСК и
клетками-предшественниками, которые, как известно, являются частично
дифференцированными клетками, заставляет предполагать, что РСК в органах не
являются истинными СК, а являются коммитированными клетками-предшественниками.
.2 Получение
стволовых клеток
Человеческий
организм содержит примерно 50 миллиардов стволовых клеток, которые регулярно
обновляются. С годами количество таких живых «кирпичиков» сокращается - для них
находится всё больше работы, а заменить их некому. Как видно из графика, у
новорожденного ребенка СК в большом количестве 1х10 000, а угасать они начинают
уже в подростковом возрасте 1х100 000, на графике мы видим очень резкий
перепад, а в 80 лет их остается совсем чуть-чуть 1х2000 000. Более того,
стволовые клетки немолодого индивидуума уже не так универсальны - в клетки
крови они превратиться еще могут, а в нервные - уже не в силах. [9]
Заменить ветхие
клетки организма, чтобы продолжить активную жизнь, помогает искусственное
внесение стволовых клеток в организм. Уже сегодня ученые могут получать
стволовые клетки, культивировать и направлять их по «нужному пути». Достижения
в области клеточной медицины делают возможности терапевтического использования
стволовых клеток практически безграничными. Появилась реальная надежда на
излечение огромного количества самых разнообразных заболеваний.
Какие же источники
стволовых клеток используются в этих целях сегодня? «Спасение утопающих - дело
рук самих утопающих», поэтому человек может стать донором стволовых клеток для
себя самого. Наибольшее их количество находиться в костном мозге таза.
Стромальные стволовые клетки извлекаются оттуда при помощи пункции. Затем, в
лабораторных условиях особым образом их мобилизируют, наращивают и вводят
обратно в организм, где при участии специальных сигнальных веществ, они
направляются к «больному месту». Следует отметить, что даже из одной
единственной стромальной клетки можно вырастить колонии. И уж совсем
невероятная метаморфоза - стромальные стволовые клетки могут настолько «забыть»
о своем костном мозговом происхождении, что под влиянием определенных факторов
превращаются в нервные клетки или клетки сердечной мышцы.
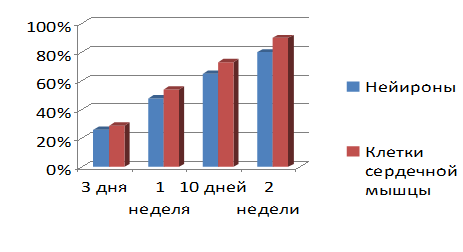
Рисунок 1
Как показано на
графике, с каждым днем стромальные клетки все больше меняют свою специализацию
и уже через 2 недели после добавления специального сигнального вещества в
культуру стромальных клеток, они уже на 80% состоят из нейронов. 90%
стромальных клеток, введенных в зону инфаркта, полностью перерождаются в клетки
сердечной мышцы, восстанавливая функции миокарда практически полностью. Однако
стромальные клетки взрослого организма обладают ограниченной функциональностью,
то есть их возможная тканевая специализация в той или иной степени
лимитирована. Помимо этого все стволовые клетки взрослого человека
каталогизированы и снабжены специальным штампиком: «моё». Так что донорство в
этой области чревато возникновением противостояния, называемого «трансплантат -
против хозяина». [7]
Вторым источником
стволовых клеток является пуповинная кровь, собранная после рождения ребенка.
Эта кровь очень богата стволовыми клетками. Взяв эту кровь из пуповины ребенка
и поместив в криобанк, стволовые клетки в дальнейшем можно использовать для восстановления
практически любой ткани и органа этого индивидуума. Возможно также использовать
эти стволовые клетки для лечения других пациентов при условии их совместимости
по антигенам. Американские ученые получили стволовые клетки из человеческой
плаценты (там, их количество в 10 раз больше, чем в пуповинной крови), которые
способны преобразовываться в кожные, кровяные, мышечные и нервные клетки.
Однако, создание хранилища для пуповинной крови и плацентарного материала -
занятие дорогостоящее. В мире всего насчитывается более двухсот криобанков.
Большинство таких, конечно же, находится в США и Канаде. На втором месте -
Европа. Есть подобные хранилища в Австралии, Израиле, Японии, Сингапуре,
Тайвани, ЮАР, Бразилии, а также в странах СНГ. В России сейчас насчитывается 11
учреждений. В Украине - четыре. [14]
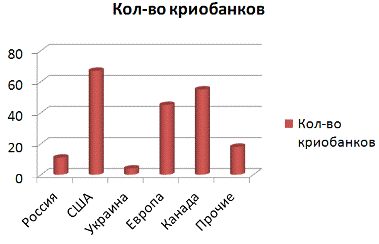
Рисунок 2
Источником другого
вида стволовых клеток - фетальных стволовых клеток, является абортивный
материал 9-12 недели беременности. Этот источник на сегодняшний день
используется наиболее часто. Но как видно на графике, в России число абортов с
каждым годом уменьшается, из этого можно сделать вывод, что скоро этот источник
скорее всего изживет себя. Помимо этических и юридических трений, фетальные
клетки иногда могут вызвать отторжение трансплантата. Кроме того, использование
непроверенного абортивного материала чревато заражением пациента вирусным
гепатитом, СПИДом и т.д. Если же проводить диагностику материала на вирусы,
увеличивается себестоимость метода, что, в конечном итоге, приводит к росту
стоимости самого лечения. [15]
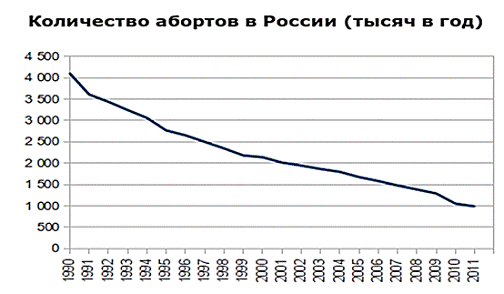
Рисунок 3
Источником
стволовых клеток может быть слизистая оболочка носоглотки. В ней преобладают
частично специализировавшиеся стволовые клетки, способные превращаться в клетки
нервной ткани - нейроны и клетки глии. Эти клетки пригодны для лечения
заболеваний головного и спинного мозга. Однако, применяемость этих клеток для
замены иных, чем нервные, требует дальнейших исследований. Помимо этого,
выделение и хранение данного материала достаточно трудоемки.
Мезенхимальные
стволовые клетки содержатся в жировой, хрящевой, мышечной тканях. В настоящее
время весьма перспективным является выделение этих клеток из жировой ткани,
полученной при липосакции.
И, наконец, еще
одним источником стволовых клеток является бластоциста, которая формируется к
5-6 дню оплодотворения. Это эмбриональные стволовые клетки. Они наиболее
универсальны, по сравнению со стволовыми клетками взрослых людей, и способны
дифференцироваться абсолютно во все типы клеток организма. Положительной
стороной использования этих универсальных стволовых клеток следует считать тот
факт, что в них отсутствует штампик «моё»: клетки как бы никому не принадлежат
и не выполняют никаких специальных функций, а потому при введении не возникает
реакция отторжения. Даже, если эмбриональные стволовые клетки взяты от другого
организма, они не отторгаются, поскольку на их поверхности еще нет антигенов
гистосовместимости.
.
Применение клеточных технологий в XXI веке
Наиболее
продвинутым в настоящее время является применение клеточных технологий в
кардиологии для лечения инфаркта миокарда и восстановления кровотока в
ишимизированных органах и тканях, повышения насосной функции сердца, а также
лечения дислипидемий и атеросклероза.
В неврологии
трансплантационные клеточные технологии начали применять для лечения болезни
Паркинсона и болезни Хантингтона. Результаты первых испытаний по применению
стволовых клеток при болезни Паркинсона были опубликованы в 2009 году. Согласно
полученным данным, через 36 месяцев после введения стволовых клеток
положительный эффект отмечен у 80% больных. Лечение заключается в
трансплантации нейронов, полученных в результате дифференцировки стволовых
клеток, в головной мозг. Теоретически они должны заменить погибшие
дофаминсекретирующие клетки. В 2003 году впервые человеку с болезнью Паркинсона
в субталамическое ядро были введены генетические векторы, содержащие ген,
ответственный за синтез глутаматдекарбоксилазы. Данный фермент снижает
активность субталамического ядра. Вследствие этого он оказывает положительное
терапевтическое воздействие. Несмотря на полученные хорошие результаты лечения,
на первую половину 2011 года методика практически не применяется и находится в
стадии клинических исследований.
В связи с
выявленной противоопухолевой активностью низкодифференцированных кроветворных
клеток и их способностью прямо супрессировать опухолевый рост начаты
исследования и клинические применения клеток предшественников в онкологии.
Клеточные технологии в борьбе против онкологии вышли на тот уровень, на котором
возможно использование собственных антител организма для борьбы с опухолевым
заболеванием. Алгоритм выглядит достаточно просто: из вены больного берётся
кровь; из препарата крови изымаются иммунные клетки, которые клонируются;
клонированные клетки активизируют в инкубаторе-биореакторе. Затем
активированные клетки снова внедряются в организм. Они начинают разрушать
раковую опухоль изнутри. Это пока единственный работающий метод.
Значительное
применение нашли данные технологии в области травматологии и ортопедии. Имеются
сообщения о положительном применении стволовых клеток костного мозга для
заживления ожоговых и глубоких кожных ран, лечения системных и местных костных
дефектов. Например, традиционные методы лечения переломов заключаются в
наложении фиксации гипсом. Доктора сопоставляют костные отломки и далее
фиксируют эти участки, предоставляя возможность организму восстанавливаться.
Существуют определенные периоды восстановительных процессов. Однако данные
процессы могут длиться чрезмерно длительно. В этом плане клеточные технологии
намного эффективнее, так как помимо совмещения костных отростков медики
выполняют транспортировку клеточного материала к локализации сращения. В итоге
процессы продолжают протекать в норме, но организм получает положительное
содействие к оздоровлению и регенерация выполняется быстрее. Костная мозоль
образуется прочной, а период регенерации уменьшается вдвое или более. Внутрисуставный
перелом обладает существенной трудностью лечения. Более того, он влечет
возникновение остеоартроза, который до недавнего периода времени считался
неизлечимым. Восстановительные процессы в подобных хрящах значительно
замедлены. Без дополнительных воздействий хрящи могут полностью не
восстановиться, а болевой синдром продолжится и после сращения костей. Тем не
менее, использование клеточных технологий предоставляет благоприятные
перспективы. Специалисты используют малое количество подкожно-жировой ткани
пациента, из которой биотехнологии выделяют специализированные стволовые клетки
и выращивают прехондроциты клеток хряща. Хрящевые клетки транспортируются в
поврежденный сустав. Таким образом, выполняется восстановление недостающей
хрящевой массы. Клеточные технологии применяются и в области спортивной
медицины для пациентов, которые активно занимаются разнообразными спортивными
дисциплинами. Использование стволовых клеток позволяет восстанавливать и
укреплять сухожилия и суставы. Причем тут следует отметить не только лечение
после спортивной карьеры и накопившихся микротравм, которые дают осложнения с
возрастом, но и возможность эффективной профилактики по укреплению
разнообразных тканей и частей тела.
При этом необходимо
учитывать моральные, нравственные и правовые аспекты данной проблемы. Различают
срочную (аварийную) и плановую (системную) терапию СК. В первом случае решают
вопросы, связанные с купированием остро развившегося критического состояния в
тканях на фоне дефицита или полного отсутствия СК, например, при инсультах и
инфарктах. Обычно при этих заболеваниях, несмотря на наличие всех необходимых
компонентов (ростовых факторов, цитокинов и др.) и вспомогательных клеток
(лимфоцитов, макрофагов, эндотелия и т.п.), невозможно восстановить исходную
ткань из-за отсутствия специализированных СК. В результате развиваются
необратимые изменения, заканчивающиеся образованием рубцовой ткани и нарушением
функции органа. Трансплантация СК таким пациентам, как показали первые
наблюдения, способствует реконструкции исходной ткани на 40-70 %. Второй подход
направлен на использование СК при восстановлении функции ткани, которая
находится в стадии истощения или декомпенсации. При этом (в зависимости от
тяжести состояния) сначала стимулируют регенерацию поврежденной ткани. Следует
помнить, что если нарушено специфическое микроокружение органа, то начинают
поэтапно осуществлять его восстановление, а затем трансплантируют СК. Если
имеются глубокие системные повреждения, то необходимо избрать другую тактику и
последовательно реконструировать иммунную, кроветворную, нейроэндокринную и
другие системы макроорганизма. Обычно количество вводимых клеток не превышает
0,1-0,01% от общей массы ткани, которую необходимо восстановить. Теоретически
введение 1×106 СК с учетом 50% их гибели способно реконструировать от 1 до 10 г
специализированных клеток поврежденной ткани. Анализ литературных данных
позволяет предположить, что ССК обладают способностью к хомингу в
соответствующую их дифференцировочным потенциям ткань. Ряд специалистов
считают, что предпочтительнее использовать ССК.
При этом
существенно снижается риск возникновения злокачественных и доброкачественных
новообразований. Многие вопросы, связанные с использованием СК, ССК и их
аналогов, полученных генно-инженерными методами, в клинической практике уже
решены. Так, разработаны технологии выделения, наработки, хранения и
клинического использования данных клеток при лечении разнообразных заболеваний.
Однако ряд проблем остается на уровне теоретических разработок или экспериментов.
Необходимо проведение серьезных фундаментальных исследований в данной области
медицины в рамках программ по развитию высоких технологий в России. Выявленные
закономерности станут основой для разработки оптимальных подходов для
проведения клеточной хирургии. После всесторонних доклинических и клинических
испытаний необходимо выработать адекватные протоколы (СТО) для конкретной ткани
с последующим контролем качества материала, всех технологий, включая
клиническое применение. Деятельность лаборатории и клиники должна быть
соответствующим образом лицензирована, а продукты и технологии -
сертифицированы в установленном порядке.
Однако следует
помнить, что клеточная терапия с использованием СК и ССК не является панацеей
от всех болезней и имеет строгие противопоказания. Применение донорского
материала всегда несет потенциальный риск переноса скрытых инфекций, патогенных
генов и возникновения РТПХ. Образующиеся химеры могут быть структурно и
функционально неполноценными и приобретать новые, пока еще мало изученные
свойства. В частности, при реконструкции нервной ткани существует риск
нарушения работы мозга и его высшей психической деятельности. В связи с этим
данный метод занимает особое положение среди других манипуляций. Его
использование должно осуществляться по строгим показаниям, когда другие
технологии бессильны спасти жизнь пациента, с учетом правовых, этических и иных
аспектов.
.
Клеточные технологии для лечения инфаркта миокрада
В мире много
болезней, но лишь немногие из них приводят к летальному исходу. Конечно, все
болезни требуют внимания и интенсивного лечения, но я думаю, что именно
смертельные болезни требуют особого внимания и внедрения в их лечение
инновационных технологий. Как видно из диаграммы, большая часть населения в
России погибает от сердечно-сосудистых заболеваний, поэтому я решила
поподробнее рассмотреть, как клеточные технологии могут помочь в лечении этих
заболеваний, а именно в лечении самого распространенного сердечно-сосудистого
заболевания, инфаркта миокарда. [16]
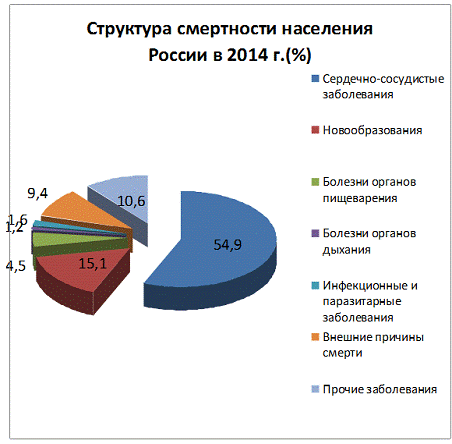
Рисунок 4
Инфаркт миокарда
давно стал бичом современно высокотехнологичного общества. Вредные привычки в
виде курения и алкоголя, гиподинамия, неправильное питание с высоким
содержанием жиров и холестерина, гиподинамия и стрессы - все эти факторы ведут
к постоянному росту числа инфарктов во многих странах мира. При том более 11%
госпитализаций по поводу инфаркта приходятся на повторные случаи заболевания.
При этом в лечении этого заболевания продолжают использоваться устаревшие
методы лечения.
Суть инфаркта -
нарушение кровоснабжения определенного участка сердечной мышцы и ее гибель.
Причиной такого нарушения является обычно атеросклеротическая бляшка или тромб.
При инфаркте миокарда ткань сердца просто не успевает так быстро приспособиться
к резкому снижению кровотока, так как сердце должно постоянно работать, ведь
его остановка ведет к гибели. В итоге, при отсутствии тока крови на
определенном участке ткани сердца возникает некроз - это и есть инфаркт.
Основными симптомами инфаркта миокарда являются сильная загрудинная боль,
которая длится более получаса и не купируется приемом нитроглицерина. Кроме
того, в атипичных случаях инфаркта миокарда боль может отмечаться в животе,
может также отмечаться головная боль.
В диагностике
инфаркта миокарда на сегодняшний день ведущую роль играет ЭКГ, а также
некоторые лабораторные методы - анализ крови и тропониновый тест. Лечение
инфаркта миокарда направлено, прежде всего, на восстановление кровотока в
закупоренной коронарной артерии. Для этого обычно с первых же часов вводятся
различные антикоагулянты, тромболитические препараты, цель которых - растворить
тромб. В случае возможности, проводится экстренная операция - ангиопластика и
стентирование суженной коронарной артерии. То есть, под местной анестезией
через бедренную артерию пациенту вводится тонкий катетер, на конце которого
раздувающийся баллончик и сам стент. К слову сказать, такой метод лечения
инфаркта миокарда является идеальным, но применим далеко не в каждом городе
России.
Обычно после
инфаркта миокарда в ткани сердца остается рубец, так как некротическая ткань
постепенно замещается фиброзной. Этот участок сердца уже никогда не будет
нормально сокращаться, в результате чего сердце работает хуже, возникает
сердечная недостаточность. Появляется одышка ввиду застоя крови в малом кругу
кровообращения. На ногах к концу дня появляются отеки. Все это, как уже
говорилось, связано со слабостью работы сердца. Обычно при сердечной
недостаточности пациент бывает вынужден принимать целый спектр препаратов -
сердечные гликозиды, диуретики дня снятия отеков, антилипидные препараты,
антиагреганты для профилактики инфаркта, различные метаболическте препараты и
т.д. В некоторых случаях в участке стенки сердца, где имеется рубец после
инфаркта, может возникнуть аневризма - мешотчатое выпячивание.
Стволовые клетки
сегодня являются весьма новым методом лечения многих заболеваний, в том числе и
заболеваний сердца. Стволовые клетки обладают способностью образовывать разные
ткани, то в случае инфаркта нужно заставить их как бы восстановить те элементы,
из которых состоит сердце. Технология такова. В ближайшие неделю-полторы после
инфаркта берутся собственные костномозговые клетки и вводятся в коронарную
артерию. А дальше они проникают в ткань сердца и начинают делать то, что нужно
для нормальной работы сердечной мышцы. При этом, данный метод все еще находится
на стадии исследований, но он уже успешно применяется во многих зарубежных
клиниках. За последние несколько лет в Европе таким образом было вылечено более
200 человек.
Для лечения
инфаркта миокарда применяются гематопоэтические стволовые клетки, то есть, они
берутся из костного мозга. Совсем недавно ученые из США и Канады выяснили, что
для лечения инфаркта миокарда следует брать стволовые клетки не от самого
больного человека, а от здорового донора. Этот факт был подтвержден на
многочисленных экспериментах на животных. Восстановительный процесс в сердечной
ткани после введения стволовых клеток в нее определяется уже через два месяца
после начала лечения инфаркта миокарда.
Лечение инфаркта
миокарда стволовыми клетками имеет ряд уникальных особенностей. Прежде всего -
лечение инфаркта миокарда стволовыми клетками способствует восстановлению
здоровой ткани сердца, и замену ею рубца. Это обеспечивает правильную работу
сердца, устраняет, прежде всего, явления сердечной недостаточности, нормализует
работу всех органов, систем, и устраняет последствия инфаркта миокарда - отеки
на ногах, одышку и т.д.
Процедура лечения
инфаркта миокарда стволовыми клетками состоит из трёх этапов.
На первом этапе
лечения проводится забор стволовых клеток. В настоящее время для лечения
инфаркта миокарда стволовые клетки берут из костного мозга. Хватает малого
количества стволовых клеток пациента. После этого полученные стволовые клетки
тщательно изучаются лабораторных условиях. Врачи проводят строгий отбор
стволовых клеток, в ходе которого выбираются самые жизнеспособные клетки. Затем
в течение 45-60 дней стволовые клетки культивируют для получения клеточной
массы. В ходе этого процесса популяция стволовых клеток вырастает до 200000000.
При этом часть стволовых клеток в процессе дифференцировки превращаются в
клетки сердечной мышца. Введенные кардиомиобласты полностью восполняют собой
все поврежденные клетки сердечной ткани.
На первом этапе
часть стволовых клеток пациента помещается на хранение в банк клеток. Обычно
эти стволовые клетки помещают в персонализированный контейнер, в таком
количестве, чтобы их можно было использовать для проведения процедуры клеточной
терапии. Это позволит пациенту или его ближайшим родственникам воспользоваться
ими, минуя первый этап.
На втором этапе
терапии стволовыми клетками проводится их трансплантация пациенту. Обычно,
клетки вводятся внутривенно. При этом обязательно их повторное введение через
полгода. Само введение стволовых клеток не требует госпитализации пациента и
проходит амбулаторно. Через несколько часов после введения стволовых клеток
пациент может вернуться к своей привычной жизни. С этого момента начинается
обновление сердечной ткани. Трансплантируемые стволовые клетки, током крови
попадают к сердцу, где прикрепляются к неповрежденным участкам миокарда и
начинают замену поврежденных клеток на здоровые.
Результатами
лечения инфаркта с помощью клеточной терапии, становится полностью восстановленная
мышца сердца, свободная от рубца и способная сокращаться самостоятельно,
поддерживая правильный сердечный ритм. Кроме того, стволовые клетки, являясь
первоисточником для других клеток сердца, способствуют росту новой сети
коллатеральных кровеносных сосудов, в обход пораженных бляшками коронарных
артерий.
Стоит отметить, что
терапия стволовыми клетками никак не мешает проведению полноценного
медикаментозного лечения инфаркта миокарда. Наоборот, оно способствует усилению
эффекта от приема лекарств или проведения других процедур лечения и позволяет
добиться лучшего результата, а также помогает предотвратить повторный инфаркт.
.1 Перспективы
развития и этические проблемы клеточных технологий в кардиологии
Перспективы
применения клеточной терапии во многих областях медицины, включая
трансплантацию органов, испытание лекарственных препаратов, лечение и
восстановление поврежденных тканей, очень заманчивы и близки, но до начала
полного использования потенциала клеточных технологий необходимо разрешить следующие
проблемы:
v стволовые
клетки должны быть доступны в достаточных количествах;
v дифференциация
стволовых клеток должна быть строго направленной и специфичной;
v стволовые
клетки должны быть жизнеспособны в организме реципиента;
v после
трансплантации стволовые клетки должны быть способны интегрироваться в ткани
реципиента;
v трансплантант
должен функционировать в течение всей жизни реципиента;
v трансплантация
не должна наносить какого-либо вреда реципиенту.
Для решения
проблемы нехватки клеточного биоматериала особые надежды возлагаются на
расширенное использование ЭСК после того как в отдельных странах и в мировом
сообществе в целом будут отработаны и согласованы различные этико-правовые
аспекты терапевтического клонирования этих клеток, а также будут утверждены
консенсусные документы. В течение последних десятилетий активно разрабатываются
методы клеточной терапии, в частности трансплантации мезенхимальных стволовых
клеток костного мозга, с целью замещения в организме поврежденных клеток и
тканевых структур и восстановления функций различных органов.
Не менее важным
направлением является использование стволовых клеток в кардиологии.
Исследования интенсивно ведутся в последние 5-7 лет благодаря тому, что в 1999
г. появились работы, в которых было показано, что в условиях культуры из
мезенхимальных стволовых клеток костного мозга, как наиболее доступного и
богатого клетками источника, можно получить кардиомиоциты.
Ишемическая болезнь
сердца (ИБС) - самая распространенная форма заболеваний сердечно-сосудистой
системы, является ведущей причиной смерти в экономически развитых странах.
Несмотря на эффективность современных методов лечения, по-прежнему имеется
необходимость в разработке принципиально новых подходов к лечению ИБС и
инфаркта миокарда (ИМ) как одной из наиболее грозных форм ИБС. Одним из
наиболее перспективных подходов в лечении является применение методов
относительно новой отрасли медицины - регенерационной, с использованием
клеточных технологий. Поскольку все дифференцированные клетки в организме
млекопитающих, участвующие в выполнении органоспецифических функций, имеют
ограниченный срок жизни, замещение гибнущих клеток и поддержание структурного и
клеточного гомеостаза органов осуществляются двумя основными путями:
. за счет
деления дифференцированных клеток с образованием потомков идентичного гено-и
фенотипа;
. путем
замещения дифференцированных клеток потомками недифференцированных ранних
предшественников - стволовых клеток (СК) при их асимметричном делении и
дифференцировке в клетки соответствующего фенотипа.
Нарушение процессов
восстановительной регенерации того или иного органа, сопровождаемое
недостаточностью его функции, характеризуется растущей и не компенсируемой
гибелью клеток. Этому способствуют нарушения информационного межклеточного
взаимодействия, регулируемого, прежде всего клетками иммунной системы, и
глубокое угнетение миграционной активности стволовых и прогениторных клеток,
обеспечивающих структурное замещение погибших дифференцированных клеток. Во
взрослом организме, где процессы восстановительной регенерации органов уже не
могут быть активизированы естественным путем за счет спонтанной миграции
регионарных стволовых и прогениторных клеток, возникает потребность в
осуществлении искусственной доставки таких клеток в поврежденный орган.
Реализация такой программы связана с решением ряда проблем, среди которых
важнейшей является выбор источника получения стволовых клеток.
Стволовые клетки
были выделены как из эмбриональных, так и различных постнатальных тканей.
Однако наличие этических проблем, связанных с использованием эмбрионального
донорского материала потребовало расширенного изучения свойств постнатальных
стволовых и прогениторных клеток, лишенных этого недостатка. Среди последних
наиболее перспективными, с позиций применения для клеточной терапии, считаются
мезенхимальные стволовые клетки (МСК) костного мозга человека.
Среди способов
введения МСК в поврежденную сердечную ткань можно выделить следующие:
внутривенно, внутримиокардиально, трансэндокардиально, внутрикоронарно. По
данным Шахова при внутривенной трансфузии МСК их количество не превышало
такового в других мышечных тканях и составляло около 1-2%, тогда как
внутрисердечное введение повышало этот показатель до 33-35%. Следовательно,
адресное внутрисердечное введение является наиболее оптимальным методом
доставки МСК в миокард.
Таким образом,
можно сделать вывод об исключительной перспективности исследований
терапевтического потенциала клеточной трансплантации МСК как метода коррекции
сердечно-сосудистых заболеваний. Причем предполагается, что функциональная
компенсация будет достигаться путем структурного восстановления тканей
организма в результате трансдифференцировки и интеграции трансплантированных
мезенхимальных стволовых клеток и экспрессии ими факторов роста и прочих
продуктов генной экспрессии. Результаты экспериментов указывают на
перспективность применения внутрисосудистой трансплантации биомассы клеток,
полученных из аутологичного костного мозга в клинической практике кардиологии.
В биологии МСК ещё очень много вопросов, ответы на которые будут найдены годами
кропотливых фундаментальных исследований. Однако уже сегодня имеющиеся
многообещающие экспериментальные данные результатов активных исследований
указывают на возможность клинического применения мезенхимальных стволовых
клеток костного мозга с целью коррекции сердечно-сосудистой системы.
Все этические
проблемы клеточных технологий связаны с использованием ЭСК. Ведь получение
стволовых клеток у детей, эмбрионов или из аббортивного материала является
бесчеловечным. На пути к развитию не стоит забывать и о морали. Конечно, как и
любое нововведение, клеточные технологии будут носит конфликтный характер.
Конфликт между старым и новым, традиционным и прогрессивным. Но эксперименты по
применению мезенхимальных стволовых клеток костного мозга дают надежду на то,
что лечение многих заболеваний с помощью клеточных технологий в будущем обретет
признание медицинского сообщества и будет применяться во всем мире.
Заключение
Клеточные
технологии - это действительно технологии XXI века. Если все, что
написано в теории, будет достигнуто в практике, то медицина всего мира перейдет
на новый уровень. Но любой прогресс невозможен без жертв и осуждения.
Как говорил Георгий
Ратнер: "Прогресс медицины - великое благо для человечества, но слишком уж
часто он связан с недопустимыми, безнравственными, а то и преступными деяниями
- экспериментами на людях". Его слова в точности описывают развитие и
применение клеточных технологий. Развитие, конечно, - это хорошо, но нельзя не
брать во внимание пути достижения конечного результата. Каждый ученый, врачи
также пациент должны поставить перед собой вопрос: «А правильно ли это? А
нравственно ли это?». Тут и возникают этические проблемы развития клеточных
технологий и возникновения возможных рисков.
Специфические
этические проблемы по поводу клеточных технологий заключаются в обязательности
проведения полного комплекса испытаний во избежание возможных долгосрочных
осложнений и повторных операций. Статистические данные, которые могут быть
использованы для прогнозирования результатов лечения и последствия, должны
составляться профессионалами для всех без исключения технологий на основании
результатов всего комплекса необходимых, в том числе и долгосрочных испытаний.
Пациенты должны быть проинформированы об ожидаемой пользе операции и возможных
негативных последствиях. Это один из способов противодействовать ложно
ожидаемым результатам. Этические принципы делают необходимым, чтобы все
устройства отвечали высокому стандарту успеха, так как в противном случае может
быть нарушен основополагающий принцип медицины «прежде всего не причинять
вреда».
Клеточные
технологии - это реальный шанс избавления от многих недугов, часть из которых
до последнего времени считалась неизлечимыми. На данный момент в этом списке
около 45 заболеваний. В дальнейшем их количество будет только увеличиваться.
Вот почему к ним приковано такое внимание.
Литература
1. Онищенко
Н.А. Клеточные технологии и современная медицина.//
Патологическая физиология и экспериментальная терапия.
2004. №4
. Пыко
И.В., Корень С.В., Квачева З.Б., Федулов А.С. Мезенхимальные стволовые клетки
костного мозга: свойства, функции, возможность использования в регенеративной и
восстановительной терапии// Медицинский журнал: научно-практический рецензируемый
журнал. 2007. №4
. Шумаков
В.И., Казаков Э.Н., Онищенко Н.А и др. Российский кардиологический журнал.
2003. №5.