Лучевая диагностика и лучевая терапия
Оглавление
Введение
. Методы лучевой диагностики
. Общие понятия развития костной
системы
. Классификация костей скелета
. Строение костей, их
лимфо-кровоснабжение, иннервация
. Соединение костей, строение
суставов
. Рентген анатомия костной системы
. Компьютерная томография
. Радионуклидная диагностика
. Комплектные методы
Заключение
Список литературы
Введение
Лучевая диагностика и лучевая терапия, составные
части медицинской радиологии. Лучевая диагностика - практическая дисциплина,
изучающая применение различных излучений с целью распознавания многочисленных
болезней, для изучения морфологии и функции нормальных и патологических органов
и систем человека. В состав лучевой диагностики входят: рентгенология, включая
компьютерную томографию (КТ); радионуклидная диагностика, ультразвуковая
диагностика, магнитно-резонансная томография (МРТ), медицинская термография и
интервенционная радиология, связанная с выполнением диагностических и лечебных
процедур под контролем лучевых методов исследования. Роль лучевой диагностики
вообще и в стоматологии в частности, нельзя переоценить. Лучевая диагностика
характеризуется рядом особенностей. Во-первых, она имеет массовое применении
как при соматических заболеваниях, так и в стоматологии. В РФ ежегодно
выполняется более 115 миллионов рентгенологических исследований, более 70
миллионов ультразвуковых и более 3-х миллионов радионуклидных исследований.
Во-вторых, лучевая диагностика обладает информативностью. С ее помощью
устанавливается или дополняется 70-80% клинических диагнозов. Лучевая
диагностика используется при 2000 различных заболеваниях. Дентальные
исследования составляют 21% от всех рентгенологических исследований в РФ и
почти 31% по Омской области.
Другой особенностью является то, что аппаратура,
используемая при лучевой диагностике, дорогостоящая, особенно компьютерные и
магнитно-резонансные томографы. Их стоимость превышает 1 - 2 млн. долларов. За
рубежом из-за высокой цены аппаратуры лучевая диагностика (радиология) является
самой финансовоемкой отраслью медицины. Особенностью лучевой диагностики
является еще и то, что рентгенология и радионуклидная диагностика, не говоря
уже о лучевой терапии, обладают радиационной опасностью для персонала этих
служб и пациентов. Данное обстоятельство обязывает врачей всех специальностей,
в том числе стоматологов учитывать этот факт при назначении
рентгенорадиологических исследований. Лучевая терапия практическая дисциплина,
изучающая применение ионизирующего излучения с лечебной целью. В настоящее
время лучевая терапия располагает большим арсеналом источников квантового и
корпускулярного излучений, используемых в онкологии и при лечении неопухолевых
заболеваний. В настоящее время без лучевой диагностики и лучевой терапии не
могут обойтись никакие медицинские дисциплины. Практически нет такой
клинической специальности, в которой лучевая диагностика и лучевая терапия не
являлись бы сопряженными с диагностикой и лечением различных заболеваний.
Стоматология одна из тех клинческих дисциплин, где рентгенологическое
исследование занимает основное место в диагностике заболеваний зубочелюстной
системы. Лучевая диагностика использует 5 видов излучений, которые по
способности вызывать ионизацию среды относятся к ионизирующим, или к
неионизирующим излучениям. К ионизирующим излучениям относятся рентгеновское и
радионуклидное излучения. К числу неионизирующих излучений относятся
ультразвуковое, магнитное, радиочастотное, инфракрасное излучения.
2. Методы лучевой диагностики
. Методы, регулирующие размеры
получаемого изображения
К ним относятся телерентгенография и прямое
увеличение рентгеновского изображения. Телерентгенография (снимок на
расстоянии). Основная задача метода - воспроизведение рентгенологического
изображения, размеры которого на снимке приближаются к истинным размерам исследуемого
объекта. При обычной рентгенографии, когда фокусное расстояние составляет 100
см, мало увеличиваются лишь те детали снимаемого объекта, которые находятся
непосредственно у кассеты. Чем дальше отстоит деталь от пленки, тем больше
степень увеличения. Методика: объект исследования и кассету с пленкой
отодвигают от рентгеновской трубки на значительно большее, чем при обычной
рентгенографии, расстояние - до 1,5-2 м, а при исследовании лицевого черепа и
зубочелюстной системы - до 4-5 м. При этом изображение на пленке формируется
центральным (более параллельным) пучком рентгеновских лучей (Схема 1).
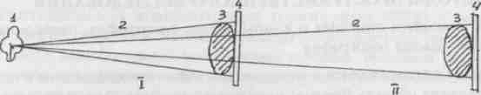
Схема 1. Условия обычной рентгенографии (I) и
телерентгенографии (II): 1 - рентгеновская трубка; 2 - пучок рентгеновских лучей;
3 - объект исследования; 4 - кассета с пленкой.
лучевой диагностика кость томография
Показания: необходимость воспроизведения
изображения объекта, размеры которого максимально приближаются к истинным -
исследование сердца, легких, челюстно-лицевой области и др. Прямое увеличение
рентгеновского изображения достигается в результате увеличения при
рентгенографии расстояния "объект-пленка".
Показания: методика чаще используется для
исследования тонких структур - костно-суставного аппарата, легочного рисунка в
пульмонологии.
Методика: кассету с пленкой удаляют от объекта
на некоторое расстояние при фокусном расстоянии 100 см. Расходящийся пучок
рентгеновских лучей в этом случае воспроизводит увеличенное изображение.
Степень такого увеличения можно определить с помощью формулы:
= H/h,
где к - коэффициент прямого увеличения,
Н - расстояние от фокуса рентгеновской трубки до
плоскости пленки, равное 100 см; - расстояние от фокуса трубки до объекта (в
см). Наилучшее по качеству увеличенное изображение получают при использовании
коэффициента в пределах 1,5-1,6 (Схема 3). При выполнении метода прямого
увеличения целесообразно использовать рентгеновскую трубку с микрофокусом
(0,3x0,3 мм и менее). Небольшие линейные размеры фокуса уменьшают
геометрическую нерезкость изображения и улучшают четкость структурных
элементов.
. Методы пространственного исследования
К ним относятся линейная и компьютерная
томография, панорамная томография, панорамная зонография. Линейная томография -
методика послойного исследования с получением изображения объекта (органа) на
заданной глубине. Осуществляется при синхронном движении в противоположных
направлениях рентгеновской трубки и кассеты с пленкой по параллельным
плоскостям вдоль неподвижного объекта под углом 30-50°. Различают томографию
продольную (Схема 4), поперечную и со сложным циклом движения (круговым,
синусоидальным). Толщина выявляемого среза зависит от размеров томографического
угла и чаще составляет 2-3 мм, расстояние между срезами (томографический шаг)
устанавливается произвольно, обычно 0,5-1 см. Линейная томография используется
для исследования органов дыхания, сердечно-сосудистой системы, органов брюшной
полости и забрюшинного пространства, костно-суставного аппарата и др.
В отличие от линейной томографии используются
также томографы со сложным циклом движения рентгеновской трубки и кассеты с
пленкой (S-образное, элипсоидное). Линейная зонография - послойное исследование
(томография) на линейном томографе под малым углом (8-10°) движения
рентгеновской трубки. Толщина среза - 10-12 мм, томографический шаг - 1-2 см.
Панорамная зонография - послойное исследование лицевого черепа с помощью
специального многопрограммного панорамного аппарата, при включении которого
рентгеновская трубка совершает равномерное движение вокруг лицевой области
головы, при этом изображение объекта (верхняя и нижняя челюсти, пирамидки
височных костей, верхние шейные позвонки) записывается узким рентгеновским
лучом на изогнутую по форме лица кассету с пленкой.
Рентгеновская компьютерная томография (РКТ) -
современный быстро прогрессирующий метод. Производятся поперечные послойные
срезы любой части тела (головной мозг, органы грудной, брюшной полостей и
забрюшинного пространства и др.) с помощью узкого рентгеновского пучка при
круговом движении рентгеновской трубки Рентгеновская компьютерная томография.
Метод позволяет получить изображение нескольких поперечных срезов (до 25) с
различным томографическим шагом (от 2 до 5 мм и более). Плотность различных
органов фиксируется специальными датчиками, математически обрабатывается ПК и
воспроизводится на экране дисплея в виде поперечного среза. Различия плотности
структуры органов автоматически объективизируются с помощью специальной шкалы
Hounsfield, что придает информации высокую точность о любом органе или в избранной
"зоне интереса".
При использовании спиральной РКТ запись
изображения в память ПК производится непрерывно (Схема 2).
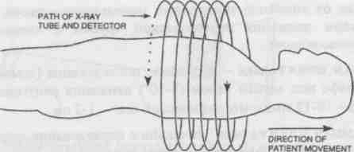
Схема 2. Рентгеновская спиральная компьютерная
томография.
Специальная программа ПК позволяет реконструировать
полученные данные в любой иной плоскости или воспроизвести трехмерное
изображение органа или группы органов.
Принимая во внимание высокую диагностическую
эффективность РКТ и признанный во всем мире авторитет метода, следует, однако,
помнить о том, что использование современной РКТ сопряжено со значительной
лучевой нагрузкой на пациента, что приводит к увеличению коллективной
(популяционной) эффективной дозы. Последняя, например, при исследовании органов
грудной клетки (25 слоев с 8 мм шагом) соответствует 7,2 мЗВ (для сравнения,
доза при обычной рентгенографии в двух проекциях составляет 0,2 мЗВ). Таким
образом, лучевая нагрузка при РКТ в 36-40 раз превышает дозу обычной двух
проекционной рентгенографии, например, органов грудной клетки. Данное
обстоятельство диктует жесткую необходимость использования РКТ исключительно по
строгим медицинским показаниям.
. Методы регистрации движения
Методы данной группы используются при
исследовании сердца, пищевода, диафрагмы, мочеточников и др. К методам данной
группы относятся: рентгенокимография, элентрорентгенокимография,
рентгенокинематография, рентгенотелевидение, видеомагнитная запись.
Видеомагнитная запись (ВЗ) - современный метод
динамического исследования. Осуществляется в процессе рентгеноскопии через ЭОП.
Изображение в виде телевизионного сигнала записывается с помощью
видеомагнитофона на магнитную ленту и путем многократного просмотра позволяет
тщательно изучить функцию и анатомические особенности (морфологию) исследуемого
органа без дополнительного облучения пациента.
Рентгенокимография - метод регистрации
колебательных движений (функциональное смещение, пульсация, перистальтика)
наружных контуров различных органов (сердце, сосуды, пищевод, мочеточник,
желудок, диафрагма). Между объектом и рентгеновской пленкой устанавливается
решетка из горизонтально расположенных свинцовых полос шириной 12 мм с узкими
щелями между ними (1 мм). Во время снимка решетка приводится в движение и
рентгеновские лучи проходят лишь через щели между пластинами. При этом движения
контура тени, например, сердца, воспроизводятся в виде зубцов различной формы и
величины. По высоте, форме и характеру зубцов можно производить оценку о
глубине, ритме, скорости движений (пульсации) органа, определять сократительную
способность. Форма зубцов специфична для желудочков сердца, предсердий и
сосудов. Однако, метод устарел и имеет ограниченное применение.
Электрорентгенокимография. Перед экраном
рентгеновского аппарата помещают один или несколько чувствительных
фотоэлементов (датчиков) и в ходе рентгеноскопии устанавливают их на контур
пульсирующего или сокращающегося объекта (сердце, сосуды). С помощью датчиков
при движении наружных контуров пульсирующего органа регистрируется изменение
яркости свечения экрана и выводится на экран осциллоскопа или в виде кривой на
бумажной ленте. Метод устарел и используется ограниченно.
Рентгенокинематография (РКМГР) - метод съемки с помощью кинокамеры
рентгеновского изображения пульсирующего или движущегося органа (сердце,
сосуды, контрастирование полых органов и сосудов и др.) с экрана
электронно-оптического преобразователя. Метод объединяет возможности
рентгенографии и рентгеноскопии и позволяет наблюдать и фиксировать процессы с
недоступной для глаза скоростью - 24-48 кадров/сек. Для просмотра кинофильма
используется кинопроектор с возможностью покадрового анализа. Метод РКМГР
отличается громоздкостью и затратностью и в настоящее время не используется в
связи с внедрением более простого и дешевого метода - видеомагнитной записи
рентгеновского изображения. Рентгенопневмополиграфия (РППГ) - методика
предназначена для исследования функциональных особенностей органов дыхания -
функции внешнего дыхания. Два снимка легких на одну и туже рентгеновскую пленку
(в фазе максимального вдоха и выдоха) производятся через специальную решетку
И.С. Амосова. Последняя представляет растр из свинцовых квадратных пластинок
(2x2 см), расположенных в шахматном порядке. После первого снимка (на вдохе)
растр смещается на один квадрат, открываются незаснятые участки легких, и производится
второй снимок (на выдохе). Данные РППГ позволяют оценивать качественные и
количественные показатели функции внешнего дыхания - денситометрию легочной
ткани, планиметрию и амплиметрию как до, так и после проводимого лечения, а
также определять резервные возможности бронхо-легочного аппарата с нагрузочной
пробой.
. Методы радионуклидной диагностики
Радионуклидная (радиоизотопная) диагностика -
самостоятельный научно обоснованный клинический раздел медицинской радиологии,
который предназначен для распознавания патологических процессов отдельных
органов и систем с помощью радионуклидов и меченых соединений. Исследования
основаны на возможности регистрации и измерении излучений от введенных в
организм радиофармацевтических препаратов (РФП) или радиометрии биологических
проб. Применяемые при этом радионуклиды отличаются от своих аналогов -
стабильных элементов, содержащихся в организме или поступающих в него с
пищевыми продуктами, лишь физическими свойствами, т.е. способностью распадаться
и давать излучение. Эти исследования с использованием небольших индикаторных
количеств радиоактивных нуклидов производят кругооборот элементов в организме,
не влияя на течение физиологических процессов. Преимуществом радионуклидной
диагностики, по сравнению с другими методиками, является ее универсальность,
поскольку исследования применимы для определения заболеваний и повреждений
различных органов и систем, возможностью исследования биохимических процессов и
анатомо-функциональных изменений, т.е. всего комплекса вероятных нарушений,
нередко возникающих при различных патологических состояниях. Особенно
эффективно применение радиоиммунологических обследований, выполнение которых не
сопровождается введением РФП пациенту и, следовательно, исключает лучевую
нагрузку. Учитывая тот факт, что исследования проводятся чаще с плазмой крови,
эти методики получили название радиоиммунологического анализа (РИА) in vitro. В
отличие от этой методики другие способы радионуклидной диагностики in vivo
сопровождаются введением РФП пациенту преимущественно внутривенным способом.
Такие исследования естественно сопровождаются лучевой нагрузкой на пациента.
Все методики радионуклидной диагностики можно разделить на группы: полностью
обеспечивающие установление диагноза заболевания; определяющие нарушения
функции исследуемого органа или системы, на основании которых разрабатывается
план дальнейшего обследования; выявляющие особенности анатомо-топографического
положения внутренних органов; позволяющие получить дополнительно
диагностическую информацию в комплексе клинико-инструментального обследования.
Радиофармацевтическим препаратом называется химическое соединение, содержащее в
своей молекуле определенный радиоактивный нуклид, разрешенный для введения
человеку с диагностической целью. Каждый РФП проходит клинические испытания,
после чего утверждается Фармакологическим комитетом Министерства
здравоохранения.
При выборе радиоактивного нуклида обычно
учитываются определенные требования: низкая радиотоксичность, относительно
короткий период полураспада, удобное условие для регистрации гамма-излучения и
необходимые биологические свойства. В настоящее время нашли наиболее широкое
применение в клинической практике для метки следующие нуклиды: Se-75, In-Ill,
In-113m, 1-131, 1-125, Хе-133, Au-198, Hg-197, Tc-99m. Наиболее пригодные для
клинического исследования - короткоживущие радионуклиды: Тс-99т и In - 113т,
которые получают в специальных генераторах в лечебном учреждении
непосредственно перед использованием.
В зависимости от способа и типа регистрации
излучений все радиометрические приборы разделяются на следующие группы: для
регистрации радиоактивности отдельных проб различных биологических сред и
образцов (лабораторные радиометры); для измерения величины абсолютной
радиоактивности образцов или растворов радионуклидов (дозкалибраторы); для
измерения радиоактивности тела исследуемого или отдельного органа больного
(медицинские радиометры); для регистрации динамики перемещения РФП в органах и
системах с представление информации в виде кривых (радиографы);
для регистрации распределения РФП в теле
больного или в обследуемом органе с получением данных в виде изображений
(сканеры) или в виде кривых распределения (профильные сканеры);
для регистрации динамики перемещения, а также
для изучения распределения в теле больного и исследуемого органа РФП
(сцинтилляционная гамма-камера).
2. Общие понятия развития костной системы
От слова «кость» возникло понятие «костность»,
т.е. неизменность. Так считали древние. С появлением систематизированной
анатомии стало ясно, что скелет проходит сложный путь развития. Первым начинает
формироваться соединительнотканный скелет, затем со второго месяца утробной
жизни происходит его преобразование в хрящевой скелет. И только к 22-23 годам
происходит окончательное формирование костного скелета. Но разумеется на этом
изменения в скелете не заканчиваются. Функциональная перестройка продолжается и
в дальнейшем: с 40-45 лет отмечаются инволютивные изменения в скелете -
разрежение структуры костной ткани, обызвествление в местах прикрепления связок
к поверхности кости, утолщение замыкающей пластинки эпифизов, постепенное
сужение суставных щелей. Все эти периоды отражаются при лучевых исследованиях
костно-суставного аппарата. Сущность постнатального формирования
костно-суставной системы можно описать следующими процессами: скелет
претерпевает различные структурные изменения на протяжении всей жизни. В
детском возрасте это процессы оссификации, в пожилом это
дегенеративно-дистрофические процессы. Начинает своё формирование
соединительно-тканный скелет, затем со второго месяца внутриутробного развития
начинает преобразовываться в хрящевой скелет, затем идут процессы перехода к
костному скелету. Завершает своё развитие скелет человека к 25 годам. Все эти
процессы находят своё отражение при рентгенологическом исследовании. Ребенок
рождается с неполностью ещё оссифцированным скелетом.
Костной тканью образованы только диафизы и
частично метафизы трубчатых костей, часть тел и дуг позвонков, лопатки кости
таза, таранная и пяточная кости стопы. Эпифизы и часть метафизов трубчатых
костей, апофизы, кости запястья и переднего отдела предплюстны, краевые отделы
тела лопатки, костей таза, тел позвонков имеют хрящевое строение. Исключением
из этого перечня представляет только дистальный эпифиз бедренной кости и проксимальный
эпифиз большеберцовой. Наличие в них ядер окостенения является признаком
доношенности плода. Полное окостенение происходит уже после рождения - в
постнатальном периоде - в результате последовательного появления центров
оссификации, прогрессивно увеличивающихся в размерах ии заполняющих костной
тканью хрящевые модели апофизов, эпифизов, тел позвонков костей запястья и
предплюстны. Параллельно с процессами окостенения происходит и увеличение
размеров хрящевых отделов костей. Формирование костно-суставной системы по
взрослому типу заканчивается в основном к 16-17 годам, хотя процесс оссификации
медиальных поверхностей лобковых костей и рост позвонков продолжается до 20-22
лет Показателями окончания энхондрального костеобразования является синостозирование
метаэпифизарных и апофизарных ростковых зон.
. Классификация костей скелета
Различают длинные кости, короткие, плоские и
воздухоносные. Трубчатые кости. Делятся на длинные и короткие. Длинные кости
характеризуются большим размером длинны, чем ширины и толщины. Включают в себя:
диафиз (среднюю часть), эпифизы (проксимальный и дистальный суставные концы).
Участок, примыкающий к эпифизу называют метафизом. У детей выделяют еще и
прослойку эпифизарного хряща (на рентгенограммах-полоска просветления) между
эпифизом и метафизом.
Костные выступы на метафизах имеющие собственные
центры окостенения, служат местом прикрепления сухожилий и называются
апофизами. Примеры: кости конечностей. Короткие кости. Имеют все приблизительно
равные размеры. Располагаются в отделах скелета с большой подвижностью.
Например: кости кистей, стоп, позвоночника. Плоские кости. Имеют два размера
преобладающих над третьим. Служат для прикрепления больших мышц и/или выполняют
защитную роль. Пример: лопатки, кости таза и черепа. Воздухоносные, или
пневматизированные кости. Входят в состав костей черепа, имеют неправильную
форму. Пример: височная, клиновидные кости.
. Строение костей, их лимфо-кровоснабжение,
иннервация
В структуре кости выделяют губчатое и компактное
вещество. Компактное вещество, покрывающее все отделы кости, кроме суставных
поверхностей, называется корковым. Самая большая толщина коркового вещества
находится в области средины диафизов длинных костей. Здесь компактное вещество
имеет остеонное строение. Остеоны - это цилиндры, образованные гаверсовыми
пластинками, расположенными соответственно длиннику кости, соединяющейся между
собой. Корковое вещество ограничено снаружи системой наружных генеральных
пластинок, а от губчатого вещества - системой внутренних пластинок. Губчатое
вещество на рентгенограммах дает особый костный рисунок, составленный
переплетом костных балок. Эти костные балки и трабекулы располагаются в виде
изогнутых пластинок, соединенных поперечными перекладинами, или имеют вид
трубок, образующих ячеистую структуру.
Соотношение костных балок и трабекул с
костномозговыми пространствами обуславливает костную структуру. Она зависит как
от генетической информации, так и от внешних факторов, возникающих на
протяжении жизни. В поперечном направлении корковое вещество пронизано системой
фолькмановских каналов. Через них в кость проходят нервы и сосуды. Внутренняя
поверхность коркового вещества без резкой границы переходит в пластинки
губчатого вещества, из которого формируются балки, расположенные соответственно
силовым линиям. Между пластинками губчатого вещества расположены ячейки с
костным мозгом. Тонкая соединительная пластинка, выстилающая наружную
поверхность кости, называется надкостницей или периостом. Она состоит из:
наружного волокнистого слоя и внутреннего камбиального. В камбиальном слое и в
эндосте находятся особые клетки: остеобласты и остеокласты, благодаря которым
происходят процессы построения и рассасывания костной ткани. Кровоснабжение
костей зависит от состояния сердечно-сосудистой системы, центральной нервной
системы и др. Лимфатические сосуды находятся только в наружном слое периоста.
Кроме того, надкостница богата нервными веточками.
. Соединение костей, строение суставов
Соединения костей подразделяют на неподвижные
или малоподвижные и подвижные (истинные суставы). Неподвижные, в свою очередь,
делят в зависимости от типа соединяющей ткани на: 1. синдесмозы или
соединительнотканные соединения, пример - соединение костей черепа. 2.
синхондрозы или хрящевые соединения, пример - лобковое сочленение 3. синостозы
или костные соединения, пример - кости таза Суставы это сложные соединения
костей с различными вспомогательными компонентами. Суставы могут быть
малоподвижными и свободноподвижными.
В зависимости от количества сочленяющихся
поверхностей подразделяются на простые и сложные. Обычный сустав включает в
себя: 1. суставные поверхности костей 2. суставные хрящи 3. суставную полость
4. суставную капсулу или сумку 5. вспомогательный связочный аппарат.
Сочленяющиеся поверхности суставной головки и суставной впадины покрыты
гиалиновым хрящом. Для большего соответствия суставных поверхностей существуют
дополнительные хрящевые образования: диски, мениски, губы, сесамовидные
косточки и т.д. Суставная капсула состоит из двух слоев: наружного (продолжение
надкостницы) и внутреннего (синовиальной ткани, продуцирующей синовиальную
жидкость).
6. Рентген анатомия костной системы
Рентгенография является одним из основных
методов исследования позвоночника. Стандартные проекции при рентгенографии
позвоночника - прямая и боковая. В норме позвоночник, представленный 24
позвонками, образует естественные изгибы: кпереди в шейном и поясничном
отделах, кзади - в грудном и крестцовом. Эти физиологические отклонения от
срединной линии видны на боковых рентгенограммах. Изучение функционального
состояния позвоночника проводят путем выполнения рентгеновских снимков в
боковой проекции в положении максимального сгибания, максимального разгибания и
в среднем положении. Пример рентгенограмм поясничного отдела позвоночника
представлен на рис. 3.
Обзорные рентгенограммы черепа в прямой и
боковой проекциях являются основой для изучения костей мозгового и лицевого
черепа (рис. 3)
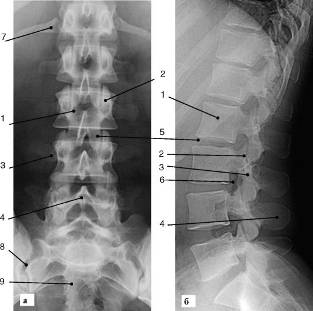
Рис. 3. Рентгенограмма поясничного отдела
позвоночника в прямой (а) и боковой (б) проекциях: 1 - тело позвонка; 2 -
суставной отросток; 3 - поперечный отросток; 4 - остистый отросток; 5 -
пространство межпозвонкового диска; 6 - верхняя замыкательная пластинка тела
позвонка; 7 - нижняя замыкательная пластинка; 8 - подвздошно-крестцовое
сочленение; 9 - крестец
Исследование затрудняет дифференцирование
тканей, но все же удается различать множество анатомических структур. Толщина
костей свода невелика - от 0,5 до 1 см. В области теменных и затылочных бугров
кости толще, в области височной впадины - тоньше.
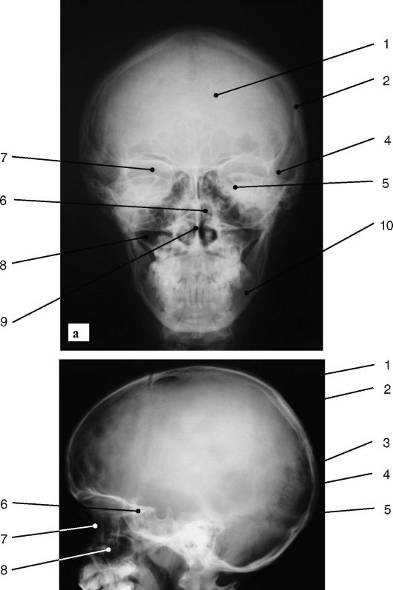
Рис. 4. Обзорные рентгенограммы черепа (а -
прямая, б - боковая проекции): 1 - лобная кость; 2 - теменная кость; 3 -
затылочная кость; 4 - височная кость; 5 - клиновидная кость, 6 - решетчатая
кость; 7 - глазница; 8 - верхняя челюсть и верхнечелюстная пазуха; 9 - носовая
перегородка; 10 - нижняя челюсть
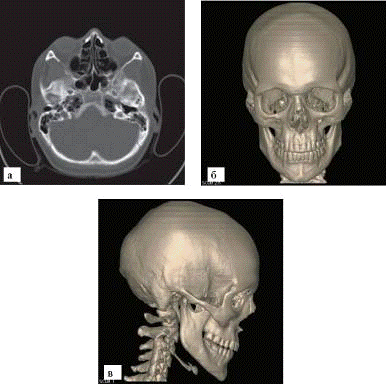
Рис. 5. МСКТ черепа: а - поперечный срез; б -
трехмерная реконструкция, вид спереди; в - трехмерная реконструкция, вид сбоку
ференцируются борозды оболочных артерий, каналы и звездчатые разветвления
диплоэтических вен и пахионовых грануляций, а также пальцевые вдавления.
Отдельные кости черепа соединяются между собой разного вида швами. В черепе
ребенка места с неоконченным окостенением называются родничками.
Верхнюю и нижнюю челюсти, височно-нижнечелюстной
сустав исследуют с помощью традиционной рентгенографии и на специальных
дентальных рентгенодиагностических аппаратах. В специализированных клиниках к
рентгеновскому методу добавляется КТ и МРТ.
Суставы состоят из суставных поверхностей
соответствующих костей и хрящевых структур. Последние на рентгенограммах не
определяются. Из-за проекционного искажения суставная щель на рентгенограммах
шире анатомической. Суставные концы костей четко очерчены и окаймлены плотной
замыкающей (субхондральной) пластиной, которая имеет вид плотной тонкой тени.
Эта тень является продолжением тени коркового слоя диафиза (рис. 6).
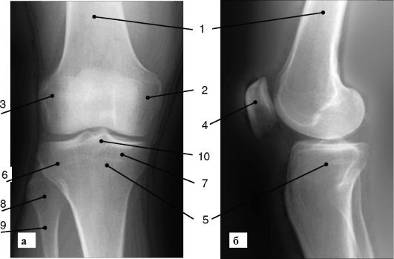
Рис. 6. Рентгенограмма коленного сустава (а -
передняя; б - боковая проекция): 1 - бедренная кость; 2 - латеральный мыщелок
бедренной кости; 3 - медиальный мыщелок бедренной кости; 4 - надколенник; 5 -
большеберцовая кость; 6 - латеральный мыщелок большеберцовой кости; 7 -
медиальный мыщелок большеберцовой кости; 8 - головка малоберцовой кости; 9 -
шейка малоберцовой кости; 10 - межмыщелковое возвышения суставов широко
используют МР-томографию и ультразвуковое исследование.
Внедрение МР-томографии позволило значительно
улучшить качество исследования суставов.
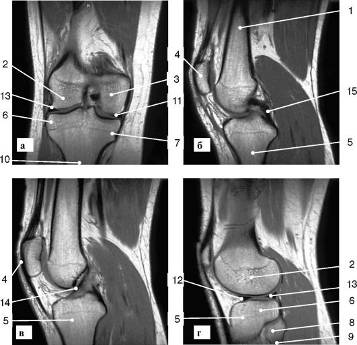
Рис. 7. МР-томограмма коленного сустава (а -
фронтальный срез; б, в - сагиттальные срезы; г - парасагиттальный срез): 1 -
бедренная кость; 2 - латеральный мыщелок бедренной кости; 3 -медиальный мыщелок
бедренной кости; 4 - надколенник; 5 - большеберцовая кость; 6 - латеральный
мыщелок большеберцовой кости; 7 - медиальный мыщелок большеберцовой кости; 8 -
головка малоберцовой кости; 9 - шейка малоберцовой кости; 10 - межмыщелковое
возвышение; 11 - медиальный мениск, передний рог; 12 - латеральный мениск,
передний рог; 13 - латеральный мениск, задний рог; 14 - передняя крестообразная
связка; 15 - задняя крестообразная связка
Такое исследование позволяет врачам
визуализировать не только окружающие сустав мышцы и связки, но и суставную
сумку, покрывающие хрящи, мениски и определять количество жидкости в суставах
(рис. 7).
УЗИ суставов в настоящее время все активнее
внедряется в клиническую практику. Благодаря короткому времени выполнения и
безвредности УЗИ его можно проводить не только в специализированных кабинетах.
Достоинством метода является также существенный объем получаемой
диагностической информации. При УЗИ можно изучать состояние костей, мягких
тканей, связок и хрящей (рис. 3-8), визуализировать даже незначительные
количества жидкости.
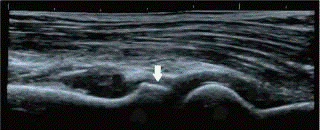
Рис. 8. УЗИ локтевого сустава (норма). Стрелкой
указана головка лучевой кости
У детей рентгенологическое изображение скелета
отличается рядом особенностей. Это связано с наличием росткового хряща и ядер
окостенения. Рентгенологическая картина суставов у детей зависит от возраста
ребенка. Примером отличий рентгенограмм скелета ребенка от рентгенограммы
взрослого человека является снимок костей кисти трехлетнего ребенка.
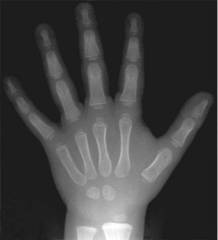
Рис. 9. Рентгенограмма кисти 3-летнего ребенка
(норма). Видны широкие зоны роста и ядра окостенения
Из всех компонентов опорно-двигательной системы
естественной рентгеновской контрастностью обладает только костная ткань.
Хрящевая ткань "проницаема" для рентгеновских лучей. Поэтому на
рентгенограммах костей и суставов детей не получает отображение целый ряд
анатомических образований. Например: на первом году жизни это эпифизы трубчатых
костей, кости запястья и предплюсны, в более старшем возрасте - апофизы и
бугристости костей. Рентгенограммы отображают морфологию кости - ее форму,
очертания и внутреннее строение. Рентгеновское излучение поглощается в основном
плотными частями кости, содержащими соли кальция, т.е. костными балками.
Надкостница, эндост, костный мозг, сосуды, нервы, суставной и ростковый хрящ не
дают в норме на обычной рентгенограмме различимой тени на снимках. Такую
возможность врачам предоставляют современные методы исследования, чаще в
комплексном использовании: КТ, МРТ, сонография. На обычных рентгенограммах о
них можно судить по косвенным признакам - состоянии костных балок,
кортикального слоя кости, суставной щели. В кортикальном слое балки расположены
настолько близко друг к другу, что на снимках он представляется сплошным
массивом. В губчатом веществе балки находятся на некотором расстоянии друг от
друга - они разделены пространствами, заполненными костным мозгом.
Именно соотношение костных балок и
костномозговых пространств создает костную структуру. На протяжении всей жизни
человека проходят два противоположных процесса - рассасывание и создание
костных балок. Мягкие ткани, окружающие кости слабо задерживают рентгеновские
лучи, и поэтому являются как бы фоном, на котором отчетливо просматривается
костная структура. Рентгенограмма кости фиксирует ее строение на данный момент,
но повторные снимки могут отразить динамику изменений костной ткани. Кроме
того, рентгеновский снимок это плоскостное двухмерное изображение, которого
чаще недостаточно для точной диагностики, поэтому рекомендуются исследования в различных
проекциях или «послойные» изображения. Для правильной постановки диагноза
необходимо придерживаться определенного алгоритма в рассмотрении и описании
диагностических исследований. Алгоритм - предписание о поэтапном выполнении в
определенной последовательности элементарных операций для решения задач
определенного класса.
Каждый врач должен помнить, что в начале
описания любого диагностического метода необходимо указывать следующие данные:
. Ф.И.О. и возраст пациента
. Дату проведения обследования
. Название метода и/или методики, при
необходимости - условий проведения
. Название используемых препаратов, их дозировку
и метод введения (при контрастировании или остеосцинтиграфии).
. Указать исследуемую область и проекции.
Рентгенологические показатели, учитываемые при
оценке анатомического строения костно-суставной системы после её формирования:
. Форма кости или её отделов. Показателем нормы
является соответствие формы рентгеновского изображения анатомической форме (с
учетом особенностей проекционного отображения).
. Размеры костей и их отделов (на основании
сравнения парных костей или смежных позвонков). К числу патологических
изменений этого показателя относится гипотрофия, гипертрофия, гиперостоз и
вздутие кости.
. Контуры костей.
Нормальное состояние контуров определяет три
показателя: ровность, непрерывность, плавный дугообразный переход одной части
кости в другую. Рентгенологическими признаками патологических изменений
контуров костей являются нарушения непрерывности, прямолинейность, неровность и
отсутствие замыкающих пластинок, ограничивающих метафизы и эпифизы трубчатых
костей, кости запястья и предплюстны и т.д., а также различные виды периостита.
. Состояние костной структуры. Показателями
нормы костной структуры диафизов трубчатых костей служат четкая диференцировка
на кортикальный слой и костномозговой канал, равномерная оптическая плотность
кортикального слоя, однородность структуры костномозгового канала. Признаком
нормального состояния костной структуры метафизов и эпифизов трубчатых костей,
позвонков, лопатки, костей таза, запястья и предплюстны являются равномерный
ячеистый характер и наличие характерных для каждого из них так называемых
"силовых линий" (группы утолщенных, тесно расположенных костных
пластинок, одинаково ориентированных по основным направлениям растяжения и
сжатия, испытываемых тем или иным отделом кости).
. Анатомические соотношения в суставах. Основным
показателем правильности анатомических соотношений является равномерная высота
рентгеновской суставной щели. Кроме того, критерием нормы анатомических
соотношений в суставах с неравной протяженностью суставных поверхностей служит
расположение их центров на одном уровне, в плоских суставах - расположение
строго одни над другим краев сочленяющихся суставных поверхностей.
. Пространственное положение позвоночника и его
отделов и эпиметафизов некоторых трубчатых костей. Нормальное положение
характеризует определенное значение ангулометрических показателей, как,
например, величина шеечно-диафизарного угла, величина угла физиологического
кифоза позвоночника и т.д.
Рентгенологическая характеристика состояния
костно-суставной системы детей основывается на оценке тех же показателей, с
поправкой на возрастной период. Кроме того учитывается еще два показателя -
состояние метаэпифизарных и апофизарных ростковых зон и соответствие общего и
локального костного возраста паспортному возрасту ребенка. В рентгеновском
изображении состояние ростковых зон костей характеризует три показателя: высота
ростковой зоны, характер ее контуров, ширина и однородность зон препаратного
обызвествления. Таким образом, рентгенограммы костей и суставов детей
характеризуются следующими признаками:
. наличием точек окостенения эпифизов;
. наличием полосы просветления, соответствующей
расположению эпиметафизарного хряща;
. наличием значительной высоты суставной щели.
Другими, не менее важными, возрастными
изменениями костного скелета являются инволютивные процессы. У женщин такие
изменения наступают раньше в связи с гормональной перестройкой организма в
период менопаузы. При этом на рентгенограммах отмечается усиление рельефа
костей в связи с начальной активизацией фибропластического костеобразования.
Следующим этапом являются остеопорозные изменения. На рентгенограммах
отмечается разрежение кости, вызванное резорбцией коркового слоя и расширением
центральных каналов. В суставах также происходят изменения: снижается высота
суставной щели, снижение или исчезновение хрящевого слоя, появление «шпор» и
т.д.
В позвоночнике: снижается высота позвонков, появляются
остеопорозные изменения, уменьшаются суставные щели, появляются костные шыпы.
На рентгенограммах трубчатых костей различаются диафизы, метафизы, эпифизы и
апофизы (см. выше). Диафиз это «тело» кости. В нем на всем протяжении
выделяется костномозговой канал. Он окружен компактным костным веществом,
которое обуславливает интенсивную однородную тень по краям кости - ее
кортикальный слой. Кортикальный слой постепенно истончается по направлению к
метафизам.
Наружный контур кортикального слоя резкий и четкий;
в местах прикрепления связок и сухожилий он становится бугристым. Некоторые из
этих бугристостей (например, большеберцовой кости) развиваются из
самостоятельных ядер окостенения и до момента синостозирования с диафизом
отделены от последнего светлой полоской апофизарного росткового хряща.
Внутренний контур кортикального слоя сравнительно ровный, но от него могут
отходить отдельные костные балки в сторону костномозгового канала. Участки
кости, в которых теряется изображение костномозгового канала, состоят
преимущественно из губчатой кости и носят название метафизов. Кортикальный слой
по направлению к эпифизу истончается и превращается в области суставной
поверхности в очень тонкую замыкательную пластинку.
Суставной хрящ в норме на рентгенограммах не дает
тени. Поэтому между эпифизами в суставе определяется светлая полоса, которую
называют рентгенологической суставной щелью. Рентгеновское изображение плоских
костей существенно отличается от картины длинных и коротких трубчатых костей. В
своде черепа хорошо дифференцируется губчатое вещество, окаймленное тонкими и
плотными наружной и внутренней пластинками. В костях таза выделяется структура
губчатого вещества, покрытого по краям выраженным кортикальным слоем. Смешанные
кости имеют в рентгеновском изображении различные формы, которые следует
оценивать в различных проекциях.
. Компьютерная томография
Особенностью компьютерных томограмм является
возможность получения изображений костей и суставов в аксиальной проекции. На
томограммах получаются тени не только костей, но и мягких тканей. Можно судить
о положении, объеме и плотности мышц, сухожилий, связок, о наличии в мягких
тканях кровоизлияний, флегмон и абсцессов, опухолей и т.д. Современная
аппаратура позволяет получать снимки отличного качества, различного масштаба, с
визуализацией малейших изменений. Ультразвуковая диагностика. Особое место
занимает и сонография (ультразвуковой метод исследования) в диагностике
состояний мышц, связочного аппарата и даже суставов, особенно у детей. К
примеру, такая распространенная патология как дисплазия тазобедренных суставов.
Чем раньше выявляется врожденный вывих бедра или дисплазия, тем легче и
кратковременное лечение. Если правильный диагноз установлен на протяжении
первого месяца жизни, то вполне достаточно проведение специального курса
массажа и гимнастики. Если патология обнаруживается в три месяца, тогда
назначают ношение профилактических штанишек или стремян. Если правильный
диагноз устанавливается в год, то неизбежно оперативное вмешательство с
последующей длительной реабилитацией. Назначение рентгенологических методов
исследования до года жизни, особенно с попадание в зону репродуктивных органов
ребенка допустимо только в самых крайних случаях, в то время как сонография
безвредна и достаточно информативна. У взрослых показано проведение УЗД при
исследовании мышц и связочного аппарата конечностей. Разрывы сухожилий,
поражение их манжет, выпот в суставе, пролиферативные изменения синовиальной
оболочки, синовиальные кисты, абсцессы и гематомы в мягких тканях, все эти
патологии вполне доступны для УЗдиагностики.
. Радионуклидная диагностика
Радионуклидную визуализацию костей скелета
выполняют путем внутривенного введения меченных технецием фосфатных соединений.
Интенсивность и скорость включения РФП в костную ткань зависят от двух главных
факторов - величины кровотока в кости и интенсивности в ней обменных процессов.
Изменение кровообращения и метаболизма как в сторону увеличения, так в сторону
снижения неизбежно сказываются на уровне включения РФП в костную ткань и
отражаются на симметричном проценте включения, который является определяющим
фактором в радионуклидной диагностике скелета. При остеосцинтиграфии
рекомендуют проводить исследования в передней и задней проекции тела, а также в
зонах повышенного внимания (зависит от диагноза или показаний для проведения
исследования). Следует отметить, что такие методы исследования позволяют
оценить состояние всего скелета одномоментно с одинаковой средней лучевой
нагрузкой. В то время как подобное исследование при рентгенодиагностике
потребовало бы огромной лучевой нагрузки, проекций и времени проведения. У
здорового человека РФП сравнительно равномерно и симметрично накапливается в
скелете. Его концентрация выше в зонах роста костей и в области суставных
поверхностей. Кроме того из-за пути выведения из организма РФП на сцинтиграммах
можно увидеть тень почек и мочевого пузыря. Как правило, у взрослыз пациентов
кости визуализируются с минимальным накоплением РФП в мягких тканях. Снижение
концентрации РФП в костях наблюдается при аномалиях развития скелета, нарушении
обмена веществ. Участки гипофиксации препарата могут встречаться в области
костных инфарктов и асептического некроза костной ткани.
Локальное повышенное несимметричное включение
препарата наблюдается при переломах, остеомиелитах, туберкулезе кости,
артритах, опухолях, метастазах. Поэтому для окончательного диагноза в этом
случае необходимы данные анамнеза и дополнительные и/или вспомогательные методы
исследования. Ложноположительные результаты сцинтиграфии могут быть получены
при неправильном проведении исследования (нарушение техники приготовления
препарата, неправильной укладки пациента, загрязнения одежды или кожи пациента
препаратом и т.д.) Сцинтиграфия костей скелета у детей тоже имеет свои
особенности. Так, в процессе интерпретации полученных данных следует помнить об
усиленном включении препарата в зоны роста. У детей даже в норме метафизы и швы
костей черепа визуализируются в виде «горячих» очагов с симметричным и
равномерным включением РФП.
При интерпретации полученных данных в области
костей черепа следует помнить об усиленном включении препарата в лобные или
верхнечелюстные пазухи при синуситах, особенно в стадии обострения. В некоторых
случаях при заболеваниях зубов или установки на них протезов могут также быть
ложноположительные результаты, если указанные аномалии выглядят как участки
повышенного включения препарата.
. Комплектные методы
В настоящее время лучевые методы исследования
становятся незаменимыми в комплексной диагностике или даже при комбинированных
методах лечения. Широко используются УЗД и рентгеноскопия при интервенционных
вмешательствах. К ним относятся биопсии костей, суставов, межпозвоночных
дисков, синовиальных оболочек, околосуставных мягких тканей. В терапевтических
целях проводятся инъекции различных препаратов в суставы, кости, костные кисты,
гемангиомы, аспирации отложений извести из слизистых сумок, эмболизация сосудов
при первичных и метастатических опухолях.
Заключение
Современная медицина обладает огромным опытом и
широкими возможностями лечения различных, в том числе и самых грозных
заболеваний. Однако следует учитывать, что успех терапии, прежде всего,
определяется качеством диагностики. Информированность врачей и пациентов о
различных диагностических методах играет в данном случае не последнюю роль.
Критериями качественной диагностики являются:
своевременность;
правильный выбор метода обследования;
комплексный подход к диагностике - грамотное
сочетание различных методик с соблюдением их определенной последовательности.
Компьютерная томография - метод рентгеновского
исследования, при котором детальное изучение органов становится возможным за
счет получения послойных изображений, что позволяет изучить структуру ткани,
выявить даже небольшие патологические очаги.
Магнитно-резонансная томография - это также
метод, основанный на получении послойных изображений, но в основе его лежит не
рентгеновское излучение, а магнитно-ядерный резонанс. Информативность
исследования особенно высока для мягких тканей.
В заключении следует отметить, что наилучший
эффект дает комплексная диагностика. Объединение лучевых методов исследования в
единую диагностическую структуру повышает качество диагностики. Врач - лучевой
диагност может разработать оптимальный план обследования, грамотно дополнить одно
исследование другим. Такой подход ускоряет период обследования, снижает затраты
на них, позволяет избежать диагностических ошибок.
Список литературы
1)
http://nmu-s.net/load/radiologija/luchevye_metody_diagnostiki_oporno_dvigatelnoj_sistemy_luchevaja_anatomija_kostej_i_sustavov/76-1-0-890
)
http://vmede.org/sait/?page=5&id=Onkilogiya_ternova_2010&menu=Onkilogiya_ternova_2010
)
http://vsemed.com/lekczii-po-diagnostike/51-luchevaya-diagnostika-i-luchevaya-terapiya/221-metody-luchevoj-diagnostiki.html
) http://euromedcompany.ru/ultrazvuk/luchevaja-diagnostika/
)
http://xreferat.ru/55/2541-1-metody-luchevoiy-diagnostiki.html
)
http://stomatolog-24.narod.ru/r_19.html
)
http://www.7ya.ru/article/Rol-i-mesto-luchevoj-diagnostiki-v-lechebno-profilakticheskih-obsledovaniyah/