Сестринский процесс при паразитарных болезнях кожи
ГБОУ СПО СК "Ставропольский
базовый медицинский колледж"
ПМ 02. Участие в
лечебно-диагностическом и реабилитационном процессах
МДК 02.01. Сестринская помощь при
нарушениях здоровья
Сестринская помощь в
дерматовенерологии.
КУРСОВАЯ РАБОТА
НА ТЕМУ:
"Сестринский процесс при
паразитарных болезнях кожи"
На материалах Ставропольского
краевого кожно-венерологического
диспансера.
Студентки:
Гнусиной Веры Александровны
специальность Сестринское дело
группа 463д9
Руководитель:
преподаватель ЦМК
узких клинических дисциплин
Попова Ольга Викторовна
Ставрополь 2014 год
Содержание
Введение
1.1 Теоретическое обоснование темы
1.2 Историческая справка
1.3 Дерматозоонозы: чесотка, педикулез
1.4 Методы диагностики и лечения чесотки
1.5 Факторы риска развития паразитарных болезней кожи
1.6 Профилактика дерматозоонозов
1.7 Сестринское обследование пациента с дерматозоонозами
1.8 Результаты исследований
Заключение
Список литературы
Приложение
Введение
В настоящее время чесотка и педикулез являются одними из
наиболее часто регистрируемых инфекционных дерматозов. Встречаются во всех
странах мира, в любом возрасте и в любой социально-экономической и этнической
группе. В большинстве стран заболевание не подлежит регистрации, и по этой
причине нет реальной возможности говорить об истинной распространенности данных
заболеваний на земном шаре. По данным государственных отчётных статистических
форм заболеваемость чесоткой и педикулезом в Российской Федерации в течение
последних лет сохраняется на стабильно высоком уровне, но при этом официальная
статистика не отражает истинный уровень заболеваемости.
Причинами сохранения стабильно высокого уровня заболеваемости
являются низкий уровень жизни, несоблюдение надлежащих санитарно-гигиенических
правил, активная миграция населения, широкое развитие международного туризма,
коммерческие и деловые поездки в различные регионы страны и за рубеж.
Значительную роль в поддержании высокого уровня заболеваемости играет низкий
уровень знаний о клинических проявлениях заболеваний, прежде всего атипичных
форм, как среди врачей различных специальностей, в том числе
дерматовенерологов, так и средних медицинских работников, а так же
недостаточный уровень лабораторной диагностики чесотки в кожно-венерологических
учреждениях.
Учитывая широкое распространение дерматозоонозов в обществе,
данная работа имеет большое практическое значение. Дерматозоонозы являются
серьезной глобальной проблемой. Люди всех возрастов во всем мире страдают этими
заболеваниями кожи, которые при недостаточно эффективном лечении могут
значительно ограничивать повседневную жизнь пациентов и даже приводить к
смерти.
Дерматозоонозы наносят значительный ущерб, связанный не
только с затратами на лечение, но также с потерей трудоспособности и менее
активным участием больных в семейной жизни.
Проявления этой патологии на коже часто являются симптомами
опасного, как для здоровья самого пациента, так и его окружения, заболевания.
Медицинские работники всех специальностей должны хорошо знать и уметь
своевременно обнаружить симптомы поражений кожи, провести курацию и
противоэпидемические мероприятия больных дерматозоонозами, так же должны
оказать помощь, лечение и правильный уход за больными с данной патологией.
Подробное раскрытие материала по данной теме позволит повысить качество
сестринской помощи пациентам с дерматозоонозами и определить роль медицинской
сестры в организации помощи и ухода.
Предмет изучения: сестринский процесс в дерматовенерологии.
Объект исследования: деятельность медицинских сестер при
проведении сестринского процесса при паразитарных болезнях кожи.
Цель исследования: проанализировать рост
паразитарных заболеваний в нашей стране и изучить сестринский процесс при
данной патологии (проведение сестринского обследования, выявление настоящих и
потенциальных, социальных и психоэмоциональных проблем пациента и его семьи,
определение цели, планирование и реализация сестринского процесса), исследовать
роль медицинской сестры в организации помощи и ухода больным с дерматозоонозами
и обучении самоуходу.
Задачи исследования:
1. Провести анализ научно-методической литературы по данному
разделу.
. Выявить информированность пациентов о заболевании, методах
диагностики и лечения.
. Разработать тематический план оказания помощи и самоухода.
. Сформулировать выводы на основе анализа результатов
исследования и обзора научной литературы по теме.
Для достижения данной цели исследования необходимо
проанализировать:
два случая, иллюстрирующие тактику медицинской сестры при
осуществлении сестринского процесса у пациентов с данной патологией;
основные результаты обследования и лечения описываемых
больных в стационаре.
Методы исследования:
1. Научно-теоретический анализ медицинской литературы по
данной теме
. Анкетирование
. Психодиагностический (беседа)
. Статистическая обработка полученных данных.
Подробное раскрытие материала по данной теме позволит
повысить качество сестринской помощи пациентам с дерматозоонозами и определить
роль медицинской сестры в организации помощи и ухода.
паразитарная болезнь кожа сестринский
1.1
Теоретическое обоснование темы
В группу дерматозоонозов входят заболевания, связанные с
паразитированием на человеке членистоногих - высокоорганизованных наземных
беспозвоночных животных, объединённых в самостоятельный тип животного царства.
Тип членистоногих включает в себя более 1,5 миллиона видов, и почти все они -
постоянные или временные паразиты человека. Наибольшее значение в медицине
имеют членистоногие, принадлежащие к классам многоножек и насекомых. Для
развития и жизнедеятельности некоторых из них (блохи, вши и др.) паразитирование
на человеке обязательно. Подавляющее большинство клещей и насекомых
паразитирует на поверхности тела человека (эктопаразиты-вши), некоторые из них
(чесоточный клещ, клещ-железница) обитают в толще кожи.
Клещи и насекомые могут быть переносчиками возбудителей
многих вирусных, риккетсиозных, бактериальных и протозойных болезней, которые
изучаются инфекционистами. Медицинские работники всех специальностей обязаны
знать болезни и патологические состояния, возникновение которых непосредственно
связанно с паразитированием членистоногих на коже.
Патологические состояния кожи, обусловленные паразитированием
клещей на теле человека, объединяют термином "акариаз" (от латинского
acaries-клещ). Клещевые
поражения кожи нередко возникают как массовые заболевания. Укусы клещей
оставляют на коже различного характера следы - геморрагическое пятно, папулу,
везикулу, серозную или кровянистую корочку. Вблизи мест укуса могут появиться
краснота, отечность, зуд и жжение. Расчесы способствуют присоединению вторичной
инфекции.
Своеобразными и очень распространенными кожными паразитами
человека и теплокровных животных являются чесоточные клещи. Известно около 20
видов этих клещей. Клещи вида Sarcoptes вызывают заболевания кожи человека - чесотку.
В отличие от целого ряда заболеваний, которые человечество
практически победило, педикулез прошел сквозь века, а его лечение продолжает
оставаться актуальным и для наших современников. Ни для кого не секрет, что
педикулез, как правило, является следствием нарушения гигиенических норм,
однако было бы ошибкой считать это заболевание "привилегией"
представителей "социального дна". К сожалению, педикулез можно
заполучить практически в любом месте, где возможен тесный контакт одного
человека с другим: в магазине, поезде или другом общественном транспорте и даже
в бассейне. Но особенно часто с педикулезом приходится сталкиваться родителям,
чьи дети посещают детский сад, школу, спортивные секции, отправляются в походы
и лагеря. Если взрослый способен обратить внимание на подозрительную личность и
вовремя отодвинуться в сторону, то дети столь беспечны, что могут даже
пользоваться чужими расческами и головными уборами. Но нельзя считать педикулез
только результатом нечистоплотности. Исследования, проведенные в последние годы
в Европе, показали, вошь любит чистые волосы и не боится воды, прекрасно
плавает и бегает (но не прыгает).
Заметить вошь не просто, потому что она мелкая и быстро
перемещается. Да и мало у кого из вполне благополучных людей возникнет мысль,
что почесывание их ребенка или зуд в собственной шевелюре вызвано такой
деликатной проблемой. Большинство спишет все на нервы или излишек сладкого. Тем
не менее, педикулез в наши дни весьма распространен, и не стоит ужасаться
этому. Гораздо эффективнее вовремя принять меры и провести лечение.
1.2
Историческая справка
Чесотка поражает человечество с античных времен, но,
вероятно, первое описание чесоточного клеща было сделано лишь в девятнадцатом
веке Авензоаром и его учеником Аверроесом - врачами г. Корду; однако, они
столкнулись с трудностью выявления паразита, являющегося возбудителем этой
болезни. Образованная часть медицинской интеллигенции отрицала на протяжении
длительного времени его патогенную роль и замыкалась на гуморальной теории
чесотки, утверждая, что только неважное состояние кожи людей у них вызывало
плохое настроение. Потребовалось ждать 1834 года, когда Симон-Франсуа Ренучи -
студент Алибера в госпитале Святого Луи - извлек иголкой чесоточного клеща из
складки кожи, применив прием, которым всегда пользовались корсиканские крестьяне
его родного острова; это открытие принесло ему премию, которая была присуждена
за демонстрацию наличия паразита на пораженных чесоткой участках кожи с помощью
люголевого раствора. Одновременно, аналогичные исследования получили широкое
развитие и в других регионах Европы. Так, в 1840 г., Ван Лиэувен представил
очень точные рисунки клеща и его цикл развития.
Педикулез был известен еще в древней истории. Почти за 500
лет до н.э. Геродот писал, что у египетских жрецов и писарей всегда были
тщательно выбриты головы, "…чтобы никакая вошь или иная нечистая тварь не
могла прицепиться к ним, когда они служат богам…". Также брили головы и
подбородки фараоны, цари и вельможи в Древнем Египте, Вавилонии и Ассирии. В
Европе вспышки педикулеза регулярно наблюдаются на протяжении 200 лет.
1.3
Дерматозоонозы: чесотка, педикулез
Этиология чесотки.
Чесотка (scabies) - заразное паразитарное заболевание кожи,
вызываемое чесоточным клещом Sarcoptes scabiei.
Это чрезвычайно мелкое животное. Самка чесоточного клеща имеет
овальную форму, тело выпуклое сверху и уплощенное снизу, длина его составляет
0,25 мм (рис.1). Покровы эластичные, складчатые. Ротовой аппарат - грызущего
типа. Самцы значительно меньше самок, у них более склеротизированные покровы,
имеется сложный прегенитальный аппарат и присоски на IV паре ног, служащие,
очевидно, для прикрепления к самке при спаривании. Самцы не делают ходов и
обитают преимущественно на поверхности кожи. Соотношение самок и самцов у
чесоточных клещей составляет 2: 1.
Продолжительность жизни чесоточного клеща - приблизительно
один месяц. Для того чтобы отложить свои яйца, самки прогрызают в роговом слое
эпидермиса ходы. Из яиц вылупляются личинки, которые проходят ряд этапов
развития и, наконец, трансформируются во взрослого клеща. Все эти процессы
происходят внутри кожного

Рис.1 Самка чесоточного клеща покрова человека.
Для растворения кератина (белка, образующего твердые слои
нашей кожи) в слюне клещей есть специальные ферменты. Вещество, образующееся из
кератина под воздействием этого фермента, и является питанием для паразитов.
Каждая самка живет не дольше одного месяца. Днем клещ не активен. Самка
принимается проделывать ход в коже с наступлением темноты. Вот почему люди,
страдающие типичными формами чесотки, ощущают сильный зуд в вечернее время.
Ночью половозрелые особи выбираются на поверхность кожи, чтобы спариться. В это
же время клещи перемещаются по всему телу. Чесоточный клещ обитает и
размножается лишь на теле человека. Эпидемиология чесотки.
Чесотка - это болезнь не только бедных и бездомных, она может
появиться у человека любого возраста, любого социального положения.
Существуют теории о волнообразном характере заболеваемости
чесоткой с периодичностью в 7-30 лет. Однако эти теории подвергаются серьезной
критике. Имеются данные о циклическом возрастании агрессивности чесоточного
клеща вследствие развития его устойчивости к ряду скабицидов. Также отмечаются
всплески заболеваемости в периоды войн, стихийных бедствий, голода и других
социальных явлений, ведущих к скученности людей.
Для заболеваемости чесоткой характерна сезонность - это
осень-зима. Сезонность заболевания объясняется отчасти биологическими
особенностями самих клещей, плодовитость которых достигает максимума в
сентябре-декабре, а также тем фактом, что прохладные условия способствуют
лучшей выживаемости зудней во внешней среде. Кроме того, холод способствует
скученности людей и снижению потоотделения (с потом выделяются противомикробные
пептиды, к которым отчасти чувствительны и чесоточные клещи). Спорадические
вспышки характерны для индустриально развитых стран, где заболевание
локализуется в основном в организованных коллективах, объединенных общими
спальнями (воинские казармы, интернаты, детские дома, общежития, тюрьмы,
лечебные учреждения и т.п.) или в асоциальных слоях общества. Коллективы, члены
которых объединяются только в дневное время (группы в детских дошкольных
учреждениях, классы в средних и высших учебных заведениях, трудовые
коллективы), эпидемиологической опасности, как правило, не представляют. В
России ежегодная заболеваемость, судя по реализации скабицидных средств в
аптечной сети, превышает миллион случаев. Однако в ряде стран заболеваемость
намного выше и может достигать 40-80 %.
В мире чесоткой больше болеют дети младшего возраста, что
связанно с отсутствием у них иммунитета к возбудителю и с более частыми прямыми
контактами с кожей больных. Основной риск составляет юношеская возрастная
группа, которая, образуя всего десятую часть населения, берет на себя до 25 %
всей заболеваемости. Второе место традиционно занимает школьный возраст, третье
- дошкольный, четвертое - зрелый. Существенно, что при чесотке распределение
заболеваемости по социальным группам согласуется с возрастным. Наибольшая
заболеваемость у студентов, ниже - у школьников и дошкольников. Такая ситуация
объясняется особенностями сексуальной активности и развития противозудневого
иммунитета в различных возрастных группах. В соответствии с группировками людей
в обществе и их инвазионной контактностью, обусловленной образом жизни, могут
возникать очаги чесотки: семейные и в различных коллективах. Семейный очаг
является ведущим в эпидемиологии чесотки.
Клиника чесотки
Инкубационный период при чесотке имеет разную
продолжительность и зависит от того, попала на кожу взрослая самка или личинка.
В первом случае он предельно короток, а во втором составляет 2 недели. Зуд, как
основной симптом чесотки, появляется в сроки, которые колеблются от 14 дней до
6 недель. Заражение чесоткой происходит, как, правило, при тесном телесном
контакте больного со здоровым или (реже), через различные предметы, бывавшие в
контакте с больным. Для чесотки характерны следующие клинические симптомы: зуд,
особенно усиливающийся ночью (усиление зуда вечером и ночью связано с суточным
ритмом активности возбудителя), папуловезикулезная сыпь, расчесы, кровянистые
корочки, чесоточные ходы, локализация высыпаний в определенных излюбленных местах:
пальцы кистей особенно межпальцевые складки и боковые поверхности, запястья с
ладонной стороны, сгибательные поверхности предплечий и плеч, передняя складка
подмышечной ямки, боковые поверхности груди и живота, соски, ягодицы (рис.2).
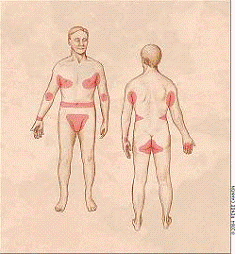
Рис.2 Локализация чесоточных высыпаний
1.4 Методы
диагностики и лечения чесотки
В соответствии с приказом МЗ и СР РФ от 2003 г. № 162
"Об утверждении отраслевого стандарта "Протокол ведения больных.
Чесотка"" диагноз заболевания необходимо подтверждать лабораторно.
Диагностику проводят на основе характерной клинической
картины, а также обнаружении чесоточного клеща при лабораторном исследовании.
Материал для исследования получают двумя способами: путем вскрытия пузырьков
иглой или методом поверхностного срезания безопасной бритвой всего элемента
(поверхностная биопсия эпидермиса). Эти манипуляции проводят под контролем
лупы. Также для лучшего обнаружения ходов их окрашивают йодным раствором, при
этом они окрашиваются в коричневый цвет.
При первом соскобе для извлечения клеща следует под основание
пузырька ввести гистологическую иглу и продвинуть её вглубь в сторону
чесоточного хода. Затем следует приподнять острие иглы кверху и извлечь её. На
кончике иглы будет заметна невооруженным глазом беловатая точка - самка клеща.
Дерматоскопия - является методом визуализации чесоточных
ходов. Это относительно новый в нашей стране метод диагностики чесотки с
использованием оптических приборов.
Лечение чесотки направлено на уничтожение возбудителя с помощью
акарицидных препаратов (скабицидов).
Основными требованиями, предъявляемыми к противочесоточным
средствам, являются быстрота и надежность терапевтического эффекта, отсутствие
раздражающего действия на кожу и противопоказаний к назначению, простота приготовления
и применения, стабильность в процессе длительного хранения, доступность для
массового использования, гигиеничность и невысокая стоимость.
Средства, применяемые для лечения чесотки:
. Серная мазь - для лечения применяют 33% концентрацию. Мазь
втирают ежедневно, лучше на ночь, в течение 5-7 дней на весь кожный покров. На
6-й или 8-й день больной моется, меняет нательное и постельное белье.
. Бензилбензоат - применяется в виде 20% водно-мыльной
суспензии. Суспензию втирают в кожу всего тела, кроме головы. На курс требуется
две обработки с интервалом в 3 дня. Смену белья производят дважды после каждой
обработки.
В настоящее время применение подобных препаратов ограничено,
так как лечебный эффект некоторых из них поставлен под сомнение. Кроме того, они
обладают рядом нежелательных свойств: лекарства имеют неприятный запах, пачкают
одежду и белье, оказывают неблагоприятное воздействие на кожные покровы
(дерматит, экзематизация).
В последние годы стали применяться новые средства, такие как:
Спрегаль, кротамитон, линдан, медифокс, Ниттифор, назначаемые в виде мазей,
кремов, растворов, шампуней, эмульсий и аэрозолей.
. Линдан - применяется в виде 1% лосьона, который наносят
однократно на всю поверхность тела и оставляют на 6 ч, затем смывают. Препарат
также можно использовать в виде крема, шампуня и мази.
. Кротамитон (Юракс) - применяется в виде 10% крема, лосьона
или мази. Действующее вещество кротамитон помимо акарицидного действия обладает
способностью ослаблять зуд, что очень важно для больных чесоткой. Применяют
препарат после мытья 2 раза в день с суточным интервалом или четырехкратно
через 12 часов в течение 2 суток.
. Медифокс - применяется наружно в виде свежеприготовленной
0,4% эмульсии. Втирание производится один раз в день на ночь в течение 3 дней.
. Ниттифор - раствор для наружного применения. Втирание
препарата проводится 1 раз в день на ночь в течение 3 дней. На четвертый день
остатки препарата смывают холодной водой и производят смену постельного и
нательного белья.
. Аэрозоль Спрегаль - наносится раствор на всю поверхность
кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы
с последующим уничтожением самки клеща и ее яиц.
Общие принципы:
втирание в кожу противочесоточных препаратов, особенно
тщательно в места излюбленной локализации клеща.
после каждого вынужденного мытья рук необходимо вновь
обработать их противочесоточным средством.
при наличии осложнений (в первую очередь гнойничковых
поражений кожи) производят не втирание, а смазывание.
перед началом обработки целесообразно принять горячий душ или
ванну, пользуясь мочалкой и мылом для механического удаления клещей с
поверхности кожи, а также для разрыхления поверхностного слоя эпидермиса, что
упрощает проникновение антискабиозных препаратов.
при наличии явлений вторичной пиодермии водные процедуры
противопоказаны.
независимо от способа терапии противочесоточным препаратом
обрабатывается весь кожный покров.
дозировка акарицидного средства должна быть не слишком
большой, одновременно не следует применять другие кожные препараты.
пациенту следует давать четкие и ясные рекомендации.
противочесоточные средства следует наносить на сухую кожу.
противочесоточные средства в виде кремов и мазей лучше
наносить руками, лекарства в виде жидкостей удобнее наносить губкой (не ватой),
наиболее удобны для применения аэрозольные формы противочесоточных средств. Для
обработки труднодоступных мест потребуется помощь окружающих.
следует избегать попадания противочесоточного препарата на
слизистую оболочку глаз, носовых ходов, ротовой полости и половых органов. В
случае попадания лекарства на слизистые необходимо промыть их проточной водой.
смывать противочесоточный препарат следует прохладной водой
без мыла. Когда весь препарат смыт, можно вымыться с мылом.
применять препарат в вечернее время, лучше перед сном, что
связано с суточным ритмом жизни возбудителя заболевания - чесоточного клеща;
мытье больного и смена нательного и постельного белья
проводится перед началом лечения и после его окончания;
экспозиция нанесенного на кожу препарата должна быть не менее
12 часов;
лечение больных, выявленных в одном очаге (например, в
семье), проводится одновременно во избежание реинвазии.
Этиология педикулеза
Педикулез (вшивость) - заболевание, основным возбудителем которого
является паразит вошь человеческая (лат. Pediculus humanus), данный вид
включает в себя вошь лобковую (возбудитель лобкового педикулеза), вошь головную
(возбудитель головного педикулеза) и вошь платяную (возбудитель платяного
педикулеза). Головная вошь - существо, которое легко адаптируется и встречается
по всему миру, это один из видов кожных паразитов
<#"817487.files/image003.gif">
Рис.4 Головные вши
Как правило, они обитают на волосистой части головы, но могут
поражать также брови и ресницы. Яйца называют гнидами (рис.5). После вскрытия
яйца становятся белее и более видимыми (рис.6).
Платяные вши напоминают головных, но немного превосходят их
размерами (2-5 мм) (рис.7). Эти вши могут обитать на теле человека, в складках,
швах одежды и постельном белье.
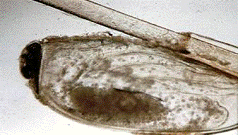
Рис.5 Гнида головной вши, прикрепленная к волосу, под
микроскопом.

Рис.6 Гниды головных вшей (множественные гниды прикреплены к
стержню волоса).

Рис.7 Платяная вошь.
Лобковые вши (площицы) паразитируют на волосистой части
лобка, мошонке, верхней части бедер (фтириаз) (рис.8).
В запущенных случаях могут распространяться на область
подмышечных впадин, спину, грудь, бороду, усы, ресницы и брови. Вши плотно
прикрепляются к основанию волоса. Заражение происходит
преимущественно при половых контактах, реже через постельное белье и другие
предметы общего пользования, возможно и в бане. Самка крупнее самца, длинна ее
тела примерно 1,5 мм. Размер самца до 1 мм. Откладывает гниды (яйца) на корне
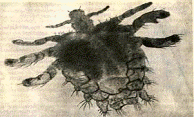
Рис.8 Лобковая вошь под микроскопом волоса.
Питаются все три вида одинаково - прокусывают кожу, пьют
кровь. Основная опасность педикулеза не в самих укусах, а в том, что чувствуя
укус, человек начинает чесать его место, нередко убивает ногтями вошь и втирает
в ранку от укуса ее фекалии. Таким образом, вши могут становиться возбудителями
тифа. Вши не прыгают, не летают и не используют домашних животных в качестве
переносчиков.
Эпидемиология педикулеза
Пик заболеваемости приходится на начало осени, когда дети
возвращаются домой из лагерей и пансионатов. Увеличение числа больных
педикулезом наблюдается, когда люди живут скученно и/или в антисанитарных
условиях, например, во время войн, катастроф. Многие убеждены, что вшами легче
заразиться нервным, постоянно волнующимся людям. Иногда это связывают с
изменением запаха человека в состоянии постоянного стресса.
Инфестация вшей может возникнуть у людей, принадлежащих к
различным социально-экономическим группам. Наиболее подвержены инфестациям
дети. По данным статистики 2013 года, примерно 1% населения Российской
Федерации постоянно страдает педикулезом. В летние месяцы эта цифра вырастает
вдвое, а с началом учебного года может достигать 5-6%.
Мужчины менее подвержены инфестациям, чем женщины. Чаще всего
вши передаются через прямой контакт (игры), а также через одежду, размещаемую
на соседних крючках в гардеробной, расчески, гребни, наушники, полотенца и
постель.
Заражение лобковым педикулезом, в большинстве случаев,
происходит при половых контактах. Тем не менее, возможно заражение через постельное
белье, полотенца и одежду.
Клиника, методы диагностики и лечения педикулеза
Чаще всего головной педикулез проявляются зудом головы,
особенно на затылке и за ушами. Именно там наиболее часто поселяются паразиты.
"Толстокожие" люди могут не чувствовать укусов. При осмотре самих
вшей сложно заметить из-за их большой подвижности, однако можно увидеть места
укусов и расчесов. На месте укуса появляется серо-голубое пятнышко, которое
сильно чешется. Зуд присутствует и в ночное время. Часто места укусов прикрыты
корочками, перхотью. Кроме того, у корней волос, разобранных на пробор, на
ярком свету можно увидеть яйца вшей, приклеенные к волосам ближе к коже головы.
Они практически не удаляются расческой.
Платяной педикулез протекает с выраженным, нестерпимым зудом.
Зуд настолько силен, что может вызвать бессонницу и неврозы. На коже поясницы,
живота, паховых складок и подмышечных впадин появляются синюшные пятна, мелкие
геморрагии, узелки, отечные красные пятна, кровяные корочки и экскориации
(расчесы). Со временем в местах поражения появляются гнойнички, фурункулы, кожа
утолщается и приобретает характерную желто-коричневую окраску.
Зуд при лобковом педикулезе значительно слабее, чем при
головном и платяном, усиливается, как правило, ночью. От укусов на коже пораженных
областей появляются характерные голубоватые пятна диаметром до 1,5 см, не
исчезающие при надавливании; через 1-2 недели они бесследно исчезают.
Диагностика головного педикулеза
<http://www.medkrug.ru/article/show/3861> основана на данных, полученных при
осмотре больного. Диагноз "вшивость
<http://www.medkrug.ru/community/show/552>" ставится при обнаружении
гнид или половозрелых особей вшей.
Диагностика платяного и лобкового педикулеза
<http://www.medkrug.ru/article/show/3868> основана на клинических проявлениях
заболевания и факте обнаружения вшей и гнид.
Основной трудностью в лечении головного и лобкового педикулеза
является то, что личинки прочно прикреплены на волосах, они герметичны и
препятствуют действию химических препаратов, в то время как взрослые особи и
личинки в состоянии линьки погибают от применения большинства современных
средств.
Если доводить концентрацию действующего вещества до эффективной
против гнид, процедура станет крайне опасной для жизни человека. Другими
словами, гниды можно удалить только механически, а этот процесс невозможен без
специализированных приспособлений. Так же проблему можно решить, просто удалив
волосы с тела, но эта мера неприемлема по соображениям эстетики, особенно, если
речь
<http://click02.begun.ru/click.jsp?url=Wa8reIiBgIF9xLDXaTNAZsL9LErAZvJE1cIgA8YGp*JVrAWZiWlMHeNJonwEsAYIvSERni2oXDPNS58yjpdEPzvA3wcF2TMt4mED*bQqOxLkhNe3WqLWr7zVlw*YhfrToAAaxNVkpflrzNj6SX2gI1uuS2-zPEdsZu21k2MQ7tp1VpT0obmfbKW9sVyoZhPEGW7gBL-HWMTlzS20NmPqF8Y3f5lpTiIS1wMp0C*lMZERHsuk06vuLBxnj1Ng45yL636epRw9MJP4*rqRZLZ1-LvFHkSIh3e6KjqaO*7*ymUarr9OOKINBYLLAS9A9gRzsZ5jlziw2VNAT-Evy8Mg0peoU1vV-d9JrP-XtL-VH-N1evMqsPX3CGapsuAhTlkyYjPuWMSy94lKgttj&eurl%5B%5D=Wa8reN3c3dylzchkeJqWNxoYarbH5kmxB1gtCPeOvH1IwioV>
идет о головном педикулезе у женщин, носящим длинные волосы. Кроме санитарной
обработки (общая гигиеническая ванна, бритье волос или их вычесывание) при
головном и лобковом педикулезе назначают специальные лекарственные средства. Их
применяют только местно - в виде растворов, аэрозолей, шампуней, гелей, кремов.
Обычно их наносят на непродолжительное время, затем тщательно смывают теплой
водой. Перед началом лечения на коже лобка сбривают волосы и моют кожу горячей
водой с мылом - это устраняет большую часть площиц. Для окончательного
уничтожения вшей и гнид в кожу лобка втирают специальные растворы и мази
(например, серную мазь). Из современных средств используются раствор Ниттифора,
Анти-Бит, Пара плюс, Педилин, Итаке, Бубил, Спрей - Пакс. Последний применяется
однократно - им смачивается кожа лобка, через полчаса ее моют горячей водой с
мылом. В процессе лечения нельзя забывать о том, что лечиться должны оба
партнера, иначе все может начаться сначала.
1.5 Факторы
риска развития паразитарных болезней кожи
Сегодня в группу риска по заражению паразитарными болезнями
кожи относят всех людей, имеющих большое количество тесных контактов с другими
индивидуумами или их личными вещами (одежда, белье и т.д.). Итак, максимальный
риск заражения сопутствует следующим категориям лиц: бездомные; беженцы и
вынужденно перемещенные лица; люди, проживающие в зонах вооруженных конфликтов;
сотрудники бань и прачечных; парикмахеры; лица, оказывающие сексуальные услуги
(актеры порно-фильмов); люди, ведущие беспорядочную половую жизнь; сотрудники
детских организаций (сады, детские дома, приюты, интернаты и т.д.); сотрудники
пенитенциарной системы; лица, отбывающие наказание, и находящиеся под
следствием в учреждениях лишения свободы; военнослужащие, проживающие в
казармах. Таким образом, основной фактор риска заражения паразитарными
болезнями - это большая скученность людей и тесные контакты между ними. Если
рядом находится здоровый человек и больной, то паразиты могут переползти на
здорового вне зависимости от того, насколько часто и тщательно он моется и
меняет одежду. Факторы риска заражения дерматозоонозами: половой акт с больным;
тесный контакт с кожей больного; ношение чужой одежды; использование чужого
постельного белья; использование чужого полотенца; посещение (особенно
совместное) общих бань, саун или душевых кабин.
1.6
Профилактика дерматозоонозов
Чтобы больные чесоткой не заразили здоровых, следует
принимать ряд предосторожностей. Прежде всего, больные должны спать в отдельной
кровати и пользоваться отдельным полотенцем, до выздоровления воздерживаться от
общения с окружающими, от рукопожатий.
Чтобы убить клещей, которые могут оставаться на белье
больного, достаточно выварить белье. Верхнее платье надо подвернуть дезинфекции
или проутюжить, прожарить в печи, а также проветрить в течение нескольких дней
на воздухе. Заболевших чесоткой детей не допускают в детские дома, пионерского
лагеря, детские сады, школы. Больных надо тщательно лечить, а подозрительных на
чесотку направлять на осмотр к врачу.
Основной мерой предотвращения заражения вшами является
соблюдение правил личной гигиены: регулярное мытьё со сменой нательного и
постельного белья; стирка белья при высокой температуре; проглаживание одежды
горячим утюгом (особенно швов). Также нужно избегать использовать чужие
расчески, головные уборы и одежду. Массовая профилактика заключается в
периодическом осмотре лиц, живущих в общежитии и в детских коллективах; улучшении
банно-прачечного обслуживания населения; предупреждении тесного контакта с
завшивленными людьми.
1.7
Сестринское обследование пациента с дерматозоонозами
Сестринский процесс является одним из основных понятий
современной концепции сестринского дела. Сестринский процесс - это метод научно
обоснованных и осуществляемых на практике действий медицинской сестры по
оказанию помощи пациентам.
Цель сестринского процесса - обеспечение максимально
возможного для пациента в его состоянии физического, психосоциального и
духовного комфорта.
Круг обязанностей медсестры, куда входит и выполнение
назначенных врачом вмешательств и ее самостоятельные действия, четко определен
законом. Все выполненные манипуляции отражаются в сестринской документации.
Суть сестринского процесса заключается в: конкретизации
проблем пациента, определении и дальнейшем осуществлении плана действий
медсестры в связи с выявленными проблемами и оценке результатов сестринского
вмешательства.
В настоящее время сестринский процесс является одним из
основных понятий современных моделей сестринского дела и включает в себя пять
этапов:
I этап - сбор информации о пациенте (сестринское
обследование).
II этап - сестринская диагностика (постановка
сестринских проблем).
III этап - планирование ухода.
IV этап - реализация плана ухода.
V этап - оценка эффективности и коррекция хода в случае
необходимости.
I этап - сбор информации о пациенте.
Источники информации: расспрос пациента; физическое
исследование по органам и системам и специальное; дерматологическое
обследование; знакомство с медицинской историей болезни; беседа с врачом;
беседа с родственниками пациента; чтение медицинской и специальной литературы
по уходу.
Сестринское обследование не может подменяться врачебным, так
как врач и медсестра в своей работе преследуют различные цели.
Задача врача - поставить правильный диагноз и назначить
лечение.
Задача медсестры - обеспечить пациенту максимальный комфорт в
пределах своей сестринской компетенции, постараться облегчить его состояние.
Поэтому для медсестры важны не столько причины нарушения функций органов и
систем (инфекция, аллергия), сколько внешние проявления заболевания.
Такими внешними проявлениями наличия патологического процесса
в организме могут являться при заболеваниях кожи, например: зуд, боль, высыпания
на коже, нарушение целостности кожного покрова, нарушенный сон.
Какая же информация нужна медсестре для организации
качественного ухода за пациентом? В основе сестринского обследования лежит
учение о человеческих потребностях. Потребность - это психологический и
физиологический дефицит того, что существенно для здоровья и благополучия
человека.
Согласно классификации психолога А. Маслоу, каждый человек
имеет 14 жизненно важных потребностей: дышать, есть, пить, выделять, двигаться,
быть здоровым, поддерживать температуру тела, спать и отдыхать, одеваться и
раздеваться, быть чистым, избегать опасности, иметь жизненные ценности,
работать, играть и учиться.
Нарушение функций внешне проявляет себя как нарушение
удовлетворения тех или иных потребностей. Например, чесотка, приводит к
нарушению удовлетворения спать, одеваться и раздеваться, быть чистым, работать.
Пациент ощущает нарушение удовлетворения потребности как дискомфорт, что и
служит поводом для обращения за медицинской помощью.
Первый этап сестринского процесса заканчивается определением
нарушения удовлетворения основных человеческих потребностей.
II этап - постановка сестринских проблем.
Сестринский диагноз (сестринские проблемы) - описание
характера существующей или потенциальной ответной реакции пациента на нарушение
удовлетворения жизненно важных потребностей в связи с заболеванием.
Сестринский диагноз - симптомный или синдромный, во многих
случаях - это жалобы пациента. Медсестра рассматривает не заболевание, а
реакцию пациента на заболевание. Эта реакция может быть: физиологической,
психологической, социальной, духовной.
Физиологические сестринские проблемы (снижение защитных
функций организма, боль, нарушение целостности кожного покрова, кожный зуд,
лихорадка, дефицит самоухода.
Психологические и духовные сестринские проблемы (дефицит
знаний о своем заболевании, страх, тревога, беспокойство; дефицит досуга,
дефицит общения, недоверие медперсоналу, отказ от приема лекарств, конфликтная
ситуация в семье.
Социальные сестринские проблемы (социальная изоляция,
беспокойство о финансовом положении в связи с утратой трудоспособности.
Сестринские проблемы делятся также на: - настоящие (те, что
есть сейчас). Например: зуд, плохой сон, дефицит самоухода; - потенциальные
(те, которые могут возникнуть в будущем). Это могут быть осложнения. Примеры
потенциальных сестринских проблем (риск ухудшения состояния ввиду неправильного
применения лекарств; риск развития депрессии в связи с длительным заболеванием;
риск развития абсцесса).
Обдумав ситуацию, медсестра выписывает все проблемы пациента:
настоящие и потенциальные. Затем медсестра определяет приоритетные
(первоочередные) проблемы, самые важные. Приоритеты нужны для установления
очередности сестринских вмешательств.
III этап - планирование ухода.
Во время планирования формируют цели и план ухода.
Цели должны быть: реальными и достижимыми; иметь конкретные
сроки достижения; находиться в пределах сестринской компетенции.
По срокам существует два вида целей: краткосрочные (меньше
одной недели); долгосрочные (недели, месяцы).
Каждая цель включает три компонента: - действие; - критерии:
дата, время, расстояние; - условие: с помощью кого, чего-либо.
Методы возможных сестринских вмешательств: оказание
ежедневной помощи пациенту для осуществления им активной жизни; выполнение
практических манипуляций; оказание психологической помощи и поддержки; обучение
и консультирование пациента и членов его семьи; профилактика осложнений и
укрепление здоровья; меры по спасению жизни; создание терапевтической среды,
благоприятной для удовлетворения основных потребностей человека.
IV этап - реализация плана ухода.
Сестринские действия подразумевают 3 типа сестринских
вмешательств:
(зависимые - такие, которые выполняются по назначению врача;
независимые - действия, осуществляемые медсестрой по собственной инициативе;
взаимозависимые - сотрудничество с врачом или другим специалистом для
достижения результата лечения).
V этап - оценка эффективности ухода.
Оценка эффективности и качества ухода за пациентом
осуществляется медсестрой регулярно. Основные аспекты оценки (оценка степени
достижения цели; оценка ответной реакции пациента на медперсонал, лечение, факт
пребывания в стационаре). Если поставленные цели достигнуты, медсестра делает
запись об этом в документации (например: цель: пациент будет уметь делать
примочки самому себе к 7.11.14; оценка: пациент правильно делает примочки
7.11.14; цель достигнута; подпись медсестры.
Если постигает неудача, медсестра выясняет причину неудачи,
ищет ошибку.
В результате может быть изменена цель с тем, чтобы сделать ее
более реальной.
Таким образом, сестринский процесс - это гибкий, живой и
динамический процесс.
План оказания помощи и ухода
В ходе данной работы преследовалась цель - разработать
систему методов обучения пациента и членов его семьи приемам ухода за больным,
которая может стать вспомогательной в процессе лечения. Полученные знания
должны использовать как пациент, нуждающийся в помощи, так и его родственники.
Задачи по обучению пациента и членов его семьи уходу за больным решаются
следующим образом. На первом этапе (этап получения знаний) обучающий
(медицинская сестра) выполняет информационную функцию, обеспечивая научность,
достоверность, полноту и глубину сообщаемых знаний. Эти знания должны быть
важны для обучающихся (пациента, его родственников). Необходимо направлять их
на решение поставленных задач. Методы обучения можно разделить на 3 подгруппы:
) основанные на пассивном восприятии (лекция, объяснение,
рассказ);
) основанные на активном восприятии (демонстрация приборов и
аппаратов медицинского назначения, предметов ухода за пациентом);
) также демонстрация выполнения конкретных манипуляций
(правильное нанесение лекарственного препарата (мази), выполнение инъекций,
правильное не травмирующие снимание и надевание нательного белья, обработка
сыпи). Можно многому научиться, наблюдая за действиями квалифицированной
медицинской сестры. Еще одним способом обучения является иллюстрация, которая
необходима для создания точного, четкого и ясного образа изучаемого материала.
Демонстрации и иллюстрации непременно сопровождаются пояснением, указаниями,
что улучшает результаты обучения.
План оказания помощи и ухода:
. Создать пациенту условия максимального комфорта
. Несколько раз в день проветривать помещение, в котором
находится пациент
. Осуществление не меньше двух раз в день влажной уборки
. Смена нательного и постельного белья каждые два дня
. Обработка предметов пользования пациента дезинфицирующими
средствами
. Обработка кожных покровов лекарственными препаратами
. Оказание помощи в самоуходе
. Контроль за соблюдением режима
. Контроль за соблюдение диеты
. Контроль за приемом препаратов
. Контроль за состоянием пациента
. Помощь при проведении личной гигиены
. Предоставление информации по обучению
. Обучение приемам и манипуляциям по самоуходу
. Контроль за правильностью выполнения приемов и манипуляций
по самоуходу.
Приложение 1. Реализация плана ухода за больными (чесотка).
Приложение 3. Обработка пациента при педикулезе.
1.8 Результаты
исследований
Наблюдение 1
Пациент Сороколетов В. И.,19 лет, обратился в поликлинику
кожно - венерологического диспансера, на прием к дерматологу, где ему был
поставлен диагноз: распространенная чесотка, осложненная пиодермией.
При сестринском обследовании установлены жалобы на зуд всего
кожного покрова, усиливающийся в ночное время. Больной неопрятен, считает, что
у него аллергия, а не чесотка. Не желает лечиться от чесотки. Живет в общежитии
в трехместной комнате.
Объективно: на коже кистей, между пальцами, предплечий,
живота, ягодиц, внутренней поверхности бедер имеются: мелко-папулезная парная
сыпь, пустулы, кровянистые и гнойные корки, расчесы.
Нарушенные потребности: быть здоровым, быть чистым, работать,
спать, отдыхать, общаться.
Проблемы пациента: настоящие: кожный зуд, нежелание лечиться,
высыпания, дефицит гигиенических навыков; потенциальные: риск развития
осложнений (экзематизации), риск заражения окружающих.
Приоритетный сестринский диагноз:
отказ от применение лекарственных препаратов.
дефицит гигиенических навыков.
Краткосрочные цели:
пациент даст согласие лечиться по поводу чесотки к концу
приема.
пациент приобретет минимальные навыки самогигиены через 5
дней.
Долгосрочные цели:
пациент поправиться через 2 недели.
пациент будет убежден в необходимости самогигиены.
Планирование:
. Провести беседу с пациентом в течение 15 минут о высокой
контагиозности чесотки.
. Выяснить у больного, где и как он мог заразиться.
. Объяснить пациенту, что курс лечения чесотки составляет
всего 5 дней, и еще несколько дней необходимо для излечения
осложнений.
. Объяснять больному, что он не поправиться, если не будет
получать нужное лечение и будет заражать других.
. Выписать рецепт по назначению врача на серную мазь или
другой препарат и объяснить пациенту, как его применять.
. По назначению врача заполнить экстренное извещение (ф.89),
направления на осмотр контактных.
. Рассказать больному, как сделать текущую дезинфекцию своих
вещей в комнате общежития мыльно-содовым раствором.
. Предупредить больного, что на следующий прием через 5 дней
нужно принести данные об осмотре контактных.
. Обработать гнойничковые высыпания спиртовым раствором
бриллиантового зеленого и наложить на наиболее пораженные пустулами места
повязку с антибактериальной мазью.
. Предупредить больного, что во время лечения 5 дней нельзя
мыться, помыться надо на 6-й день и явиться на прием.
. Объяснить больному, что ему нельзя посещать занятия,
справка будет выдана, когда больной будет не заразен.
. Провести беседу с пациентом о правилах самогигиены,
подчеркнуть тот факт, что чесотка это болезнь грязных рук и болеют чаще люди
неопрятные.
. Убедить пациента в том, что он ставит в опасность заражения
всех, с кем общается.
. Порекомендовать популярную литературу.
. Передать экстренное извещение в сэс по телефону.
После проведения всех намеченных мероприятий пациент убедился
в необходимости лечения. Повторно на прием он обратился, после проведенного
лечения, через 11 дней. При осмотре: кожные покровы свободны от высыпаний, зуда
нет, более опрятен.
Наблюдение 2
Пациент, Самойлов Константин Игоревич, 22 года, поступил на
стационарное лечение в кожное отделение клиники с диагнозом: чесотка.
При сестринском обследовании установлены жалобы на зуд,
преимущественно на руках и животе, усиливающийся в ночное время, плохой сон.
Объективно: на коже живота, боковой поверхности туловища, в
межпальцевых складках кистей, сгибательных поверхностях верхних и нижних
конечностей имеются везикуло-папулёзные высыпания, чесоточные ходы,
экскориации.
Назначено: лечение 20% эмульсией бензилбензоата.
Проблемы пациента:
Настоящие: нарушение сна; зуд кожных покровов; высыпания;
нарушение целостности кожных покровов.
Потенциальные:
развитие осложнений: риск инфицирования, риск развития
аллергической реакции, риск заражения окружающих.
Приоритетный сестринский диагноз:
зуд, усиливающийся в ночное время.
Краткосрочные цели: уменьшение зуда к концу недели.
Долгосрочные цели: восстановление сна, прекращение зуда к
моменту выписки.
Планирование:
|
План
|
Мотивация
|
|
1.
|
Обеспечить
физический и психический покой и объяснить причину зуда
|
Для снятия
беспокойства и тревоги. Восполнить дефицит информации
|
|
2.
|
Провести беседу
с пациентом о соблюдении санитарно - гигиенического режима в период лечения и
после выздоровления; о путях заражения чесоткой и профилактике паразитарных
болезней кожи.
|
Для
эффективного лечения и профилактики заразных кожных заболеваний
|
|
3.
|
Выполнить
назначения врача: обработать больного 20% раствором бензилбензоата
|
Для
эффективного лечения
|
|
4.
|
Сменить
постельное и нательное бельё после первой обработки
|
Для того, чтобы
загрязненное бельё отправить на обработку
|
|
5.
|
На пятый день
после первого втирания, душ и смена белья
|
Для
механического удаления с поверхности кожи личинок
|
Обработка бензилбензоатом.
Бензилбензоат, эмульсия, которая была применена наружно
согласно следующему алгоритму (Приложение 2. Памятка больному чесоткой.
Обработка бензилбензоатом).
Лечение перенес без осложнений. В результате лечения отмечено
улучшение состояния: зуд уменьшился, новые папуло-везикулезные элементы не
образовались, старые элементы побледнели, исчезают без оставления стойкого
следа. Прогноз благоприятный. Больной спокойно спит ночью, беспокойство
исчезло.
Заключение
Рассмотрев два случая из практики, я сделала вывод, что в них
присутствует, кроме основных конкретных проблем пациента, психологическая
сторона заболевания.
Особенности психологических проблем у больных
дерматозоонозами, выявленные в настоящей работе, связаны с низкой
информативностью об особенностях распространения и путях заражения
паразитарными болезнями кожи, а так же с низкой социальной адаптацией этой
группы пациентов.
Ранняя диагностика психологических проблем и проведение
комплексной коррекции способны уменьшить данную патологию и улучшить качество
жизни больных.
Учитывая широкое распространение дерматозоонозов в обществе,
данная работа имеет большое практическое значение. Дерматозоонозы являются
серьезной глобальной проблемой. Люди всех возрастов во всем мире страдают этими
заболеваниями кожи, которые при недостаточно эффективном лечении могут значительно
ограничивать повседневную жизнь пациентов и даже приводить к смерти.
Дерматозоонозы наносят значительный ущерб, связанный не
только с затратами на лечение, но также с потерей трудоспособности и менее
активным участием больных в семейной жизни.
Знание этиологии, клинической картины, особенностей
диагностики и лечения заболевания окажет медсестре необходимую помощь в
организации помощи и ухода за пациентами с дерматозоонозами.
Медсестра должна знать все правила ухода за пациентами, умело
и правильно выполнять лечебные процедуры, ясно и четко представлять действие
лекарственных средств на организм больного.
Большое значение имеет обучение пациента проведению обработки
кожи при чесотке и волосистой части головы при педикулезе.
Пациенты с кожными заболеваниями испытывают потребность в
получении достоверной информации о заболевании, ее последствиях, образе жизни.
В этом огромная роль принадлежит среднему медицинскому персоналу.
В ходе работы было показано, что
использование всех этапов сестринского процесса, позволяют повысить качество
сестринской помощи.
Список
литературы
.
Адаскевич В.П. Актуальная дерматология. 2010 г.
.
Адаскевич В.П. Заболевания, передаваемые половым путем. - Витебск: изд-во
Витебского медицинского института, 2009 г.
.
Борисенко К.К. Диагностика, лечение и профилактика ЗППП. Методические
материалы. Ассоциация САНАМ, 2011 г.
.
Новиков А.И., Логионова Э.А. Болезни кожи инфекционного и паразитарного
происхождения. Руководство для врачей. 2012 г.
.
Скрипкин Ю.К. Фармокологический справочник дерматолога. М.: МЕДпресс, 2012 г.
.
Сосновский А.Т., Ягодвик Н.З. Дерматологический справочник. 2012 г.
.
Самцов А.В. Заразные дерматозы и венерические болезни. Современные методы
лечения. - СПб.: Специальная литература, 2010 г.
.
Хантер Хандсфилд. Заболевания, передающиеся половым путем. Цветной атлас -
справочник. - М.: БИНОМ - Пресе, 2013 г.
.
Пономарев Б.А., Кулагин В.И., Селисский Г.Д., Новик Д.К. Основные проблемы
эктопаразитарной инфекции. Вестн. дерматол., 2014; 1: 39 - 40.
.
Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Чесотка. "Русский
медицинский журнал", 2014 №11
.
Ян Ф. Бургесс, Чесотка - диагностика и лечение, Журнал "Лечащий
врач", 2014 №3
.
Новоселов В.С., Румянцева, Современные подходы к лечению чесотки, "Русский
медицинский журнал", 2014 №17
.
Чесотка глава из учебника "Кожные и венерические болезни" под ред.
Проф. Иванова О.Л., 2010 г.
.
Министерство здравоохранения РФ, Приказ 24 апреля 2003 г. N 162 "Об
утверждении отраслевого стандарта "Протокол ведения больных.
Чесотка"".
Приложение
Приложение 1.
Реализация плана ухода за больными (чесотка)
|
Сестринский
диагноз
|
План ухода
|
Выполнение
|
Оценка
результатов
|
|
Зуд кожи
|
Уменьшить зуд.
Провести профилактику расчесов кожи
|
Успокоить
больного, провести беседу, объяснить, что зуд постепенно уменьшится.
Попросить, по возможности сдерживать себя от зуда кожи. По назначению врача -
эмульсия или мазь бензил-бензоата, серная мазь. Все средства втираются.
|
Зуд уменьшается
после одной-двух процедур. Количество расчесов значительно меньше, через 2-3
дня совсем нет. Общее состояние, настроение улучшается.
|
|
Нарушение
целостности кожи
|
Способствовать
быстрейшему заживлению кожи, провести профилактику присоединения инфекции.
|
Регулярное
проветривание палаты, уборка. По назначению врача применение лекарственных
средств (антибактериальных мазей, анилиновых красителей).
|
Воспаление кожи
уменьшается, эрозии эпителизируются спустя несколько суток. Признаков
пиодермии нет.
|
|
Бессонница
|
Нормализовать
сон. Посоветоваться с врачом о целесообразности применения снотворного.
|
Проветрить
палату на ночь. По назначению врача успокаивающие, снотворные, противозудные
средства.
|
Сон постепенно
нормализуется, настроение пациента улучшилось, появилась вера в
выздоровление.
|
|
Тревога из-за
возможности заражения близких родственников
|
Успокоить
больного. Провести беседу о путях заражения.
|
Объяснить
больному, как правильно провести дома дезинфекцию (по назначению врача).
Обработка одежды дез. р-ми. Осмотр контактных.
|
Все контактные
осмотрены. Проведена дезинфекция. Больной успокоился.
|
|
Изменение
защитных свойств кожи.
|
Описать
изменения на коже. Обеспечить правильное питание. Обеспечить дезинфекцию всех
предметов ухода. Кварцевание помещения. Тщательно следить за гигиеной кожи.
Объяснить пациенту соблюдение мер предосторожности против инфекции, пояснить,
что это временное явление.
|
Беседа о
правильном питании. Проведение текущей и заключительной дезинфекции в палате.
Периодически кварцевать помещение. Перед лечением, если необходимо во время
лечения, после лечения душ, смена, дезинфекция белья.
|
К моменту
выписки у пациента нет инфекционных осложнений.
|
Приложение 2.
Памятка больному чесоткой. Обработка бензилбензоатом
Бензилбензоат, эмульсия применяется наружно согласно
следующему алгоритму:
-й день:
Вымыться под душем теплой водой с мылом, стараясь максимально
распарить кожу, вытереться полотенцем.
мл 20% эмульсии бензилбензоата тщательно рукой втереть в кожу
рук, затем туловища и ног, включая подошвы и пальцы. Руки после обработки не
мыть в течение 3 часов, в последующем втирать препарат в кожу кистей после
каждого их мытья.
На смазанную кожу надеть чистое нательное белье; сменить
постельное белье.
-й и 3-й дни - не мазаться, не мыться, не менять нательное и
постельное белье.
-й день:
Вечером принять душ, вымыться с мылом, вытереться полотенцем.
мл 20% эмульсии бензилбензоата тщательно рукой втереть в кожу
рук, затем туловища и ног, включая подошвы и пальцы.
На смазанную кожу надеть чистое нательное белье; сменить
постельное белье.
-й день:
Смыть остатки препарата теплой водой с мылом без растирания
кожи.
Сменить нательное и постельное белье.
Приложение 3. Обработка пациента при педикулезе.
Педикулез - паразитирование вшей на человеке. При обнаружении
гнид или вшей необходимо сразу же провести обработку, так как головные и платяные
вши являются переносчиками различных инфекционных заболеваний.
Приготовьте:
укладку для обработки педикулезного больного;
спецодежду для медсестры (халат, косынку, перчатки);
клеенку размером 1 X 1 м;
клеенчатую и матерчатую косынки для пациента;
0,15-ный водно-эмульсионный раствор карбофоса, ниттифор и
др., 6-ный раствор уксуса, ватные тампоны; мешок для белья;
лупу;
бритвенный прибор;
медицинскую карту стационарного больного;
экстренное извещение об инфекционном больном.
Технология 1 (обработка раствором ниттифора).
. Наденьте спецхалат, косынку, перчатки.
. Положение больного - сидя, если позволяет состояние - на
кушетке с клеенкой.
. Обработайте волосы пациента 0,5-ным водно-спиртовым
раствором ниттифора с помощью губки или ватного тампона.
. Покройте его голову клеенчатой и матерчатой косынками.
. Через 40 мин промойте волосы больного проточной водой с
шампунем.
. Для ополаскивания используйте 6-ный раствор уксуса.
. Расчешите волосы частым гребнем.
. Белье пациента отправьте в дезинфекционную камеру в
специальном мешке.
. На титульном листе медкарты сделайте в правом верхнем углу
пометку "Р" - педикулез.
. Помещение и все, с чем контактировал педикулезный больной,
обработайте.
. Спецодежду, в которой проводилась обработка, также сложите
в мешок и отправьте на обработку.
. Заполните экстренное извещение об инфекционном заболевании
и отправьте в санэпидстанцию по месту жительства.