Тромбоэмболия легочной артерии
Содержание
Введение
1. Понятие и эпидемиология тромбоэмболии лёгочной артерии
2.
Причины и факторы риска ТЭЛА
.
Классификация и патогенез тромбоэмболий легочной артерии
4.
Диагностика тромбоэмболии легочной артерии0
4.1. Клиническая диагностика0
.2. Дифференциальная диагностика при ТЭЛА
.3. Лабораторно-инструментальная диагностика ТЭЛА
.4. Алгоритм диагностических мероприятий в случае подозрения
на ТЭЛА
.5.Диагностическая тактика
. Профилактика ТЭЛА
Заключение
Список использованной литературы
Введение
Тромбоэмболия легочной артерии - одна из важнейших проблем клинической
медицины. Уже более ста лет она привлекает внимание исследователей. Интерес к
этой проблеме проявляют не только хирурги, но и специалисты других
специальностей: терапевты, рентгенологи, патологоанатомы и др., т.к. ТЭЛА
является одним из самых катастрофических осложнений, которое внезапно обрывает
жизнь многих больных.
Изучение тромбоэмболии легочной артерии началось в позапрошлом столетии.
Известно, что первое описание геморрагического инфаркта легкого принадлежит
французскому ученому Лаэнеку, который назвал его «легочной апоплексией».
Первым, кто указал на наличие эмболии легочной артерии, был немецкий патолог
Вирхов. Он дал этому явлению название и экспериментально доказал, что тромбы в
венах нижних конечностей служат источником эмболии. Первой русской
фундаментальной работой, посвященной этой проблеме, была монография И.Ф.Клейна
«О тромбозе, эмболии и ихорремии», опубликованная в 1863 году.
Практическая значимость проблемы ТЭЛА в настоящее время определяется,
во-первых, явным нарастанием частоты легочных эмболий при самых разнообразных
заболеваниях; во-вторых, значительным увеличением частоты послеоперационных и
посттравматических эмболий, чаще возникающих при сложных хирургических вмешательствах;
в-третьих, тем обстоятельством, что ТЭЛА становится третьей по частоте причиной
смерти в высокоразвитых странах, уступая только сердечно-сосудистым
заболеваниям и злокачественным новообразованиям.
Актуальность проблемы ТЭЛА обусловлена не только тяжестью течения
заболевания и высокой летальностью, но и трудностями своевременной диагностики
этого осложнения из-за полиморфизма развивающихся клинических синдромов. На
основании вышеизложенного была сформулирована цель аттестационной работы:
Изучение тромбоэмболии легочной артерии, ее диагностики и профилактики.
1. Понятие и эпидемиология тромбоэмболии лёгочной артерии
Тромбоэмболия
лёгочной артерии (ТЭЛА) - закупорка лёгочной артерии
<#"701546.files/image001.jpg">
Нарушение
проходимости ЛА возможно в случае первичного тромбоза, жировой, воздушной,
септической и опухолевой эмболизации. На эти причины обтурации ЛА указывают
прежде всего данные анамнеза, а именно сведения о перенесенных тяжелой
политравме, остеомиелите, хирургическом вмешательстве, пункции вен, сепсисе,
онкологических заболеваниях. В случае жировой эмболии ЛА, наряду с одышкой,
отмечают признаки отека легких, ирритации больного, нарушения сознания, частое
развитие петехиальных кровоизлияний на шее, передней поверхности грудной
клетки, в конъюнктиве.
В
случае воздушной эмболии легочных сосудов, наличии воздуха в правом желудочке
появляется специфический шум «мельничного колеса».
В
случае возникновения тяжелой ангинозной боли может возникнуть необходимость
проведения дифференциальной диагностики ТЭЛА с острым инфарктом миокарда (табл.
3. <#"701546.files/image002.jpg">
Проводя
дифференциальную диагностику в относительно поздние сроки заболевания, следует
учитывать, что инфаркт миокарда (в особенности его правожелудочковая
локализация) может осложняться ТЭЛА.
Дифференциально-диагностические
электрокардиографические признаки ТЭЛА и инфаркта миокарда приведены в таблице
4. <#"701546.files/image003.jpg">
В
случае абдоминального болевого синдрома иногда следует дифференцировать ТЭЛА с
острыми заболеваниями желудочно-кишечного тракта: острым холециститом, острым
панкреатитом, перфоративной язвой желудка или двенадцатиперстной кишки. О
наличии ТЭЛА в этих случаях свидетельствует резкое увеличение печени в
сочетании с набухшими венами шеи, гепатоюгулярным рефлюксом, одышкой, шумом
трения плевры, артериальной гипотонией.
.3 Лабораторно-инструментальная диагностика ТЭЛА
Рассмотрим девять методов лабораторно-инструментальной диагностики этой
патологии.
. В случае массивной ТЭЛА может наблюдаться снижение РаО2 ниже 80 мм рт.
ст. (и/или сатурации кислорода SatO2 менее 88%) при нормальном или сниженном
РаСО2, а также увеличение активности лактатдегидрогеназы и уровня общего
билирубина в крови при нормальной активности АсАТ.
. ЭКГ информативна лишь при массивных ТЭЛА, поэтому отсутствие
ЭКГ-признаков, типичных для ТЭЛА, не является основанием для исключения
диагноза. ЭКГ проводится для исключения заболеваний, которые требуют проведения
дифференциального диагноза с ТЭЛА (инфаркт миокарда, сердечная недостаточность
и др.). Наиболее специфические и коррелирующие с тяжестью ТЭЛА остро возникшие
изменения на ЭКГ, которые отображают смещение оси сердца по часовой стрелке и
ишемию миокарда. Классический ЭКГ-симтом ТЭЛА - Q3-S1, (-) ТIII, aVF, V1-3,
р-pulmonale.
Изменения ЭКГ в случае массивной ТЭЛА могут напоминать картину острого
базального инфаркта миокарда, при их дифференциальной диагностике имеют
значение следующие признаки:
отсутствие в случае ТЭЛА расширения и расщепления зубцов QIII и QaVF, а
также наличие глубокого зубца SI и углубление зубцов SV4-V6;
появление при ТЭЛА наряду с зубцами QIII, TIII отрицательных зубцов Т в
правых грудных отведениях (V1-V3-4); в случае инфаркта миокарда они
положительные и высокие;
в случае инфаркта миокарда нижней стенки сегмент ST в левых грудных
отведениях обычно поднимается вверх, в правых - смещен книзу, зубцы Т нередко
становятся отрицательными;
нестойкость изменений ЭКГ при ТЭЛА и стабильность их при инфаркте
миокарда. У 20% больных с ТЭЛА изменения на ЭКГ могут отсутствовать.
. ЭхоКГ, эхокардиоскопия.
Типичные ЭхоКГ-признаки ТЭЛА: расширение и гипокинез правого желудочка,
изменение соотношения объемов правого/левого желудочков в пользу правого,
обусловленное выпячиванием межжелудочковой перегородки в сторону левого
желудочка, расширение проксимальной части ЛА, повышение скорости
трикуспидальной регургитации, расширение нижней полой вены и ее коллабирование
на вдохе менее 50%. Данные УЗИ сердца существенным образом увеличивают
вероятность постановки диагноза ТЭЛА в случае выявления перегрузки правых
отделов сердца, повышения давления в ЛА, выявления тромба в правых отделах
сердца.
Метод очень важен для оценки регрессии эмболической блокады легочного
кровотока в процессе лечения больных, обязателен для определения тактики
лечения ТЭЛА и проведения дифференциальной диагностики с другими заболеваниями
(инфаркт миокарда, экссудативный перикардит и др.).
.Рентгенография ОГК как самостоятельный метод мало информативен,
результаты его имеют принципиальное значение в случае их сопоставления с
данными вентиляционно-перфузионной сцинтиграфии легких. При массивных ТЭЛА на
рентгенограмме ОГК выявляют высокое стояние купола диафрагмы, признаки острого
легочного сердца. Расширение конуса легочного ствола проявляется сглаживанием
талии сердца или выбуханием другой дуги за пределы левого контура. Могут
наблюдаться расширение корня легкого, его оборванность и деформация на стороне
поражения.
При эмболии в одну из главных ветвей ЛА, в долевые или сегментарные ветви
в случае отсутствия фоновой бронхолегочной патологии отмечается обеднение
легочного рисунка (симптом Вестермарка). Дисковидные ателектазы развиваются раньше
инфаркта легкого и обусловлены обструкцией бронха за счет появления
геморрагического секрета или увеличения количества бронхиальной слизи, а также
снижением продукции альвеолярного сурфактанта.
Рентгенологическая картина инфаркта легкого может ограничиваться
признаками плеврального выпота, объем которого колеблется от 200-400 мл до 1-2
л. Типичная картина инфаркта легкого появляется не раньше 2-го дня от начала
заболевания в виде четкого затемнения треугольной формы с основанием,
расположенным субплеврально, и верхушкой, направленной в сторону ворот легкого.
Вследствие инфильтрации окружающая зона затемнения принимает округлую или
неправильную форму.
Рентгенография ОГК имеет большое значение для проведения дифференциальной
диагностики ТЭЛА с синдромоподобными заболеваниями (долевая пневмония,
спонтанный пневмоторакс, массивный плевральный выпот, расслаивающая аневризма
аорты, экссудативный перикардит).
.Определение D-димера в крови методом ELISA - высоко чувствительный метод
диагностики венозных тромбозов (в норме этот показатель менее 0,5 мкг/мл
крови). Чувствительность методов определения D-димера достигает 99%,
специфичность - 53%. В случае отрицательной реакции на наличие D-димера в крови
можно уверенно говорить об отсутствии венозного тромбоза, а при положительной
реакции на D-димер диагноз тромбоза следует подтвердить другими методами.
Определение D-димера в крови - скрининговый показатель с целью исключения
немассивных ТЭЛА уже на первом этапе обследования. Его повышение увеличивает
вероятность диагноза ТЭЛА.
.Вентиляционно-перфузионная сцинтиграфия легких с внутривенным введением
макросфер альбумина, меченных технецием-99m.
Для ТЭЛА типичны выявление клинообразных краевых дефектов, а также
отсутствие кровотока при нормальной вентиляции легких. Любой процесс,
приводящий к повышению давления в системе легочных вен, вызывает
перераспределение легочного кровотока и снижает информативность метода. Для
диагностики ТЭЛА имеет значение сопоставление вентиляционно-перфузионной
сцинтиграфии легких с рентгенографией ОГК.
Степень нарушения перфузии легких, по данным сцинтиграфии, определяется
следующим образом: I степень (легкая) - перфузионный дефицит до 29%; II степень
(средняя) - 30-44%; III степень (тяжелая) - 45-59%; IV степень (сверхтяжелая) -
60% и более.
Дефекты накопления изотопа в легких могут наблюдаться и в случае других
заболеваний, при которых повышается кровоснабжение в легких (пневмония,
ателектаз, опухоль, эмфизема, поликистоз, пневмосклероз, бронхоэктазы и др.).
. Ангиопульмонография (АПГ) - наиболее чувствительный (98%),
специфический (95-98%) и безопасный метод диагностики ТЭЛА, поэтому его считают
золотым стандартом диагностики этого заболевания.
Прямыми характерными ангиографическими признаками ТЭЛА являются: дефект
накопления в просвете сосуда - «ампутация» сосуда, то есть обрыв его
контрастирования с расширением проксимальнее места окклюзии, визуализация
тромба, олигемия.
Опосредованные ангиографические симптомы ТЭЛА: расширение главных
легочных сосудов, уменьшение числа контрастированных периферических ветвей
(симптом «мертвого» или «подрезанного» дерева), деформация легочного рисунка,
отсутствие или задержка венозной фазы контрастирования, асимметрия заполнения
сосудов контрастным веществом.
Диагноз ТЭЛА не вызывает сомнения в случае выявления внезапного обрыва
ветви ЛА или визуализации контура тромба; вероятен при резком сужении ветви ЛА
или медленном вымывании контраста.
АПГ показана в следующих случаях:
при подозрении на массивное эмболическое поражение сосудов легких,
систолическое давление в ЛА больше 60 мм рт. ст., перфузионный дефицит, по
данным перфузионной сцинтиграфии, больше 30% и необходимости решения вопроса о
выборе метода лечения;
при раке легких или ТЭЛА в анамнезе;
при неопределенных данных сцинтиграфии и отсутствии признаков
флеботромбоза, по результатам ультразвуковой допплерографии, флебографии или
плетизмографии, при подозрении на развитие ТЭЛА по клиническим признакам;
при решении вопроса о проведении тромбоэмболэктомии у больных с острым
легочным сердцем и/или кардиогенным шоком;
при рецидивирующей ТЭЛА в случае необходимости ее дифференциальной
диагностики с дефрагментацией тромба;
при регионарном введении гепарина и тромболитических препаратов.
Абсолютных противопоказаний к проведению АПГ не существует. К
относительным противопоказаниям относятся: аллергия на контрастные препараты,
которые содержат йод, нарушения функции почек, выраженная сердечная
недостаточность, тромбоцитопения.
. Спиральная компьютерная томография (СКТ) с контрастированием сосудов ЛА
позволяет визуализировать тромбы в сосудистой системе легких, а также изменения
в них, обусловленные другими заболеваниями органов грудной клетки, которые
могут проявляться дефектами перфузии при перфузионной сцинтиграфии легких или
дефектами наполнения при АПГ.
. Исследование вен нижних конечностей - цветное допплерографическое
сканирование, контрастная флебография, флебосцинтиграфия с технецием-99m -
обязательны для всех больных с подозрением на ТЭЛА. Золотым стандартом для
подтверждения диагноза ТГВ является контрастная флебография, которая позволяет
установить наличие, точную локализацию, распространенность венозного тромбоза.
Илеокавография является обязательным исследованием при решении вопроса об
имплантации кава-фильтра (КФ).
.4 Алгоритм диагностических мероприятий в случае подозрения на ТЭЛА
Первый этап диагностики включает предварительную оценку вероятности
развития ТЭЛА у больного по анамнестическим и/или клиническим данным, ЭКГ,
рентгенографии ОГК, определению уровня D-димера. При балльной оценке наличия
симптомов выделяют:
наличие клинических симптомов ТГВ - 3 балла;
проведение дифференциальной диагностики ТЭЛА - 3 балла;
тахикардия - 1,5 балла;
продолжительная иммобилизация и/или хирургическое вмешательство в
анамнезе на протяжении трех последних дней - 1,5 балла;
ТГВ и/или ТЭЛА в анамнезе - 1,5 балла;
кровохарканье - 1 балл;
онкологический процесс - 1 балл.
Вследствие суммирования баллов пациенты сертифицируются на три группы по
M. Rodger, P.S. Wells (2001): группа с низкой вероятностью развития ТЭЛА -
сумма баллов до 2, умеренная - 2-6 баллов, высокая - 6 и более баллов.
Во второй этап диагностики для верификации диагноза ТЭЛА, установления
локализации тромбоэмболов, объема обтурации сосудистого русла легких и т. д.
проводят вентиляционно-перфузионную сцинтиграфию легких, исследование вен
нижних конечностей, ангиопульмонографию. Алгоритм диагностической и последующей
лечебной тактики при ТЭЛА представлен на рисунке 1.
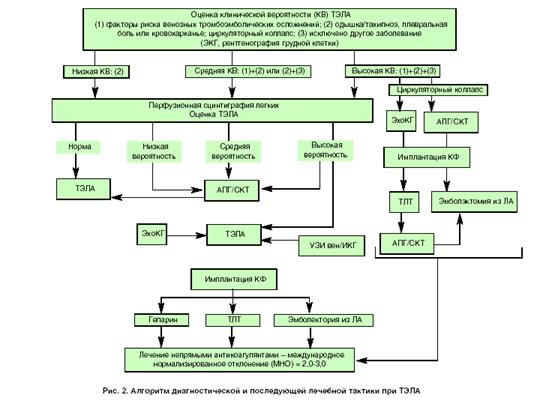
Рис. 1. Алгоритм диагностической и последующей лечебной тактики при ТЭЛА
4.5 Диагностическая тактика
Легочная эмболия - это всегда сверхэкстренная ситуация, требующая от
врача правильных, четких и быстрых решений и действий в жестких рамках лимита
времени. Выбор диагностических средств при подозрении ТЭЛА определяется главным
образом тяжестью состояния больного. Желательно использовать все перечисленные
выше методы исследования, поскольку их сочетание позволяет получить наиболее
полную диагностическую информацию и характеризовать различные стороны
патологического процесса.
В оптимальном варианте специальные методы исследования должны применяться
в такой последовательности: сначала записывают ЭКГ и выполняют бесконтрастную
рентгенографию органов грудной клетки, затем (если диагноз эмболии не исключен)
- перфузионное сканирование легких. По результатам радиоизотопного исследования
судят о необходимости проведения ангиопульмонографии, которая возможна только в
условиях специализированного лечебного учреждения. Ее применяют, если после
сканирования диагноз эмболии остается сомнительным или обнаружено обширное
поражение, при котором может оказаться необходимой тромболитическая терапия или
эмболэктомия из легочных артерий.
Крайняя тяжесть состояния пациентов с подозрением на массивную ТЭЛА при
быстро прогрессирующей сердечно-легочной недостаточности требует выполнения
экстренной рентгеноконтрастной диагностики. В этом случае нет времени для
использования других методов исследования, а срочное оперативное вмешательство
предоставляет единственную возможность спасения жизни больного.
Ангиографическое исследование начинают с регистрации кривых давления в легочном
стволе и правых отделах сердца. Затем контрастируют легочные артерии, а в
последнюю очередь - нижнюю полую вену и ее магистральные притоки.
Наиболее легко рассчитываемым гемодинамическим критерием, характеризующим
инотропную функцию миокарда правого желудочка, считают величину конечного
диастолического давления (в норме она не превышает 7 мм рт. ст.).
Уровень этого показателя, превышающий 20 мм рт. ст., является крайне
опасным и свидетельствует о декомпенсации острого легочного сердца. Выполнение
ангиопульмонографии на таком гемодинамическом фоне чревато остановкой сердечной
деятельности. Снизить риск смертельных осложнений можно, уменьшив объем
вводимого рентгеноконтрастного препарата (до 30-40 мл) в систему легочной
циркуляции или использовать периферический интравенозный путь его введения, т.
е. стараться не создавать для правого желудочка запредельную нагрузку объемом.
Если величина правожелудочкового конечного диастолического давления достигла
25-30 мм рт. ст., необходимо отказаться от ангиопульмонографии и в определении
лечебной тактики исходить из клинических и гемодинамических данных, полученных
с помощью неинвазивных методов исследования.
Следует учитывать, что на сегодняшний день во многих лечебных учреждениях
основными методами специальной диагностики ТЭЛА и острого венозного тромбоза
служат ультразвуковые и радионуклидные методы исследования. В связи с этим в
большинстве случаев из полученной с их помощью диагностической информации в
сопоставлении с клиническими особенностями течения заболевания и необходимо
исходить, определяя лечебную тактику.
5. Профилактика ТЭЛА
Наиболее целесообразна первичная профилактика ТЭЛА, представляющая собой
комплекс мер по предотвращению венозного тромбоза в системе НПВ.
Профилактические мероприятия должны проводиться у больных с наличием следующих
факторов риска развития флеботромбозов ног и ТЭЛА: возраст старше 40 лет;
ожирение; выраженные проявления сердечной недостаточности; инфаркт миокарда;
инсульт; оперативные вмешательства на органах брюшной полости, малого таза,
грудной клетки и на нижних конечностях; ранее перенесенный ТГВ.
У больных с факторами риска развития флеботромбоза должен проводиться
ежедневный осмотр ног с определением симптомов Хоманса и Мозеса, при
необходимости следует выполнять ультразвуковую допплерографию магистральных
вен.
Неспецифические (физические) меры применимы у всех без исключения
стационарных больных. Они заключаются в эластической компрессии нижних
конечностей, сокращении продолжительности постельного режима, максимально
ранней активизации пациентов. У лиц, вынужденных длительное время пребывать в
постели, целесообразно использование простейших тренажеров, имитирующих ходьбу,
лечебной гимнастики, а также прерывистой пневмокомпрессии нижних конечностей.
Подобной профилактикой должны заниматься врачи всех специальностей.
Фармакологический подход к предотвращению венозного тромбоза
подразумевает применение антикоагулянтов в тех ситуациях, когда развитие
тромбоэмболических осложнений наиболее вероятно. С этой целью оптимально
использование низкомолекулярных гепа-ринов. Наш опыт показывает, что
профилактическое применение эноксапарина натрия в дозе 40 мг 1 раз в сутки у
больных с высоким риском послеоперационного венозного тромбоза в 2 раза
эффективнее нефракционированного гепарина.
Несмотря на большую стоимость этого препарата, с учетом расходов на
лечение возникших тромбозов доказана экономическая эффективность клексана.
Дополнительные затраты на лечение венозных тромбоэмболических осложнений
составляют 5028 долларов США на 100 больных без фармакологической профилактики,
2328 - при использовании обычного гепарина и 1062 - эноксапарина натрия.
Вторичная профилактика ТЭЛА осуществляется при развившемся флеботромбозе
или легочной эмболии. Она является неотъемлемым компонентом лечения ТЭЛА, так
как часто больные погибают от рецидива заболевания. С этой целью назначают
прямые антикоагулянты в лечебных дозах. Однако они лишь препятствуют
распространению тромбоза и не в силах предотвратить отрыв уже сформировавшегося
флотирующего тромба. В таких случаях приходиться прибегать к хирургическим
способам профилактики ТЭЛА.
Оптимальным методом является непрямая трансвенозная имплантация
кава-фильтров различной конструкции непосредственно ниже устьев почечных вен. В
зависимости от клинической ситуации с этой же целью возможно выполнение
пликации НПВ механическим швом, тромбэктомии, перевязки магистральных вен.
Подобные операции при условии адекватной диагностики осуществимы в условиях
общехирургических стационаров.
Широкое и повсеместное внедрение мер первичной профилактики венозных
тромбозов представляется нам тем стратегическим направлением, движение по
которому позволит помочь несоизмеримо большему числу пациентов, сделает
легочную эмболию редким, контролируемым заболеванием, сохранит значительные
материальные средства, жизнь и здоровье многих людей.
Заключение
Название
тромбоэмболия состоит из двух слов. Эмболия - это закупорка сосуда пузырьком
воздуха, клеточными элементами и т.д. Таким образом, тромбоэмболия означает
закупорку сосуда именно тромбом. Тромбоэмболия легочной артерии подразумевает
под собой закупорку любой ветви или всего магистрального ствола сосуда тромбом.
В настоящее время участились случаи развития тромбоэмболии легочной артерии в
следующих случаях: на фоне тяжелой патологии; в результате проведения сложного
оперативного вмешательства; после полученной травмы
<http://www.tiensmed.ru/news/travmatologia-wkti/>.
Тромбоэмболия
легочной артерии (ТЭЛА) <http://www.tiensmed.ru/news/pulmonary-embolism-wkti/>,
проявляет тенденцию к росту в течение последних двух десятилетий. По своей сути
тромбоэмболия <http://www.tiensmed.ru/news/glossary/tromboembolia.html>
легочной артерии не является заболеванием с самостоятельным патогенезом,
причинами, этапами развития и исходами. Тромбоэмболия легочной артерии
представляет собой один из вариантов исходов иных патологий, непосредственно
связанных с тромбообразованием. Именно поэтому причины, то есть заболевания,
приведшие к грозному осложнению в виде тромбоэмболии легочной артерии, являются
столь разнообразными и многофакторными.
Поскольку
ТЭЛА имеет тенденцию к рецидивирующему течению, очень важно проводить
специальные профилактические мероприятия, которые помогут предотвратить
повторное развитие грозной и тяжелой патологии. Целесообразно проводить
профилактику ТЭЛА у следующих категорий людей: старше 40 лет; перенесенный
инфаркт или инсульт <http://www.tiensmed.ru/illness/insult.html>;
избыточная масса тела; операции на органах живота, малого таза, ногах и грудной
клетки; эпизод тромбоза глубоких вен ног или ТЭЛА в прошлом.
Таким
образом, тромбоэмболия легочной артерии представляет собой очень серьезное
патологическое состояние, которое может оканчиваться летальным исходом или
инвалидизацией. В силу серьезности заболевания, необходимо при наличии
малейшего подозрения на ТЭЛА проконсультироваться с врачом
<http://www.tiensmed.ru/news/answers/> или вызвать скорую помощь при
тяжелом состоянии.
Список
использованной литературы
1.Бокарев
И.Н., Попова Л.В. Венозный тромбоэмболизм и тромбоэболия легочной артерии. М.,
2005. - 208 с.
.Кириенко И.,
Матюшенко А.А., Андрияшкин В.В. и др. Тромбоэмболия легочных артерий:
диагностика, лечение и профилактика. //Сonsilium medicum. 2001. № 12.
.Савельев
B.C., Яблоков Е.Г., Кириенко А.И. Массивная эмболия легочных артерий. М.:
Медицина. 1990. - 336 с.
. Яковлев
В.Б. Тромбоэмболия легочной артерии в многопрофильном клиническом стационаре
(распространенность, диагностика, лечение, организация специализированной
медицинской помощи). Дисс. на докт. мед. наук. М. 1995. - 47 с.
. Rich S.
Тромбоэмболия легочной артерии // В кн.: Кардиология в таблицах и схемах. Под.
ред. М. Фрида и С.Грайнс. М.: Практика, 1996. - 648 с.