Формирование системы обеспечения качества на примере больницы восстановительного лечения в условиях модернизации здравоохранения
Тема:
«Формирование системы обеспечения качества на примере больницы
восстановительного лечения в условиях модернизации здравоохранения»
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
.
ОСОБЕННОСТИ УПРАВЛЕНИЯ КАЧЕСТВОМ МЕДИЦИНСКОЙ ПОМОЩИ И СТАНДАРТИЗАЦИЕЙ В
ЗДРАВООХРАНЕНИИ
.1
Правовое регулирование полномочий органов управления Забайкальского края в
сфере охраны здоровья граждан
.2
Обеспечение качества оказания медицинской помощи населению в рамках концепции
региональной Программы модернизации системы здравоохранения Забайкальского края
на 2011-2012 годы
.
СИСТЕМА КОНТРОЛЯ КАЧЕСТВА ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ НАСЕЛЕНИЮ ЗАБАЙКАЛЬСКОГО
КРАЯ
.1
Принципы организации системы контроля качества оказания медицинской помощи
населению на территории Забайкальского края
.2
Роль среднего медицинского персонала в обеспечении системы контроля качество
оказания медицинской помощи населению Забайкальского края
.3
Организация ведомственного контроля качества оказания медицинской помощи в
учреждениях здравоохранения края на примере ГУЗ «Краевая больница
восстановительного лечения № 5»
.
СИСТЕМА СТАНДАРТИЗАЦИИ В ЗДРАВОХРАНЕНИИ
.1
Основные цели, задачи, принципы и организация стандартизации в здравоохранении.
Объекты стандартизации в сфере медицинских услуг. Основные направления
стандартизации и структура системы нормативных документов
.2
Стандартизация в здравоохранении Забайкальского края
.3
Проект внедрения и мониторинга стандартов оказания медицинской помощи населению
в учреждениях здравоохранения Забайкальского края
ЗАКЛЮЧЕНИЕ
СПИСОК
ЛИТЕРАТУРЫ
ВВЕДЕНИЕ
медицинский контроль качество
стандартизация
Качество - совокупность свойств и характеристик
услуг, которые определяют их способность удовлетворять установленные или
предполагаемые требования.
С учетом намечающейся тенденции выделения из
традиционно понимаемой категории «медицинская помощь таких понятий, как
«оздоровительная», «реабилитационная» помощь, а также «медицинская»,
«оздоровительная», «сервисная» услуги возможно рассмотрение проблемы управления
качеством медицинской помощи как прикладной проблемы в рамках теории качества
услуг.
Медицинская помощь многокомпонентна, ее можно
разложить на ряд технологически не связанных друг с другом услуг, объединенных
местом и временем их оказания.
Медицинская помощь - это совокупность медицинских
услуг и организационно - технических мероприятий, имеющих в частности,
временную характеристику при развитии заболевания.
При этом под медицинской услугой понимается
мероприятие или комплекс мероприятий, направленных на профилактику заболевания,
их диагностику, лечение и реабилитацию, имеющих самостоятельное законченное
значение и определенную стоимость.
При таком определении медицинской помощи,
оценивая ее качество, нужно учитывать как качество каждого элемента медицинской
помощи (услуги), так и их взаимосвязь во времени и пространстве.
Качество медицинской помощи есть содержание
медицинской деятельности в процессе оказания медицинских услуг с точки зрения
ее сложности, напряженности, трудоемкости и требуемого уровня квалификации.
Качество медицинской помощи - это содержание
взаимодействия врача и пациента, основанное на квалификации профессионала, то
есть его способности снижать риск прогрессирования имеющегося у пациента
заболевания и возникновения нового патологического процесса, оптимально использовать
ресурсы медицины и обеспечивать удовлетворенность пациента от его
взаимодействия с системой здравоохранения.
Второе значение качества - степень совершенства,
достоинства, ценности, пригодности предмета, явления или процесса, степень его
соответствия должному или желаемому уровню.
В интерпретации подхода Донабедина качество
медицинской помощи определяется использованием медицинской науки и технологии с
наибольшей выгодой для здоровья человека, при этом без увеличения риска.
Уровень качества - это степень достижения баланса выгоды и риска для здоровья.
К основным характеристикам качества медицинской помощи, совокупность которых
раскрывает сущность этого понятия, относятся результативность, эффективность,
оптимальность, приемлемость, законность, справедливость.
Рассматривая качество медицинской помощи и
факторы, влияющие на него, можно отметить комплексность проблемы. Всемирная
организация здравоохранения рассматривает эту комплексность с четырех позиций:
максимальное выполнение профессиональных функций, оптимальное использование
ресурсов, минимальный риск для пациента от взаимодействия с медицинской
подсистемой. Однако это взаимодействие просматривается пациентом через призму
морально-психологического климата (деонтологические аспекты) и условий оказания
медицинской помощи. Эти составляющие чрезвычайно важны с точки зрения
тотального управления качеством TQM, где одним из важнейших принципов является
создание новой модели управления, нацеленной на удовлетворение потребителя и
позволяющей успешно реализовать стратегические цели и планы медицинской
организации путем совершенствования процессов, что в конечном итоге приводит к
финансовому успеху.
Гарантией неизменности качества продукта или
услуги, обеспечения их совместимости, безопасности и эффективности является
стандартизация. И если целью стандарта в целом можно считать защиту прав и
интересов человека (производителя и потребителя), то в здравоохранении это
защита здоровья человека (пациента).
Отсутствие в настоящее время чёткой системы
стандартизации и сертификации в здравоохранении тормозит внедрение в практику
медицинского страхования, ограничивает возможности стратегического планирования
отрасли, регулирования и контроля затрат на лечебно-профилактическую
деятельность.
После состоявшейся в 1997 г. совместной коллегии
Федерального Фонда обязательного медицинского страхования, Госстандарта и
Минздрава РФ было принято решение о создании системы стандартизации в
здравоохранении, именно как системы. Коллегией были определены основные
положения и принципы стандартизации, показана необходимость использования
принципов доказательной медицины, основанной на доказательствах, при разработке
стандартов, а также результатов клинико-экономического анализа, т.е. сочетанной
оценки затрат и эффективности. Работа по созданию стандартов в нашей стране
началась в 1992 г., тогда же появился первый классификатор услуг.
В последние годы в отечественной медицине
интенсивно развернулся процесс стандартизации. В широком смысле его понимают
как разработку и использование единых норм, правил и требований при изыскании и
внедрении лекарственных, иммунных и иных лечебных, профилактических и
диагностических средств.
В своей работе я постаралась отразить общие
вопросы управления качеством оказания медицинской помощи в учреждениях
здравоохранения Забайкальского края на примере государственного учреждения
здравоохранения «Краевая больница восстановительного лечения № 5», проведение
стандартизации в здравоохранении Забайкальского края, проанализировать процесс
формирования краевых стандартов оказания медицинской помощи населению на основе
федеральных, предложить схему осуществления контроля качества в больнице,
процесс внедрения и мониторинга стандартов оказания медицинской помощи
пациентам на уровне конкретного учреждения здравоохранения.
Актуальность темы.
Выбор темы дипломного проекта был обусловлен
актуальностью повышения доступности и качества оказания медицинской помощи
населению, процессом разработки стандартов и необходимостью их внедрения в
рамках Программы модернизации здравоохранения страны.
Цель работы.
Целью дипломного проекта является изучение и
анализ деятельности ГУЗ «Краевая больница восстановительного лечения № 5» в
области контроля качества оказания медицинской помощи населению и в сфере
стандартизации медицинских услуг.
Реализация поставленной цели потребовало
последовательного решения следующих задач:
изучение и анализ правового регулирования в
сфере контроля качества и стандартизации;
анализ структуры, функций администрации и
персонала ГУЗ КБВЛ № 5 в сфере стандартизации и управления качеством
медицинской помощи;
анализ процесса внедрения краевых стандартов
оказания медицинской помощи населению в больнице восстановительного лечения;
обоснование необходимости совершенствования
деятельности конкретного учреждения здравоохранения в сфере контроля качества и
стандартизации медицинских услуг;
предложение схемы оптимизации контроля качества
оказания медицинской помощи пациентам, внедрения и мониторинга стандартов на
уровне Краевой больницы восстановительного лечения № 5».
Объектом исследования является Государственное
учреждение здравоохранения «Краевая больница восстановительного лечения № 5».
Предметом исследования - деятельность персонала
ГУЗ «Краевая больница восстановительного лечения № 5» в области стандартизации
и управления качеством медицинской помощи.
Теоретико-методологической основой и
эмпирической базой дипломного проекта составляют методы статистического
анализа, системного анализа, методы логического и сравнительного анализа,
математическое моделирование.
Документальную базу исследования составили
Конституция Российской Федерации, Гражданский и Бюджетный кодексы Российской
Федерации, законодательные акты Российской Федерации в сфере здравоохранения.
Дипломный проект основывается на современном
исследовательском материале, монографиях, статьях, материалах
научно-практических конференций и семинаров, посвященных вопросам современного
развития российского здравоохранения.
Эмпирическую базу исследования составляют
статистические данные, отчеты о результатах работы Министерства здравоохранения
Забайкальского края, и другие документы, относящиеся к предмету исследования.
Хронологические рамки исследования: период 2008
- 2010 гг.
Практическая значимость дипломного проекта
состоит в разработке организационных предложений по совершенствованию
деятельности ГУЗ «Краевая больница восстановительного лечения № 5» в сфере
охраны здоровья населения, по повышению качества оказания медицинской помощи на
основе процесса стандартизации медицинских услуг населению.
Основой для научных выводов и практических
результатов исследования послужили принципы экономической теории, социологии,
управления, теория и практика здравоохранения, законы Российской Федерации,
нормативные документы органов власти субъектов Федерации и местного
самоуправления в сфере здравоохранения и статистические материалы.
Литературный обзор. Сфера охраны здоровья
населения исследуются в трудах как зарубежных, так и отечественных ученых.
Анализ зарубежных систем здравоохранения представлен в работах Р.Б. Салтмана,
Дж. Фигейраса, П.Р. Конгстведта, М.С. Норекяна и др. Основные экономические
характеристики охраны здоровья населения в России, особенности ее развития
рассматриваются в работах В.Б. Филатова, И.Э. Чудиновой , Я.Д. Погорелова ,
Н.С. Волковой и др.
Исследование состояния охраны здоровья
населения, в рассматриваемый нами период, и реформирование российской сферы
охраны здоровья нашли свое отражение в работах Е. Жилинского, Е. Жилинской, Д.
Раскина, Е. Баскаковой и др. В последнее время анализируются проблемы правового
регулирования деятельности системы здравоохранения, в частности данный анализ
представлен в работах А.Н. Пищиты, О.В. Морозовой и др. Наиболее всего были
изучены и проанализированы нормативные документы, акты, приказы по
стандартизации, программы по разработке и внедрению стандартов и т.д.
«Качество - это бег, у которого нет финиша» (Д.
Кеарне)
Проблемы управления качеством медицинской помощи
в последние годы приобрели общепризнанную актуальность. Еще в 1751 году Дидро и
его друзья выпустили на свет первый том Энциклопедии, которая потрясла мировую
мысль и вывела человечество из тупика религиозно-догматических споров, что
явилось закономерным переходом количественных представлений в закономерное
качество. С тех пор категория «качество» системно изучается историками
философами, врачами и другими специалистами. С особой сложностью оценки
категории «качество» специалисты столкнулись в медицине.
Для мирового и российского здравоохранения
вопросы качества медицинской помощи и его оценки остаются крайне актуальными в
течение нескольких последних десятилетий. Немало написано научных работ,
проведено конференций и симпозиумов. При этом и сейчас и в ближайшем будущем,
вряд ли найдется государство, где проблемы качества медицинской помощи
полностью решены.
Неотъемлемой частью системы контроля качества
медицинской помощи, который может рассматриваться как контроль качества услуг.
Контроль качества является предпосылкой создания
современной системы управления качеством. В этой области человечество накопило
определенный опыт, пройдя путь от системы Тейлора (1905 г.) до универсальной
системы управления качеством, реализованной наиболее полно в Японии. Особенно
бурно эти проблемы решались в американском здравоохранении, когда туда
«вторгся» целый ряд дисциплин, относящихся к науке управления, которые широко
применяются в различных отраслях промышленности и сферы обслуживания и уже
позволили там добиться беспрецедентного качества, уровня и надежности
производимых товаров и услуг.
Методики эти носят самые различные названия. Одно
из них - «Всеобщее управление качеством». Но не в названии дело. Главное, что
все эти методики содержат как минимум три общих и самых существенных элемента:
.Стремление как можно глубже понять потребителя
и как можно полнее учесть это понимание в организации повседневной работы
учреждения;
.Стремление совершенствовать внутреннюю культуру
организации, в первую очередь, на основе приема успешной работы руководства,
для того, чтобы работники испытывали гордость и радость от того, что они
делают, осознавали важность сотрудничества и научного мышления;
.Стремление постоянно пополнять знание о рабочих
процессах, с тем, чтобы возможно было обеспечить надлежащий контроль над
возникающими в ходе работы отклонениями. Для этих целей широко используются
научные методы сбора и анализа данных для принятия управленческих решений на
основании полученной информации.
В последнее время в зарубежной литературе
активно разрабатывается понятие «система непрерывного улучшения качества
медицинской помощи». Непрерывное улучшение качества (НУК) - управленческая
деятельность по непрерывному изучению и усовершенствованию процессов оказания
медицинской помощи с целью удовлетворения потребностей пациентов и других
потребителей.
Непрерывность улучшения качества - обязательное
требование. Олицетворением непрерывности является известный цикл Шихарта
опробованный японскими промышленниками. Усилия команды должны быть направлены
на обеспечение повторяющихся и нарастающих качественных изменений. Устранение
выявленных недостатков - отнюдь не основная задача, коллектив должен стремиться
к профилактике возникновения недостатков проблем.
В. Шихарт (1931) предложил, а Э. Деминг и Дж.
Юран активно использовали научную методологию осуществления управления
качеством с помощью последовательного цикла действий, который он назвал
plan-do-check-act (PDCA). В. Шихарт предположил, что мы можем систематически
улучшать качество путем планирования (plan) перемен, осуществлением их (do),
оценкой полученных сдвигов (check) и, наконец, стандартизацией и их повторением
(act). Предложенный цикл лег в основу многочисленных работ по улучшению
качества как в промышленности, так и в здравоохранении.
Авторы настаивали на том, что при улучшении
качества организаторы производства должны обращать свое внимание не на
выявлении отстающих, а на обучении «среднего» производителя. Усилия по
улучшению качества должны быть постоянными, чтобы «вращение колеса Шихарта»
обеспечивало непрерывность улучшения качества. Японский kaizen- постоянный
поиск возможностей, чтобы все процессы сделать лучше. А это требует улучшение
руководства деятельностью коллектива и сплочения самого коллектива в единую
команду.
И.Э. Деминг и Дж. Юран доказали реальность
японского чуда, а принципы kaizen активно изучаются американскими
промышленниками.
Эволюция моделей управления качеством
медицинской помощи является закономерным следствием как развития общей теории
управления, так и разнообразия моделей организации здравоохранения.
В настоящее время признано существование трех
основных моделей управления качеством в здравоохранении - профессиональной,
бюрократической и индустриальной.
Профессиональная модель предусматривает высокий
квалифицированный уровень врача, отвечающий принятым требованиям, как
единственный гарант качества помощи. Администрация больницы не несет
ответственности за последствия лечения, она лишь призвана создать врачу
необходимые технические условия для работы. Оценка правильности лечения
находится сугубо в сфере профессиональной экспертизы. Если соотнести
профессиональную модель с общими положениями теории управления, то станет
понятно, что в ее основе лежит метод управления с использованием законов и
принципов корпоративной культуры.
Бюрократическая модель базируется на
иерархическом методе управления. В ней широко используется аудиторский принцип,
когда на законодательном уровне от каждой больницы требуются сертификаты и\ или
лицензия государственного образца; вышестоящими учреждениями организуются
регулярные проверки медицинской деятельности с применением методов
статистического анализа. Показателями качества служат оптимальное достижение
результата, медицинская обоснованность, соответствие стандартам, низкие
значения негативных индексов (летальности, частоты осложнений, повторных
госпитализаций и т.д.). О качестве медицинской помощи судят с позиций
профессиональной модели и учитывают мнение пациента о степени достижения
ожидаемого им результата. Эта концентрация по аналогии с промышленными моделями
называется концепцией оценки качества и обеспечения качества.
Индустриальная модель предусматривает
использование адаптированной к специфике здравоохранения индустриальной модели
непрерывного повышения качества. Концепция управления основана на представлении
качества как результата творческой работы и усилий всего коллектива.
Качественная медицинская помощь является результатом качественной организации
процесса ее оказания. Базовые характеристики качества - это доступность,
своевременность эффективность, непрерывность, безопасность, квалификация,
уважение и участие. Основными инструментами для измерения качества медицинской
помощи являются: оценка потребностей и степени удовлетворения пациента;
индикаторы качества; оценка тяжести заболевания и степени сложности; оценка
качества жизни; практические рекомендации; клинический путь; использование
информационных систем и статистического анализа. Говоря о современных
инструментах управления качеством (в данном случае речь идет не столько о
качестве собственно медицинской помощи, сколько о качестве деятельности в
целом), подразумевается совокупность конкретных методов и приемов, которые
применяются при сборе, обработке и анализе информации, а также при выработке
управленческих решений, основанных на этой информации. Все они предусматривают
процесс непрерывного совершенствования, при котором качество становится стратегией
организации. Это, в свою очередь, привело к пониманию того, что новый стиль
управления, который получил международную принятую аббревиатуру TQM (Total
Quality Management).
Освоение TQM в России ограничивается рядом
причин:
во-первых, это синтетическая дисциплина,
сложившаяся в процессе длительных и драматических экономических взаимоотношений
Запада и Востока (прежде всего США и Японии);
во-вторых,TQM завершает определенный этап
эволюции систем управления и является революционным по своей сути, о чем
свидетельствует скорость распространения и развития концепции TQM по всему
миру. В нашей стране часть этапов этой эволюции управления была пропущена, а
часть - не понята;
в-третьих, TQM опирается на серьезные
философские и мировоззренческие концепции, мало известные в нашей стране;
в-четвертых, российская система здравоохранения,
не имеющая опыта рыночного хозяйствования, плохо понимает, что TQM - это
эффективный способ ведения хозяйственной деятельности медицинской организации.
Кроме того, в отрасли пока не выстроены новые хозяйственные отношения,
заставляющие медицинские организации повышать эффективность и качество;
в-пятых, хотя это может показаться странным,
концепции TQM обманчиво просты.
Наличие большого количества иностранных
терминов, зачатую, пугает медицинских работников. Существует несколько
определений TQM. Вот одно из них: «Total Quality Management» - это система
действий, направленных на полное удовлетворение нужд потребителей (пациентов);
рост возможностей работников медицинского учреждения, более высокие,
долговременные доходы и меньшие затраты. Это и есть главные цели деятельности
любой медицинской организации. Еще одно определение TQM, взятое из
международного стандарта ИСО 8402 «Менеджмент качества и обеспечение качества.
Словарь»: «TQM (всеобщее руководство качеством) - это подход к руководству
организацией, нацеленный на качество, основанный на участии всех ее членов и
направленный на достижение долгосрочного успеха путем удовлетворения
потребителя и выгоды для всех членов организации и общества»
Говоря о качестве, обычно выделяют качество
результатов деятельности (процесса), качество самих процессов и качество
системы или организации деятельности. Мерой качества таких процессов обычно
является степень гарантии того, что оказанная медицинская услуга будет в
точности соответствовать требованиям потребителя. Обеспечение же таких гарантий
связывают с наличием в организации поддерживаемой в рабочем состоянии системы
менеджмента качества.
При изучении основных направлений и
концептуальных подходов в построении моделей и функционировании системы
менеджмента качества используются подходы, основанные на концепции всеобщего
управления качеством TQM. В плане методологии менеджмент качества по TOQ и ИСО
базируется на многих общих принципах: ориентация на потребителя, лидерство
руководства, вовлечение работников, процессный подход, системный подход,
постоянное улучшение, принятие решений, основанное на фактах, взаимовыгодные
отношения с поставщиками.
Концепция TQM предназначена главным образом для
повышения конкурентоспособности медицинской организации за счет непрерывного
совершенствования менеджмента качества. Это принципиально новый подход,
основанный на участии всех ее членов и направлений на достижение долгосрочного
успеха. Качество рассматривается с позиций удовлетворения требований
потребителей и выгоды как для всех сотрудников медицинской организации, так и
для пациентов. TQM - это системный инструмент, который сначала представлен в
виде идей, по мере внедрения становится руководством к действию для управленцев
и лишь потом - руководством к действию для исполнителей. Концепция TQM
предлагает наличие у медицинской организации четко и ясно сформулированных
стратегических целей, которые выработаны в результате всесторонних исследований
потребностей организационной среды, как внешней, так и внутренней. Всеобщее
управление качеством предполагает процессный подход к деятельности медицинского
учреждения, использует внедрение ряда специфических, достаточно сложных, но
весьма эффективных методов и инструментов управления качеством.
В литературе приводится множество определений
качества медицинской помощи: «Качество медицинской помощи определяется
использованием медицинской науки и технологии с наибольшей выгодой для здоровья
человека, при этом без увеличения риска. Уровень качества - это степень
достижения баланса выгоды и риска для здоровья» (Аведис Донабедиан, 1980).
«Качество медицинской помощи - должное проведение (согласно стандартам) всех
мероприятий, которые являются безопасными, приемлемыми в смысле затрачиваемых
средств в данном обществе и влияют на смертность, заболеваемость,
инвалидность…» (М. Ремер и С. Монтойя Агиляр, ВОЗ, 1988).
«Качество - это следование требованиям или
инструкциям» (Фил Кросби, 1979). «Качество - это следование стандартам» (Проект
обеспечения качества 1997).
Довольно часто сторонниками теории всеобщего
качества используются следующее определение качества: «Делать правильным путем
то, что правильно». Определением, которое может быть адаптировано к теории и
практике оценки качества медицинской помощи, может служить определение, которое
дано в Глоссарии «Качество медицинской помощи» 1999 г., это определение в
наибольшей степени соответствует стандартам ИСО: «Качество медицинской помощи -
совокупность характеристик, подтверждающих соответствие оказанной помощи
имеющимся потребностям пациента (населения), его ожиданиям и своевременному
уровню доказательной медицинской науки и технологии»
1. ОСОБЕННОСТИ УПРАВЛЕНИЯ КАЧЕСТВОМ МЕДИЦИНСКОЙ
ПОМОЩИ И СТАНДАРТИЗАЦИЕЙ В ЗДРАВООХРАНЕНИИ
.1 Правовое регулирование полномочий органов
управления Забайкальского края в сфере охраны здоровья граждан
Право на охрану здоровья носит комплексный
характер и включает в себя целый ряд прав, которые отражают многообразные
аспекты общественных отношений, влияющих на здоровье, права и свободы человека.
В Основах законодательства Российской Федерации по охране здоровья граждан
(далее по тексту Основы) закреплены основные принципы охраны здоровья граждан:
соблюдение прав человека и гражданина в области
охраны здоровья и обеспечение связанных с этими правами государственных
гарантий;
приоритет профилактических мер в области охраны
здоровья граждан;
доступность медико-социальной помощи;
социальная защищенность граждан в случае утраты
здоровья;
ответственность органов государственной власти и
управления, предприятий, учреждений и организаций независимо от формы
собственности, а также должностных лиц за обеспечение прав граждан в области
охраны здоровья.
Важной частью правового регулирования в области
охраны здоровья граждан является распределение полномочий в этой сфере по
уровням - компетенция федерального уровня, на уровне субъекта РФ, и органов
местного самоуправления.
Федеральный центр разрабатывает и утверждает
стандарты, нормы и правила в области здравоохранения, определяет порядок
лицензирования отдельных видов деятельности в области здравоохранения,
организует государственное статистическое наблюдение в отрасли.
На федеральном уровне устанавливается порядок
распределения лекарственных средств и медицинских изделий, закупаемых
централизованно за счет федерального бюджета, осуществляется контроль
производства, изготовления, качества, безопасности лекарственных средств,
медицинских изделий, а также контроль в сфере оборота наркотических средств и
психотропных веществ, осуществляется государственное регулирование в области
ценовой политики в отношении лекарственных средств и медицинских изделий.
Федеральный центр может устанавливать порядок подготовки и повышения
квалификации работников здравоохранения, обеспечивать развитие и координацию
научной деятельности в области здравоохранения. В соответствии со статьей 5
Основ к полномочиям федеральных органов государственной власти в области
здравоохранения также относится установление стандартов медицинской помощи и контроль
за их соблюдением.
Задачами законодательства Российской Федерации
по охране здоровья граждан являются определение ответственности и компетенции
Российской Федерации, республик в составе РФ, краев, областей, городов Москвы и
Санкт-Петербурга, автономных областей, округов в вопросах охраны здоровья
граждан в соответствии с Федеративным договором, а также определение
ответственности и компетенции в этих вопросах органов местного самоуправления.
Таким образом, федеральные органы
государственной власти обязаны определять единую государственную политику в
области здравоохранения и обеспечивать её проведение, осуществлять
законодательное регулирование и контроль за исполнением законодательства в
области охраны здоровья граждан.
Основные права и гарантии граждан по охране
здоровья граждан, проживающих на территории Забайкальского края, гарантированны
Уставом Забайкальского края.
Министерством здравоохранения Забайкальского
края был разработан и принят закон «О некоторых вопросах в области
здравоохранения». При разработке данного закона Министерство воспользовалось
правом осуществлять собственное регулирование по предметам совместного ведения,
предусмотренным законом.
К полномочиям Забайкальского Законодательного
Собрания в области здравоохранения относятся утверждение нормативных и правовых
актов, регулирующих деятельность системы здравоохранения на территории края:
К полномочиям Администрации Забайкальского края
в области здравоохранения относится нормативное правовое регулирование в
пределах своих полномочий, контроль за соблюдением стандартов медицинской
помощи в порядке, установленном законодательством Российской Федерации и
законодательством Забайкальского края.
Закон Забайкальского края является базовым
законом в области здравоохранения.
Целью данного законопроекта является более
четкая и системная регламентация прав и обязанностей субъектов в области
здравоохранения на территории Забайкальского края. В законе разграничены
полномочия между Читинской областной Думой и Администрацией Читинской области в
сфере здравоохранения области, определены основы финансирования государственной
системы здравоохранения и взаимодействия Администрации Забайкальского края в
области здравоохранения с субъектами муниципальной, частной систем
здравоохранения.
В соответствии с законодательством
Забайкальского края органом управления здравоохранением на территории края
является Министерство здравоохранения Забайкальского края, которое реализует
государственную политику по охране здоровья граждан, по обеспечению доступности
медицинской помощи и эффективному использованию кадрового и финансового
потенциала с целью улучшения здоровья населения Забайкальского края.
В соответствии с Положением, Министерство
является исполнительным органом государственной власти Забайкальского края, определяющим
перспективные направления в области охраны здоровья граждан края.18
Анализируя законодательство в сфере охраны
здоровья граждан, необходимо отметить, что право на охрану здоровья закреплено
статьей 41 Конституции РФ, обладающей высшей юридической силой на всей
территории страны, и выражает смысл и содержание федеральных законов и
подзаконных правовых актов, принимаемых в сфере здравоохранения.
Таким образом, государство гарантирует охрану
здоровья гражданам.
Правительство РФ обеспечивает проведение единой
государственной политики в области здравоохранения, регламентирует различные
аспекты охраны здоровья и здравоохранения, разрабатывает и осуществляет
механизмы реализации права граждан на охрану здоровья.
Российское здравоохранение сложилось как
государственная система, призванная обеспечить конституционное право граждан на
всеобщую бесплатную и доступную медицинскую помощь.
Эта система воплощает принцип ответственности
государства за охрану здоровья населения. 18
.2 Обеспечение качества оказания медицинской
помощи населению в рамках концепции региональной Программы модернизации системы
здравоохранения Забайкальского края на 2011-2012 годы
Основанием для разработки Программы модернизации
здравоохранения Забайкальского края на 2011-2012 годы является Проект
Федерального закона (от 25 мая 2010 г.) «Об обязательном медицинском
страховании».
Цели Программы:
предоставление всем гражданам Забайкальского
края независимо от места их проживания и социального статуса качественной
медицинской помощи;
снижение уровня заболеваемости, инвалидизации,
смертности;
увеличение продолжительности жизни населения;
повышение рождаемости.
Задачи Программы:
. Укрепление материально-технической базы
медицинских учреждений.
. Внедрение современных информационных систем в здравоохранение.
. Внедрение стандартов оказания медицинской
помощи.
В рамках укрепления материально-технической базы
лечебных учреждений Забайкальского края ставится вопрос о приобретении
медицинского оборудования. В настоящее время внедрение новых порядков и
стандартов оказания медицинской помощи влечет за собой повышение требований к
качеству медицинской услуги, и как следствие, всё острее выявляется дефицит
оснащения ЛПУ края дорогостоящим современным диагностическим и лечебным
оборудованием.
К настоящему времени в системе здравоохранения
Забайкальского края сложилась информационная инфраструктура, базирующаяся на
современных технологиях и включающая в себя локальные вычислительные сети
крупных ЛПУ, программное обеспечение и достаточную оснащенность вычислительной
техникой. Все ЛПУ имеют и активно используют доступ в сеть Интернет.
Последовательно реализуются мероприятия,
направленные на создание Единого информационного пространства, формируется
единая краевая многоуровневая система сбора, обработки и хранения
медико-статистической и экономической информации.
Состояние информатизации здравоохранения края
позволяет перейти от автоматизации отдельных процессов учета медицинских услуг
к созданию интегрированных систем, обеспечивающих возможность непрерывной
автоматизированной обработки информации.
Основной целью мероприятий по информатизации
здравоохранения Забайкальского края должно стать обеспечение эффективной
информационной поддержки системы здравоохранения и граждан в рамках процессов
управления медицинской помощью и её непосредственного оказания.
Большое внимание в Программе модернизации
системы здравоохранения Забайкальского края уделяется внедрению в практическую
деятельность учреждений здравоохранения края стандартов оказания медицинской
помощи населению.
Специализированная медицинская помощь профильным
пациентам в учреждениях здравоохранения Забайкальского края оказывалась в
соответствии со стандартами медицинской помощи, утвержденными приказами
Министерства здравоохранения и социального развития Российской Федерации в
2006-2007гг. (в 2009 году 23,7% от общего числа пролеченных больных в
специализированных профильных отделениях).
В 2009 году выполнение краевых стандартов
оказания стационарной медицинской помощи населению Забайкальского края
составило 46,3% .
Количество пациентов, получивших стационарную
помощь в соответствии с федеральными и краевыми стандартами оказания
медицинской помощи в 2009 году составило 70 %.
В 2009 году амбулаторно - поликлиническую помощь
на территории края в соответствии со стандартами медицинской помощи оказана
31.4 % от общего числа пролеченных больных.
В соответствие с Тарифным соглашением на
медицинские услуги в системе обязательного медицинского страхования
Забайкальского края, утвержденного Комиссией по согласованию тарифов в системе
обязательного медицинского страхования Забайкальского края от 29.01.2009 года
№1, в тариф средней стоимости лечения одного пациента по стандарту в 2009 году
включены следующие статьи расходов:
«Заработная плата»;
«Начисления на оплату труда»;
«Увеличение стоимости основных средств» -
расходы на приобретение медицинского инструментария со сроком службы более 12
месяцев;
«Увеличение стоимости материальных запасов» -
расходы на приобретение медикаментов и перевязочных средств, продуктов питания,
мягкого инвентаря, медицинского инструментария со сроком службы до 12 месяцев,
реактивов, химикатов, стекла, химпосуды и прочих материальных запасов;
«Прочие услуги» - расходы по оплате стоимости
лабораторных и инструментальных исследований, производимых в других учреждениях
(при отсутствии своей лаборатории и диагностического оборудования), а также
расходы по оплате организации питания предприятиями общественного питания (при
отсутствии своего пищеблока).
В учреждениях здравоохранения, неработающих в
системе обязательного медицинского страхования, в основе расчета лежит средняя
стоимость 1 койко-дня.
На территории Забайкальского края переход к
оказанию медицинской помощи населению в соответствии со стандартами,
утвержденными Минздравсоцразвития России, а также региональными стандартами по
нозологическим формам, в отношении которых федеральные стандарты не утверждены,
планируется проводить поэтапно.
Учитывая, что в структуре смертности по
Забайкальскому краю на 1 месте остаются болезни органов кровообращения, на 2
месте - смертность от внешних причин и на 3 месте - смертность от
новообразований в 2011-2012гг. будут внедрены стандарты по оказанию
стационарной помощи пациентам с инсультом (приказ МЗ и СР РФ от 01.08.2007 года
№ 513), острым инфарктом миокарда (приказ МЗ и СР РФ от 06.09.2005 года №
548(высокотехнологичная помощь) и приказ МЗ Забайкальского края от 15.05.2009
года № 560), травмами (приказ МЗ и СР РФ от 02.07.2007 года № 460),
злокачественными новообразованиями молочной железы (приказ МЗ и СР РФ от
09.10.2006 года № 700). Процесс стандартизации лежит в основе совершенствования
акушерско - гинекологической помощи и медицинской помощи детям, планируется
внедрение стандарта оказания медицинской помощи при преждевременных родах и
выхаживании новорожденных с экстремально низкой массой тела (приказ МЗ и СР РФ
от 05.11.1998 года № 323).
Оказание медицинской помощи в соответствии со
стандартами позволит увеличить доступность медицинской помощи населению края,
оптимизировать сроки стационарного лечения, повысить уровень и качество
медицинской помощи на основе применения современных диагностических и лечебных
мероприятий, развития высокотехнологичной медицинской помощи. Все это, в
конечном результате, должно привести к снижению смертности и инвалидности от болезней
органов кровообращения, вследствие травм и новообразований.
В рамках программы модернизации в 2011-2012
годах предусматривается дальнейшее развитие межмуниципальных специализированных
центров, расположенных на базе государственных и муниципальных учреждений
здравоохранения края. Запланированы мероприятия для обеспечения
сбалансированности объемов медицинской помощи в рамках Территориальной
Программы государственных гарантий.
Особая роль отводится задачам по обеспечению
доступности, безопасности и качественности лекарственной помощи. Доступность,
безопасность и качество лекарственной помощи должны стать ведущим критерием
оценки эффективности фармацевтической деятельности.
Программа модернизации отрасли предусматривает
внедрение порядков оказания медицинской помощи по отдельным видам и
направлениям, с оптимизацией штатной численности и нагрузки для врачей. Особое
внимание будет уделено повышению квалификации и переподготовке врачей
приоритетных направлений: кардиологов, онкологов, травматологов, гастроэнтерологов,
пульмонологов, психиатров-наркологов, неврологов и врачей, оказывающих
медицинскую помощь женщинам в периоде беременности и родов, новорожденным и
детям раннего возраста.
Целью программы модернизации здравоохранения
Забайкальского края, в части кадрового обеспечения, является перераспределение
врачебных кадров в сторону укомплектования амбулаторно-поликлинического звена,
развития стационарзамещающих технологий, а также профессиональная подготовка
врачей по направлениям и объёмам, необходимым для внедрения порядков оказания
медицинской помощи населению.
Эффективность реализации в 2011-2012 годах
системы программных мероприятий определяется степенью достижения главной цели
Программы - улучшение качества и обеспечение доступности медицинской помощи
населению Забайкальского края.
При этом ожидаемое преодоление сложившихся
тенденций высокой смертности населения в трудоспособном возрасте, дефицита
реализации Территориальной программы государственных гарантий оказания
гражданам российской Федерации бесплатной медицинской помощи обеспечат реальную
основу для повышения уровня и качества жизни населения, а так же
удовлетворенности населения медицинской помощью.
Реформирование инфраструктуры здравоохранения,
укрепление материально-технической базы системы здравоохранения имеет
долгосрочный характер, эффект от реализации данных мероприятий будет
проявляться как в период действия Программы, так и в долгосрочной перспективе.
Сдержанная оценка показателей реализации
Программы в среднесрочном периоде определена значительными рисками
социально-экономического развития края. В период до 2012 года становится важным
недопущение снижения достигнутого уровня и сохранение потенциала развития
здравоохранения.
В число мероприятий, необходимых для достижения
целей и задач Программы, включены мероприятия по оптимизации сети
лечебно-профилактических учреждений.
Выполнение Программы модернизации позволит
повысить качество оказания медицинской помощи населению Забайкальского края.
2. СИСТЕМА КОНТРОЛЯ КАЧЕСТВА ОКАЗАНИЯ МЕДИЦИНСКОЙ
ПОМОЩИ НАСЕЛЕНИЮ ЗАБАЙКАЛЬСКОГО КРАЯ
.1 Принципы организации системы контроля
качества оказания медицинской помощи населению на территории Забайкальского
края
В целях обеспечения эффективности
функционирования системы здравоохранения Забайкальского края одним из
приоритетных направлений его развития должно являться повышение доступности и
качества медицинской помощи населению.
Эффективное функционирование системы
качественной и доступной медицинской помощи определяется: обеспечением
государственных гарантий в предоставлении квалифицированной медицинской помощи;
наличием единых для всей территории Забайкальского края стандартов оказания
медицинской помощи населению, являющихся основой Программы государственных
гарантий оказания гражданам бесплатной медицинской помощи, соответствующих
современному уровню развития медицины и обязательных для исполнения;
разработкой клинических рекомендаций (руководств), содержащих сведения по
диагностике, лечению, реабилитации и профилактике конкретных заболеваний и синдромов;
применением индикаторов качества лечебно - диагностического процесса; развитием
финансовых, материально - технических, технологического ресурсного обеспечения
лечебно профилактических учреждений; наличием подготовленных медицинских
кадров; повышением эффективности использования имеющихся финансовых
материальных ресурсов, формированием рациональных систем поэтапного
медицинского обслуживания и внедрение ресурсосберегающих технологий;
координацией взаимодействия различных служб и ведомств в решении комплексных
медико-социальных проблем.
В настоящее время сформирована Краевая Целевая
Программа «Управление качеством в здравоохранении Забайкальского края на
2009-2011 г.г.», которая представляет собой анализ состояния здравоохранения в
Забайкальском крае на 2008 год, анализ выполнения Областной Целевой программы
«Управление качеством в здравоохранении Читинской области на 2005-2008 г.г.», а
также основные цели, задачи и способы совершенствования качества оказания
медицинской помощи населению Забайкальского края на основе применения
системного подхода. Настоящая Программа разработана в соответствии с
Конституцией РФ, федеральными законами и другими нормативными и правовыми
актами РФ, Забайкальского края, общепризнанными принципами и нормами
международного права в области здравоохранения, с учетом отечественного и
зарубежного опыта. Федеральным законом от 29 декабря 2006 года № 258-ФЗ органам
государственной власти субъектов Российской Федерации в области охраны здоровья
граждан с 1 января 2008года переданы полномочия по осуществлению контроля за
соответствием качества оказываемой медицинской помощи населению установленным
федеральным стандартам в сфере здравоохранения. В рамках исполнения данных
полномочий внесены изменения в закон о здравоохранении Читинской области и в
Положение о Комитете здравоохранения Читинской области, вступившие в силу с
января 2008 года в части установления региональных стандартов медицинской
помощи, создан отдел стандартизации и управления качеством медицинской помощи.
В функции отдела входит организация деятельности по формированию стандартов
оказания медицинской помощи с учетом имеющихся утвержденных протоколов ведения
больных, контролю качества оказания медицинской помощи, организации проверок
состояния ведомственного контроля качества с определением плана мероприятий по
устранению выявленных недостатков, усиления работы с дефектами в ЛПУ края на
уровне межведомственного экспертного совета по проблемам качества медицинской
помощи и ЛКК, разработки стандартизованных карт эффективности оказания
медицинской помощи по нозологическим формам с целью объективизации результатов
лечения пациентов в ЛПУ, внедрения дифференцированной модели конечных
результатов деятельности ЛПУ с целью повышения качества оказания медицинской
помощи населению.
Создан Экспертный совет по утверждению
регионарных стандартов оказания медицинской помощи населению Забайкальского
края. Сформированы рабочие группы по разработке краевых стандартов оказания
медицинской помощи взрослому и детскому населению по всем профилям и службам,
мониторинг деятельности которых проводится постоянно.
В условиях перехода системы здравоохранения к
экономическим методам управления актуальность проблемы формирования стандартов
оказания медицинской помощи населению особенно высока. Поэтому перед здравоохранением
Забайкальского края стоит задача формирования и утверждения
медико-экономических стандартов на основе согласованных клинических. В
результате решения сложных организационно-методических задач стандартизации
реально осуществление разработок, согласования, утверждения и введение в
действие стандартов, контроль за системой их выполнения на территориальном
уровне, уровне конкретного ЛПУ, медицинских учреждений любого вида
собственности и ведомственной принадлежности и, в целом, создание единой системы
оценки качества медицинской помощи населению на территории Забайкальского края,
в основе которой лежит анализ показателей работы и результаты ранжирования
согласно приказа Комитета здравоохранения Читинской области от 08.09.2008г. №
602 «О совершенствовании оценки деятельности и качества оказания медицинской
помощи в государственных и муниципальных учреждениях здравоохранения
Забайкальского края».
Утверждены стандарты протоколов дополнительных
методов исследования (эндоскопических, рентгенологических, функциональной
диагностики, УЗИ), стандарт формы карты вызова скорой медицинской помощи для
подразделений скорой медицинской помощи ЛПУ Забайкальского края, стандарт
направления пациентов в поликлиническое отделение ГУЗ КДКБ и в ГУЗ ЧККДЦ.
С целью совершенствования организации
медицинского освидетельствования иностранных граждан и лиц без гражданства на
территории Забайкальского края определен порядок проведения медицинского
освидетельствования данной категории граждан в ЛПУ края. Разработано Положение о
контроле качества медицинской помощи на территории Забайкальского края,
утвержден стандарт ведения истории болезни стационарного и амбулаторного
больного, история болезни для ЛПУ реабилитационной службы. Постоянно проводится
анализ работы с дефектами в лечебно - профилактических учреждениях
Забайкальского края в системе управления качеством медицинской помощи (Приказ
Министерства здравоохранения Забайкальского края от 11.12.2008 года № 421 «О
системе контроля качества оказания медицинской помощи населению в ЛПУ
Забайкальского края»). Начал свою деятельность Межведомственный Экспертный
Совет по проблемам качества оказания медицинской помощи в ЛПУ, проводятся
проверки организации работы по стандартизации и управлению качеством
медицинской помощи населению Забайкальского края по утвержденной схеме, в
которой предусмотрен анализ кадровой структуры, состояние
материально-технической базы медицинских учреждений, значений качественных и
количественных показателей деятельности, качественного оформления медицинской документации,
уровня соответствия медицинской помощи населению имеющимся в краевым и
федеральным стандартам.
Систематическое проведение комплексных проверок
организации медицинской помощи в муниципальных ЛПУ, обсуждение итогов в
коллективах медработников с приглашением представителей администрации районов,
заслушивание результатов работы ЛПУ на заседаниях коллегии Министерства
здравоохранения Забайкальского края привело к тому, что сегодня работа районных
систем здравоохранения переведена на плановую основу, в основной массе
практически все районы ушли от работы на текущую ситуацию и свою работу строят
с акцентом на приоритетные вопросы краевого здравоохранения. Часть служб
районного здравоохранения на местах ежеквартально подвергаются промежуточному
анализу, чего несколько лет назад не было. Итоги заслушиваются на медицинских
советах или аппаратных совещаниях при главных врачах, это позволяет
руководителям здравоохранения районов, в той или иной мере, держать под
контролем ситуацию по объему и качеству оказания медицинской помощи населению.
Разработка и направление во все ЛПУ края новых схем проверки деятельности
служб, в т.ч. по вопросам стандартизации и контролю качества оказания
медицинской помощи населению, существенно облегчает и повышает уровень аналитической
работы на местах. С целью контроля организации той или иной службы в
муниципальном здравоохранении, специалистами краевого областного уровня
проводятся выездные медицинские советы в районном звене здравоохранения. В
адрес главных врачей районов направляются информационные письма по недостаткам
работы той или иной службы, по актуальным проблемам практического
здравоохранения, аналитические записки по итогам работы за определенный период.
Краевые ЛПУ на своих базах проводят областные семинары по актуальным проблемам
практического здравоохранения, выездные межрайонные научно-практические
врачебные конференции. Для проведения краевых мероприятий привлекаются главные
специалисты Министерства здравоохранения, заведующие кафедрами и
преподавательский состав ГОУ ВПО ЧГМА. Проводится серьезная подготовительная
работа. В целом, в районной системе здравоохранения на сегодня отработана
система плановой основы деятельности, выполнение комплексных планов составляет,
в среднем, 92 %.
Критерием качества оказания медицинской помощи,
удовлетворенностью получаемых медицинских услуг являются жалобы от населения.
Как критерий качества, жалобы учитываются при оценке коэффициента
результативности при ранжировании лечебных учреждений. Сохраняется проблема
нарушения этики и деонтологии со стороны со стороны медицинского и
обслуживающего персонала к гражданам, обратившимся за медицинской помощью. Со
стороны Министерства здравоохранения принимаются меры по повышению персональной
ответственности руководителей лечебных учреждений за организацией оказания
населению качественной медицинской помощи. По материалам рассмотрения обращений
граждан, по выявленным недостаткам выносятся дисциплинарные взыскания
медицинским работникам, в том числе руководителям лечебных учреждений. В ЛПУ
края работают комиссии по этике (защите прав потребителя), в которых
рассматриваются обращения как из вышестоящих организаций, так и поступивших на
имя руководителя лечебного учреждения.
Целью настоящей Программы является
совершенствование системы управления качеством в здравоохранении Забайкальского
края. Программа рассчитана на 2009-2011 годы а предполагает решение следующих
задач: отработка единой стратегии непрерывного улучшения качества оказания
медицинской помощи населению Забайкальского края; обеспечение качественной
медицинской помощи на основе применения современных технологий организации и
оказания диагностических, лечебных, реабилитационных и профилактических услуг,
эффективность и безопасность которых подтверждена в соответствии с принципами
доказательной медицины; развитие и совершенствование системы стандартизации и
лицензирования в здравоохранении Забайкальского края; обеспечение внедрения
индикаторов качества в систему контроля за оказанием медицинской помощи
населению края; совершенствование лекарственного обеспечения населения;
осуществление единой кадровой политики; улучшение информатизации
здравоохранения на уровне края.
Жесткие экономические условия вызывают
необходимость внедрения новых форм управления отраслью. На сегодняшний день
необходимо добиться, чтобы результаты деятельности системы здравоохранения и
финансовые затраты на эти цели находились в прямой зависимости. Одной из таких
форм является создание системы управления качеством в здравоохранении. В
Забайкальском крае организации системы контроля качества медицинской помощи
давно уделяется особое внимание. С созданием отдела стандартизации и УКМП
завершилось формирование системы контроля качества оказания медицинской помощи
населению Забайкальского края и в настоящее время система контроля качества
выглядит следующим образом:
СИСТЕМА КОНТРОЛЯ КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ
на территории Забайкальского края
МИНИСТЕРСТВО
ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РФ
2.МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ ЗАБАЙКАЛЬСКОГО
КРАЯ
.Отдел стандартизации и управления качеством
медицинской помощи Министерства здравоохранения Забайкальского края
. Стандартизация 5. Контроль качества
медицинской помощи
.Ранжирование
Протоколы оказания
медицинской помощи
Региональные стандарты
оказания медицинской помощи
.2 Роль среднего медицинского персонала в
обеспечении системы контроля качества оказания медицинской помощи населению
Забайкальского края
С 1999 года в Комитете здравоохранения Читинской
области введена должность консультанта по сестринскому делу. С 1990 года создан
и работает областной Совет медицинских сестер и региональное объединение
средних медицинских работников области, насчитывающая свыше 10 тысяч членов.
Консультант по сестринскому делу В.А.Вишнякова является главным внештатным
специалистом по сестринскому делу Сибирского Федерального округа, членом
Координационного совета по сестринскому делу в Минздравсоцразвития и членом
редакционной коллегии журнала «Сестринское дело».
Специалисты сестринского дела области
участвовали в 3-х международных проектах (Новая сестра для новой России
1990-1995гг, Российско-Шведский 2000-2003г. и Канадско-Российский проект в
системе Минздравсоцразвития и Российской ассоциации сестер. Читинская область
явилась одной из 16 территорий Российской Федерации и одной из Сибирского
Федерального округа, участвующей в реализации проекта.
Основной задачей сестринского дела является
повышение качества оказания медицинской помощи, которая реализуется путем
постоянного повышения профессионального уровня среднего медицинского персонала.
Согласно Российско-Канадского проекта Читинская
область принимала участие в разработке и апробации стандарта выполнения простых
медицинских услуг. В настоящее время всего разработано и утверждено к
исполнению на территории края свыше 450 стандартов простых медицинских услуг по
различным сестринским специальностям.
Важным разделом работы по сестринскому делу
является оценка качества сестринской помощи путем проведения анкетирования
среди пациентов стационара и амбулаторно-поликлинических учреждений г.Читы и
районов области.
Мониторинг результатов анкетирования проводит
Комитет по этике и деонтологии Региональной ассоциации средних медицинских
работников. Оценка качества сестринской помощи в лечебно-профилактических
учреждениях области строится согласно приказа Комитета здравоохранения № 239 от
08.07.2004 «О дальнейшем реформировании сестринского дела в Читинской области»
с проведением ранжирования организации сестринского дела в лечебных учреждениях
области.
Систему управления качеством в здравоохранении,
базирующуюся на стандартизации, медицине основанной на доказательствах и
клинико-экономическом анализе можно трактовать как управление качеством через
достижение оптимальной степени упорядочивания в здравоохранении путем
разработки и установления требований, норм, правил, характеристик условий,
продукции, технологий, работ, услуг, применяемых в здравоохранении, на основе
критического анализа результатов научных исследований с учетом экономической
целесообразности.
.3 Организация системы контроля качества
оказания медицинской помощи в ГУЗ «Краевая больница восстановительного лечения
№ 5».
Переходя к рассмотрению вопроса о формировании
системы обеспечения качества на примере Краевой больницы восстановительного
лечения № 5 (Горняк) в условиях модернизации здравоохранения необходимо
отметить особенности нашего учреждения здравоохранения.
Лечение в КБВЛ № 5 выгодно сочетает санаторно -
курортные методы терапии и стационарное лечение. Основными процедурами
являются: грязе- и бальнеолечение, все виды аппаратной физиотерапии, ЛФК,
дието- ароматерапия. Сущность работы больницы - восстановительная медицина.
Согласно Приказа Минздравсоцразвития от 07.03.2007 г. №156,
восстановительная медицина - система медицинской
деятельности, включающая восстановительное лечение, медицинскую реабилитацию и
оздоровление населения.
Восстановительное лечение - комплекс лечебных
мероприятий, направленный на восстановление функциональных нарушений организма.
Эту группу пациентов представляют больные, имеющие хронические заболевания в фазе
ремиссии.
Медицинская реабилитация - комплекс лечебных
мероприятий, осуществляемый больным и инвалидам и направленный на
восстановление или компенсацию утраченных функций систем и органов.
Оздоровление - комплекс профилактических
медицинских мероприятий, направленных на предупреждение развития заболеваний у
лиц группы риска. К данной группе относятся пациенты, поступающие в КБВЛ № 5 на
оздоровление и отдых, согласно договоров с предприятиями и организациями
забайкальского края. Проводятся так же короткие оздоровительные курсы для
практически здоровых:
Учитывая специфику нашего учреждения, пациенты
вправе рассчитывать на широкий спектр медицинских услуг неизменно высокого
качества, комфортные условия и высокий уровень сервисных услуг, а больница
должна соблюдать баланс целей и интересов в достижении социальной, медицинской
и экономической эффективности лечебного процесса. Следовательно, основными
целями деятельности администрации и персонала были определены:
.Обеспечение качества предоставляемых
медицинских услуг.
.Увеличение объемов и расширение спектра
медицинских услуг.
.Модернизация рабочих процессов, внедрение новых
медицинских и расширение стационарзамещающих технологий, замена старого
медицинского оборудования.
Сформированы основные принципы обеспечения
качества оказания медицинской помощи населению:
.Одинаково высокое для всех пациентов качество
медицинских услуг (независимо от источников финансирования - бюджет, ОМС, ДМС,
средства предприятий и организаций, личные средства граждан).
.Организация внутренней системы организации и
сбыта медицинских услуг, ориентированной на удовлетворение потребностей
пациента и получение прибыли на основе исследования и прогнозирования
потребностей и ассортимента услуг (маркетинг-микст).
.Изучение передового опыта (бенчмаркетинг) в
области реабилитационных методов терапии.
.Обеспечение мотивации персонала к эффективной и
качественной работе.
.Совершенствование ведомственного контроля
качества медицинской помощи как основного вида контрольных мероприятий.
Медицинская организация является живым
организмом. Изменения в одной ее части неизбежно сказываются на
функционировании всей организации. Учитывая тот факт, что любое изменение
ориентировано на развитие и совершенствование, необходимо корректно этими изменениями
управлять. Вместе с тем, перед руководителем больницы и персоналом возникли
вопросы: насколько необходимы эти изменения, к какому результату они приведут и
какие действия нужно осуществлять, чтобы эти изменения в максимально
эффективной форме использовать для своего совершенствования. Следовательно, на
начальном этапе необходимо было провести диагностику существующего состояния
лечебно - диагностического процесса и анализ предлагаемых изменений.
В организации должна действовать система
управления изменениями, которая решает следующие три задачи:
.Выявление потребности в изменениях.
.Определение способов проведения изменений.
.Непосредственное осуществление изменений.
Большинство имеющихся в настоящее время
немногочисленных публикаций, посвященных проведению изменений, носит чисто
теоретический характер. В них содержится немало рассуждений о так называемых
«черных дырах», «слабых звеньях», «зонах наименьшей эффективности», о
распределении ответственности и создании стартовых позиций для проведения изменений.
Но все это относится к заключительной стадии процесса проведения изменений.
Большинство современных организаций пока еще не
осознало потребности в создании комплексных систем управления изменениями.
Эффективное управление изменениями возможно только при условии, что медицинская
организация четко осознает, какие изменения ей требуются. Речь идет не об
изменении штатного расписания, сокращения запасов реактивов и расходных
материалов, повышении уровня удовлетворенности потребителей медицинских услуг
или обучении персонала. Имеется в виду изменение принципиальных основ
деятельности медицинской организации, ключевых факторов, определяющих работу
всей больницы. При этом необходимо установить, какие из этих факторов требуют
изменений и в каком направлении. Это означает, что медицинская организация
должна обладать очень четким видением своих перспектив, позволяющим судить о
тенденциях изменения движущих сил отрасли. Следовательно, медицинская
организация должна обладать отчетливым пониманием природы этих движущих сил и
современных механизмов их действия. Все это помогает точно определить, что
потребуется изменить в будущем. Зная, что требуется изменить, можно приступать
к поиску способов проведения необходимых изменений.
Проведенная на первом этапе в нашей больнице
самооценка выявила ряд недоработок и проблемных зон (низкая эффективность
работы приемного покоя, отсутствие систематического определения
удовлетворенности пациентов качеством полученной медицинской помощи, наличие
очередей в водогрязелечебнице), но в тоже время показала, что в КБВЛ №5
эффективно функционирует система контроля качества с осуществлением оценки
предоставленных услуг, проведением корректирующих и предупреждающих
мероприятий. По результатам самооценки был разработан комплексный план.
На следующем этапе управление было построено
так, чтобы всемерное обеспечение высокого качества превратилось в образ жизни
всех медицинских работников, стало их естественной и повседневной заботой.
Обеспечение высокого качества медицинской помощи необходимо как средство
решения актуальных проблем управления, то есть достижения финансовых
показателей, снижение издержек, уменьшение числа производственных конфликтов,
решение проблем удовлетворенности пациентов и т.п.
Согласно «Научных основ…» качество медицинской
помощи может быть определено как выполнение профессиональных медицинских
стандартов и соответствие оказанной медицинской помощи ожиданиям пациента.
Различают несколько характеристик качества,
которые рассматриваются в свете отдельного учреждения здравоохранения:
профессиональная компетенция;
доступность;
результативность;
межличностные взаимоотношения;
эффективность;
непрерывность;
безопасность;
удобство.
Профессиональная компетенция: Здравоохранение
относится к одной из самых наукоемких отраслей. Появление новых знаний в
области диагностики, лечения, профилактики заболеваний, новых лекарственных
препаратов и оборудования ставит перед медработниками задачу управления этими
знаниями. Необходимость использования такого подхода к управлению определяется
не только изобилием большого количества новой информации, но и необходимостью
рационального ее применения. Большое значение при этом имеет профессионализм
сотрудников.
Основные стратегии технологического развития
реабилитационной помощи состоят в освоении всех усложняющихся методов лечения,
использовании новой технологии, а отсюда и затратами на подготовку
специалистов.
В лечебно-диагностическом процессе центральная
роль принадлежит врачу. Врачи могут и должны принять на себя всю полноту
ответственности практически за все, что происходит с пациентом. Тем не менее,
уже нельзя сказать, что самые важные процессы при лечении пациента происходят в
основном, при личном взаимодействии конкретного пациента с конкретным врачом.
Почти всякий курс лечения требует четкого, основанного на взаимном уважении и
доверии сотрудничества медработников самого разного профиля, т.е. большинство
процессов многофункциональны. Чтобы такой процесс максимально работал, взаимная
ответственность участников должно быть четко сформулирована. Однако ведущая
роль все же принадлежит врачу, его профессионализм во многом определяет
результат. Поэтому мы уделяем очень большое внимание профессиональной
подготовке врачей. О высоком профессионализме врачей позволяет судить тот факт,
что из 16 врачей квалификационные категории имеют 70 %.
В настоящее время знания относятся к
нематериальным активам, представляющим большую ценность. Сегодня в нашей
больнице стала актуальной проблема, когда знания, оставаясь личным опытом
людей, выполняющих определенную работу, оказываются потерянными, когда их
хранитель по тем или иным причинам покидает нашу больницу. Дабы избежать таких
потерь, в больнице формируются Программы лечения, а затем стандарты проведения
курса восстановительного лечения, основу их составляют коллективный опыт и
«неявные» знания медицинских работников.
Профессионализм медицинских сестер формируется
по мере внедрения сестринского процесса. Так палатные медицинские сестры во
время дежурств самостоятельно выставляют сестринский диагноз, оказывают помощь.
Если медсестра имеет высокую квалификацию, знает
больных, их диагнозы и проблемы, понимает смысл врачебных назначений, работает
в обустроенных помещениях на современном оборудовании и пользуется хорошими
инструментами и материалами; если она строго соблюдает сестринские технологии;
если результаты ее труда удовлетворяют врачей, пациентов и ее коллег -
деятельность этой сестры можно оценить высоко. Поэтому 30 наших медсестер 78 %
имеют квалификационную категорию.
О высоком профессионализме наших работников можно
судить и по тому, что за последние три года было внедрено много новых
медицинских технологий, среди них галево - солевая дорожка в бассейне,
применение электрофореза карипаима и солей мертвого моря при лечении бесплодия.
Доступность: На уровне нашей больницы
доступность медицинской помощи представляется возможность любому пациенту
получить полный курс лечения по его заболеванию и все процедуры к которым нет
противопоказаний. Объем лечения равен для всех пациентов, независимо от
источника финансирования их лечения.
Результативность: Результативность является
очень важной характеристикой качества «Позитивный результат деятельности
стационарного учреждения… должен отражать непосредственно личностный параметр -
изменение в состоянии здоровья человека до такой степени, когда пациент может
быть передан на другой этап медицинской помощи или возвращен обществу для
выполнения своих функций». Именно личностный характер результата, а не факт
предоставления медицинских услуг является результатом работы учреждения. Виды и
объемы услуг составляют только ее содержание.
В нашей больнице лечение пациента строится по
принципу лечить «не болезнь, а больного». При поступлении на каждого больного
составляется индивидуальная программа реабилитации (курс лечения). В случае
несогласия, пациент имеет возможность обратиться к заведующему отделением,
заместителю главного врача по лечебной работе или другому консультанту. При
согласии, степень достижения планируемого результата становится единой задачей
для пациента и персонала, а также учитывается при определении эффективности его
пребывания в больнице.
Межличностные взаимоотношения: Эта
характеристика относится к взаимоотношениям между медперсоналом и пациентами и
между медработниками. Пациент - это, прежде всего, человек принимающий решения
и формирующий свои привязанности на основе эмоций. Эмоциональный контакт всегда
глубже и способен играть более важную роль в формировании взаимоотношений с
медработниками.
Чем больше персонал больницы ориентирован на
эмоциональное состояние пациента, чем больше учитывается его личностные
потребности, тем на лучший результат лечения можно рассчитывать. Это с одной
стороны. С другой стороны, такая ориентированность персонала способствует
созданию своей корпоративной культуры обслуживания.
Очень важно стремление совершенствовать
внутреннюю культуру, чтобы работники испытывали гордость и радость от того, что
они делают, осознавали важность сотрудничества, а это приводит к улучшению
обслуживания пациентов, хорошему настроению и «преображению» коллектива.
Эффективность: Здравоохранение сегодня остается
социальным по своей сути, однако в него все более интенсивно входят понятия
экономической эффективности и целью экономического управления здравоохранения
стало повышение внутренней эффективности плохо финансируемого медицинского
учреждения. Прежде всего, пришлось решать вопросы оптимизации снабженческой
деятельности, коммунальных услуг и введения формулярной системы лекарственных
средств. Эффективное здравоохранение обеспечивает оптимальную, а не максимальную
медицинскую помощь, поэтому усилен контроль за выполнением стандартов лечения,
сформулирована принципиальная позиция предоставления разнообразных, адекватных
состоянию здоровья пациентов медицинских услуг, обеспечение их высокого
качественного уровня при рациональном использовании ресурсов. С этой же целью
были созданы тендерные комиссии, комиссия по приобретению (распределяющая
первоочередность приобретения оборудования, материально-технических средств).
Непрерывность: Учреждение здравоохранения - это
сложная организация, работа которой зависит от взаимоотношений между врачами,
медицинскими сестрами, другим персоналом; функционирования современных приборов
и оборудования, фармацевтических продуктов и т.д. Очень часто дефекты возникают
не в какой-то одной функциональной области, а на границе (стыке) различных
функций. В здравоохранении медицинский персонал и организационные схемы
деятельности медицинского персонала, в основном, привязаны к строго
определенным функциональным подразделениям или профессиональным службам. В
результате все недовольны друг другом: врачи - средним медицинским персоналом,
медицинские сестры - младшим медицинским персоналом и т.д.
В такой обстановке очень трудно увидеть процесс
работы как единое целое: к примеру, так, как это видится пациенту.
За счет простого анализа функций и задач,
возложенных на каждое подразделение больницы, удалось значительно сократить
время, затрачиваемое пациентом на обследование, что позволило начинать лечение
с первого дня и в конечном итоге сокращать время пребывания больного на койке,
оптимизировать работу регистратуры и лаборатории.
Безопасность: В свете того, что безопасность
означает сведение к минимуму опасности для пациентов, мы добились того, что на
протяжении всего срока функционирования больницы не было случаев
внутрибольничных инфекций. В КБВЛ № 5 используются одноразовые простыни,
бахилы, шапочки, применяются новейшие дезинфекционные средства. Постоянно
большое внимание уделяется охране труда персонала и технике безопасности.
Удобство: Главной своей задачей мы считаем
удовлетворение потребностей и желания пациентов. Для наилучшего решения этой
задачи мы использовали маркетинговый комплекс (маркетинг-микс). Он включает
продукт (Product), цену (Price), продвижение (Promotion) и место (дистрибьюция)
(Place). Перечисленные элементы известны под названием «четыре Р». Продуктом
являются медицинские услуги. Цена - инструмент коммерческой политики. Место
продажи (дистрибьюции) медицинских услуг - ГУЗ "КБВЛ № 5".
Первое, что видит пациент, входя в больницу-
холл, приемное отделение. Персонал постарался взглянуть на них глазами
пациента. Поэтому в больнице такой красивый центральный холл, в приемном покое
сделали ремонт, поставили светлую мебель, удобные кресла, красивые цветы. Место
приема больных построили по принципу «открытой приемной» и «чистого стола».
Действует громкая связь.
Другая часть больницы - это помещения, где
происходит лечение. Необходимо помнить о комфорте пациентов при оформлении
лечебных кабинетов. С этой целью была проведена реконструкция водолечебницы,
грязелечебницы, зала ЛФК, физиотерапевтического кабинета, переоборудованы
кабинеты массажа, ординаторская, выделено помещением под конференц-зал. Очень
важный фактор - общий дизайн больницы. Были выбраны цвета, оказывающие
успокаивающее воздействие, в едином стиле проводится оформление стендов,
указателей, табличек. Почти все палаты 2-3-х местные, практически не
прекращаются работы по повышению комфортности палат: устанавливаются
пластиковые окна, оптимизируется система бытовых коммуникаций, обновляется
мебель и т.д.).
Немаловажным является внешний вид медицинского
персонала: принята общая форма одежды, в т.ч. для работников хозяйственных
служб, все работники носят бейджики с указанием фамилии, имени, отчества.
Важным элементом маркетинга является продвижение
медицинских услуг. С этой целью начали проводить широкую рекламную акцию
(рекламные баннеры, плакаты, буклеты, реклама в средствах массовой информации).
Больница - производитель медицинских услуг, с
одной стороны, и элемент рыночной инфраструктуры, где реализуется и
потребляется медицинская помощь, с другой стороны. Сокращение финансирования,
контроль расходов со стороны страховых компаний, внедрение этических стандартов
в медицине привели к тому, что требуются новые инвестиции. Поэтому лечебное
учреждение ищет пути получения прибыли, которая напрямую зависит от качества
лечения. В таких условиях больница заинтересована в привлечении дополнительных
пациентов, что предполагает как предложение высококачественных услуг, работу
высококвалифицированного персонала, так и формировании положительного
корпоративного имиджа.
Существует важная связь между показателями
конечных результатов и удовлетворенностью пациентов. Показатели улучшения
самочувствия и удовлетворенности пациентов - суть результата труда, а так как
больница заинтересована в улучшении своей работы, то не обойтись без
систематического контроля ее результатов. Самое распространенное слово в
лексиконе управления качеством это именно «контроль». Контроль призван
обеспечивать предсказуемость, надежность работы всей системы, снижение
отклонений. Он подразумевает измерение качества медицинских услуг, их
стандартизацию, единообразие. Клинические стандарты, или протоколы, определяют
клинические процессы, которые должны быть выполнены. Протоколы - это
«систематически разработанные положения, имеющие целью помочь медицинскому
работнику и пациенту принять правильное решение относительно оказываемой помощи
в определенных клинических ситуациях».
В нашей больнице в составлении протоколов
приняли участие практически все врачи, т.к. они лучше чем кто либо знают
возможности больницы. Составленные протоколы постоянно пересматриваются в связи
с внедрением в практику различных новых медицинских технологий. Очень многое
зависит от того, насколько хорошо удается совместить то, что на первый взгляд
кажется взаимоисключающим - свободу врача в выборе метода лечения и контроль по
соблюдению стандартов.
Совершенствование экспертизы и контроля качества
медицинской помощи осуществляется с помощью трехуровнего внутриведомственного
контроля. Этот вид контроля наиболее приближен к исполнителям медицинских
услуг, он позволяет оперативно решать следующие задачи:
поиск ошибок в работе каждого врача;
определение путей исключения ошибок;
поддержание лечебного процесса на должностном
уровне;
контроль за рациональным использованием
ресурсов;
совершенствование экспертной карты, как
объективного материала для аналитической работы и принятия управленческих
решений.
Сформировано положение о ведомственном контроле
качества оказания медицинской помощи в ГУЗ «КБВЛ № 5» в котором четко
определены три уровня контроля и распределены функции медицинских работников.
уровень контроля - самоконтроль лечащего врача, который проводит самоконтроль
всех законченных случаев и заведующий отделением.
В нашей больнице небольшие врачебные штаты,
поэтому вновь поступившего больного заведующий отделением осматривает в первые
2-3 дня, при этом оценивает качество сбора информации о пациенте, правильность
установленного диагноза, данные ЭКГ, после чего оценивает правильность выбора
методов лечения.
При выявлении ошибок вносит соответствующие
коррективы в план ведения больного. В последующем заведующий отделением
контролирует ведение больного во время еженедельных обходов.
При выписке больного заведующий отделением
проводит экспертизу медицинской помощи по истории болезни каждого выписанного
больного в соответствии с утвержденными стандартами, а именно:
оценивает выполнение диагностических
мероприятий, постановку диагноза, проведение лечебных мероприятий,
устанавливает факт достижения запланированного
результата относительно стандартов, оформление медицинской документации.
Проводя экспертизу, заведующий отделением
фиксирует дефекты и недостатки в работе врача и определяет УКЛ лечения.
Практически баллы снижаются за недостаточно
качественное оформление документации, реже за недостаточно полно собранный
анамнез и краткость, малоинформативность дневников.
Нередко определяется избыточное назначение
физиотерапевтических процедур. Когда врачи нередко учитывают в большей мере
просьбу больного.
Заведующий отделением анализирует работу каждого
врача за определенный промежуток времени, выявляет дефекты и принимает меры к
их устранению, рассчитывает коэффициент качества отделения.
Кроме того, заведующий отделением ежемесячно
определяет коэффициент результативности - отношение количества больных, при
лечении которых достигнут запланированный медицинский результат к общему
количеству пролеченных больных.
Каждый пациент при поступлении в ГУЗ «КБВЛ № 5»
в течение первых трех дней осматривается врачом восстановительной медицины с
целью проведения контрольных мероприятий и определения дальнейшей тактики
ведения больного.уровень контроля качества медицинской помощи осуществляет
заместитель главного врача по медицинской части.
Заместитель главного врача по медицинской части
осуществляет выборочный, текущий, а также по законченным случаям контроль
качества медицинской деятельности.
Экспертиза проводится в соответствии с
методикой, предусматривающей оценку отдельных лечебно-диагностических
мероприятий по блокам, также с расчетом УКЛ.
Проводя экспертизу, заместитель главного врача
по медицинской части фиксирует дефекты и недостатки в работе врача и определяет
коэффициент качества (КК), результаты заносит в журнал «Экспертная оценка
качества помощи».
Все эти данные ежеквартально анализируются и
сводятся в таблицу по отделениям.
Проведение этих мероприятий позволили за
последние 3 года добиться полного сбора анамнеза, значительно сократить число
необоснованных назначений процедур. Кроме того, повторение врачом одних и тех
же ошибок на протяжении какого- то времени заставляет самого врача обратить на
это вниманиеуровень - оценка качества лечения на уровне лечебно-контрольной
комиссии. Ежемесячно проводится выборочная экспертная проверка качества
медицинской помощи в отделениях и каждого врача в отделении.
При проведении экспертизы качества
лечебно-диагностического процесса, проводится оценка выполняемых медицинских
технологий по таким категориям, как: результативность, адекватность,
своевременность, обоснованность в медицинской документации, соответствие
необходимого объема, преемственность, назначение консультаций и др.
Так же проводится экспертиза качества
(эффективность) медицинской помощи. При проведении этой экспертизы устанавливаются
причинно-следственные связи процесса лечения и результатов, оценка деятельности
врача, оценка использования затрат, оценка удовлетворенности пациентов, оценка
степени риска проведенных технологий.
Основное направление работы ГУЗ КБВЛ №5 -
восстановительное лечение, поэтому организация работы несколько отличается от
других лечебных учреждений. Больные поступают по направлениям, в которых
указаны результаты клинических анализов и дополнительных инструментальных
методов исследования, даты поступления и заключения ВК ЛПУ, направившего
пациента на реабилитацию с листком нетрудоспособности. Поэтому при проведении
контроля качества медицинской помощи больницы не оцениваются такие показатели,
как сроки госпитализации, повторные госпитализации, уровень обследования,
преемственность оказания медицинской помощи.
Также не оцениваются такие показатели, как отказ
в госпитализации из-за отсутствия мест и по причине отсутствия показаний, т.к.
поток поступающих на госпитализацию мы планируем сами; не рассчитываем показатель
летальности т.к. у нас ее нет. Потерял актуальность и такой показатель, как
случаи внутрибольничных инфекций т.к. они практически не возникают в больнице.
Наиболее приемлемым для нашей больницы является
такой показатель, как коэффициент результативности: % больных, выписанных с
достижением ожидаемого по стандарту результата.
В больнице имеется ответственное лицо за
осуществление контроля качества оказания медицинской помощи населению, в
обязанности которого входит и работа с дефектами медицинской помощи, на
больных, прибывших с противопоказаниями заполняется дефектурная карта и
направляется в ЛПУ, допустившее дефект и в отдел стандартизации и управления
качеством медицинской помощи министерства здравоохранения Забайкальского края.
Оформляется дефектурный журнал с учетом отрывных талонов, полученных в ответ на
дефектурную карту с перечнем принятых мер по устранению допущенного дефекта.
Из-за специфики работы больницы не учитывается
процент расхождения догоспитального и клинического диагнозов, т.к. направительные
диагнозы более чем в половине случаев не соответствуют жалобам и клиническому
состоянию пациентов (наиболее часто больные поступают с диагнозом:
«Распространенный остеохондроз»). Больница не оказывает экстренную помощь, в
связи с этим отпадает необходимость рассчитывать сроки поступления в стационар
от начала заболевания по экстренным показаниям, % необоснованно
госпитализированных и т.п.
В ЛПУ реабилитационной службы пациенты поступают
на долечивание после стационарного или амбулаторного обследования и лечения с
установленным клиническим диагнозом. Требования же к организации лечебного
процесса, штатным нормативам, санитарно - эпидемиологическому режиму при
отсутствии нормативной документации по восстановительному лечению оставались
общеузаконенными (для общебольничной сети), несмотря на то, что сроки лечения и
методы терапии значительно отличаются от применяемых в соматических
стационарах.
Это касалось и ведения медицинской документации
(Приказ Комитета здравоохранения Администрации Читинской области от
04.07.2000г. № 225 «Об утверждении стандарта истории болезни стационарных и
амбулаторных больных»).
В связи с усилением контроля за качеством
оказания медицинской помощи назревала необходимость разработки формализованной
истории болезни для восстановительного лечения. Министерством здравоохранения
Забайкальского края издан приказ от 03.02.2009 года № 154 «Об утверждении
стандарта ведения истории болезни стационарного больного и стандарта ведения
медицинской карты амбулаторного больного для реабилитационной службы».
В стандарт истории болезни:
введены понятия: реабилитационный анамнез,
реабилитационный прогноз и реабилитационный потенциал;
разработана схема программы восстановительного
лечения больного;
сформирована карта эффективности реабилитации
пациента.
Реабилитационный потенциал может быть: высоким,
средним, низким и состоять из следующих факторов:
.функционального фактора, характеризующегося
соотношением степени нарушения функции и состояния компенсаторных механизмов у
реабилитируемого; исследуется физиологическими методами;
.психологического фактора, включающего
ценностные ориентации, задатки и склонности, нереализованные у
реабилитируемого;
.профессионального фактора, определяющегося
состоянием трудоспособности и включающего уровень образования, профессиональную
подготовку, квалификацию, условия труда на рабочем месте, степень адаптации к
профессиональному труду;
.социального фактора, обусловленного
совокупностью социальных связей личности, наличием семьи, иждивенцев, условиями
быта, а также характером отношения общества к больным и инвалидам.
Соотношение этих факторов характеризует
специфику реабилитационной программы в различных группах больных и является
основой формирования различных реабилитационных программ и маршрутов.
Реабилитационная программа состоит из
реабилитационного прогноза (благоприятного, относительно благоприятного,
неблагоприятного), реабилитационного потенциала, включает в себя медицинский,
физический, психологический и социально- трудовой моменты, содержит выводы об уровне
и эффективности реабилитации на основании анализа карт эффективности
восстановительного лечения, которые составлены по нозологическим формам и
подведены под единую бальную систему оценки.
Учитывая особенности реабилитационной службы в
целом, в стандарте истории болезни сокращен анамнез жизни, он частично заменен
реабилитационным анамнезом, убрано обоснование диагноза, т.к. пациенты
поступают в ЛПУ службы восстановительной медицины полностью обследованные с
установленным клиническим диагнозом.
В связи с разработкой истории болезни
реабилитационного больного решен вопрос со страховыми медицинскими
организациями о замене блока лабораторных и инструментальных исследований в
экспертных картах оценки деятельности ЛПУ при проведении вневедомственного
контроля на анализ выполнения программы реабилитации и изменена система
коэффициентов для службы восстановительного лечения.
Что касается ведения истории болезни, то в новом
стандарте предусмотрено уменьшение кратности записей соматических дневников
наблюдения за пациентами (до 2х раз в неделю), большее внимание уделено
описанию специфических методов физической реабилитации и ответной реакции
организма пациента на их применении, подробное описание физиотерапевтических
методов лечения в листах назначения.
Исключен этапный эпикриз, учитывая, что средние
сроки лечения в больницах реабилитационной службы составляют 14 - 16 дней, а в
выписном эпикризе обращено особое внимание на выполнение программы
восстановительного лечения, результатом реализации которой является полная или
частичная компенсация ограничения жизнедеятельности.
Кроме того, формализованная история болезни
может служить для объективной оценки качества оказания медицинской помощи и
служить отправным моментом в использовании схемы проверки качества лечения в
ЛПУ реабилитационной службы края.
Так как, в основе деятельности реабилитационных
лечебно - профилактических учреждений лежит преимущественное использование
немедикаментозных лечебных физических факторов (естественных, природных:
лечебная грязь, вода; и искусственных, преформированных: аппаратных,
физиотерапевтических), а восстановительное лечение является заключительным
этапом оказания медицинской помощи пациентам, направленным из соматического
стационара или поликлиники после ликвидации острых состояний или обострений
хронических заболеваний, имеются особенности в определении показателей
эффективности деятельности учреждений здравоохранении данного профиля.
Определена Модель конечных результатов - это
набор показателей: результативности (нормативные показатели, к которым
необходимо стремиться) и дефектов (в норме быть не должно).
Ввиду отсутствия прикрепленного населения у КБВЛ
№ 5 был выделен небольшой перечень показателей.
С целью оценки определен ранг каждого норматива
по степени его значимости для организации лечебного процесса: от 1 (единицы) -
(% повторных госпитализаций для проведения противорецидивного лечения) до 9 -
ти - 10 - ти (эффективность лечения и применение основных немедикаментозных
методов терапии).
Каждый показатель имеет тенденцию либо к
увеличению: развитие стационарзамещающих технологий (число дней в стационаре
дневного пребывания), оборот и работа койки; либо к снижению (больничная
летальность).
За единицу отклонения принято условно взятое
значение в зависимости от значимости оцениваемого показателя (максимальное для
основных методов лечения и эффективности проведенной терапии).
Для определения эффективности реабилитации по
отдельным профилям нами разработаны индивидуальные карты оценки
восстановительного лечения.
При анализе конечных результатов оценка каждого
фактического результата проводится по формуле:
Ранг - (норматив - факт) х условное отклонение.
Коэффициент достижения результатов в целом:
КДР = сумма оценок результативности - сумма
оценок дефектов
сумма нормативных оценок (рангов).
В переводе на 10-бальную систему рангов - КДР х
10.
Модель конечных результатов:
является эффективным способом оценки качества
оказания медицинской помощи населению в каждом стационарном ЛПУ
реабилитационной службы.
набор однотипных показателей результативности и
дефектов дает возможность провести анализ деятельности службы в целом.
при анализе показателей результативности имеется
возможность определения условий повышения эффективности оказания медицинской
помощи пациентам на этапе восстановительного лечения.
|
Показатель
|
Норма
тив Стан дарт
|
Факт
|
Оценка
в баллах
|
Оценка
факта
|
|
|
|
Оценка
норматива (ранг)
|
+/-
|
Условное
отклонение
|
|
|
Показатели
результативности:
|
|
Штаты.
Кадры:
|
|
Укомплектованность:
должностями физическими лицами удельный вес совместительства
|
100
90 1.2
|
|
8
8 8
|
+
|
0.1
|
|
|
Удельный
вес аттестованных врачей среднего медицинского персонала
|
80
70
|
|
5
5
|
+
|
0.1
|
|
|
Удельный
вес врачей с квалификационными категориями высшая первая вторая Молодые
специалисты
|
40 30 20 10
|
|
4 4 4 4
|
+
|
0.1
|
|
|
Стационарная
помощь:
|
|
Работа
койки
|
320
|
|
6
|
+
|
0.2
|
|
|
Средний
срок пребывания больного на койке
|
21
|
|
9
|
_
|
0.2
|
16.0
|
|
9
|
+
|
0.2
|
|
|
Больничная
летальность
|
0.01
|
|
10
|
-
|
0.2
|
|
|
%
повторных госпитализаций
|
1.5
|
|
1
|
-
|
0.2
|
|
|
Число
дней в стационаре дневного пребывания
|
600
|
|
10
|
+
|
0.2
|
|
|
Применение
немедикаментозных методов лечения: нагрузка в смену 1 м/с ФТО нагрузка в
смену 1 м/с грязелечебницы нагрузка в смену 1 м/с по массажу нагрузка в смену
1 инстр. ЛФК нагрузка в смену 1 врача ИРТ
|
48 45 35 33 39
|
|
9 9 9 9 9
|
+
|
1.0
|
|
|
Рациональное
использование аппаратуры
|
100
|
|
9
|
+
|
1.0
|
|
|
Эффективность
лечения:
|
|
Значительное
улучшение улучшение без перемен ухудшение
|
15
75 20 0
|
|
10
10 10 10
|
+
+ - -
|
0.5
0.5 0.5 0.5
|
|
|
Показатели
дефектов:
|
|
Внутрибольничные
инфекции
|
0
|
|
10
|
-
|
1.0
|
|
|
Профессиональные
заболевания
|
0
|
|
5
|
-
|
0.5
|
|
|
Производственный
травматизм
|
0
|
|
5
|
-
|
0.5
|
|
|
Наличие
обоснованных жалоб
|
0
|
|
10
|
-
|
1.0
|
|
|
|
|
|
|
|
|
|
Неформальный подход представил возможность
оценить лечебно-диагностический процесс следующим образом: ввести итоговую
интегральную оценку качества лечения пациентов по отдельно взятым врачам,
клиническим отделениям и больницы в целом; обозначить блоки экспертной карты с
наибольшим количеством замечаний; обозначить проблемы лечебно-диагностического
процесса; определить, насколько качество зависит от деятельности врача;
постоянно совершенствовать организацию непрерывного управления качеством;
принять ряд управленческих решений с клиническим и экономическим эффектом;
оказывать влияние на ряд показателей деятельности отделений.
Усиление позиций ведомственного контроля
качества расширяет возможности руководства больницы влиять на качество
оказываемой медицинской помощи, что в конечном итоге позволит оказывать
пациентам экономически эффективную медицинскую помощь оптимального объема и
качества, повысит конкурентоспособность больницы.
Процесс повышения качества медицинских услуг
совершенствуется. В настоящее время выглядит следующим образом (соответственно
циклу Шухарта):
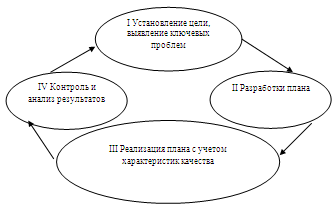
Улучшение качества - достижение или процесс
достижения нового уровня качества медицинской помощи, который превосходит
предыдущие уровни качества. Сегодня мы достигли определенных результатов и
следуя обращению Деминга, мы ставим новые цели и составляем новые планы «Когда
ваша продукция выходит на реальный рынок, после того, как вы исследуете,
насколько она полезна людям, и что думают о ней, вы перепроектируете ее.
Управление качеством продукции не имеют предела» (Деминг).
3. СИСТЕМА СТАНДАРТИЗАЦИИ В ЗДРАВОХРАНЕНИИ
.1 Основные цели, задачи, принципы и организация
стандартизации в здравоохранении. Объекты стандартизации в сфере медицинских
услуг. Основные направления стандартизации и структура системы нормативных
документов
Целью стандартизации в здравоохранении является
повышение качества профилактических и лечебно-диагностических мероприятий,
решение задач сохранения и улучшения здоровья населения.
Основными задачами в области стандартизации в
здравоохранении являются:
)нормативное обеспечение реализации законов в
области охраны здоровья граждан и Концепции развития здравоохранения и
медицинской науки в Российской Федерации;
)создание единой системы оценки показателей
качества и экономических характеристик медицинских услуг, установление научно
обоснованных требований к их номенклатуре, объему и качеству, обеспечение
взаимодействия между субъектами, участвующими в оказании медицинской помощи;
)установление требований к условиям оказания
медицинской помощи, эффективности, безопасности, совместимости и
взаимозаменяемости процессов, оборудования, инструментов, материалов,
медикаментов и других компонентов, применяемых в здравоохранении;
)нормативное обеспечение метрологического
контроля;
)установление единых требований к лицензированию
и аккредитации медицинских учреждений, подготовке, аттестации и сертификации
специалистов;
)нормативное обеспечение сертификации и оценки
качества медицинских услуг;
)создание и обеспечение в установленном порядке
надзора и контроля за соблюдением требований нормативных документов:
)содействие обеспечению национальной
безопасности страны.
Основными принципами стандартизации в
здравоохранении являются:
)единый порядок разработки, согласования,
принятия и введения в действие нормативных документов, надзора и контроля за
соблюдением требований нормативных документов по стандартизации (принцип
единообразия);
)социальная, научная и экономическая
целесообразность разработки и применения нормативных документов в практической
деятельности (принцип значимости);
)соответствие требований законодательству
Российской Федерации, международным нормативным документам и современным
достижениям науки (принцип актуальности);
)согласование предъявляемых к объектам
стандартизации требований между собой (принцип комплексности);
)обеспечение возможности контроля заданных в
нормативных документах требований объективными методами (принцип
проверяемости);
)взаимное стремление всех субъектов к достижению
согласия при разработке и введении в действие нормативных документов системы
стандартизации (принцип согласия).
Основными объектами стандартизации в
здравоохранении являются:
.Типовые процессы (процедуры) по оказанию
медицинских услуг (основные целевые процессы - диагностические,
профилактические, лечебные и реабилитационные; инфраструктурные
общефункциональные процессы - организация управления, различные вспомогательные
работы по обеспечению выполнения целевых лечебных процедур, процессы
медицинского образования, воспитания, просвещения и агитации).
.Медицинская информация (исходная медицинская
информация, в том числе субъективная симптоматическая информация; текущая
медицинская информация, в том числе объективная резюмирующая диагностическая
медицинская информация, полученная с применением инструментальных средств;
информация по пропаганде медицинских услуг и здорового образа жизни).
.Медицинские средства (лекарства, биопрепараты,
расходные вспомогательные медицинские материалы).
.Медицинская техника (медицинское оборудование,
приборы и аппараты; медицинские инструменты и принадлежности; специальный
медицинский транспорт).
.Здания и сооружения (здания поликлиник,
больниц, стационарных и мобильных госпиталей; воздухоочистительные системы и
др.).
.Типовые процессы организации связей сторон,
взаимодействующих в сфере оказания медицинских услуг и медицинского страхования
(связь между пациентами и медработниками; пациентами и страховыми компаниями;
медицинскими учреждениями и страховыми компаниями).
Однако, как видно из данной классификации,
разработанной представителями Госстандарта РФ, процессы медицинского
образования и просвещения затерялись среди «инфраструктурных общефункциональных
процессов», а медицинская информация, как таковая, понимается прежде всего как
то, что должно отражаться в отчетной медицинской документации.
Стандарт в информации - это улучшение понимания
и восприятия, весь процесс образования, включая разработку методических
документов и учебных программ, преемственность в передаче опыта и его грамотное
обобщение, аккредитация и аттестация и т. п. Учитывая это, именно создание
единого информационного языка может стать законным приоритетом всего процесса
стандартизации в здравоохранении.
За последние двадцать лет было разработано
несколько крайне важных международных стандартов в области медицины и
фармации.(Good Clinical Practice - Требования к клинической практике) - унифицированный
стандарт проведения клинических исследований. (Good Laboratory Practice -
Требования к лабораторной практике) - унифицированный стандарт по проведению
лабораторных исследований. (Good Manufacturing Practice - Требования к
качественному производству) - унифицированный стандарт производства
лекарственных средств.
Все эти документы нацелены на решение глобальных
проблем международной унификации - стандартизации сведений, имеющих
приоритетное значение для всемирного здравоохранения. Вместе с тем вопросы
надежной унификации принципов разработки и внедрения самой информации до сих
пор не защищены.
Составляя стандарт, ни один эксперт, даже самый
квалифицированный и знающий, не может быть до конца объективен.
Существует несколько принципов установления стандартов:
) законом, постановлением или указом
правительства;
) прецедентом, установленным в ходе судебного
разбирательства;
) как результат всеобщего одобрения вследствие
длительной истории использования или признания;
) как итог соглашения заинтересованных сторон
(например, специалистов, производителей).
По мнению А. Донабедиана, стандарты представляют
собой или то, что ведущие эксперты, представляющие наиболее весомые научные
доказательства, сочли наиболее приемлемой практикой, или производное от усредненного
опыта врачей данного сообщества.
В идеале информационный стандарт должен
устанавливаться, как итог соглашения заинтересованных сторон (специалистов и
государственных служб) и закрепляться административными решениями (приказами и
постановлениями правительства). К сожалению, приходится констатировать, что в
отдельных случаях имеет место практика создания «стандартов» административными
решениями без привлечения и участия широких кругов профессионального
сообщества, и к тому же без учета социоэкономических аспектов применения
заложенных в стандарт требований.
Успешное введение в практику национальных
информационных документов возможно, если определено его место в практике и если
сам документ отвечает самым высоким требованиям.
Создание единой системы стандартизации в
здравоохранении направлено на совершенствование управления отраслью,
обеспечение ее целостности за счет единых подходов к планированию,
нормированию, лицензированию и сертификации, на повышение качества медицинской
помощи, рациональное использование кадровых и материальных ресурсов,
оптимизацию лечебно-диагностического процесса, интеграцию отечественного
здравоохранения в мировую медицинскую практику.
Основные положения стандартизации в
здравоохранении разработаны на основе норм, установленных законами:
."Основы законодательства Российской
федерации об охране здоровья граждан";
."О медицинском страховании граждан в
Российской Федерации";
."О защите прав потребителей":
."О стандартизации";
."О сертификации продукции и услуг";
."Об обеспечении единства измерений",
а также принципов, правил и требований,
установленных в стандартах Государственной системы стандартизации Российской
федерации (ГОСТ Р 1.0-92, ГОСТ Р 1.2-92, ГОСТ Р 1.4-93, ГОСТ Р 1.5-92),
практического опыта отечественной и международной стандартизации, с учетом
Концепции развития здравоохранения и медицинской науки в Российской Федерации и
специфики отрасли.
Организация системы стандартизации в
здравоохранении предполагает решение как организационно-технических задач, так
и задач нормативного обеспечения.
В результате решения организационно-технических
задач должна быть создана отраслевая служба стандартизации, обеспечивающая
организацию разработки, согласования, принятия и введения в действие
нормативных документов, контроля за выполнением их требований.
В результате решения задач нормативного
обеспечения, должна быть сформирована система нормативных документов по
стандартизации в здравоохранении.
Создание системы включает выбор объектов
стандартизации, разработку ее структуры и комплекса нормативных документов.
Система будет развиваться на основе общей
классификационной структуры объектов стандартизации с определением категорий и
видов конкретных групп или отдельных нормативных документов по стандартизации
на этапах планирования, разработки, согласования и утверждения.
Каждая классификационная группа системы включает
в себя набор нормативных документов, объединенных общими классификационными
признаками и функциональным назначением:
стандартов различных категорий (государственные,
отраслевые, ассоциаций, объединений, обществ, медицинских учреждений);
классификаторов;
руководящих документов;
правил и норм;
рекомендаций.
Основными направлениями стандартизации,
обеспечивающими реализацию положений Концепции развития здравоохранения и
медицинской науки в Российской Федерации, являются:
стандартизация медицинских услуг;
стандартизация лекарственного обеспечения;
регламентация требований к условиям оказания
медицинской помощи;
стандартизация профессиональной деятельности;
стандартизация информационного обеспечения.
Наиболее важным и сложным объектом
стандартизации являются медицинские услуги. Необходимость стандартизации
медицинских услуг определяется потребностями здравоохранения, медицинского
страхования и является основой для планирования деятельности медицинских
учреждений, органов здравоохранения, фондов обязательного медицинского
страхования, а также для оценки результатов оказания медицинской помощи
(качества, экономических показателей, расчета подушевых нормативов и т.д.).
Медицинская услуга - мероприятия или комплекс
мероприятий, направленных на профилактику заболеваний, их диагностику и
лечение, имеющих самостоятельное законченное значение и определенную стоимость.
Медицинскую услугу определяют как:
простую - неделимая услуга, выполняемая по
формуле: "пациент" + + "специалист" = "один элемент
профилактики, диагностики или лечения";
сложную - набор простых медицинских услуг,
который требует для своей реализации определенного состава персонала,
комплексного технического оснащения, специальных помещений и т.д., отвечающий
формуле: "пациент" + "комплекс простых услуг" = "этап
профилактики, диагностики или лечения";
комплексную - набор сложных и (или) простых
медицинских услуг, заканчивающихся либо проведением профилактики, либо
установлением диагноза, либо окончанием проведения определенного этапа лечения
(стационарный, реабилитационный и т.д.) по формуле: "пациент" +
"простые + комплексные услуги" = "проведение профилактики,
установление диагноза или окончание проведения определенного этапа
лечения".
По функциональному назначению медицинские услуги
определяются как:
) лечебно-диагностические - направленные на
установление диагноза или лечение заболевания, включая оказание помощи при
физиологических родах и в неонатологии при отсутствии патологии со стороны
новорожденного;
) профилактические - диспансеризация,
вакцинация, физкультурно-оздоровительные мероприятия, санпросветработа;
) восстановительно-реабилитационные - связанные
с социальной и медицинской реабилитацией больных;
) транспортные - перевозка больных с
использованием службы "скорой помощи" и "санавиации",
оказание неотложной медицинской помощи в процессе транспортирования.
По условиям оказания медицинские услуги
подразделяются на:
) помощь в амбулаторно-поликлинических условиях;
) помощь в процессе транспортирования
("скорая помощь", "санавиация");
) помощь в условиях стационара.
Представленная классификационная структура
является открытой и может дополняться на конкретных этапах разработки
нормативных документов.
Стандартизация медицинских услуг осуществляется
на основе функционального подхода, что позволяет нормировать требования к ним
на различных стадиях и этапах предоставления.
Функциональные подходы реализуются по принципу
"от общего к частному", т.е. стандартизируются общие нормы, правила и
требования для однородных по функциональному назначению групп услуг, что
реализуется в виде базовых стандартов.
Требования к определенным услугам
регламентируются функциональными стандартами, представляющими собой
совокупность нескольких базовых стандартов. При этом функциональные стандарты
конкретизируют выбор требований, установленных в базовых стандартах.
В качестве примера функционального подхода в
области стандартизации медицинских услуг к базовым относятся:
"Классификатор нозологических форм (болезней)" - "Классификатор
медицинских услуг" - "Классификатор манипуляций и процедур", а к
функциональным: "Стандарты минимально необходимых наборов манипуляций и
процедур для диагностики и лечения соответствующих нозологических форм" и
т.д.
В процессе стандартизации медицинских услуг
предусматривается формирование требований к условиям их выполнения, медицинским
технологиям (протоколы ведения пациентов) и результатам (исходам), позволяющих
объективизировать оценку качества оказания медицинской помощи. При этом
нормативные документы могут содержать как минимально необходимый, так и
рекомендуемый уровень требований.
Стандартизация в области лекарственного
обеспечения включает в себя разработку, испытание, регистрацию, производство и
реализацию лекарственных средств. Создание нормативной базы в этой сфере
реализует задачи обеспечения населения безопасными, эффективными и
качественными лекарственными препаратами, укрепления существующей
контрольно-разрешительной системы.
Требования к разработке новых лекарственных
средств включают регламентацию технологии разработки лекарственных препаратов,
их доклинического и клинического испытания, правила регистрации.
Будут разработаны перечни разрешенных к
применению лекарственных средств.
Требования к производству лекарственных
препаратов включают требования к условиям производства (здания и сооружения,
технологическое оборудование, санитарно-гигиенические требования), к
технологиям производства и контроля выпускаемой продукции.
Требования по реализации лекарственных средств
регламентируют условия хранения, транспортировки, сертификации, правила оптовой
и розничной продажи, поставки лекарственных средств лечебным учреждениям,
выдачи пациентам.
Лекарственная помощь гражданам осуществляется на
основе требований к выполнению медицинских услуг. Формирование "Списка
жизненно важных лекарственных средств" будет осуществляться на основании
минимальных требований протоколов диагностики и лечения заболеваний.
Регламентация требований к условиям оказания
медицинской помощи включает в себя выполнение строительных норм и правил
(СНиПы), санитарных правил и гигиенических нормативов, оснащение медицинской
техникой и изделиями медицинского назначения, необходимыми для выполнения
манипуляций и процедур, согласно технологическим требованиям к их выполнению.
Требования к медицинской технике и изделиям
медицинского назначения, нормативные документы по эксплуатации, ремонту,
техническому обслуживанию и метрологическому обеспечению позволяют реализовать
задачу обеспечения качественной и безопасной медицинской помощи населению.
Стандартизация в области профессиональной
деятельности подразумевает требования к квалификации, аттестации и сертификации
медицинского, фармацевтического и вспомогательного персонала будут являться
основой для создания программ подготовки и постдипломного образования кадров в
соответствии с классификатором специальностей в системе здравоохранения
(образовательные стандарты).
Стандартизация в области информационного
обеспечения включает в себя создание и применение нормативных документов в
области информатизации направлено на обеспечение решения задач повышения
эффективности управления отраслью и качества медицинской помощи, взаимодействия
с информационными системами других органов государственного управления.
Требования к средствам информатизации в
здравоохранении будут формироваться на основе принципов открытых систем с
применением методов функциональной стандартизации, используемых в отечественной
и международной практике. Такой подход обеспечивает возможность наращивания
информационных систем без дополнительной их модификации с использованием
универсальных программных средств, позволяет применять различные технические
средства и реализовать условия взаимосвязи с другими информационными системами
при необходимом уровне защиты информации. На основании установленных объектов
стандартизации структура системы нормативных документов по стандартизации
включает в себя следующие группы документов
группа 1. "Общие положения";
группа 2. "Требования к организационным
технологиям в здравоохранении";
группа 3. "Требования к техническому
оснащению учреждений здравоохранения";
группа 4. "Требования к персоналу";
группа 5. "Требования к лекарственному
обеспечению";
группа 6. "Санитарно-гигиенические методы
контроля";
группа 7. "Требования к медицинской технике
и изделиям медицинского назначения";
группа 8. "Требования к диетическому
питанию";
группа 9. "Классификация и систематизация
медицинских услуг";
группа 10. "Требования к оценке лечебно-диагностических
и профилактических возможностей медицинских учреждений";
группа 11. "Требования к оказанию
медицинских услуг";
группа 12. "Требования к профилактике
заболеваний, защите здоровья населения от повреждающих факторов, охране
репродуктивного здоровья и оказанию медико-социальной помощи";
группа 13. "Требования к качеству
медицинских услуг";
группа 14. "Требования к экономическим
показателям в здравоохранении";
группа 15. "Требования к документации в
здравоохранении";
группа 16. "Требования к средствам
информации в здравоохранении".
Данная структура системы является открытой и
может дополняться на конкретных этапах ее развития.
.2 Стандартизация в здравоохранении
Забайкальского края
Федеральным законом от 29 декабря 2006 года №
258-ФЗ органам государственной власти субъектов Российской Федерации в области
охраны здоровья граждан с 1 января 2008года переданы полномочия по
осуществлению контроля за соответствием качества оказываемой медицинской помощи
населению установленным федеральным стандартам в сфере здравоохранения.В рамках
исполнения данных полномочий, переданных на уровень субъекта, внесены изменения
в Закон о здравоохранении Читинской области и в Положение о Комитете
здравоохранения Читинской области (Закон Читинской области от 27.06.2007г. №
953-ЗЧО «О внесении изменений в закон Читинской области «О здравоохранении в
Читинской области», постановление Администрации Читинской области от
25.12.2007г. № 292-А/П «О внесении изменений в положение о Комитете
здравоохранения Читинской области»), вступившие в силу с 1 января 2008 года. В
структуре Комитета здравоохранения Читинской области был создан отдел
стандартизации и управления качеством медицинской помощи, утверждено Положение
об отделе 20. Стандарты медицинской помощи разрабатываются в соответствии с
показателями Программы государственных гарантий, и их выполнение гарантируется
гражданам на всей территории Российской Федерации.
____________________________
Приказ Министерства здравоохранения
Забайкальского края от13.10.2008 года № 66.
Создание стандартов медицинской помощи позволит
рассчитать реальную стоимость медицинских услуг в каждом субъекте Российской
Федерации, определить затраты на реализацию государственных и территориальных
программ медицинской помощи населению, рассчитать необходимое лекарственное
обеспечение этих программ (список жизненно необходимых и важнейших
лекарственных средств), обосновать подушевые нормативы финансирования и
оптимизировать варианты проведения реструктуризации сети учреждений
здравоохранения.
Внедрение порядков оказания медицинской помощи
позволит оптимизировать ее этапность, использовать правильный алгоритм
взаимодействия учреждений здравоохранения и социального обеспечения, обеспечить
преемственность в ведении больного на всех этапах, что значительно повысит
качество медицинской помощи населению. Порядки и стандарты оказания отдельных
видов медицинской помощи выступают основой программы государственных гарантий
оказания гражданам бесплатной медицинской помощи, соответствующих современному
уровню развития медицины и обязательных к исполнению. Такой подход к
формированию алгоритма ведения больных помогает лечащим врачам планировать
лечебно-диагностический процесс с учетом реальных возможностей медицинской
организации. Руководители лечебно-профилактических учреждений (ЛПУ) могут
оценивать качество медицинской помощи по критериям полноты выполнения
обязательных лечебно-диагностических мероприятий, а также сравнивать качество
работы отдельных врачей и подразделений и внедрять дифференцированную оплату труда.
Формирование федеральных стандартов оказания
медицинской помощи было приостановлено в 2007 году, кроме того, разработанные к
тому времени стандарты, имели преимущественно рекомендательный характер.
В связи с этим, основное внимание стало
уделяться формированию краевых стандартов. С февраля 2008 года в Министерстве
здравоохранения Забайкальского края создан Экспертный совет по стандартизации в
здравоохранении Забайкальского края(приказ Комитета здравоохранения Читинской
области от 12.05.2008 года № 301), сформированы 11 рабочих групп по разработке
краевых стандартов оказания медицинской помощи взрослому и детскому населению
по: восстановительному лечению (Приказ Комитета здравоохранения Читинской
области от 12.05.2008 года № 302); психиатрической помощи (Приказ Комитета
здравоохранения Читинской области от 30.05.2008 года № 355);
психотерапевтической помощи (Приказ Комитета здравоохранения Читинской области
от 04.07.2008 года № 446); акушерско-гинекологической помощи (Приказ Комитета
здравоохранения Читинской области от 08.07.2008 года № 455); хирургической
помощи (Приказ Комитета здравоохранения Читинской области от 14.07.2008 года №
478); оказанию медицинской помощи при инфекционной патологии (Приказ Комитета
здравоохранения Читинской области от 14.07.2008 года № 479);
дерматовенерологической помощи (Приказ Комитета здравоохранения Читинской
области от 16.07.2008 года № 484); оказанию медицинской помощи детскому
населению (Приказ Комитета здравоохранения Читинской области от 23.07.2008 года
№ 509); терапевтической помощи (Приказ Комитета здравоохранения Читинской
области от 01.08.2008 года № 518); фтизиатрии (Приказ Комитета здравоохранения
Читинской области от 13.08.2008 года № 553); наркологической службе (Приказ
Комитета здравоохранения Читинской области от 10.09.2008 года № 611).
Мониторинг деятельности рабочих групп проводится
отделом стандартизации и УКМП еженедельно. 11.12.2008 года издан приказ
Министерства здравоохранения Забайкальского края № 418 «О порядке разработки,
согласования, утверждения и внедрения краевых стандартов оказания медицинской
помощи на территории Забайкальского края». График проведения заседаний
Экспертного Совета по стандартизации в здравоохранении Забайкальского края»
утверждается Министром здравоохранения Забайкальского края ежегодно. На
01.09.2010 года проведено 15 заседаний Экспертного Совета, согласовано и
утверждено 974 стандарта оказания медицинской помощи населению края. Кроме
непосредственно стандартов оказания медицинской помощи, утверждены стандарты
ведения медицинской документации, дополнительных методов обследования
пациентов, технологии простых медицинских услуг для среднего медицинского
персонала.
Нельзя сказать, что работа по стандартизации в
Забайкальском крае началась только в 2008 году с момента образования
специализированного отдела в Министерстве здравоохранения края, согласование
протоколов ведения больных проводилось с 2002 года Комитетом здравоохранения
Читинской области. Постепенно, поэтапно, этот процесс пришел к формированию
краевых стандартов оказания медицинской помощи населению: 1 этап составления
протоколов - разграничение платных и бесплатных медицинских услуг; 2 этап -
работа на основе регламентирующих специальных приказов по отраслям; 3 этап -
формирование современных стандартов. К концу 2008 года для всех учреждениях
здравоохранения Забайкальского края были утверждены локальные протоколы
медицинской помощи по всем классам болезней, для взрослой и детской возрастных
категорий. Условия оказания медицинской помощи - от приемного отделения больницы
до специализированных стационаров. Протоколы оказания стоматологической,
наркологической, психиатрической, фтизиатрической, онкологической, дермато -
венерологической медицинской помощи и судебно - медицинской экспертизы имеют
статус региональных.
В настоящее время на территории Забайкальского
края функционирует единая система формирования краевых стандартов оказания
медицинской помощи населению:
СХЕМА ОРГАНИЗАЦИИ РАБОТЫ ПО СТАНДАРТИЗАЦИИ
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ ЗАБАЙКАЛЬСКОГО КРАЯ
За 10 дней до заседания Краевого Экспертного
Совета по стандартизации на сайте Министерства здравоохранения Забайкальского
края размещаются проекты краевых стандартов оказания медицинской помощи
населению для ознакомления и обсуждения специалистами.
После обсуждения на заседании Экспертного
Совета, внесения изменений и дополнений в проекты, рабочие группы дорабатывают
представленные стандарты (в течение 10 дней) и затем документы направляются
Министру здравоохранения для утверждения к апробации.
Практическая апробация стандартов, мониторинг,
обсуждение специалистами на рабочих местах изменений и дополнений на основе
практического использования стандартов дает возможность по прошествии шести
месяцев сделать предварительные выводы об адекватности сформированного
стандарта.
Далее стандарт принимает форму правового
документа (акта) для государственных и муниципальных учреждений здравоохранения
Забайкальского края, обязательного для исполнения.
Первое время возникали определенные субъективные
трудности в формировании и организации деятельности рабочих групп, затем
появился интерес к проведению данной работы, в настоящее время медицинские
работники, главные внештатные специалисты Министерства здравоохранения
Забайкальского края выступают с собственной инициативой по формированию
стандартов в той или иной отрасли здравоохранения, по той или иной медицинской
специальности.
Формирование краевых стандартов прошло несколько
этапов:
этап - формирование стандартов по специальностям
(отраслям) при полном отсутствии федеральных стандартов (даже рекомендательного
характера) - психиатрия, психотерапия, реабилитационная служба.
этап - формирование краевых стандартов оказания
медицинской помощи при сердечно - сосудистых заболеваниях (как основного
направления развития приоритетного национального проекта «Здоровье» на 2009
год), далее - онкология и травматология (в т.ч. ДТП)
этап - остальные специальности.
Внедрена технология разработки клинических
протоколов (стандартов) оказания медицинской помощи.
Клинический протокол - нормативный документ,
определяющий требования к оказанию медицинской помощи больному при определённом
заболевании, с определённым синдромом или при определённой клинической ситуации
в медицинской организации.
Цель разработки клинического протокола - нормативное
обеспечение системы управления качеством медицинской помощи в медицинской
организации.
Клинический протокол разрабатывается для решения
следующих задач:
выбор оптимальных технологий профилактики,
диагностики, лечения и реабилитации для конкретного больного;
защита прав пациента и врача при разрешении
спорных и конфликтных вопросов;
проведение экспертизы и оценки качества
медицинской помощи больным с определённым заболеванием, синдромом или в
определённой клинической ситуации, и планирования мероприятий по его
совершенствованию;
планирование объёмов медицинской помощи;
расчёт необходимых затрат на оказание
медицинской помощи;
обоснование программы государственных гарантий
оказания медицинской помощи населению.
Технология разработки клинического протокола
сформирована с учётом имеющегося отечественного и зарубежного опыта по
формированию федеральных протоколов ведения больных, клинических рекомендаций
(руководств), научных публикаций и действующих нормативных документов,
определяющих принципы управления качеством медицинской помощи. Основанием для
создания клинического протокола являются федеральные протоколы ведения больных,
исходя из положения, что федеральные протоколы описывают общие требования к
процессу оказания медицинской помощи больному с определённым заболеванием
(синдромом, клинической ситуацией), включая амбулаторно-поликлиническую,
стационарную, высокоспециализированную помощь. Федеральные протоколы направлены
на обеспечение целостности лечебно-диагностического процесса, преемственности и
взаимосвязи в оказании медицинской помощи в различных медицинских организациях
и не учитывают конкретные особенности отдельных медицинских организаций
(материально-технические условия, сложившиеся организационно-технологические
подходы к оказанию медицинской помощи и др.), которые определяют пути
реализации установленных требований.
Клинический протокол базируется на федеральном
протоколе в части описания требований к оказанию медицинской помощи, но в
отличие от него содержит описание стандартных операций и процедур медицинской
организации, обеспечивающих выполнение требований федерального протокола. Может
быть проведена разработка клинического протокола по теме, по которой
федеральный протокол отсутствует. При этом соблюдаются изложенные в настоящем
документе принципы и порядок разработки клинического протокола.
Разработка клинического протокола в медицинской
организации включает в себя:
формирование рабочей группы;
разработку регламента деятельности рабочей
группы, формирование текста (требований, содержательной части) клинического
протокола;
внедрение клинического протокола в деятельность
медицинской организации;
оценку эффективности его применения по
установленным для каждого клинического протокола критериям оценки качества.
Для подготовки клинического протокола и
координации работ по его внедрению созданы рабочие группы, количественный
состав которых может варьировать в зависимости от вида разрабатываемого
документа.
Целесообразно, чтобы все виды деятельности,
связанные с управлением качеством медицинской помощи, включая разработку
клинических протоколов, формулярных перечней и справочников, были объединены на
уровне одного экспертного органа (рабочей группы). Все заседания рабочей группы
протоколируются.
Эффективность деятельности рабочей группы
определяется не только компетентностью специалистов в различных областях
медицины, но и их навыками экспертной работы. Важно, что члены рабочей группы
не назначаются, а выбираются на основании какой-либо научно обоснованной
методики. При формировании рабочей группы по подготовке клинического протокола
необходимо использовать формализованные методы подбора экспертов и оценки их
компетентности. Эксперт рабочей группы по подготовке клинического протокола
должен обладать специальными навыками экспертной оценки, в связи с чем,
целесообразно обучение экспертов до начала работы над клиническим протоколом.
Процесс разработки и внедрения клинических
протоколов описан (формализован), согласован и утвержден участниками рабочей
группы. Все решения при подготовке клинического протокола рабочая группа
принимает на основе согласия (консенсуса).
До начала деятельности проведено обучение членов
рабочей группы по следующим направлениям:
система управления качеством в здравоохранении;
общие принципы разработки и внедрения федеральных
протоколов ведения больных и клинических протоколов;
организация и методы экспертной работы при
разработке протоколов;
использование номенклатуры работ и услуг в
здравоохранении, Государственного реестра лекарственных средств, Федерального
руководства для врачей по использованию лекарственных средств, справочника
лекарственных средств Формулярного комитета;
основы доказательной медицины,
клинико-экономического анализа;
роль клинических протоколов в системе управления
качеством медицинской помощи, некоторые вопросы экономического обоснования
протоколов и т.д.
При необходимости проводится дополнительная
подготовка членов рабочей группы по медицинской специальности, соответствующей
теме клинического протокола. Обучение организовано на территориальном уровне.
Разработка клинического протокола в рабочей
группе проходит следующие этапы:
изучение содержания федерального протокола;
ситуационный анализ;
наполнение текстовой и графической части
клинического протокола.
Следует принимать во внимание, что клинический
протокол носит опережающий характер, в нем должны быть заложены направления
совершенствования оказания помощи больным с определенным заболеванием
(нозологической формой, синдромом) или в определенной клинической ситуации.
Разрабатываемый клинический протокол имеет
следующие разделы:
модель пациента;
критерии и признаки отнесения пациентов к
модели;
перечень медицинских услуг основного и
дополнительного ассортимента (в зависимости от условий оказания и
функционального назначения медицинской помощи при многопрофильности медицинской
организации);
перечень лекарственных средств основного и
дополнительного ассортимента;
стандартные операции и процедуры по выполнению
требований протокола;
требования к режиму труда, отдыха, лечения или
реабилитации; к диетическим назначениям и ограничениям;
особенности получения информированного согласия
пациента при выполнении протокола и дополнительная информация для пациента и
членов его семьи;
возможные исходы для каждой модели с учетом
каждого этапа диагностики и лечения, временных параметров достижения исхода;
индикаторы качества медицинской помощи больным,
помощь которым оказывается в соответствии с данным клиническим протоколом.
Клинический протокол, начинается с модели
(перечня моделей) пациента - формализованного описания характеристик пациента,
определяющих тактику его ведения по данному протоколу. Модели пациента
сформированы в федеральных протоколах ведения больных, выбираются специалистами
в соответствии с деятельностью медицинской организации и включают: наименование
нозологической формы или синдрома, соответствующий код по МКБ-10, фаза
заболевания, стадия (если необходимо), осложнения (или отсутствие осложнений).
Возможна также разработка протокола для
клинических ситуаций - случаев, требующих регламентации медицинской помощи вне
зависимости от заболевания или синдрома (например, поступление экстренного
больного в стационар, перевод из отделения в отделение, проведение скрининга
для выявления заболевания, профилактика пролежней, профилактика тромбоэмболии легочной
артерии и т.д.). В таком случае формируется ситуационная модель пациента, в
которой обозначается группа заболеваний, профильность и функциональное
назначение отделений, медицинской организации, которые оказывают помощь в
соответствии с данным протоколом.
Клинический протокол может включать как одну,
так и несколько моделей.
Если в медицинской организации имеются различные
условия оказания медицинской помощи для каждой модели пациента определяются
условия ее оказания (амбулаторные, стационарные, санаторно-курортные) и
функциональное назначение (диагностика, профилактика, лечения, реабилитация).
Для каждой модели на основе соответствующих
разделов национального протокола разрабатываются и представляются в табличной
форме: перечень медицинских работ и услуг для диагностики заболевания (основной
и дополнительный); перечень медицинских работ и услуг для лечения заболевания
(основной и дополнительный); перечень групп лекарственных средств и
международных непатентованных наименований лекарственных средств для лечения
заболевания (основной и дополнительный).
В перечнях диагностических и лечебных
медицинских услуг для каждой модели указываются (Таблица 1): код медицинской
работы (услуги) - согласно Номенклатуре работ и услуг в здравоохранении;
наименование медицинской работы (услуги) - согласно Номенклатуре работ и услуг
в здравоохранении; частота предоставления услуги в группе пациентов, подлежащих
ведению по данному плану (для основного перечня составляет 1,0, т.е. 100%);
кратность оказания услуги каждому пациенту, т.е. количество услуг в среднем на
одного больного.
Таблица 1.
|
Код
|
Наименование
|
Частота
предоставления
|
Среднее
количество
|
В клиническом протоколе указываются как простые
медицинские услуги (например, измерение массы тела, определение белка в моче),
так и сложные и комплексные (например, прием (осмотр, консультация)
врача-невропатолога первичный). При этом состав сложных и комплексных
медицинских услуг расшифрован в соответствующем разделе Номенклатуры работ и
услуг в здравоохранении.
Разработчик клинического протокола обращает
внимание на состав сложных и комплексных медицинских услуг, в том числе их
деление на обязательный и дополнительный ассортимент. Если в состав сложной и
комплексной услуги включено больше простых медицинских услуг, чем необходимо
для выполнения конкретного клинического протокола, следует перечислить простые
медицинские услуги, а не указывать сложную, комплексную.
Частота предоставления услуги в группе
пациентов, подлежащих ведению по данному плану, отражает вероятность выполнения
медицинской работы (услуги) для данной модели пациента на 100 человек и может
принимать значение от 0 до 1, где 1 означает, что всем 100% пациентов,
соответствующим данной модели, необходимо оказать данную услугу. Цифры менее 1
означают, что настоящая услуга оказывается не всем пациентам, а при наличии
соответствующих показаний и возможности оказания подобной услуги в конкретном
учреждении. Так, частота 0,1 означает, что данная услуга назначается в среднем
10% пациентов; 0,5 - 50% пациентов.
Таким образом, каждой модели пациента
соответствуют перечни работ и услуг двух уровней:
основного - минимальный набор работ и услуг,
оказываемых пациенту независимо от особенностей течения заболевания;
дополнительного, который содержит перечень работ
и услуг, обусловленных особенностями течения заболевания.
Услуги с частотой выполнения 1,0 формируют
основной перечень, а услуги с частотой выполнения менее 1,0 - дополнительный
перечень. Основной перечень - это минимальный, но достаточный набор работ и
услуг, которые должны быть оказаны всем пациентам, соответствующим критериям
модели пациента при отсутствии у них противопоказаний.
Поскольку одной из задач клинических протоколов
медицинских организаций является обеспечение прав граждан на доступную
медицинскую помощь, основные перечни медицинских услуг и лекарственных средств
не могут быть меньше, чем в федеральных протоколах, но могут быть расширены за
счет перевода в них услуг дополнительного ассортимента.
Частота предоставления услуг в дополнительном
перечне определяется экспертами-разработчиками с учетом доказательств
эффективности и экономической целесообразности применения услуг, собственного
опыта практической работы, возможностей медицинской организации. Критерии
назначения работ и услуг из дополнительного перечня описываются дополнительно в
тексте-пояснении к таблице.
Внесение в основной перечень иных, не указанных
в федеральном протоколе, работ и услуг может проводиться при наличии должного
обоснования, которое базируется на результатах лучших научных исследований, выполненных
в соответствии с положениями медицины, основанной на доказательствах, а также
клинико-экономическом анализе.
В требованиях к лекарственной терапии приводятся
(Таблица 2):
фармакотерапевтические группы лекарственных
средств, которые должны быть назначены пациентам, соответствующим данной модели
(согласно фармакотерапевтической классификации, использованной в Перечне
жизненно необходимых и важнейших лекарственных средств, например «средства для
лечения заболеваний почек и мочевыводящих путей»);
группы лекарственных средств согласно
анатомо-химическо-терапевтической (АХТ) классификации (например, диуретики) в
соответствии с Государственным реестром лекарственных средств;
международные непатентованные наименования
лекарственных средств (МНН), рекомендованные к применению торговые
наименования;
стандартные операции и процедуры по обеспечению
выполнения требований к лекарственному лечению: сроки назначения лекарственного
средства; указание на специалиста (в случае необходимости), преимущественно назначающего
лекарственное средство; иные особые указания (например, указание на те
лекарственные средства, которые назначаются только после консультации с
клиническим фармакологом, клинико-экспертной комиссией, узкими специалистами) и
др.
Таблица 2
|
ФТГ
|
АХТ
|
МНН
|
Частота
назначения
|
ОДД
|
ЭКД
|
Ориентировочная дневная доза (ОДД) определяется
в соответствии с рекомендациями клинических протоколов ведения больных,
Федерального руководства для врачей по использованию лекарственных средств,
иными источниками информации о лекарственных средствах).
Эквивалентная курсовая доза (ЭКД) лекарственного
средства равна количеству дней назначения лекарственного средства умноженному
на ориентировочную дневную/суточную дозу.
Частота назначения может принимать значения от 0
до 1, где 1 означает, что 100% пациентов, соответствующих данной модели, должны
получать лекарственные средства данной фармакотерапевтической или АХТ группы
(лекарственные средства с частотой 1,0 формируют основной перечень).Сумма всех
частот назначения МНН внутри группы равна 1 (100%), если предполагается, что
больному назначается только одно из альтернативных МНН. Если необходимо
назначение комбинированной терапии (двух или более препаратов внутри АХТ-
группы одновременно), частота назначения МНН внутри группы, соответственно,
больше 1. Например, двух и более антибиотиков одновременно или последовательно.
Перечень лекарственных средств, указанных в
клиническом протоколе, предусматривается формулярным перечнем медицинского
учреждения. В ситуации, когда при разработке протокола выясняется, что для
обеспечения качественной медицинской помощи необходимо использование
лекарственных средств, отсутствующих в формулярном перечне организации, может
быть подано на рассмотрение предложение о включении нового лекарственного средства
в перечень в соответствии с действующими процедурами работы Формулярной
комиссии.
.3 Проект внедрения и мониторинга стандарта
оказания медицинской помощи населению в учреждениях здравоохранения
Забайкальского края
В соответствие с Программой модернизации
здравоохранения субъекта на 2011 - 2012 годы особое внимание уделяется
внедрению стандартов оказания медицинской помощи (часть IV Программы)
Утвержденный на территории РФ или субъекта
стандарт оказания медицинской помощи населению будет практически значимой
частью деятельности учреждения здравоохранения и отдельного специалиста только
тогда, когда на уровне лечебно - профилактического учреждения будет
организована система мониторинга внедрения стандарта.
По сути, осуществляется внешний контроль внедрения
стандарта в лечебно - профилактических учреждениях. На уровне же самого
учреждения здравоохранения проводится контроль «на выходе», при выписке
пациента из стационара или по окончании амбулаторного лечения, т.е отсутствует
возможность своевременной коррекции и оптимизации процесса оказания медицинской
помощи пациенту.
Внедрению стандарта на уровне лечебно -
профилактического учреждения должен предшествовать ситуационный анализ.
Основной целью ситуационного анализа является
оценка возможностей медицинской организации по выполнению требований
федерального (краевого) стандарта, выявление возможных препятствий к реализации
его основных требований.
На основании результатов ситуационного анализа
формируются объемы медицинской помощи, указанные в стандарте, и план
мероприятий по его внедрению.
При проведении ситуационного анализа обращается
внимание на следующие аспекты:
демографическая и эпидемиологическая ситуация в
районе обслуживания медицинской организации (основные показатели состояния
здоровья населения, определяющие структуру обращаемости за медицинской помощью,
помогают выбрать стандарты для первоочередного внедрения);
действующие нормативные документы,
регламентирующие доступность медицинских услуг и лекарственных средств в районе
обслуживания медицинской организацией (формуляры, перечни лекарств для
льготного отпуска);
обеспеченность кадрами и подготовка кадров;
обеспеченность медицинской техникой и изделиями
медицинского назначения;
наличие автоматизированных рабочих мест и
отдельных программных продуктов в медицинских организациях;
особенности оказания медицинской помощи в
медицинской организации - мощность, нагрузка, число и профиль подразделений,
необходимость сотрудничества с другими медицинскими организациями для
обеспечения целостности лечебно-диагностического процесса и др.
При отсутствии в организации достаточных условий
для выполнения требований федерального (краевого) стандарта ведения больных в
плане предусматривается перечень и очередность реализации мероприятий,
позволяющих обеспечить необходимые условия, например:
согласование требований стандарта с формулярными
перечнями и иными документами, регламентирующими доступность медицинских услуг
и лекарственных средств;
согласование объёмов медицинской помощи с
плательщиками (фондами ОМС, страховыми медицинскими организациями);
изменение штатного расписания;
приобретение необходимого оборудования;
дополнительное обучение персонала.
По результатам анализа составляется перечень
необходимого медицинского оборудования для реализации стандарта.
В медицинских организациях, в которых объёмы
оказываемой помощи соответствуют требованиям федерального (краевого) или
опережают их, основной перечень услуг и лекарственных средств, при
необходимости, может быть расширен за счет перенесения в него услуг и лекарств
из дополнительного перечня. В стандарт могут быть внесены также услуги, не
предусмотренные федеральным (краевым) стандартом, при условии наличия
убедительных доказательств их эффективности и безопасности, с учетом
экономической целесообразности.
Повысить эффективность внедрения стандарта в
учреждении здравоохранения можно при помощи следующих мероприятий:
инсталляция электронной версии стандарта в
информационные системы медицинской организации;
размножение таблиц, схем, алгоритмов, облегчающих
восприятие требований стандарта (могут быть использованы, как наглядный
материал, размещённый на стендах ординаторских, кабинетов, на столах и пр.);
разработка механизмов стимулирования медицинских
работников к соблюдению требований стандарта;
организация школ для больных (аналогично
существующим школам больных с артериальной гипертензией, сахарным диабетом,
бронхиальной астмой).
Утвержденный федеральный (краевой) стандарт и
план мероприятий по его внедрению должны вводиться в действие приказом главного
врача учреждения здравоохранения или иным нормативным документов в
установленном порядке. Внедрение стандарта является формализованной процедурой.
Разработка и утверждение плана внедрения клинического протокола подразумевает
определение перечня необходимых мероприятий по обеспечению возможности
соблюдения его требований, назначение ответственных за каждое мероприятие,
определение сроков и критериев оценки достижения результатов.
Контроль за соблюдением плана мероприятий по
внедрению клинического протокола должен возлагаться на рабочую группу,
созданную на уровне отдельно взятого учреждения здравоохранения, по подготовке
и внедрению стандарта. С определённой периодичностью (раз в 3 месяца) рабочая
группа пересматривает и уточняет план мероприятий.
Обучение медицинских работников является
обязательной частью процесса внедрения стандарта. Обучение проводится по тем же
основным темам, что и обучение членов рабочей группы по разработке стандарта:
система управления качеством в здравоохранении;
общие принципы разработки и внедрения
федеральных (краевых) стандартов ведения больных и клинических протоколов,
организация и методы экспертной работы при внедрении стандартов;
использование номенклатуры работ и услуг в
здравоохранении, доказательная медицина, клинико-экономический анализ, роль
стандартов в системе управления качеством медицинской помощи, некоторые вопросы
экономического обоснования стандартов и т.д.
Обучение организуется непосредственно в
организации с привлечением членов рабочей группы по разработке стандартов.
Главных внештатных специалистов и сотрудников Министерства здравоохранения
Забайкальского края. Для обеспечения непрерывности образования проводятся
постоянные мероприятия - научно-практические конференции, клинические разборы,
школы и т.д. по проблемам как разработки, так и внедрения стандартов с разбором
результатов и проблем по их внедрению.
Обеспечиваются внешний и внутренний контроль на
всех этапах оказания медицинской помощи пациентам:
«на входе» - при поступлении пациента в
учреждение здравоохранения. Определение типа стандарта на основе анализа
направительной медицинской документации при плановой госпитализации в стационар
или на основании данных объективного обследования больного при экстренной
госпитализации или обращении в поликлинику при назначении амбулаторного
лечения;
контроль процесса оказания медицинской помощи
(анализ кратности и частоты предоставления медицинской услуги), мониторирование
стандарта;
проведение коррекции процесса лечения, в т.ч.
медикаментозной терапии;
контроль «на выходе» на основании анализа уровня
выполнения требований стандарта.
Мониторирование клинического протокола
заключается в систематической оценке степени соблюдения установленных
требований, выявлении причин отклонений, внесении при необходимости изменений (уточнений)
в содержание стандарта, оценке эффективности и последствий внедрения стандарта,
а также планировании и проведении мероприятий по непрерывному управлению
качеством медицинской помощи на основе стандарта.
Мониторирование осуществляется в 2 этапа:
-й этап: период внедрения стандарта - первый год
после утверждения и внедрения на уровне медицинской организации. Задача первого
этапа - разработка и реализация плана мероприятий по обеспечению соблюдения
требований клинического стандарта.
-й этап: текущее мониторирование - 2-й год после
внедрения и далее систематически. Задача второго этапа - мониторинг качества
оказания медицинской помощи с использованием стандартов.
Задача определения степени соблюдения требований
стандарта более успешно решается, если в медицинской организации существует
возможность встраивания стандартов в автоматизированные информационные системы.
При наличии в учреждении систем, содержащих информацию о выполненных услугах и
назначенных лекарственных средствах, функция определения их соответствия
требованиям стандарта и оценки качества оказанной помощи в соответствии со
стандартами с отражением отклонений от согласованных нормативных уровней
автоматизирована.
В этом случае не требуется дополнительных усилий
для сбора информации о соблюдении требований протокола; она генерируется
автоматически и подлежит анализу в определенные моменты времени (раз в квартал,
раз в год, при наличии жалоб со стороны пациентов и т.п.).
При отсутствии автоматизированных систем и
недостаточных возможностях для их разработки оценку степени соблюдения
требований стандарта на различных этапах его внедрения и применения проводится
путем выборочного анализа оказанной помощи, для чего используется Карта
мониторирования.
В Карту мониторирования заносятся сведения обо
всех оказанных пациентам за определенный период услугах и назначенных
лекарственных средствах, а также основные сведения о пациенте (пол, возраст,
диагноз основной и сопутствующий, критерии постановки диагноза, позволившие
отнести пациента к конкретной модели; осложнения, нежелательные побочные
эффекты терапии; достигнутые результаты).
Заполнение Карт мониторирования должно
производиться лечащими врачами.
При отклонении от требований стандарта
(неоказании услуг или неназначении лекарственных средств, входящих в основной
список) в Карты вносится комментарий - объяснение, почему не были выполнены
требования стандарта. Возможные варианты подобного комментария:
наличие противопоказаний у пациента (указать,
какие);
отсутствие оборудования для выполнения услуги;
отсутствие специалиста;
отсутствие расходных материалов;
отсутствие лекарственных средств;
другое (что именно).
Карты также предусматривают возможность:
указания на использование услуг и лекарственных
средств, не предусмотренных стандартом;
описания проблем при работе со стандартом;
внесения предложений по актуализации стандарта.
Случаи заболеваний, на которые заполняются
Карты, могут быть отобраны случайным методом в подразделениях учреждения
здравоохранения, оказывающих помощь по соответствующему стандарту. Процедура
формирования выборки описывается, при этом, используется метод случайного
отбора, который обеспечивает репрезентативность выборки; например, все пациенты
с соответствующим диагнозом, обратившиеся за медицинской помощью к специалисту
(участковому терапевту, врачу общей практики) в определенный день (неделю,
месяц в зависимости от распространенности заболевания).
Собранная информация используется для анализа
соответствия объема и качества оказанной медицинской помощи требованиям стандарта.
При этом определяются индикаторы качества медицинской помощи и такие показатели
как:
доля случаев оказания медицинской помощи, в
которых был полностью выполнен основной объем помощи (полное соответствие
оказанных медицинских услуг основному перечню);
доля случаев оказания медицинской помощи, в
которых услуги из дополнительного перечня вообще не указаны (т.е. ведение
больного проводилось за счет основного перечня);
доля случаев оказания медицинской помощи, в
которых оказывались услуги, не предусмотренные стандартом, их ассортимент и
частота;
доля случаев оказания медицинской помощи, в
которых был достигнут запланированный стандартом результат (исход) оказания
медицинской помощи.
По результатам анализа формируются предложения
по актуализации клинического протокола (при необходимости) и рекомендации по
совершенствованию оказания медицинской помощи в медицинской организации. С
целью оптимизации сроков лечения, увеличения оборота койки и повышения качества
оказания медицинской помощи пациентам, на мой взгляд, целесообразна разработка
клинических протоколов ведения больных по той или иной нозологической форме на
основе стандарта.
В клиническом протоколе необходимо предусмотреть
оптимальную модель пациента с указанием:
половых, возрастных особенностей пациента;
наличия (или отсутствия) сопутствующей патологии
для определения объема оказания медицинской помощи (лечение только основного
заболевания или, одновременно, и сопутствующих, фоновых, конкурирующих
болезней);
уточнения условий оказания медицинской помощи (в
том числе, применение стационарзамещающих технологий, как менее затратных:
дневной стационар при поликлинике, койки дневного пребывания в стационаре,
стационар на дому).
Кроме того, следующим моим предложением по
оптимизации внедрения стандарта оказания медицинской помощи с целью повышения
ее качества, является «разукрупнение, стандарта, четкое точечное приложение
процесса оказания медицинской услуги к определенной нозологии.
Данное предложение более всего касается
стандартов восстановительного лечения на территории Забайкальского края и
является немаловажным с учетом того, что коечный фонд учреждений
восстановительного лечения в системе Министерства здравоохранения
Забайкальского края составляет почти 1000 коек.
Санаторно - курортная помощь предусмотрена не по
отдельным нозологическим формам, а для групп заболеваний (костно - мышечная
система, гинекологические заболевания, органы дыхания, кровообращения,
гастроэнтерология), с минимальной частотой предоставления медицинской услуги,
в-целом, по группе. Учитывая, что каждая больница восстановительного лечения в
крае имеет свои показания для лечения больных и индивидуальный набор лечебных
процедур, в процессе работы со стандартами, возникла необходимость разбивки
стандартов для каждой нозологической формы с обязательным формированием
клинических протоколов.
В настоящее время оплата медицинской помощи
производится в системе обязательного страхования на территории Забайкальского
края по стоимости койко - дня в стационаре согласно профиля отделения.
Учреждения здравоохранения получают денежные средства в зависимости от
количества койко - дней, проведенных пациентами, следовательно, увеличивается
уровень занятости дорогостоящей койки круглосуточного пребывания.
Количество посещений в поликлинику является
индикатором работы амбулаторно - поликлинических учреждений.
В настоящее время подготовлены условия перехода
на оплату стационарной медицинской помощи в Забайкальском крае по тарифу
«Законченный случай». На первом этапе перехода (2010 - 2011 годы) предусмотрена
оплата медицинской помощи в соответствии со средними сроками пребывания больных
в соответствии со стандартами оказания медицинской помощи согласно профилям
отделений (кардиология, неврология, педиатрия и т.д.), На следующем этапе
(2012-2013 годы) планируется формирование медико - экономических стандартов с
учетом полного тарифа затрат по нозологии.
В рамках перехода с 2013 года на преимущественно
одноканальное финансирование медицинской помощи в рамках системы ОМС, субъект
Российской Федерации должен реализовать комплекс организационных мероприятий по
подготовке и включению в тариф на оплату медицинской помощи за счет ОМС
расходов на оплату услуг связи, транспортных услуг, коммунальных услуг, работ и
услуг по содержанию имущества, расходов на арендную плату за пользование
имуществом, оплату программного обеспечения и прочих услуг, приобретение
оборудования
Внедрение полного тарифа оплаты медицинской
помощи за счет средств системы обязательного медицинского страхования должно
осуществляться с учетом необходимости выполнения стандартов оказания
медицинской помощи, установленных Минздравсоцразвития России,
Реализация указанного направления должна
основываться на таких принципах охраны здоровья граждан, как приоритет
профилактических мер при оказании медицинской помощи, доступность медицинской
помощи (уменьшение длительности ожидания получения пациентами медицинских
услуг, сроков ожидания плановой госпитализации, приема врачей-специалистов).
ЗАКЛЮЧЕНИЕ
В заключении хотелось бы привести цитату из
работы И.П. Ильина «Спасение в качестве»: «… Россия восстанет из распада и
уничтожения и начнет эпоху нового расцвета и нового величия. Но возродится она
и расцветет лишь после того, как русские люди поймут, что спасение надо искать
в качестве».
Одним из важных направлений совершенствования
охраны здоровья населения является обеспечение качества и безопасности
медицинской помощи путем проведения работ по стандартизации.
Процесс стандартизации в здравоохранении
является динамичным непрерывным. Для получения практического результата от
внедрения Основных положений стандартизации в здравоохранении, разработки,
внедрения и мониторинга краевых стандартов оказания медицинской помощи
населению Министерством здравоохранения Забайкальского края проводится анализ
утвержденных и действующих в отрасли нормативных документов и поэтапная
разработка необходимых комплексов взаимоувязанных документов в соответствии с
приведенной выше структурой системы нормативных документов по стандартизации.
При этом одновременно решаются задачи нормативного обеспечения по профилактике,
диагностике и лечению заболеваний; совершенствованию условий оказания
медицинской помощи, включая парамедицинские службы и вопросы отработки
современных технологий; оценке качества медицинских услуг, оказанных
конкретному пациенту и в совокупности по медицинскому учреждению; развитию
экономики здравоохранения; медицинской статистике; ведению документации, обмену
информацией.
Следующим этапом стандартизации медицинской
деятельности планируется формирование медико - экономических стандартов. Каждый
территориальный стандарт (или клинико - диагностическая группа) оказания
медицинской помощи населению по той или иной нозологической форме будет иметь
свою стоимость согласно цены за каждую предоставляемую медицинскую услугу. По
медико - экономическим стандартам будет производится оплата учреждений здравоохранения
по законченному случаю (конечному результату) и, в конечном итоге, МЭСы лягут в
основу одноканального финансирования через средства обязательного медицинского
страхования.
В данной работе определены основные направления
процесса стандартизации в здравоохранении Забайкальского края как гарантии
обеспечения доступности и качества оказания медицинской помощи населению
субъекта, освещены мероприятия по организации мониторинга внедрения краевых
стандартов оказания медицинской помощи на уровне конкретной медицинской
организации.
Вопросы здравоохранения в России приобретают в
последние годы все большую важность. И дело не только в том, что поддержание
здоровья населения в стране стало стратегической задачей с точки зрения
обеспечения национальной безопасности. Проблема обеспечения здоровья населения,
традиционно рассматривается как в социальном (качество и уровень жизни), так и
в экономическом (обеспечение способности к производительному труду) аспектах.
В настоящее время организация здравоохранения как системы приобрела
самостоятельную значимость для российских реформаторов, в том числе и
политическую, особенно в условиях новой концепции развития здравоохранения
Российской Федерации.
Следует отметить, что согласно Программы
модернизации здравоохранения РФ основные приоритеты бюджетных расходов на
2011-2013гг. лежат в сфере финансового обеспечения приобретения медицинского
оборудования, внедрения стандартов оказания медицинской помощи населению,
информатизации в здравоохранении и реализуются через систему обязательного
медицинского страхования.
Следовательно, необходимо четко определить
конкретный состав, объемы медицинских услуг и лекарственного обеспечения для
реальных размеров финансирования здравоохранения, так как основное внимание в
распределении финансовых потоков уделяется обеспечению стандартов оказания
медицинской помощи населению.
В дипломном проекте определены основные пути
внедрения и мониторирования стандарта оказания медицинской помощи в конкретной
медицинской организации на основе проведения ситуационного анализа с целью
оценки возможностей медицинской организации по выполнению требований стандарта.
С целью повышения эффективности внедрения
стандарта в учреждении здравоохранения необходимо предусмотреть внедрение
электронных версий стандарта, наличие стандартов на каждом рабочем месте,
разработку механизмов стимулирования медицинских работников к соблюдению
требований стандарта.
Для систематической оценки степени соблюдения
установленных требований, выявлении причин отклонений, внесении при
необходимости изменений (уточнений) в содержание стандарта, оценке
эффективности и последствий внедрения протокола, а также планирования и
проведения мероприятий по непрерывному управлению качеством медицинской помощи
на основе стандарта, необходимо проведение его мониторирования в период
внедрения стандарта и в процессе выполнения стандарта. Далее формируются
предложения по актуализации клинического протокола (при необходимости) и
рекомендации по совершенствованию оказания медицинской помощи в медицинском
учреждении.
Мной были проанализированы стандарты
восстановительного лечения для больниц реабилитационной службы Министерства
здравоохранения Забайкальского края, определена необходимость формирования
стандартов оказания медицинской помощи по отдельным нозологическим формам,
разработки клинических протоколов по каждому заболеванию с учетом особенностей
модели пациента, определения оплаты уровня оказания медицинской помощи по
средним срокам лечения больных, нуждающихся в стационарном долечивании.
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ И ЛИТЕРАТУРЫ
1.
Конституция Российской Федерации : официальный текст. - М. : Омега, 2006. - 64
с.
.
Гражданский кодекс Российской Федерации. Часть 1 : федер. закон от 30.11.1994
г. № 52-ФЗ // Собр. законодательства РФ. - 1994. - № 40. - Ст. 1958.
.
Об общих принципах организации местного самоуправления в Российской Федерации:
федер. закон от 06.10.2003 г. №131-ФЗ // Собр. законодательства РФ. - 2003. - №
40. - Ст. 3822.
.
О санитарно - эпидемиологическом благополучии населения: федер. закон от
30.03.1999 г. № 52-ФЗ // Собр. законодательства РФ.- 2001. - № 19. - Ст. 1737.
.
Основы законодательства Российской Федерации об охране здоровья граждан: федер.
закон от 22.07.1993 г. № 5487 - 1 // Собр. законодательства РФ. - 2000. - № 17.
- Ст. 1586.
.
Концепция охраны здоровья в Российской Федерации: указ Президента РФ от
31.08.2000 г. № 1202 - У // Собр. законодательства РФ. - 2000. - № 17. - Ст.
1586.
.
О мониторинге пилотного проекта, направленного на повышение качества услуг в
сфере здравоохранения: приказ ФФОМС от 16.07.2007 г. № 151 // Собр.
законодательства РФ. - 1998. - № 29. - Ст. 3519.
.
Устав Читинской области: закон Читинской области от 23.08. 2004 г. № 221 //
Забайкальский рабочий. - 2005. - № 98. - С. 1 - 2.
.
О здравоохранении в Читинской области: закон Читинской области от 13.07.2004 г.
№ 729 // Забайкальский рабочий. - 2004. - № 38. - С. 5 - 7.
.
Об утверждении Положения о Комитете здравоохранения администрации Читинской
области: постановление Администрации Читинской области от 20.01.2006 г. №
10-А/П // Текущее делопроизводство Комитета здравоохранения администрации
Читинской области за 2006 год.
.
Об организации работы по оказанию платных медицинских и иных услуг населению
государственными учреждениями здравоохранения: распоряжение Комитета
здравоохранения Читинской области от 28.11.2006 г. № 574 // Вестник Читинской
областной Думы и Администрации Читинской области. - 2005. - № 49. - С. 23.
.
Бойков, В. Э. Участие населения в финансировании здравоохранения / В. Э. Бойков
// Здравоохранение. - 2007. - № 2. - С. 23 - 26.
.
Волкова, Н. С. Модернизация здравоохранения и совершенствование статуса его
учреждений / Н. С. Волкова // Журнал российского права. - 2006. - № 4. - С. 54
- 59.
.Жилинский
Е. А. Здоровье нации - государственная политическая доминанта / Е. А.
Жилинский, Е. В. Жилинская // Власть. - 2006.- № 11. - С. 16 - 22.
.Герасименко,
Н. Ф. Очерки становления современного Российского законодательства в области
охраны здоровья граждан / Н. Ф. Герасименко // ГЭОТАР-МЕД. - 2003. - № 10. - С.
52 - 54.
.Кравченко,
Н. А. Научное обоснование методологии прогнозирования ресурсного обеспечения
здравоохранения России / Н. А. Кравченко // Менеджер здравоохранения. - 2003. -
№ 5. - С. 25 - 28.
.
О ходе реализации концепции развития здравоохранения и медицинской науки,
задачах на 2001-2005 и на период до 2010 г.: доклад Минздрава России //
Российская газета. - 2001. - 26 февраля. - С. 3 - 4.
.Путин,
В. В. Послание Президента РФ Федеральному Собранию РФ / В. В. Путин // Рос.
газ. - 2007. - 25 май.
.Седова,
Н. Н. О необходимости законодательного оформления деятельности этических
комитетов в здравоохранении / Н. Н. Седова // Социальное и пенсионное право. -
2007. - № 2. - С. 15 - 19.
.Селезнев,
Е. Ф. Актуальные проблемы здравоохранения / Е. Ф. Селезнев // Медицинская
картотека. - 2006 - № 5 - 6. - С. 2 -7.
.Хальфин,
Р. А. Приоритетный национальный проект в сфере здравоохранения: результаты и
перспективы / Р. А. Хальфин // Экономика здравоохранения. - 2007. - № 12. - С.
13 - 16.
.Филатов,
В. Б. Здравоохранение как социальный институт/ В. Б. Филатов // Экономика
здравоохранения. - 2006. - № 7 - 8. - С. 12 - 15.
.Пленкин,
В. А. Проблемы разграничения компетенций органов власти субъектов и органов МСУ
в сфере обеспечения прав на охрану здоровья / В. А. Пленкин // Конституционное
и муниципальное право. - 2007. - № 9. - С. 16 - 20.
.Пищита,
А. Н. Теоретико - правовая модель развития законодательства в сфере
здравоохранения России / А. Н. Пищита // Конституционное и муниципальное право.
- 2005. - № 8. - С. 29 - 32.
.Раскин,
Д. И. Несостоявшаяся реформа управления здравоохранением в России / Д. И.Раскин
// Вопросы истории. - 2006. - № 4. - С. 149 - 161.
.Стародубов,
В. И. Здоровье нации и система здравоохранения РФ / В. И. Стародубов // Уровень
жизни населения регионов России. - 2005. - № 11 - 12. - С. 65 - 68.
Перечень литературы по стандартизации:
1.Федеральный
закон от 27.12.02 № 184-ФЗ "О техническом регулировании" (с изм. и
доп.).
.Постановление
Правительства РФ от 12.02.94 № 100 "Об организации работ по
стандартизации, обеспечению единства измерений, сертификации продукции и
услуг" (с изм. и доп.).
Приказ
Минздравмедпрома РФ от 08.04.96 № 134 "О временных отраслевых стандартах
объема медицинской помощи".
.
Приказ Минздрава России от 29.08.97 № 260 "О разработке
медико-технологических протоколов ведения и лечения больных" (с изм. и
доп.).
.
Решение коллегий Минздрава России, Госстандарта России, ФФОМС от 03.12.97 №
14/43/6-11 "Об основных положениях стандартизации в здравоохранении".
.
Приказ Минздрава России и Федерального фонда обязательного медицинского
страхования от 19.01.98 № 12/2 "Об организации работ по стандартизации в
здравоохранении".
.
Программа работ по созданию и развитию системы стандартизации в
здравоохранении, утверждена Минздравом России 21.07.98, Госстандартом России
25.04.98, ФФОМС 17.07.98.
.
"Основные положения стандартизации в здравоохранении", утверждены
приказом Минздравсоцразвития России, ФФОМС от 19.01.98 № 12/2.
.
Приказ Минздрава России и ФФОМС от 24.01.00 № 23/3 "О мерах по реализации
программы работ по созданию и развитию системы стандартизации в
здравоохранении".
.
Приказ Минздрава России от 31.07.00 № 299 «О введении в действие Отраслевого
стандарта 'Технологии выполнения простых медицинских услуг. Общие
требования"» (ОСТ ТПМУ № 91500.01.0004-2000).
.
Приказ Минздрава России от 31.07.00 №300 «О введении в действие Отраслевого
стандарта "Порядок апробации и опытного внедрения проектов нормативных
документов системы стандартизации в здравоохранении"» (ОСТ ПАОВ №
91500.01.0002-2000).
.
Приказ Минздрава России от 31.07.00 № 301 «О введении в действие Отраслевого
стандарта "Принципы и порядок построения классификаторов в
здравоохранении. Общие положения"» (ОСТ ПКЗ № 91500.01.0003-2000).
.
Приказ Минздрава России от 31.07.00 № 302 «О введении в действие Отраслевого
стандарта "Порядок разработки, согласования, принятия, внедрения и
введения нормативных документов системы стандартизации в здравоохранении"»
(ОСТ ПРСПВВ № 91500.01.0001-2000).
.
Приказ Минздрава России от 09.12.00 № 430 "Об Экспертном совете Минздрава
России по стандартизации в здравоохранении".
.
Приказ Минздрава России от 22.01.01 № 1 «О введении в действие отраслевого
стандарта 'Термины и определения системы стандартизации в
здравоохранении"» (ОСТ ТО №91500.01.0005-2001).
.
Приказ Минздрава России от 31.01.01 № 18 «О введении в действие отраслевого
стандарта "Порядок контроля за соблюдением требований нормативных
документов системы стандартизации"» (ОСТ ПКФЗ №9150001.0006-2001).
.
Приказ Минздрава России от 26.03.01 №88 «О введении в действие отраслевого
стандарта»Государственный информационный стандарт лекарственного средства.
Основные положения"» (ОСТ ГИСЛС № 91500.05.0002-2001).
..
Приказ Минздрава России от 10.04.01 № 113 «О введении в действие отраслевого
классификатора "Простые медицинские услуги"» (ОК ПМУ
№91500.09.001-2001).
.
Приказ Минздрава России от 04.06.01 № 181 «О введении в действие отраслевого
стандарта "Система стандартизации в здравоохранении. Основные
положения"» (ОСТ 91500.01.0007-2001).
.
Приказ Минздрава России от 16.07.01 № 268 «О введении в действие отраслевого
классификатора "Сложные и комплексные медицинские услуги"» (ОК СКМУ №
91500.09.002-2001).
.
Приказ Минздрава России от 16.07.01 №269 «О введении в действие отраслевого
стандарта "Сложные и комплексные медицинские услуги. Состав"» (ОСТ №
91500.09.0003-2001).
.
Приказ Минздрава России от 01.11.01 № 388 "О государственных стандартах
качества лекарственных средств" (ОСТ 91500.05.001-00).
.
Постановление Госстандарта России от 15.04.02 № 152-ст"0 принятии и
введении в действие государственного стандарта".
.
Приказ Минздрава России от 27.05.02 № 163 «Об утверждении отраслевого стандарта
"Клинико-экономические исследования. Общие положения"» (ОСТ
91500.14.0001 -2002).