Особенности течения беременности, родов и состояния новорожденных при внутриутробной инфекции
Содержание
I. Введение
II. Обзор литературы
2.1 Понятие о внутриутробной инфекции
2.2 Этиология
2.3 Патогенез
2.4 Особенности инфекционного процесса и внутриутробного
инфицирования плода в разные сроки беременности
2.5 Методы исследования на наличие инфекции во время беременности
III. Материалы и методы исследования
V. Выводы
VI. Рекомендации
VII. Список используемой литературы
I.
Введение
Проблема внутриутробной инфекции (ВУИ) является одной из
ведущих в акушерской практике в связи с высоким уровнем инфицирования
беременных, рожениц и родильниц, опасностью нарушения развития плода и рождения
больного ребенка. Наличие инфекции у матери служит фактором риска
неблагоприятного исхода беременности и родов, но это не всегда означает
инфицирование плода.
Внутриутробной инфекцией следует считать
распространение инфекционных возбудителей в организме плода, сопровождающееся
морфо-функциональными нарушениями различных органов и систем, которые
характерны для инфекционной болезни.
При наличии инфекции у матери плод инфицируется
сравнительно редко - от 1-2 до 10-12%. У 65-82 % беременных женщин при
исследовании материала мочеполовых путей выявляется разнообразная
патологическая микрофлора (чаще инфекции, передающиеся половым путем), нередко
без каких-либо признаков воспаления. От чего зависит проникновение инфекции к
плоду и в какие сроки беременности это наиболее вероятно? Каковы результаты
терапии в различные триместры беременности?
Возрастание значимости внутриутробных
инфекций в перинатологии связано с появлением более информативных методов
диагностики и расширением спектра изучаемых возбудителей. С другой стороны,
истинное увеличение частоты этой патологии может быть обусловлено возрастанием
инфицированности женщин репродуктивного возраста.
В нашей стране внутриутробная инфекция является одной из
ведущих причин смертности в раннем неонатальном периоде.
Цель работы: провести анализ течения беременности, родов и
состояния новорожденных при внутриутробной инфекции по историям родов за 2009
год Курского городского клинического родильного дома и городской больницы №4.
Задачи исследования:
. Изучить клинические особенности течения беременности у
женщин, родивших детей с клиническими проявлениями внутриутробной инфекции.
. Проанализировать исходы беременности у пациенток данной
группы.
. Изучить клинические особенности течения родов у женщин
указанной группы.
. Проанализировать основные клинические проявления ВУИ у
новорожденных.
. Оценить результаты гистологического исследования последа.
внутриутробная инфекция беременность новорожденный
II.
Обзор литературы
2.1 Понятие о
внутриутробной инфекции
Внутриутробная инфекция занимает одно из ведущих мест в
структуре причин перинатальной заболеваемости и смертности. Различают
внутриутробную инфекцию и инфицирование. При внутриутробных инфекциях и
инфицировании плода и новорожденного заражение происходит в перинатальном
периоде или в родах и источником является мать [20].
Внутриутробная инфекция - заболевание, клинически
проявляющееся в виде пиодермии, гепатита, гастроэнтерита, пневмонии, отита и
другой патологии вплоть до сепсиса.
Инфицирование плода выражается лишь в проникновении в его
организм возбудителя и не сопровождается клиническими проявлениями, что
объясняется мобилизацией иммунитета и защитных механизмов в системе мать-плацента-плод.
В зарубежной литературе для обозначения группы инфекций со
сходными клиническими проявлениями, вызывающих в последующем стойкие
структурные изменения органов и систему детей, используют аббревиатуру TORCH: Т
- токсоплазмоз, О - другие (other) инфекции (сифилис, хламидиоз, энтеровирусные
инфекции, гепатиты А и В, гонорея, листериоз), R - краснуха (rubeola), С -
цитомегаловирусная инфекция (cytomegalia), герпетическая инфекция (herpes).
Среди многообразных возбудителей ВУИ значительную роль играют грамотрицательные
аэробные бактерии, неспорообразующие анаэробы, микоплазмы, стрептококки группы
В, дрожжеподобные грибы [21].
В нашей стране принята классификация ВУИ, в которой в I
группу объединены все вирусные заболевания эмбриона и плода, а во II -
заболевания плода, вызванные бактериальной флорой.
2.2 Этиология
.2.1 Причины:
Внутриутробная инфекция у ребенка может привести как к легким
поражениям, так и к тяжелым врожденным фатальным заболеваниям, являющимся
причинами смерти в неонатальный период.
Внутриутробная инфекция может быть вызвана многими
возбудителями:
. вирусами: цитомегалии, краснухи, ветряной оспы,
простого герпеса, энтеровирусами Коксаки и ЕСНО, гепатит В и С, СПИДа и др.;
2. бактериями: бледной трепонемой, листерией,
стафилококками, стрептококками группы В, эшерихиями, условно-патогенными
бактериями, микобактерями туберкулеза;
. микоплазмами человека;
. хламидиями;
. простейшими: токсоплазмой Гонди;
. грибами: кандида и аспергиллами [21].
Несмотря на разнообразие возбудителей, способных вызывать
внутриутробные инфекции, многие инфекционно-воспалительные заболевания во время
беременности имеют общие черты:
во-первых, ВУИ плода и новорожденного может вызвать как
острая, так и активация хронической, персистентной инфекции во время беременности;
во-вторых, большая часть заболеваний беременных, приводящих к
ВУИ, протекает в латентной или субклинической форме;
в-третьих, активация персистирующей инфекции возможна при
любом нарушении гомеостаза в организме беременной [12].
.2.2 Факторы высокого риска развития антенатальной инфекции:
Ø отягощенный акушерский
анамнез (выкидыши, мертворождения, невынашивание предыдущих беременностей,
рождение детей с множественными пороками развития или умерших в раннем
возрасте);
Ø аномалии течения
настоящей беременности и родов (угроза прерывания беременности, многоводие,
преждевременное отхождение вод, невынашивание, приращение, неполная или
преждевременная отслойка плаценты);
Ø заболевания мочеполовой
системы у матери (эрозия шейки матки, эндоцервицит, кольпит, вульвовагинит,
киста яичника, сальпингит, сальпингоофорит, пиелонефрит, пиелит, мочевая
инфекция, уретрит);
Ø перенесенные матерью во
время беременности инфекции, в том числе и ОРВИ;
Ø рождение ребенка с
признаками ЗВУР, гипотрофии, дизэмбриогенетическими стигмами, пороками
развития;
Ø острая неонатальная
гидроцефалия;
Ø кожные экзантемы при
рождении;
Ø желтуха неясного генеза;
Ø появление лихорадки в 1-й
день жизни;
Ø неврологическая
симптоматика, появляющаяся впервые через несколько дней после рождения [25].
2.2.3 Факторы высокого риска развития интранатальной
инфекции:
· хронические очаги инфекции мочеполовой
сферы у матери;
· длительный безводный период (более 12 ч);
· многоводие, наличие околоплодных вод с
запахом;
· лихорадка и развитие тяжелых инфекционных
процессов у матери до, в родах или сразу после родов;
· недоношенность;
· акушерские пособия в родах;
· рождение ребенка в асфиксии, потребовавшей
оказания реанимационных пособий;
· ухудшение состояния ребенка в первые часы
жизни, лихорадка в первые 2 дня жизни [25].
2.3 Патогенез
Гематогенно проникший к эмбриону и плоду возбудитель, оседая
в тканях, вызывает воспаление. Особенностью воспалительной реакции у эмбрионов
является наличие лишь альтернативного ее компонента, отсутствие реакции
фибробластов; у плода в раннем фетальном периоде, наряду с альтернативным,
имеется пролиферативный компонент, который преобладает, приводит к развитию
избыточного склероза; у плода в поздний фетальный период отмечают уже все 3
компонента воспалительной реакции (альтернативный, пролиферативный и
сосудистый, хотя последний еще выражен слабо), но нет плазматической реакции.
Вследствие этого исходы ВУИ могут быть различными: прерывание беременности,
формирование пороков развития и др. Особенно типично формирование пороков
развития для ВУИ, переносимых в первые 2 мес. беременности. Это обусловлено
тем, что критический формообразовательный период с максимальной
чувствительностью зачатков большинства органов к повреждающим влияниям внешней
среды приходится именно на данное время. Однако пороки развития мозга
(гидроцефалия, микроцефалия, порэнцефалия, глиоз) могут возникнуть при ВУИ на
любом сроке беременности, так как мозг - орган, формообразовательный период
которого продолжается всю временность. Тем не менее, существует правило: чем
раньше произошло инфицирование плода, тем тяжелее последствия [24, 30].
При ВУИ, возникшей в первые три месяца беременности,
соответствующие периодам органогенеза и плацентации, возникают инфекционные
эмбриопатии. Ведущую роль в формировании эмбриопатий играют микроорганизмы с
внутриклеточным циклом развития. В случае возникновения ВУИ после 3 месяцев
гестации развиваются инфекционные фетопатии [24].
.3.1 Патогенетические механизмы возникновения, развития и
воздействия внутриутробной инфекции:
Патогенетические механизмы возникновения, развития и
воздействия внутриутробной инфекции разнообразны и зависят от многих факторов:
· вида возбудителя, его вирулентности,
массивности обсеменения;
· путей проникновения в организм беременной;
· первичности или вторичности инфекционного
процесса у беременной;
· состояния организма матери, толерантности
иммунной реактивности организма в борьбе с инфекцией;
· степени и распространенности и
интенсивности воспалительного процесса.
2.3.2 Механизм передачи ВУИ
Внутриутробные инфекции у ребенка развивается при передаче
инфекта от матери плоду. К основным механизмам инфицирования относятся:
ü трансплацентарный, гематогенный;
ü нисходящий (источник инфекции - маточные
трубы);
ü восходящий путь инфицирования (возбудитель
распространяется из влагалища, шейки матки, полости матки).
1. Восходящий путь внутриутробного инфицирования.
Восходящий путь проникновения инфекции характерен для
инфекции, передаваемой половым путем (ИППП). Этот путь инфицирования самый
частый, когда бактерии, вирусы, простейшие, грибы проникают из нижних отделов
половых путей (влагалище, шеечный канал) непосредственно в полость матки, к
плоду или к плодным оболочкам, далее в околоплодные воды. Особенностью
восходящей инфекции является экссудативная форма воспалительной реакции [21].
В I триместре беременности восходящая инфекция может вызвать
острый или латентный эндомиометрит, но не проникнуть к плодному яйцу.
Клинико-ультразвуковыми признаками восходящей инфекции в ранние сроки
беременности являются симптомы угрозы самопроизвольного выкидыша, а также
локальное повышение тонуса матки и признаки локальной отслойки хориона [25]. На
фоне базального эндомиометрита беременность может прогрессировать. В ряде
случаев плодное яйцо подвергается иммунному отторжению и беременность
становится неразвивающейся.
С началом II триместра беременности механизм воздействия
восходящей инфекции меняется из-за слияния decidua vега и decidua сарsularis в
единый комплекс (deciduа раrietalis) и тесного соединения с децидуальном
оболочкой. Полость матки становится полостью плодного пузыря. Восходящая
инфекция с 14-16 нед беременности может непосредственно проникнуть к плоду из
влагалища и из шеечного канала. При этом распространителем и источником
инфекции могут быть сперматозоиды.
С этого срока беременности внутренний зев шеечного канала
матки соприкасается с амнионом плода. Со II-III триместров беременности, когда
внутренний зев шейки матки постепенно приоткрывается, а также при угрозе
преждевременного прерывания беременности или при ИЦН возникает реальная угроза
проникновения инфекции через плодные оболочки в околоплодные воды
(трансмембранное обсеменение околоплодных вод). Околоплодные воды обладают
слабым защитным действием. Они только задерживают рост микроорганизмов (но не
вирусов) и могут явиться средой накопления инфекционных возбудителей. Плод
заглатывает инфицированные околоплодные воды или даже аспирирует их, что
приводит к заболеванию, задержке роста и внутриутробным порокам развития,
хронической гипоксии, а в тяжелых случаях - к смерти [29].
При восходящей инфекции и массивном обсеменении
последовательно возникают мембранит, хорионамнионит, фуникулит, инфицирование
плода. Симптомом экссудативного мембранита является многоводие, которое
отражает наличие воспалительной реакции в амнионе плода.
Непосредственными источниками восходящей инфекции служат
инфекционные агенты во влагалище, в шеечном канале матки, воспалительные
процессы в нижних половых путях, а также сперматозоиды, несущие инфекцию от
сексуального партнера. Способствующими условиями для распространения инфекта
являются сексуальная активность во время беременности (незащищенный секс), ИЦН,
снижение местного иммунитета и обшей иммунологической толерантности (прием
глюкокортикостероидов, наличие длительной персистирующей инфекции).
. Нисходящий путь внутриутробного инфицирования.
Нисходящий путь проникновения инфекции от матери к плоду
происходит при наличии воспалительного очага в брюшной полости (хронический аппендицит,
холецистит или в придатках матки (аднексит, сактосальпинкс, абсцесс яичника).
Через маточные трубы бактерии проникают в полость матки, вызывая тотальное
воспаление тканей матери, плаценты и плода [21].
. Гематогенный путь внутриутробного инфицирования.
Абсолютным условием этого распространения инфекции является
наличие в крови материнского организма большого количества инфекционных
возбудителей (бактериемия, вирусемия, паразитемия).
Последовательно возникает воспаление тканей матки и децидуит,
вовлечение сосудов системы микроциркуляции (интервиллизит), далее воспаление от
плодных оболочек (децидуит, мембранит) и генерализация инфекции у плода
(сепсис, менингит). Гематогенные воспалительные реакции отличаются
пролиферативными процессами, которые сопровождаются воспалением стромы ворсина
хориона и самой плаценты (плацентит).
Инфекция проникает от матери к плоду через сосуды и кровь,
вызывая самые тяжелые, генерализованные формы поражений плода, которые чаще
всего несовместимы с жизнью или вызывают тяжелейшие заболевания, при которых
ребенок становится инвалидом с детства (менингит, энцефалит, сепсис) [29].
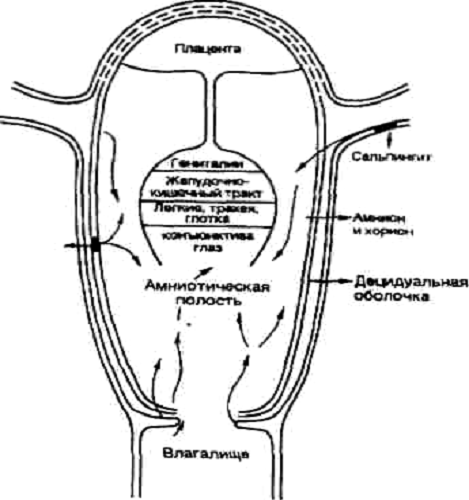
Рис.1. Пути распространения внутриутробной инфекции
2.4
Особенности инфекционного процесса и внутриутробного инфицирования плода в
разные сроки беременности
2.4.1 Особенности инфекционного процесса и внутриутробного
инфицирования плода во время беременности:
. Преобладание микробных ассоциаций. Чаще всего это
сочетанные бактериально-вирусные инфекции и очень редко - моноинфекционный
процесс.
2. Бессимптомное или малосимптомное течение инфекции у
матери.
. Сочетание вагинальной и уретральной инфекции,
которые объединяют и трактуют как урогенитальную.
. Частое развитие инфекции на фоне бактериального
вагиноза.
. Непредсказуемость исхода для плода, новорожденного и
материи, рождение практически здорового ребенка, наличие у новорожденного
тяжелых пороков развития, преждевременное прерывание беременности, признаки
незрелости плода, различные внутриутробные заболевания и повреждения.
Характер и тяжесть инфекционного процесса у плода
определяется стадией его внутриутробного развития в момент инфицирования -
(предимплантационный, эмбриональный, ранний и поздний фетальные, интра - и
неонатальные). В период органогенеза и плацентации возникают инфекционные
эмбриопатии. Они обуславливают формирование у эмбриона пороков развития, либо
его гибель. С 4-го до начала 7-го месяца гестационного периода у плода
появляется специфическая чувствительность к возбудителям инфекции. При фетопатиях
септической этиологии могут формироваться пороки развития. Они являются
результатом пролиферативных и альтернативных процессов, приводящих к сужению и
обтурации каналов и отверстий. На внедрение возбудителя инфекции после 27-й
недели гестационного периода плод отвечает специфической реакцией в виде
лейкоцитарной инфильтрации, тканевых и гуморальных изменений. В результате
возможны возникновение внутриутробной инфекции и гибель плода, невынашивание
беременности или задержка развития плода [3, 16].
Несмотря на решающее значение временного фактора в развитии
ВУИ, на него также оказывают влияние:
) вид и степень вирулентности возбудителя;
) массивность инфицирования;
) тропизм возбудителя к тканям и органам;
) пути проникновения возбудителя;
) способность организма матери предотвращать заболевание
плода;
) срок гестации;
) способность плода к иммунному ответу;
) характер течения беременности;
) внутриутробная и интранатальная гипоксия;
) массивная лекарственная терапия во время беременности.
Реализация внутриутробного инфицирования в инфекционный
процесс у новорожденных зависит от его стадии и характера, от состояния
иммунитета, для которого в таких случаях свойственен низкий уровень как
специфических, так и неспецифических факторов.
При инфицировании плода незадолго до рождения, проявления
инфекционного процесса зависят от стадии болезни:
если на момент родов заболевание находится в начальной фазе,
то инфекция манифестирует в течение первых 3 суток раннего неонатального
периода;
если роды произошли в конечную стадию болезни, чаще
развивается синдром дезадаптации в раннем неонатальном периоде и возможно
формирование хронического процесса на фоне развития вялотекущей латентной
инфекции [12].
.4.2 Особенности инфекционного процесса и внутриутробного
инфицирования плода в I триместре беременности:
. Наличие острой или хронической и персистирующей
инфекции у беременной женщины является фактором риска инфицирования плодного
яйца, эмбриона и плода в раннем периоде его развития.
2. Наличие инфицирования в I триместре беременности
приводит либо к самопроизвольному выкидышу (неразвивающаяся беременность), либо
к эмбриотоксическому и тератогенному повреждению плода.
. Симптомами проникновения инфекции в полость матки
являются признаки эндомиометрита, частичной отслойки хориона и угрозы выкидыша.
. Инфекционный агент проникает в матку, но далеко не
всегда повреждает плодное яйцо, эмбрион и плод.
. Основными механизмами защиты от инфекции со стороны
материнского организма являются слизистые оболочки влагалища и шейки матки, а
также секреторная деятельность эпителиальных тканей половых путей.
. У плода в I триместре беременности отсутствуют
механизмы взаимодействия с инфекционными агентами, поэтому инфицирование
происходит редко [12, 13].
2.4.3 Особенности инфекционного процесса и внутриутробного
инфицирования плода в II триместре беременности
) Большой риск проникновения инфекционного агента
восходящим путем от матери к плоду, минуя децидуальную оболочку матки, но
повреждая амнион и хориальную оболочку плоду.
2) Частым признаком воспаления плодных оболочек является
многоводие.
) При проникновении инфекции к плоду возникает
генерализация заболевания и особо тяжелые повреждения структур мозга (менингит,
энцефалит, гидроцефалит, кисты мозга).
) Обнаружение IgM в крови плода свидетельствует об
инфицировании плода, так как иммуноглобулины этого класса материнского
происхождения не проникают через плацентарный барьер.
Особо отрицательную роль в этот период играет нейроинфекция.
Внутриутробное инфекционное повреждение ЦНС во II и III триместрах определяет
значительное число случаев умственной отсталости, задержки психомоторного
развития и детской инвалидизации. Инфекционное внутриутробное поражение ЦНС в
эти сроки редко является причиной смерти плода или новорожденного, но особенно
существенно тормозить физическое и психомоторное развитие ребенка [21].
Нейроинфекция представлена тремя основными формами:
энцефалит, воспаление оболочек (менингит), вентрикулит, а также их комбинация.
Внутриутробное поражение инфекцией ЦНС плода сопровождается
различными тяжелыми структурными нарушениями в формировании мозга
(гидроцефалия, субэпендимальные кисты, кистозная дегенерация вещества мозга,
или порэнцефалические кисты, аномалии развития коры большого мозга,
микроцефалия). Наличие кальцификатов в тканях мозга однозначно свидетельствует
о предшествующем инфекционном некрозе [29].
.4.4 Особенности инфекционного процесса и внутриутробного
инфицирования плода в III триместре беременности:
Инфекционный агент контактирует только с механизмами защиты.
В ответ на действие инфекционного агента у плода в позднем периоде
внутриутробного развития возникают все признаки воспалительной реакции в
сочетании с дистрофическими процессами. У инфицированного плода снижаются
адаптационные и компенсаторные реакции в ответ на уменьшение
маточно-плацентарного и плодово-плацентарного кровоснабжения [24].
В III триместре развития плод чаще всего инфицируется,
заглатывая инфицированные околоплодные воды, или при непосредственном контакте
с инфицированными тканями родовых путей в процессе прохождения по родовым путям
матери.
Иммунная система плода способна в определенной степени
отграничивать распространение инфекции путем развития пролиферативных и
экссудативных процессов.
Чаще развиваются не генерализованные инфекционные реакции, а
локальные (энцефалит, гепатит, пневмония).
Наличие дизэмбриогенетических стигм у новорожденного
свидетельствует о длительно персистирующей в организме плода инфекции, которая
проникла к нему в ранний фетальный период. Влияние вирусов в III триместре чаще
всего проявляется признаками незрелости плода при доношенном сроке
беременности.триместр беременности характеризуется большей устойчивостью плода
к инфицированию. Количество Ig С, синтезируемых материнским организмом и
плацентой, повышается. Увеличивается синтез Ig М плодового происхождения.
Иммуноглобулины относятся к компонентам иммунитета, биологическая функция
которого направлена на распознавание чужеродных антигенов, специфическое с ними
взаимодействие и элиминацию. Кроме того, Ig G являются регуляторами клеточных
механизмов иммунного ответа. Увеличение количества иммуноглобулинов несомненно,
повышает защитный характер иммунной системы.
Инфекция, проникнув в матку, плаценту, оболочки, способна
ускользать от иммунного надзора материнского организма. Инфекционные агенты
могут подавлять продукцию интерферона и цитокинов, усиливать молекулярную
мимикрию. Длительно персистирующая в организме человека инфекция
приспосабливается к механизмам иммунной защиты матери. Антигены инфекта могут
изменять строение своих рецепт ров, приближая их к материнским [6]. Наибольший
риск проникновения инфекта в через плаценту имеет место с 32-34-й нед.
беременности, когда повышается проницаемое плаценты.
Особенно опасна вирусная инфекция, проникающая в головной
мозг плода, или штаммы вирусов, обусловливающих нейроинфекцию. Поражая мозг,
нейроинфекция вызывает энцефалит, вентрикулит, что впоследствии у ребенка
вызывает задержку психомоторного развития, умственную отсталость, смерть [30].
В начале развития инфекционного процесса в зоне повреждения
герминативного матрикса (располагается в зоне субэпендимального слоя) возникает
участок некроза, который подвергается в течение 3-4 нед трансформации в
кистозную полость. Предполагают, что время повреждения матрикса наиболее часто происходит
в конце II - начале III триместра беременности (26-28 нед).
2.5 Методы
исследования на наличие инфекции во время беременности
Учитывая неспецифичность клинических проявлений ВУИ во время
беременности, диагностика ее в большинстве случаев затруднена и возможна лишь в
результате сочетания клинических и лабораторно-инструментальных методов
исследования.
1. Клинический метод:
клинические признаки при осложненном течении беременности, проявления инфекции
у матери.
2. Методы, позволяющие
оценить состояние фетоплацентарной системы:
· эхография (фетометрия, поведенческая
активность плода, его тонус, количество околоплодных вод, зрелость плаценты);
· допплерография (МПК, ФПК);
· компьютерная кардиоинтервалография.
1. Микробиологические и
серологического исследования:
ü микроскопия (повышенное содержание
лейкоцитов, кокковая флора, признаки дисбиоза, грибковая флора);
ü бактериальный посев (наличие анаэробные и
аэробных бактерий, грибковой флоры);
ü ПЦР-диагностика (геномы ВПГ-1, ВПГ-2, МЦВ,
микоплазмы, уреаплазмы, хламидии);
ü иммуноферментный анализ (ИФА) -
обнаружение в сыворотке специфических антител к возбудителям (IgМ, IgС, IGА в
диагностически значимых титрах).
1. Исследование хориона
(биопсия хориона) - культуральный метод, ПЦР-диагностика.
2. Исследование околоплодных
вод (амниоцентез) - культуральный метод, ПЦР-диагностика
3. Исследование пуповинной
крови плода (кордоцентез) - культуральный метод, ПЦР-диагностика и
специфический иммунный ответ (Ig М) плода
4. Морфологическое
исследование плаценты, данные вскрытия
5. Клиническая оценка
состояния новорожденного (незрелость при доношенном сроке беременности,
манифестация инфекционного заболевания, врожденные пороки развития).
Косвенные методы (определение у матери климата инфекционного
заболевания и специфического иммунного ответа, ультразвуковой метод) помогают
установить предположительный диагноз внутриутробного инфицирования.
К прямым методам диагностики внутриутробного инфицирования и
инфекции относятся: выявление возбудителя в материале, полученном при биопсии
хориона, амниоцентезе (ПЦР, культуральный метод), кордоцентезе (ПЦР,
культуральный метод и определение уровня специфических антител Ig М) [21].
Характер течения беременности при внутриутробной инфекции
зависит от срока воздействия возбудителя.
На ранних этапах развития зародыша (1-3 нед беременности)
из-за отсутствия механизмов воздействия инфекта и плодного яйца реализации
воспалительной реакции чаще всего не происходит. Контакт с инфекцией может
закончится альтеративным процессом и гибелью плодного яйца.
Повреждения эмбриона инфекцией на 4-12 неделе беременности
связано с вирусной инфекцией проникновением микроорганизмов через хорион. Плод
еще не имеет защитных механизмов. Нарушение закладки органов и систем вызывает
тератогенный и эмбриотоксический эффект.
В I триместре специфических клинических признаков наличия ВУИ
нет, косвенно о ней свидетельствуют некоторые эхографические признаки:
· повышенный локальный тонус матки;
· отслойка хориона;
· изменение формы плодного яйца
(деформация);
· прогрессирование ИЦН (функционального
характера);
· гипоплазия хориона;
· увеличение или персистенция желточного
мешка;
· несоответствие размеров эмбриона размерам
полости плодного яйца (увеличение, уменьшение);
· отсутствие редукции хорионической полости.
Инфекционные фетопатии возникают с 16-й недели - происходит
генерализация инфекции у плода. Могут возникать такие пороки развития
фиброэластоз эндокарда, поликистоз легких, микро - и гидроцефалия (ранние
фетопатии).
В III триместре плод реагирует на внедрение возбудителя
локальной реакцией. Могут возникнуть энцефалит, гепатит, пневмония,
интерстициальный нефрит. Влияние вирусов чаще всего проявляется признаками
незрелости, дизэмбриогенетическими стигмами, затяжным адаптационным периодом,
значительной потерей массы тела в раннем постнатальном периоде [25].
Данные эхографии во II и III триместрах беременности,
указывающие на развитие инфекции у плода:
· ЗВУР плода
· гипоксия плода;
· фетоплацентарная недостаточность;
· многоводие или маловодие;
· неиммунная водянка плода;
· увеличение или уменьшение толщины
плаценты, наличие патологических включений;
· контрастирование базальной пластинки;
· наличие взвеси в околоплодных водах;
· кальцификаты в печени и селезенке и
головном мозге плода;
· поликистоз легких, почек плода;
· эхогенные фиброзные включения на
папиллярных мышцах и створках клапанов сердца плода;
· расширение петель кишечника плода
(гипоксия, энтерит).
Признаки инфекционного процесса подтверждаются также
результатами морфологического исследования последа. Проведенные
патоморфологические исследования плацент в клинических наблюдениях с
подозрением на ВУИ позволяют обнаружить явления патологической незрелости
ворсинчатого дерева, гиповаскуляризацию терминальных ворсин, циркуляторные
расстройства, инволютивно-дистрофические процессы почти в 100 % наблюдений [3,
21].
III.
Материалы и методы исследования
Нами был проведен ретроспективный анализ историй родов
женщин, историй новорожденных и гистологии последа за 2009 год Курского городского
клинического родильного дома и городской больницы №4.
Материалом исследования явились 40 историй родов пациенток,
родивших детей с клиническими проявлениями внутриутробной инфекции.
При анализе учитывались следующие показатели:
. отягощенный акушерский анамнез;
2. инфекции у беременных;
. аномалии течения настоящей беременности;
. осложнения беременности;
. экстрагенитальные заболевания у матери;
. исход беременности;
. вес родившегося ребенка;
. оценка новорожденного по Апгар;
. клинические проявления ВУИ у новорожденных;
. гистология последа.
Полученные данные статистически обработаны.. Результаты
собственных исследований
У 16 женщин (40%) с внутриутробной инфекцией отмечался
отягощенный акушерский анамнез, включающий в себя аборты 25% (10 случаев),
замершую беременность 10% (4 случая) и выкидыши 5% (2 случая).
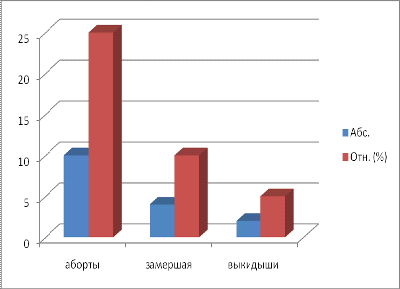
Рисунок 1. Отягощенный акушерский анамнез
В исследуемой нами группе отмечены случаи инфекции в анамнезе
(по анамнестическим данным и результатам диагностики методом ИФА и ПЦР) и
инфекции, перенесенные матерью во время беременности (таблица 1).
Таблица 1. Инфекции у беременных
|
Инфекции у
беременных
|
Абс. кол-во
случаев
|
Отн. кол-во
случаев (%)
|
|
ОРВИ,
перенесенное во время беременности
|
3
|
|
ЦМВ
|
3
|
7,5
|
|
Хламидиоз
|
3
|
7,5
|
|
ВПГ
|
2
|
5
|
|
Токсоплазмоз
|
1
|
2,5
|
|
Уреаплазмоз
|
1
|
2,5
|
|
Гепатит В
|
1
|
2,5
|
Как видно из таблицы, в большинстве случаев встречались ОРВИ,
ЦМВ и хламидиоз, составившие 7,5% (по 3 случая каждая), и в меньшем количестве
- токсоплазмоз, уреаплазмоз и гепатит В - 2,5% (по 1 случаю).
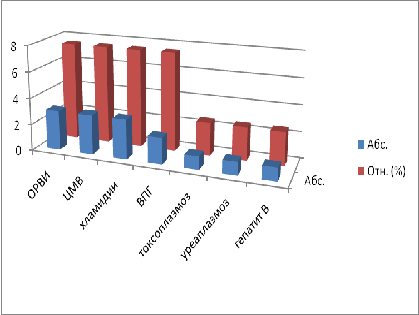
Рисунок 2. Инфекции у беременных
У женщин с внутриутробной инфекцией отмечалось также
осложненное течение беременности в виде угрозы прерывания беременности,
гестоза, токсикоза, хронической внутриутробной гипоксии плода, анемии,
преждевременного отхождения околоплодных вод и многоводия (таблица 2).
Таблица 2. Осложнения течения настоящей беременности
|
Осложнения
течения настоящей беременности
|
Абс. кол-во
случаев
|
Отн. кол-во
случаев (%)
|
|
Угроза
прерывания беременности
|
20
|
50
|
|
Гестоз
|
13
|
32,5
|
|
Токсикоз
|
9
|
22,5
|
|
Хроническая
внутриутробная гипоксия плода
|
6
|
15
|
|
Анемия
|
5
|
12,5
|
|
Преждевременное
отхождение околоплодных вод
|
4
|
10
|
|
Многоводие
|
3
|
2,5
|
Данные таблицы свидетельствуют о том, что наиболее часто
встречались угрозы прерывания беременности 50% (20 случаев), и значительно
меньше - многоводие 7,5% (3 случая).
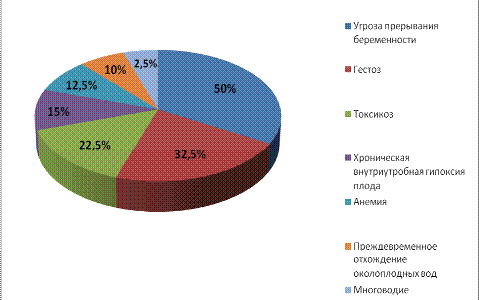
Рисунок 3. Осложнения течения настоящей беременности
У 8 беременных (20%) имелись экстрагенитальные заболевания. И
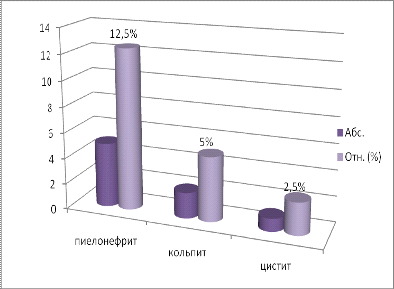
наиболее частыми из них явились обострения пиелонефрита - 12,5% (таблица 3).
Таблица 3. Экстрагенитальные заболевания у матери
|
Экстрагенитальные
заболевания у матери
|
Абс. кол-во
случаев
|
Отн. кол-во
случаев (%)
|
|
Пиелонефрит
|
5
|
12,5
|
|
Цистит
|
1
|
2,5
|
Диаграмма 4. Экстрагенитальные заболевания у матери
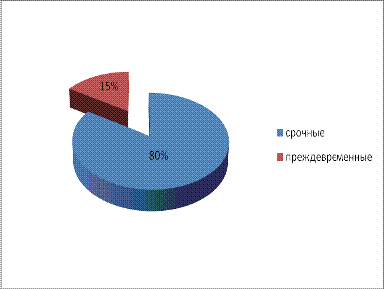
У 32 пациенток (80%) роды были срочными, у 6 (15%) -
преждевременными. Эти данные свидетельствуют о том, что у женщин с
внутриутробной инфекцией преждевременные роды встречаются в 1,7 раз чаще, чем в
популяции.
Диаграмма 5. Роды по сроку гестации
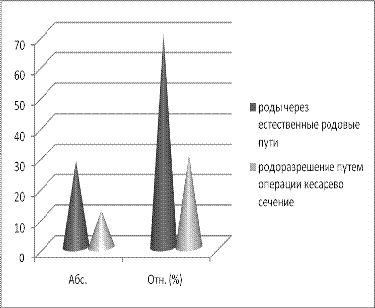
По исходам беременностей можно выявить следующую
закономерность, что большинство беременных родоразрешены через естественные
родовые пути - 28 пациенток (70%), у 12 пациенток (30%) роды закончены путем
операции кесарева сечения в экстренном порядке, что в 1,6 раз выше, чем в
популяции.
Диаграмма 6. Методы родоразрешения у женщин с ВУИ
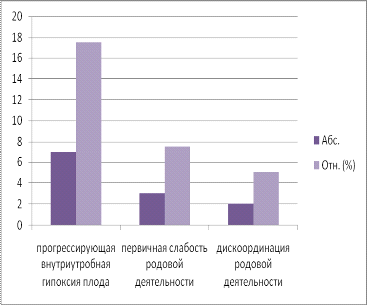
Показания, которые привели к экстренному оперативному
родоразрешению - это прогрессирующая внутриутробная гипоксия плода - 17,5% (7
случаев), первичная слабость родовой деятельности, не поддающаяся
медикаментозной терапии - 7,5% (3 случая) и дискоординация родовой деятельности
- 5% (2 случая).
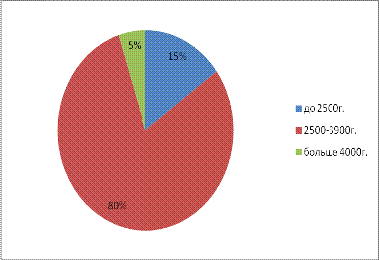
По оценке массы новорожденных получены следующие данные:
число родившихся детей с массой 2500г и меньше - 15% (6 случая), 4000г и выше -
также 5% (2 случая). Вместе с тем количество новорожденных с массой от 2500г до
3900г составляет 80% (32 ребенка). Можно сделать вывод, что внутриутробная
инфекция на массу плода оказывает значительное влияние за счет большого
количества недоношенных.
Диаграмма 8. Вес ребенка при рождении
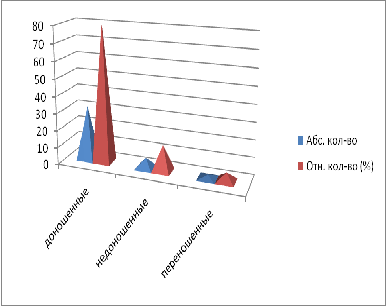
При анализе историй родов выявлено, что гестационный возраст
детей также имеют разные показатели (таблица 4).
Таблица 4. гестационный возраст
|
гестационный
возраст
|
Абс. кол-во
|
Отн. кол-во(%)
|
|
Доношенные
|
32
|
80
|
|
Недоношенные
|
6
|
15
|
|
Переношенные
|
2
|
5
|
По данным таблицы можно сделать вывод, что у матерей с
внутриутробной инфекцией недоношенные дети рождаются в 3 раза чаще, чем
переношенные.
Диаграмма 9. гестационный возраст
При оценке новорожденных по Апгар выявлено, что оценко меньше
7 баллов встречается в 20% (8 случаев), больше 7 баллов - 80% (32 случая).
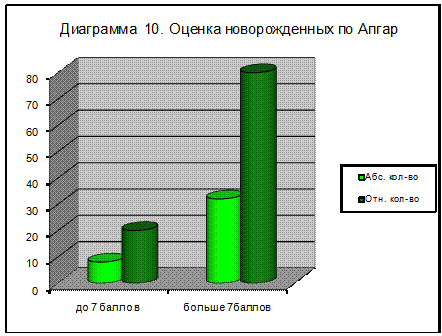
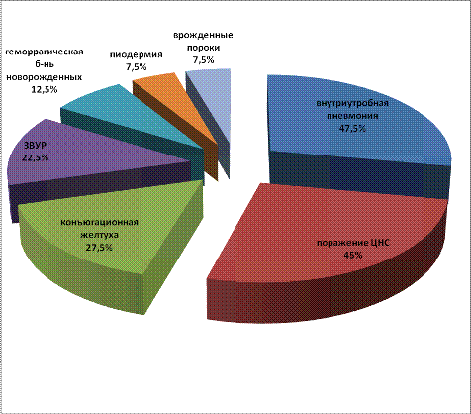
Таблица 5. Клинические проявления ВУИ у новорожденных
|
Клинические
проявления ВУИ у новорожденных
|
Абс. кол-во
случаев
|
Отн. кол-во
случаев (%)
|
|
Внутриутробная
пневмония
|
19
|
47,5
|
|
Нарушения со
стороны ЦНС
|
18
|
45
|
|
Конъюгационная
желтуха
|
11
|
27,5
|
|
ЗВУР
|
9
|
22,5
|
|
Геморрагическая
б-нь новорожденных
|
5
|
12,5
|
|
Пиодермия
|
3
|
7,5
|
|
Врожденные
пороки
|
3
|
7,5
|
Данные таблицы свидетельствуют о том, что наиболее частыми
клиническими проявлениями ВУИ у новорожденных являются внутриутробная пневмония
- 47,5% и нарушения со стороны ЦНС - 45%.
Диаграмма 11. Клинические проявления ВУИ у новорожденных
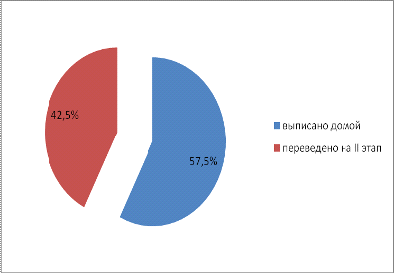
На II этап было переведено 17 детей (42,5%) для дальнейшего
лечения, выписано домой - 23 ребенка (57,5%). Умерших не было.
Диаграмма 12. Исход у новорожденных
Результаты гистологического исследования последа представлены
в таблице 6.
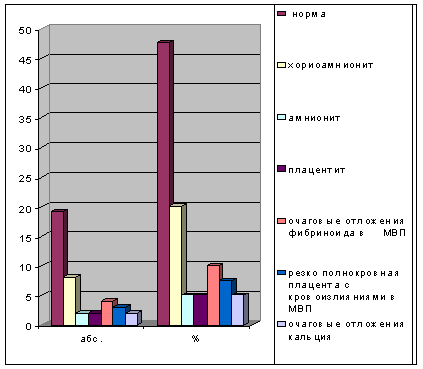
Таблица 6. Результаты гистологического исследования последа
|
Результаты
гистологического исследования последа
|
Абс. кол-во
|
Отн. кол-во (%)
|
|
1. Норма
|
19
|
47,5
|
|
2.
Воспалительные изменения:
|
12
|
30
|
|
Хориоамнионит
|
8
|
20
|
|
Амнионит
|
2
|
|
Плацентит
|
2
|
5
|
|
3.
Дегенеративные изменения:
|
9
|
22,5
|
|
очаговые
отложения фибриноида в МВП
|
4
|
10
|
|
резко
полнокровная плацента с кровоизлияниями в МВП
|
3
|
7,5
|
|
очаговые
отложения кальция
|
2
|
5
|
На основании данных таблицы можно сделать вывод о том, что
воспалительные изменения встречаются в 1,3 раза чаще, чем дегенеративные.
Диаграмма 13. Результаты гистологического исследования
последа
V. Выводы
По результатам анализа историй родов женщин, историй
новорожденных и гистологии последа за 2009 год Курского городского клинического
родильного дома и городской больницы №4 можно сделать следующие выводы:
. В анамнезе беременных аборты отмечались у каждой 4 женщины
(25%).
. При изучении факторов риска в реализации внутриутробного
инфицирования плода выявлено, что наиболее частыми являются следующие инфекции:
ОРВИ, перенесенное во время беременности, ЦМВ и хламидиоз (по 7,5%).
. При изучении клинических особенностей течения беременности
было выявлено, что наиболее частыми осложнениями являются угроза прерывания
беременности - 50%, гестоз - 32,5%, токсикоз - 22,5% и хроническая
внутриутробная гипоксия плода - 15%.
. Из экстрагенитальных заболеваний у матери наиболее часто
отмечается обострение пиелонефрита - в 5% случаев.
. У 6 пациенток (15% случаев) отмечалися преждевременные
роды, что в 1,7 раз выше, чем в популяции.
. Оперативные роды путем кесарева сечения выявлены в 30%
случаев, что в 1,6 раз превышает значения в популяции.
. Оперативное родоразрешение производилось в экстренном
порядке, показаниями явились: прогрессирующая внутриутробная гипоксия плода -
17,5%, первичная слабость родовой деятельности, не поддающаяся медикаментозной
терапии - 7,5%, дискоординация родовой деятельности - 5%.
. При оценке новорожденных по Апгар выявлено, что каждый 5
ребенок рождается с оценкой менее 7 баллов.
. Изучая клинические проявления ВУИ у новорожденных, выявлено,
что наиболее часто встречаются внутриутробная пневмония - 47,5%, нарушения со
стороны ЦНС - 45%, конъюгационная желтуха - 27,5% и задержка внутриутробного
развития (ЗВУР) - 22,5%.
. На II этап было переведено 17 детей (42,5%), выписано домой
- 23 ребенка (57,5%).
. При анализе результатов гистологического исследования
последа, выявлено, что в 30% случаев женщин наблюдаются воспалительные
изменения в виде хориоамнионита - 20%, амнионита - 5% и плацентита - 5%.
Дегенеративные изменения отмечаются в 22,5% случаев и наиболее частыми из них
являются очаговые отложения фибриноида в МВП - 10%.
VI.
Рекомендации
Необходимо проводить профилактику внутриутробной инфекции.
Она снижает частоту и тяжесть осложнений беременности, родов, а также
неблагоприятных перинатальных исходов.
К профилактическим мероприятиям у пациенток группы риска по
развитию ВУИ относятся:
· подготовка к планируемой беременности;
· ограничение сексуальной активности во
время беременности (при наличии инфекции у супругов);
· соблюдение личной гигиены;
· ограничение контакта с животными;
· профилактика ФПН;
· своевременное и адекватное лечение
инфекционных заболеваний мочеполовой системы с соответствующим контролем
эффективности проведенной терапии (II и III триместры беременности);
· повышение активности местного иммунитета.
Для современного клинициста важно учитывать, что ранняя
диагностика позволяет своевременно решить вопросы о пролонгировании
беременности и проведении необходимой комплексной терапии у беременных с
внутриутробной инфекцией. Лечение внутриутробного инфицирования проводить
необходимо не только во II - III триместрах, но и при:
ü наличии выявленных и доказанных признаков
инфицирования плода на основании результатов комплексной диагностики;
ü выраженном клиническом проявлении инфекции
у матери;
ü высоком и продолжающем повышаться титре
специфических антител (Ig М).
Антимикробное и иммунокорригирующее лечение в комплексе с
патогенетически направленной терапией ФПН позволяет снизить частоту проявления
клинических форм ВУИ и улучшить перинатальные исходы.
VII. Список
используемой литературы
1. Айламазян
Э.К. "Акушерство". Санкт-Петербург, 1998г.
2. Банаринене
Д., Арлаускене А. // Болезни матери и ребенка. Вильнюс, 1990г.
. Беккер
С.М. "Патология беременности". Ленинград, 1975г.
. Боковой
А.Г. Пневмония цитомегаловирусной этиологии у ребенка 8 месяцев. // Педиатрия.
2005г. №3.
. Гапарян
М.О., Штыкунова Е.В. // Рос. мед. журнал, 1997г. №4.
. Говалло
В.И. "Иммунология беременности". Москва, 1987г.
. Грачева
Л.И., Музыкантова В.С. // Педиатрия, 1988г. №9.
. Дворянский
С.А. Преждевременные роды. М.: Мед. книга, 2002г.
. Ивановская
Т.Е., Леонова Л.В. Патологическая анатомия болезней плода и ребенка:
Руководство, Т. №2. Москва, 1989г.
. Кулаков
В.И., Сидельников В.М. // Акушерство и гинекология, 1998г. №4.
. Лисеева
З.А. // Акушерство и гинекология, 1989г. №10.
. Лобзин
В.С. "Проблема инфекции в современной медицине". Москва, 2004г.
. Макарова
О.В., Алешкина Т.Н. "Инфекции в акушерстве и гинекологии". Москва,
2007г.
. Мезинова
Н.Н., Чучупалова М.Б. // Акушерство и гинекология, 1992г. №2.
. Мельниченко
Г.М., Мурашко Л.Е. // Рос. мед. журнал, 1999г. №3.
. Михайленко
Е.Т., Бублик-Дорняк Г.М. "Патологическое акушерство". Киев, 1982г.
. Пронин
А.В., Деева А.В. Журнал микробиологии, эпидемиологии и иммунологии №4, статья
"Иммунологические последствия врожденных инфекций". Москва, 1997г.
. Радзинский
В.Е. "Патология околоплодных вод". Киев, 1993г.
. Радзинский
В.Е., Чистякова М.Б. // Акушерство и гинекология, 1998г. №8.
. Савельева
Г.М. "Акушерство". Москва, 2000г.
. Самсыгина
Г.А. Современные проблемы внутриутробных инфекций. // Педиатрия, 1997г. №5.
. Семенова
Е.И. // Педиатрия, 1979г. №1.
. Серова
О.Ф., Милованов А.П. // Акушерство и гинекология, 2001г. №2.
. Сидельникова
В.М. "Невынашивание беременности". Москва, 1986г.
. Сидорова
И.С., Кулаков В.И., Макаров И.О. "Руководство по акушерству". Москва,
2006г.
. Устюжанина
Л.А., Прилепская В.Н. // Акушерство и гинекология, 2002г. №5.
. Хаев
А.Е., Кабагоева Д.М., Гудиев Г.И. и др. Патология женщин и здоровье детей:
Сборник научных трудов. Нальчик, 1993г.
. Цинзерлинг
В.А. "Перинатальные инфекции. Вопросы патогенеза, морфологии, диагностики
и клинико-морфологических сопоставлений". Москва, 2002г.
. Шабалов
Н.П. "Неонатология". Москва, 2006г.Т. №2, 4-е издание.