Физическая реабилитация детей при сочетанной травме позвоночника и спинного мозга
Физическая
реабилитация детей при сочетанной травме позвоночника и спинного мозга
Выпускная
квалификационная работа
Содержание
Введение
Глава 1. Общие сведения о проведении исследования
.1 Современное состояние проблемы
.2 Строение и функции позвоночника и спинного мозга
.3 Травмы позвоночника и спинного мозга
.4 Классификация травм позвоночника и спинного мозга
.5 Последствия травм позвоночника и спинного мозга
Глава 2. Общие положения физической реабилитации пациентов,
перенесшие травмы позвоночника и спинного мозга
.1 Цели и задачи реабилитации пациентов, перенесших травмы
позвоночника и спинного мозга
.2 Программа реабилитации пациентов с последствиями
повреждений позвоночника и спинного мозга
.3 Использование лечебной физической культуры у пациентов с
последствиями повреждений позвоночника и спинного мозга
.4 Методические приемы рефлекторной терапии
.5 Комплексная реабилитация пациентов с последствиями
повреждений позвоночника и спинного мозга
.6 Профилактика осложнений при повреждении позвоночника и
спинного мозга
Выводы
Список использованной литературы
Приложение
Введение
Актуальность: Интерес к проблеме восстановления утраченных функций и
социально-трудовой реабилитации больных с повреждением позвоночника и спинного
мозга не снижается на протяжении уже многих десятилетий. Вместе с тем, до
настоящего, времени идет интенсивный поиск обоснованных методов терапии этой
тяжелой категории больных. Мероприятия по восстановлению нарушенных функций
(сердечно-сосудистая и дыхательная системы, локомоторный аппарат) должны
проводиться сразу после поступления больного в стационар, так как только в том
случае есть возможность предотвратить развитие угрожающих жизни осложнений.
Поэтому физическая реабилитация детей при сочетанной травме позвоночника и спинного
мозга является современной и актуальной задачей.
Объект исследования. Объектом нашего исследования является состояние
соматического здоровья детей, перенесших сочетанную травму позвоночника и
спинного мозга.
Предмет исследования. Предметом нашего исследования является применение
методик физической реабилитации детей, перенесших сочетанную травму
позвоночника и спинного мозга.
Гипотеза исследования. В данной работе мы исходили из предположения о
том, что применение физической реабилитации улучшит основные принципы
медицинской реабилитации и будет способствовать укреплению соматического
здоровья, детей, перенесших сочетанную травму позвоночника и спинного мозга.
Научная новизна. Новизна исследования состоит в том, что нами, на
основании изучения современной классификации сочетанной травмы позвоночника и
спинного мозга и исследования методик медицинской реабилитации, предложены
методики физической реабилитации, с учетом анатомо-физиологических особенностей
современного ребенка.
Теоретическая и практическая значимость. Считаем, что исследования по
данному вопросу окажут помощь методистам и инструкторам ЛФК в процессе
проведения физической реабилитации детей, перенесших сочетанную травму
позвоночника и спинного мозга.
Цель исследования. Наметить пути повышения методики физической
реабилитации детей, перенесших сочетанную травму позвоночника и спинного мозга.
Глава 1. Общие сведения о проведении исследования
.1 Современное состояние проблемы
Повреждения позвоночника в детском возрасте до недавнего времени не
считались частым видом травмы. Во многих работах, основанных обычно на
относительно небольшом количестве клинических наблюдений, на долю повреждений
позвоночника отводилось не более 2-3% среди других локализаций переломов у
детей (Р. Д. Шевелев, 1973; В. П. Киселев с соавт., 1974; Г.М. Тер-Егиазаров с
соавт., 1976 и др.). Это находило объяснение в большой гибкости и эластичности
детского позвоночника, значительной высоте межпозвонковых дисков.
По мере углубленного изучения причин и механизма возникновения переломов
позвонка у детей, накопления опыта и навыков в расшифровке рентгенограмм, с
учетом особенности роста и формирования детских позвонков, в последнее время
удельный вес распознавания этих сложных повреждений значительно возрос.
Так, Н.С. Андрушко и А.В. Распопиной среди стационарных больных детского
возраста с повреждениями костей переломы позвоночника наблюдались в 9,2%
случаях. По данным К.П. Трифоновой, среди всех повреждений опорно-двигательного
аппарата у детей на долю переломов позвоночника приходится 7,8%.
В течение последнего десятилетия статистический показатель повреждений
позвоночника у детей возрос с 2,5% до 8,0%. Это объясняется значительно
возросшей активностью детей, увеличивающимся количеством тяжелых, в том числе
дорожно-транспортных травм, и, главным образом, совершенствованием методов
рентгенологической диагностики.
Сочетанная травма позвоночника и спинного мозга возникает при падении с
высоты, во время дорожно-транспортных происшествий, спортивных игр и др. У
детей младших возрастных групп (до 6 лет) преобладают повреждения на уровне
С1-С2 и средних грудных позвонков.
Повреждения верхнешейного отдела позвоночника (перелом зубовидного
отростка аксиса, ротационный подвывих атланта) имеют ряд особенностей.
Во-первых, они наступают при относительно легком насилии; во-вторых, для
маленьких детей характерно, что перелом зубовидного отростка происходит по
линии субдентального синхондроза; в-третьих, спинальные нарушения после травмы
в этой области развиваются редко.
.2 Строение и функции позвоночника и спинного мозга
позвоночник спинной мозг травма
Позвоночник является главной опорной структурой человеческого тела. Он
обеспечивает человеку возможность ходить и стоять. Другой важной функцией
позвоночника является защита спинного мозга.
Позвоночный столб образован 32-34 позвонками, из которых 24 позвонка у
взрослого человека свободные (7 шейных, 12 грудных, 5 поясничных), а остальные
срослись друг с другом и образовали крестец (5 крестцовых позвонков) и копчик
(3-5 копчиковых позвонков).
Крестец соединяет позвоночник с тазовыми костями. Нервные корешки,
которые выходят через крестцовые отверстия иннервируют нижние конечности,
промежность и тазовые органы (мочевой пузырь и прямую кишку).
Позвонки расположены один над другим, образуя позвоночный столб. Между
двумя соседними позвонками расположен межпозвонковый диск, который представляет
собой круглую плоскую соединительно-тканную прокладку, имеющую сложное
морфологическое строение. Основной функцией дисков является амортизация
статических и динамических нагрузок, которые неизбежно возникают во время
физической активности. Диски служат также для соединения тел позвонков друг с
другом.
Кроме того, позвонки соединяются друг с другом при помощи связок. Связки
- это образования, которые соединяют кости друг с другом. Сухожилия же
соединяют мышцы с костями. Между позвонками есть также суставы, строение
которых схоже со строением коленного или, например, локтевого сустава. Они
носят название дугоотросчатых или фасеточных суставов. Благодаря наличию фасеточных
суставов, возможны движения между позвонками.
Каждый позвонок имеет отверстие в центральной части, называемое
позвоночным отверстием. Эти отверстия в позвоночном столбе расположены друг над
другом, образуя вместилище для спинного мозга. Спинной мозг представляет собой
отдел центральной нервной системы, в котором расположены многочисленные
проводящие нервные пути, передающие импульсы от органов нашего тела в головной
мозг и от головного мозга к органам. От спинного мозга отходит 31 пара нервных
корешков. Из позвоночного канала нервные корешки выходят через межпозвоночные
отверстия, которые образуются ножками и суставными отростками соседних
позвонков.
В норме, если смотреть сбоку, позвоночный столб имеет S-образную форму.
Такая форма обеспечивает позвоночнику дополнительную амортизирующую функцию.
При этом шейный и поясничный отделы позвоночника представляют собой дугу,
обращенную выпуклой стороной вперед (лордоз), а грудной отдел - дугу,
обращенную назад (кифоз).
Позвонки - это кости, которые формируют позвоночный столб. Передняя часть
позвонка имеет цилиндрическую форму и носит название тела позвонка. Тело
позвонка несет основную опорную нагрузку, так как наш вес в основном
распределяется на переднюю часть позвоночника. Сзади от тела позвонка в виде полукольца
располагается дужка позвонка с несколькими отростками. Тело и дужка позвонка
формируют позвонковое отверстие. В позвоночном столбе соответственно
позвонковые отверстия расположены друг над другом, формируя позвоночный канал.
В позвоночном канале расположен спинной мозг, кровеносные сосуды, нервные
корешки, жировая клетчатка (рисунок 1).
Позвоночный канал образован не только телами и дужками позвонков, но и
связками. Наиболее важными связками являются задняя продольная и желтая связки.
Задняя продольная связка в виде тяжа соединяет все тела позвонков сзади, а
желтая связка соединяет соседние дуги позвонков. Она имеет желтый пигмент, от
чего и получила свое название (рисунок 2).
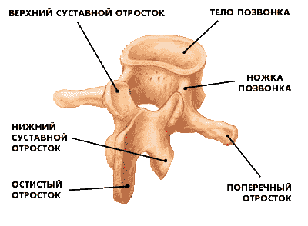
Рис. 1. Строение позвонка.
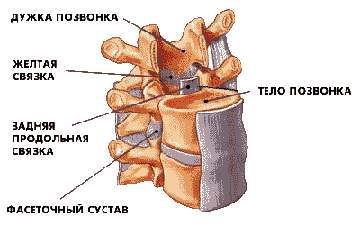
Рис. 2. Связочный аппарат позвоночного столба.
При разрушении межпозвонковых дисков и суставов связки стремятся
компенсировать повышенную патологическую подвижность позвонков
(нестабильность), в результате чего происходит гипертрофия связок.
Этот процесс ведет к уменьшению просвета позвоночного канала, в этом
случае даже маленькие грыжи или остеофиты могут сдавливать спинной мозг и
корешки. Такое состояние получило название стеноза позвоночного канала. Для
расширения позвоночного канала производится операция декомпрессии нервных
структур.
От дужки позвонка отходят семь отростков: непарный остистый отросток и
парные поперечные, верхние и нижние суставные отростки. Остистые и поперечные
отростки являются местом прикрепления связок и мышц, суставные отростки
участвуют в формировании фасеточных суставов.
Дужка позвонка прикрепляется к телу позвонка при помощи ножки позвонка.
Позвонки по строению относятся к губчатым костям и состоят из плотного
наружного кортикального слоя и внутреннего губчатого слоя. Действительно,
губчатый слой напоминает костную губку, так как состоит из отдельных костных
балок. Между костными балками расположены ячейки, заполненные красным костным
мозгом.
Межпозвонковый диск представляет собой плоскую прокладку круглой формы,
расположенную между двумя соседними позвонками. Межпозвонковый диск имеет
сложное строение. В центре находится пульпозное ядро, которое имеет упругие
свойства и служит амортизатором вертикальной нагрузки. Вокруг ядра
располагается многослойное фиброзное кольцо, которое удерживает ядро в центре и
препятствует сдвиганию позвонков в сторону относительно друг друга.
Фиброзное кольцо имеет множество слоев и волокон, перекрещивающихся в
трех плоскостях. В норме фиброзное кольцо образовано очень прочными волокнами.
Однако в результате дегенеративного заболевания дисков происходит замещение
волокон фиброзного кольца на рубцовую ткань. Волокна рубцовой ткани не обладают
такой прочностью и эластичностью как волокна фиброзного кольца. Это ведет к
ослаблению диска и при повышении внутридискового давления может приводить к
разрыву фиброзного кольца.
Суставные отростки отходят от позвоночной пластинки и участвуют в
формировании фасеточных суставов. Два соседних позвонка соединены двумя
фасеточными суставами, расположенными с двух сторон дужки симметрично
относительно средней линии тела. Дугоотросчатые отростки соседних позвонков
направлены по направлению друг к другу, а окончания их покрыты суставным
хрящом. Суставной хрящ имеет очень гладкую и скользкую поверхность, благодаря
чему значительно снижается трение между образующими сустав костями. Концы
суставных отростков заключены в суставную капсулу. Клетки внутренней оболочки
суставной сумки, продуцируют синовиальную жидкость. Синовиальная жидкость
необходима для смазки и питания суставного хряща.
Благодаря наличию фасеточных суставов, между позвонками возможны
разнообразные движения, а позвоночник является гибкой подвижной структурой.
Межпозвонковые отверстия расположены в боковых отделах позвоночного
столба и образованы ножками, телами и суставными отростками двух соседних
позвонков. Через межпозвонковые отверстия из позвоночного канала выходят
нервные корешки и вены, а артерии входят в позвоночный канал для кровоснабжения
нервных структур. Между каждой парой позвонков расположены два межпозвонковых
отверстия - по одному с каждой стороны.
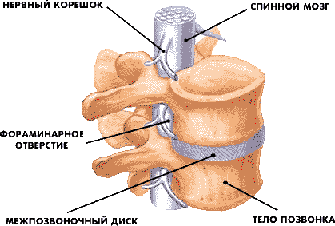
Рис. 3. Расположение спинного мозга в спинномозговом канале.
Спинной мозг является отделом центральной нервной системы и представляет
собой тяж, состоящий из миллионов нервных волокон и нервных клеток. Спинной
мозг окружен тремя оболочками (мягкой, паутинной и твердой) и находится в
позвоночном канале. Твердая мозговая оболочка формирует герметичный
соединительно-тканный мешок (дуральный мешок), в котором расположены спинной
мозг и несколько сантиметров нервных корешков. Спинной мозг в дуральном мешке
омывает спинномозговая жидкость (рисунок 3).
Спинной мозг начинается от головного мозга и заканчивается на уровне
промежутка между первым и вторым поясничными позвонками. От спинного мозга
отходят нервные корешки, которые ниже уровня его окончания формируют так
называемый конский хвост.
Корешки конского хвоста участвуют в иннервации нижней половины тела, в
том числе тазовых органов. Нервные корешки на небольшом расстоянии проходят в
позвоночном канале, а затем выходят из позвоночного канала через межпозвонковые
отверстия (рисунок 4).
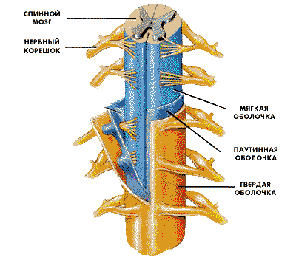
Рис. 4. Строение спинного мозга.
У человека, так же как и у других позвоночных, сохраняется сегментарная
иннервация тела. Это значит, что каждый сегмент спинного мозга иннервирует
определенную область организма. Например, сегменты шейного отдела спинного
мозга иннервируют шею и руки, грудного отдела - грудь и живот, поясничного и крестцового
- ноги, промежность и органы малого таза (мочевой пузырь, прямую кишку). Врач,
определяя в какой области тела, появились расстройства чувствительности или
двигательной функции, может предположить, на каком уровне произошло повреждение
спинного мозга.
По периферическим нервам нервные импульсы поступают от спинного мозга ко
всем органам нашего тела для регуляции их функции. Информация от органов и
тканей поступает в центральную нервную систему по чувствительным нервным
волокнам. Большинство нервов нашего организма имеют в своем составе
чувствительные, двигательные и вегетативные волокна.
Позвоночный сегмент состоит из двух соседних позвонков, соединенных между
собой межпозвонковым диском, связками и мышцами.
Благодаря фасеточным суставам, в позвоночном сегменте имеется некоторая
возможность движений между позвонками. Через фораминарные отверстия,
расположенные в боковых отделах позвоночного сегмента, проходят кровеносные
сосуды и нервные корешки.
Позвоночно-двигательный сегмент является звеном сложной кинематической
цепи. Нормальная функция позвоночника возможна только при правильной работе
многих позвоночных сегментов. Нарушение функции позвоночного сегмента
проявляется в виде сегментарной нестабильности или сегментарной блокады.
В поперечных отростках шейных позвонков имеются отверстия, в которых
проходят позвоночные артерии. Эти кровеносные сосуды участвуют в кровоснабжении
ствола мозга, мозжечка, а также затылочных долей больших полушарий. При
развитии нестабильности в шейном отделе позвоночника, образовании грыж,
сдавливающих позвоночную артерию, при болевых спазмах позвоночной артерии в
результате раздражения поврежденных шейных дисков, появляется недостаточность
кровоснабжения указанных отделов головного мозга. Это проявляется головными
болями, головокружением, «мушками» перед глазами, шаткостью походки, изредка
нарушением речи. Данное состояние получило название вертебро-базиллярной
недостаточности.
Два верхних шейных позвонка, атлант и аксис, имеют анатомическое
строение, отличное от строения всех остальных позвонков. Благодаря наличию этих
позвонков, человек может совершать разнообразные повороты и наклоны головы.
Шейный отдел - это наиболее уязвимая часть позвоночника в отношении
травматических повреждений.
Данный риск обусловлен слабым мышечным корсетом в области шеи, а также
небольшими размерами и низкой механической прочностью позвонков шейного отдела.
Повреждение позвоночника может произойти как в результате прямого удара в
область шеи, так и при запредельном сгибательном или разгибательном движении
головы. Последний механизм называется «хлыстовой травмой» при автомобильных
авариях или «травмой ныряльщика» при ударе головой о дно при нырянии на мели.
Этот вид травматического повреждения очень часто сопровождается повреждением
спинного мозга и может стать причиной летального исхода.
Грудной отдел позвоночника состоит из 12 позвонков. В норме он выглядит в
виде буквы «С», обращенной выпуклостью назад (физиологический кифоз). Грудной
отдел позвоночника участвует в формировании задней стенки грудной клетки. К
телам и поперечным отросткам грудных позвонков при помощи суставов
прикрепляются ребра. В передних отделах ребра соединяются в единый жесткий
каркас при помощи грудины, формируя грудную клетку. Межпозвонковые диски в
грудном отделе имеют очень небольшую высоту, что значительно уменьшает
подвижность этого отдела позвоночника. Кроме того, подвижность грудного отдела
ограничивают длинные остистые отростки позвонков, расположенные в виде
черепицы, а также грудная клетка.
Позвоночный канал в грудном отделе очень узкий, поэтому даже небольшие
объемные образования (грыжи, опухоли, остеофиты) приводят к развитию компрессии
нервных корешков и спинного мозга.
Поясничный отдел позвоночника состоит из 5 самых крупных позвонков. У
некоторых людей в поясничном отделе насчитывается 6 позвонков, однако в
большинстве случаев такая аномалия развития не имеет клинического значения. В
норме поясничный отдел имеет легкий плавный изгиб вперед (физиологический
лордоз), так же как и шейный отдел позвоночника. Поясничный отдел позвоночника
соединяет малоподвижный грудной отдел и неподвижный крестец.
Структуры поясничного отдела испытывают значительное давление со стороны
верхней половины тела. Кроме того, при подъёме и переносе тяжестей давление,
воздействующее на структуры поясничного отдела позвоночника, может возрастать
во много раз. Все это является причиной наиболее частого изнашивания
межпозвонковых дисков в поясничном отделе. Значительное повышение давления
внутри дисков может привести к разрыву фиброзного кольца и выходу части
пульпозного ядра за пределы диска. Так формируется грыжа диска, которая может
приводить к сдавливанию нервных структур, что приводит к появлению болевого
синдрома и неврологических нарушений.
1.3 Травмы позвоночника и спинного мозга
Повреждения позвоночника и спинного мозга подразделяются на закрытые -
без нарушения целости кожных покровов и подлежащих мягких тканей, открытые - с
нарушением целости последних (огнестрельные и колото-резаные ранения). Закрытые
повреждения позвоночника в свою очередь делятся на две группы.
. Неосложненные повреждения позвоночника без нарушения функции спинного
мозга или его корешков.
. Осложненные повреждения позвоночника с нарушением функции спинного
мозга и его корешков:
а) с рентгенологически выявляемыми переломами, переломовывихами, вывихами
тел позвонков;
б) без рентгенологически выявляемых повреждений позвоночника.
В мирное время частота повреждений спинного мозга и его корешков при
закрытых травмах позвоночника составляет около 30% случаев. Переломы
позвоночника с повреждением спинного мозга чаще всего встречаются в горной
промышленности, на транспорте, реже на производстве, в быту, при спортивных
упражнениях (особенно при нырянии).
Чаще всего переломы позвоночника возникают в области грудного отдела, что
объясняется преимущественной передачей кинетических сил на область сочленения
подвижных отделов позвоночника с относительно малоподвижными. На втором месте
по частоте стоят переломы, локализующиеся в области подвижных отделов шеи на
границе с малоподвижным грудным отделом.
Обращает особое внимание довольно часто встречающееся несоответствие
между рентгенологической картиной смещения костей и тяжестью неврологической
патологии. При значительно выраженной картине перелома и смещения позвонков
может отсутствовать клиника поражения спинного мозга, либо она выражена в
незначительной степени и, наоборот, при отсутствии рентгенологических
доказательств компрессии мозга могут возникать различные симптомы поражения
спинного мозга вплоть до синдрома полного поперечного перерыва.
При закрытой травме позвоночника наблюдаются различные степени
повреждения спинного мозга - от микроскопических до ушибов, размозжений и
анатомического перерыва соответственно уровню перелома и вывиха позвоночника.
Отек мозга может достичь такой степени, что мозг заполняет весь просвет
дурального канала.
Вследствие непосредственного повреждения молекулярных структур,
расстройств кровоснабжения и кислородного голодания, повреждений сосудов и
ткани спинного мозга, перифокального отека, нарушения ликвороциркуляции в
спинном мозге могут развиться некрозы, размягчения, дегенеративные изменения
клеточных и проводящих структур и сосудистой системы, процессы организации и
рубцевания, сопровождающиеся патологическими изменениями в оболочках, что
клинически проявляется различными синдромами.
Неврологические симптомы при повреждениях позвоночника. Переломы
позвоночника без нарушений функций спинного мозга встречаются чаще переломов с
расстройством этих функций. Такие переломы не опасны для жизни, и при
правильном лечении часто наблюдается полное выздоровление. Переломы
позвоночника в сочетании с повреждением спинного мозга являются одними из самых
прогностически неблагоприятных повреждений.
Частота осложненных переломов позвоночника составляет около 25% всех
переломов и зависит от характера и локализации повреждения, а также условий его
возникновения.
При всех видах повреждения позвоночника могут возникать все степени
повреждения спинного мозга - от самых легких до необратимого синдрома
поперечного поражения. При осложненных повреждениях позвоночника синдром
полного поперечного поражения спинного мозга встречается приблизительно у 50%
пострадавших.
Существуют следующие синдромы травматического поражения спинного мозга:
сотрясение, ушиб, размозжение. Под термином «сотрясение спинного мозга»
понимают обратимое нарушение его функций при отсутствии видимых повреждений
структуры мозга. Предполагается, что симптомы сотрясения спинного мозга
являются следствием нарушения функций нервных клеток при внезапном выключении
супраспинальных влияний, а также микроструктурных изменений и парабиотического
состояния нервных клеток и нервных волокон ниже уровня повреждения. При легких
формах сотрясения обратное развитие симптомов происходит в ближайшие часы после
травмы, при более тяжелых - в ближайшие дни или недели. В клинической практике
первоначальный период травмы, характеризующийся внезапным выпадением
двигательной, чувствительной и рефлекторной деятельности, обозначается термином
«спинальный шок». Длительность этого периода в случаях обратимости
неврологической симптоматики очень вариабельна и может достигать нескольких
недель и даже месяцев.
Под термином «контузия спинного мозга» понимают ушиб его с повреждением
самой ткани. При этом в конечной стадии заболевания могут наблюдаться
остаточные явления нарушения функции мозга. Ушиб спинного мозга в большинстве
случаев сопровождается картиной спинального шока, т.е. временными парезами,
параличами, гипотонией, арефлексией, расстройствами чувствительности,
нарушением функции тазовых органов и некоторых вегетативных функций
(потоотделения, пиломоторных рефлексов, ложной температуры и т.д.).
Симптомы спинального шока затушевывают истинную картину повреждения
спинного мозга, и только по миновании признаков шока остается стойкая
симптоматика, являющаяся следствием ушиба мозга или его размозжения.
В большинстве случаев картина поражения спинного мозга достигает
максимальной выраженности сразу же после травмы позвоночника, что
свидетельствует о значении внезапного изменения конфигурации позвоночного
канала на уровне повреждения. Только в сравнительно редких случаях в
последующий период наблюдается прогрессирование неврологических симптомов в
результате отека и кровоизлияний. При неврологическом обследовании в ближайшие
часы после травмы необходимо в первую очередь выяснить, имеется ли картина
полного поперечного поражения спинного мозга или только частичное выпадение его
функций. Сохранность каких-либо элементов моторики или чувствительности ниже
уровня повреждения свидетельствуют о частичном поражении спинного мозга.
Если в клинической картине полного поперечного поражения в ближайшие
24-48 часов не будет замечено признаков восстановления функций, то это обычно
свидетельствует о необратимости повреждения и является плохим прогностическим
признаком.
Симптомы поражения спинного мозга при травме позвоночника отражают разные
фазы заболевания. Вначале появляются признаки спинального шока в виде внезапно
развившейся вялой параплегии, отсутствия чувствительности, арефлексии ниже
уровня поражения, задержки мочеиспускания и дефекации, нередко с приапизмом и
отсутствием потоотделения ниже уровня поражения.
Гистологически эта фаза проявляется хроматолизисом пораженных нейронов.
Затем нарастает спинальная рефлекторная активность с возникновением
спастических явлений, спинального автоматизма и в ряде случаев сгибательного
спазма.
Восстановление рефлекторной активности начинается значительно дистальнее
уровня поражения, поднимаясь выше вплоть до этого уровня.
Однако при развитии тяжелого урогенного сепсиса, бронхопневмонии или
интоксикации вследствие пролежней стадия спинальной рефлекторной активности
может вновь смениться вялой параплегией и арефлексией, напоминающими стадию
спинального шока.
Гематомиелия. В случаях локализации гематомиелии в шейном отделе часто
наблюдаются летальные исходы. В патогенезе дыхательных нарушений при
повреждении на уровне шейного сегмента имеет значение развивающийся при этом
паралич диафрагмы. При наличии спинального шока его симптомы затушевывают
картину гематомиелии, и она может клинически проявиться значительно позднее.
Синдром поражения передних отделов спинного мозга. Синдром поражения
передней спинальной артерии, описанный в основном при сосудистых поражениях
спинного мозга, может наблюдаться и при травматическом его поражении, поскольку
передняя спинальная артерия снабжает 2/3 вещества спинного мозга. Для этого
синдрома характерны параличи с диссоциированными расстройствами
чувствительности и нарушения функций тазовых органов, но при отсутствии
признаков поражения задних столбов.
Синдром повреждения передних отделов спинного мозга проявляется
немедленно после травмы полным параличом конечностей и гипестезией до уровня
пораженного сегмента, причем ощущения движения и положения конечностей и
частично вибрационная чувствительность сохранены. Этот синдром может быть
следствием также сгибательной травмы. В патогенезе его особое значение имеет
сдавление передних отделов спинного мозга смещенным кзади телом позвонка, что
усугубляется натяжением зубовидных связок и деформацией боковых отделов мозга.
Если при этом тщательное -рентгенологическое исследование исключает повреждение
кости, то следует заподозрить острое грыжевидное выпадение кзади
межпозвоночного диска.
Расстройства кровообращения в спинном мозге. В прошлые десятилетия
патология спинного мозга при травме позвоночника рассматривалась в основном как
механическое повреждение. Однако в последние годы выдвигаются концепции,
подчеркивающие значение расстройства кровоснабжения определенных сегментов
мозга с развитием ишемии, тканевой гипоксии и аноксии с выпадением спинальных
функций.
Экспериментальные, патологоанатомические и клинические данные показывают,
что нарушение кровообращения в. спинном мозге может возникнуть при сотрясении
спинного мозга и рассматривается как рефлекторное. При этом вазомоторные
нарушения, стазы, диапедезного характера плазморея с развитием отека мозга и
петехиальные кровоизлияния нарушают кровоснабжение нервной ткани и могут
привести к тканевой гипоксии, вторичным паренхиматозным некрозам и
размягчениям.
Механические влияния на спинной мозг при смещениях позвонка или пролапсе
диска наряду с повреждением ткани мозга сопровождаются сдавленней1 или разрывом
кровеносных сосудов этой области и рефлекторными нарушениями кровообращения в
соседних или отдаленных сегментах мозга вследствие патологических импульсов,
исходящих из зоны повреждения. При этом следует учесть и возможность сдавления
расположенной в области повреждения позвоночника хорошо развитой корешковой
артерии, имеющей большое значение в кровоснабжении мозга.
Эти концепции подтверждаются клиническими наблюдениями, согласно которым
уровень поражения спинного мозга иногда не соответствует уровню повреждения
позвоночника.
В ряде случаев уровень сегментарной патологии спинного мозга
соответствует указанному уровню, но при этом выявляется второй уровень
поперечного поражения спинного мозга, расположенный значительно ниже или выше
уровня повреждения позвоночника. Так, например, при повреждении шейного отдела
позвоночника и спинного мозга часто выявляются два уровня поражения:
1) преимущественно сегментарного характера в области верхних
конечностей;
2) поперечное поражение спинного мозга в области четвертого грудного
сегмента вследствие нарушения кровообращения мозга на стыке снабжения двумя
артериальными системами.
Наиболее часто спинальная патология, не соответствующая уровню
повреждения позвоночника, возникает на уровне C-5, Th-4, Th-12 и L-1 сегментов,
что объясняется существованием так называемых критических зон кровообращения на
стыке двух артериальных систем спинного мозга, наиболее склонных к
декомпенсации при расстройствах кровообращения.
Нарушения гемодинамики ведут к ишемическому размягчению спинного мозга,
чаще всего в случаях «минимального кровоснабжения» в так называемых опасных,
или критических, зонах.
Анатомическими исследованиями установлено, что кровоснабжение спинного
мозга осуществляется не сегментарной системой корешковых артерий, а только
единичными, хорошо развитыми артериальными стволами. Легко выраженные нарушения
кровоснабжения вызывают лишь функциональные явления выпадения. Нарушения
средней степени обусловливают в первую очередь повреждение центральных отделов
с последующим развитием некрозов, размягчений и кист, а тяжелые ишемии приводят
к расстройству функций всего поперечника спинного мозга.
Поражение конского хвоста и конуса при переломах поясничных и крестцовых
позвонков. Это поражение ведет к появлению корешковых симптомов, к развитию
синдрома поражения конского хвоста или конуса спинного мозга. Следует отметить,
что при отсутствии в ближайшее время после травмы неврологической симптоматики
в отдаленные сроки может возникнуть корешковый синдром и клиническая картина
межпозвоночного остеохондроза. Естественно, что при переломах позвоночника
может наблюдаться не только повреждение спинного мозга или его корешков, но и
сочетанное повреждение сплетений, симпатических образований и нервов конечностей
(особенно при сопутствующих переломах конечностей).
1.4 Классификация травм позвоночника и спинного мозга
В настоящее время используется классификация повреждений позвоночника и
спинного мозга по Бабиченко, утвержденная Всесоюзной проблемной комиссией по
нейрохирургии.
Согласно данной классификации, все повреждения позвоночника и спинного
мозга делятся на открытые и закрытые. По характеру повреждений анатомических
образований позвоночника различают следующие виды закрытых повреждений:.
Повреждения связочного аппарата: дисторсии, разрывы связок изолированные и
множественные (рисунок 5).. Переломы тела позвонка: 1 - компрессионные (рисунок
6); 2 - горизонтальные; 3 - вертикальные; 4 - отрывные: передне-верхних и
передненижних углов тел (рисунок 7); 5 - оскольчатые (рисунок 8); 6 -
компрессионно-оскольчатые; 7 - взрывные. В зависимости от смещений тела или его
фрагментов выделяют переломы: 1 - без смещения; 2 - со смещением по высоте; 3 -
со смещением в сторону позвоночного канала и сдавлением спинного мозга.
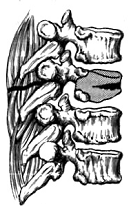
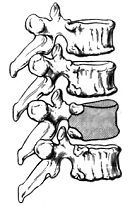
Рис. 5. Перелом позвоночника с повреждением капсульно-связочного
аппарата.
Рис. 6. Компрессионный перелом тела позвоночника.
III. Повреждение межпозвоночных дисков - разрыв фиброзного кольца с
выпадением пульпозного ядра кпереди, кзади и латерально, в тело позвонка при
переломе замыкательной пластинки (острая грыжа Шморля).
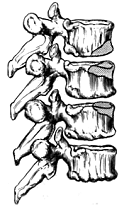
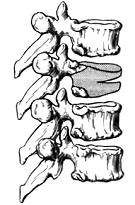
Рис. 7. Отрыв передневерхних и передненижнего углов тела позвоночника.
Рис. 8. Компрессионно-оскольчатый перелом тела позвоночника.
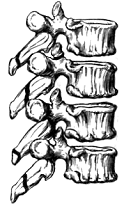
Рис. 9. Переломы заднего полукольца дужки, поперечных и остистых
отростков.
. Переломы заднего полукольца позвонков (рисунок 9): 1 - остистых
отростков; 2 - поперечных отростков; 3 - дуг; 4 - суставных отростков. В
зависимости от смещений дуг, суставных, поперечных, остистых отростков или их
фрагментов: без смещения, со смещением в сторону позвоночного канала и
сдавлением спинного мозга.. Подвывихи и вывихи позвонков односторонние и
двусторонние: 1 - скользящий подвывих; 2 - верховой вывих; 3 - сцепившийся
вывих.. Переломовывихи, сопровождающиеся переломами тела и заднего опорного
комплекса (заднего полукольца) со смещением по оси, в сагиттальной или
фронтальной плоскости.. Травматический спондилолистез.
Необходимо выделять стабильные и нестабильные повреждения, от чего в
большей степени зависят выбор тактики лечения и исходы повреждений. При
стабильных переломах происходит только компрессия переднего отдела
позвоночника. В случае сочетания повреждения передних и задних отделов
позвоночника наступают нестабильные повреждения, в первую очередь при
сгибательно-вращательном механизме травмы.
Чрезмерное сгибание поясничного отдела позвоночника приводит к компрессии
тела, разрыву межостистых и надостистых связок, желтых связок. Разрывы капсул
межпозвоночных суставов, возникновение вывихов и переломовывихов суставных
отростков связано с одновременным вращательным движением. Нестабильные
повреждения возможны при резком сгибательном насилии, когда наступает выраженная
клиновидная деформация тела позвонка. Продолжающаяся сгибательная нагрузка
приводит к разрыву связочного аппарата, вывихам и переломовывихам.
Закрытые травмы спинного мозга делятся на сотрясение, ушиб и сдавление
спинного мозга. В зависимости от клинических проявлений и степени нарушения
проводимости спинного мозга различают следующие повреждения:
- синдром полного нарушения проводимости;
- синдром частичного значительного нарушения проводимости (парез
или паралич мышц, арефлексия, расстройства чувствительности ниже уровня
повреждения спинного мозга, расстройства функции тазовых органов);
сегментарные нарушения (парез мышц, гипорефлексия, расстройства
чувствительности в зоне повреждения).
Нагрузку по оси шейного отдела позвоночника для диагностики лучше не применять
из-за возможного усугубления или повреждения спинного мозга и его корешков. При
повреждениях шейных позвонков важную роль играют симптомы неустойчивости
головы, ограничение подвижности шеи, усиление болей при движениях.
Повреждение спинного мозга клинически проявляется полным или частичным
нарушением проводимости, сегментарными, корешковыми расстройствами.
Полное нарушение проводимости спинного мозга клинически проявляется
отсутствием всех видов чувствительности и двигательных функций ниже уровня повреждения,
задержкой мочи, дефекации. Рефлексы в остром периоде травмы не вызываются. При
поражениях верхнешейного отдела на уровне позвонков С1-С4 отмечаются вялый
паралич верхних и нижних конечностей, расстройство дыхания в результате
раздражения или паралича диафрагмы, вестибулярные головокружения, нарушения
акта глотания, брадикардия. При повреждениях спинного мозга на уровне сегментов
С5-С7 наблюдаются вялый грубый верхний парапарез, нижняя параплегия, а в ряде
случаев - синдром Горнера. Полное нарушение проводимости может быть обусловлено
как морфологическим перерывом шейного отдела спинного мозга, так и
физиологическим, который развивается в результате запредельного торможения.
Частичное нарушение проводимости характеризуется парезами и параличами, нарушением
чувствительности по проводниковому типу ниже уровня повреждения, расстройством
функции тазовых органов. Вместе с тем даже при тяжелых повреждениях спинного
мозга имеются признаки сохранения проводимости: пострадавшие ощущают пассивные
движения в суставах нижних конечностей, сдавление кожной складки, мышц на
конечностях. Клиника частичного поражения спинного мозга зависит от уровня
сдавления и локализации соответственно его поперечнику.
Сдавление передних отделов спинного мозга телом поврежденного или
смещенного позвонка, фрагментами разорванного межпозвоночного диска, костными
отломками, гематомой проявляется двигательными нарушениями соответственно ниже
уровня травмы, выпадением или снижением болевой, температурной чувствительности
и сохранением глубокомышечной. Рефлексы при этом значительно угнетены или
утрачены.
Основным симптомом этого поражения является потеря или снижение
суставно-мышечного, вибрационного чувств. Двигательная активность и
рефлекторная деятельность сохранены.
При односторонних поражениях спинного мозга в результате сдавления
спинного мозга костными отломками, гематомой наблюдается расстройство
двигательных функций на стороне поражения, а также суставно-мышечной и
вибрационной чувствительности. Расстройство болевой, температурной
чувствительности выявляется на противоположной стороне ниже уровня поражения.
Рефлексы на стороне поражения не вызываются или значительно угнетены.
Для сотрясения спинного мозга характерны сегментарные нарушения
проводимости в виде слабости мышечных групп, расстройств чувствительности,
снижения рефлексов дистальнее зоны повреждения спинного мозга. Проводниковые
нарушения не выражены, и синдрома полного нарушения проводимости при сотрясении
спинного мозга не отмечается. Исход при такой форме повреждения, как правило,
благоприятный.
При ушибе спинного мозга выявляются очаги контузии, размягчения, что
приводит к сочетанию морфологического перерыва спинного мозга с функционально
обратимыми изменениями. В клинической картине в остром периоде травмы могут
сочетаться неврологические проявления синдрома частичного и полного нарушения
проводимости спинного мозга.
Сдавление спинного мозга, по данным Е.И. Бабиченко, обусловлено костными
отломками или телами позвонков, обрывками связок, дисков, внутрипозвоночной
эпи- или субдуральной гематомой, отеком-набуханием спинного мозга, сочетанием
указанных причин. Первичное повреждение спинного мозга костными отломками,
телами позвонков сопровождается двигательными и чувствительными расстройствами
вплоть до синдрома полного нарушения проводимости сразу после травмы.
Постепенное нарастание неврологических расстройств обусловлено гематомой, отеком
спинного мозга, вторичным смещением костных отломков при нестабильных
повреждениях. Лечение успешно лишь при устранении всех видов (давления спинного
мозга, что и диктует хирургический метод лечения как основной.
.5 Последствия травм позвоночника и спинного мозга
Осложнения и последствия повреждений позвоночного столба и спинного мозга
делят следующим образом:
- инфекционно-воспалительные последствия;
- нарушения функции тазовых органов;
сосудистые и нейротрофические нарушения;
ортопедические осложнения.
Инфекционно-воспалительные осложнения могут быть как ранними (развиваются
в острый и ранний периоды спинномозговой травмы), так и поздними.
В острой и ранней стадии гнойно-воспалительные осложнения в основном
связаны с инфицированием мочевыводящей и дыхательной систем, а также с
пролежнями, которые протекают по типу гнойного воспаления. При открытой
спинномозговой травме возможно также развитие таких тяжелых осложнений, как
гнойный менингомиелит, гнойный эпидурит, остеомиелит костей позвоночника, абсцесс
спинного мозга.
К поздним инфекционно-воспалительным осложнениям относят хронический
арахноидит и эпидурит. Сосудистые и нейротрофические нарушения возникают в
связи с нарушением иннервации тканей и органов. В мягких тканях у больных со
спинномозговой травмой очень быстро образуются пролежни и тяжело заживающие
трофические язвы. Язвы и пролежни являются входными воротами инфекции и
причинами септических осложнений, приводя в 25-30% случаев к смерти.
Для анатомического перерыва спинного мозга свойственно образование так
называемых твердых отеков ног. Характерны нарушения метаболизма
(гиперкальциемия, гипергликемия, гипопротеинемия), анемия, остеопороз.
Нарушения вегетативной иннервации внутренних органов способствуют
развитию гнойно-некротических язвенных колитов, гастритов, энтероколитов,
острых желудочно-кишечных кровотечений, дисфункции печени, поджелудочной
железы, почек. Наблюдается увеличение камнеобразования в желчных и в
мочевыводящих путях.
Нарушение симпатической иннервации сердца (при травмах грудного и шейного
отделов спинного мозга) проявляется аритмией, брадикардией, гипотензией. Может
возникнуть либо усугубиться ишемическая болезнь сердца, причем больные могут не
ощущать боли в результате нарушения афферентной импульсации от сердца.
Со стороны легких более чем у 60% больных в раннем периоде возникает
пневмония, которая служит одной из наиболее частых причин гибели больных.
Другим тяжелым осложнением, приводящим зачастую к летальному исходу,
является тромбоз глубоких вен. Наиболее высок риск развития тромбоза глубоких
вен в первые 2 недели после повреждения. Следствием тромбоза глубоких вен может
быть эмболия легочной артерии, которая бывает в среднем у 5% больных и является
главной причиной смерти при спинномозговой травме. При этом по причине травмы
спинного мозга могут отсутствовать привычные клинические симптомы эмболии,
первыми симптомами могут быть нарушения сердечного ритма.
Вегетативная дизрефлексия представляет собой сильную симпатическую
реакцию, образующуюся в ответ на болевые или иные раздражители у больных с
поражениями спинного мозга на уровне выше отхождения ветвей поясничного отдела
симпатического ствола. У пострадавших с тетраплегией этот синдром наблюдается
обычно спустя 2 и более месяцев после травмы. Причиной является болевая либо
проприоцептивная импульсация из-за растяжения мочевого пузыря катетеризацией,
ректального или гинекологического обследования, и других воздействий. В норме
болевые и проприоцептивные импульсы следуют к коре мозга по задним столбам
спинного мозга. Считают, что при поражении этих путей импульс циркулирует на
спинальном уровне, инициируя возбуждение симпатических нейронов; причем
нисходящие супраспинальные тормозные сигналы, в норме создающую вегетативную
реакцию, из-за повреждения спинного мозга не оказывают достаточного тормозного
воздействия. В итоге развивается спазм сосудов внутренних органов и
периферических сосудов, что способствует резкому подъему артериального
давления.
Некомпенсированная гипертензия может привести к потере сознания, к
развитию инсульта, а также острой сердечной недостаточности.
К достаточно частому осложнению спинномозговой травмы относится, по
различным данным у 15-50% больных, нарушения функции тазовых органов клинически
проявляются расстройствами дефекации и мочеиспускания.
В стадии спинального шока наблюдается острая задержка мочи, которая
связана с глубоким поражением рефлекторной активности спинного мозга. По мере
выхода из шока степень нейрогенной дисфункции мочевого пузыря зависит от уровня
травмы спинного мозга.
По мере развития автоматизма отделов спинного мозга, находящихся ниже
уровня травмы, формируется «рефлекторный» мочевой пузырь: начинает
функционировать спинальный центр мочеиспускания, располагающийся в конусе
спинного мозга, и мочеиспускание происходит рефлекторно, по типу автоматизма,
из-за наполнения мочевого пузыря и раздражения рецепторов его стенок, при этом
не происходит произвольной регуляции акта мочеиспускания. Отмечается недержание
мочи. Моча выделяется внезапно, маленькими порциями. Может наблюдаться парадоксальное
прерывание мочеиспускания из-за непроизвольно преходящего торможения мочевого
потока в течение рефлекторного опорожнения. При этом императивный позыв на
опустошение мочевого пузыря говорит о неполном нарушении проводимости спинного
мозга (сохранность восходящих проводящих путей от пузыря к коре больших
полушарий), тогда как спонтанное опорожнение мочевого пузыря без какого-либо
позыва указывает на полное нарушение проводимости спинного мозга.
Глава 2. Общие положения физической реабилитации пациентов, перенесшие травмы
позвоночника и спинного мозга
2.1
Цели и задачи реабилитации пациентов, перенесших травмы позвоночника и спинного
мозга
Цель реабилитации детей, перенесших травмы позвоночника и спинного мозга,
- целенаправленное восстановление и постепенное наращивание двигательной
активности, с использованием дозированных физических упражнений и других
средств физической реабилитации, на фоне относительно щадящего общего режима,
медикаментозной терапии и физиотерапии, а также социальной адаптации в
обществе.
Физическая реабилитация детей перенесших травмы позвоночника и спинного
мозга призвана решать следующие задачи:
- восстановление утраченных двигательных функций;
- компенсация утраченных функций за счет сохраненных;
улучшение кровообращения в области повреждения с целью
стимуляции процессов регенерации;
предупреждения атрофии и вторичных осложнений мышц шеи,
плечевого пояса и верхних конечностей;
укрепление мышц туловища;
восстановление правильной осанки и навыка ходьбы;
общее укрепление и оздоровление общего тонуса организма
больного;
воздействие на нервно-психическую сферу и нейрогуморальную
регуляцию;
повышение устойчивости организма к неблагоприятным внешним
воздействиям.
Лечебная физическая культура показана детям, перенесших травмы
позвоночника и спинного мозга, со 2-3-го дня, как при консервативном, так и при
оперативном лечении, с целью профилактики возможных осложнений, связанных с
длительной иммобилизацией.
.2 Программа реабилитации пациентов с последствиями повреждений позвоночника
и спинного мозга
Травмы позвоночника относятся к наиболее тяжелым повреждениям
опорно-двигательного аппарата. Задачи и последовательность лечебных мероприятий
определяются давностью, степенью, характером повреждения и неврологических
расстройств. В остром периоде лечение складывается из устранения смещения
позвонков, компрессии оболочек спинного мозга и его корешков, создания наиболее
благоприятных условий для восстановления анатомических взаимоотношений,
предупреждения рецидивов и вторичных повреждений нервных элементов, после чего
основные усилия должны быть направлены на повышение силы и выносливости мышц
туловища и шеи, а в дальнейшем и на увеличение мобильности позвоночника.
Мероприятия по восстановлению нарушенных функций должны проводиться сразу
после поступления больного в стационар, так как только в том случае есть
возможность предотвратить развитие угрожающих жизни осложнений. К этим
мероприятиям следует отнести средства физической (физические упражнения,
массаж, физиотерапевтические мероприятия, рефлексотерапия) и социально-трудовой
реабилитации, задача которых увеличить функциональные возможности и
работоспособность сохранившихся элементов нервных клеток в раннем
восстановительном периоде и наряду с этим способствовать развитию компенсаторных
возможностей организма, особенно в позднем восстановительном периоде.
Важны при этом преемственность и этапность в лечении (стационар -
поликлиника - реабилитационный центр - санаторный этап лечения в
специализированных отделениях).
2.3 Использование лечебной физической культуры у пациентов с
последствиями повреждений позвоночника и спинного мозга
На отдельных этапах курса лечения ЛФК способствует предупреждению
осложнений, вызываемых длительным покоем; ускорению ликвидации анатомических и
функциональных нарушений; сохранению, восстановлению или созданию новых условий
для функциональной адаптации организма больного к физическим нагрузкам.
Действующим фактором ЛФК являются физические упражнения, то есть
движения, специально организованные (гимнастические, спортивно-прикладные,
игровые) и применяемые в качестве неспецифического раздражителя с целью лечения
и реабилитации больного. Физические упражнения способствуют восстановлению не
только физических, но и психических сил.
Особенностью метода ЛФК является также его естественно-биологическое
содержание, так как в лечебных целях используется одна из основных функций,
присущая всякому живому организм, - функция движения.
Лечебная физкультура, являясь наиболее физиологичным и адекватным методом
восстановления утраченных функций, широко используется при реабилитации больных
с травмами спинного мозга. Сложный характер двигательных нарушений
обусловливает индивидуальный подход к построению лечебной физкультуры которая
может быть условно классифицирована следующим образом:
- методические приемы функциональной терапии, направленные на
повышение общей активности больного, в питание у него волевых качеств,
укрепление организма, улучшение деятельности сердечно-сосудистой, дыхательной
си тем и локомоторного аппарата, адаптацию этих систем возрастающей физической
нагрузке, повышение общей тренированности организма;
- методические приемы аналитической (рефлекторно терапии, в основе
которых лежит коррекция определенна деформаций, снижение мышечного тонуса,
увеличение объема произвольных движений в отдельных суставах без учета общего
двигательного стереотипа.
Методические приемы функциональной терапии определяются характером
повреждения, интенсивностью мышечного восстановления и периодом течения
травматической болезни спинного мозга. За последние два десятилетия было
создано большое количество методических приемов, направленных на активизацию
деятельности паретичных мышц, восстановление управления анатомически активными
мышцами сохранившимися, но заторможенными моторными центрами спинного мозга.
Основным средством лечебной физкультуры в терапии больных с травмой спинного
мозга являются физические упражнения. К ним относят:
- упражнения для сохранных мышечных групп (с цель общего укрепления
организма больного и неспецифическим повышением возбудимости на паретичную
мускулатуру;
- пассивные движения с целью сохранения функции суставов с
вовлечением паретичной мускулатуры. Эти упражнения способствуют укорочению
паретичных мышц и удлинению их антагонистов, что имеет значение для профилактики
контрактур;
активные движения здоровых и пораженных конечностей. При
невозможности произвести активные упражнение используется волевая посылка
импульсов к сокращению паретичной мускулатуры (идеомоторные упражнения) или
напряжение мышц здоровых конечностей (изометрические упражнения) для
рефлекторного повышения тонуса паретичной мускулатуры;
элементарные активные движения из облегченных исходных положений
без преодоления тяжести конечности;
упражнения на развитие заместительных функций за счет характерно
работающей мускулатуры или перевоспитания определенных групп мышц после
нейрохирургических вмешательств;
активные упражнения в водной среде;
активные упражнения со свободными маховыми движениями, без
силового напряжения: а) содружественные (одновременно со здоровой конечностью);
б) противосодружественные (отдельно для паретичных мышечных групп);
упражнения с возрастающим напряжением мышц;
упражнения на развитие координации движений и функции опоры.
Различия вялых и спастических параличей как в клиническом, так и
патоморфологическом отношении обусловливают различие методических приемов
функциональной терапии при повреждении спинного мозга (приложение 1).
В основу двигательного режима больных положено два основных принципа:
1) обеспечение максимальной подвижности для стимуляции общей
двигательной активности больного;
2) максимальное использование тех форм движений, которые
препятствуют развитию патологических стереотипов.
Приступая к решению специальных задач, необходимо правильно сочетать в
занятиях охранительный и стимулирующий двигательные режимы больных с
повреждением спинного мозга. Охранительный режим может выражаться в ограничении
дополнительных движений, когда нежелательно вызывать выраженную иррадиацию
возбуждения в нервных центрах (например, при спастических параличах). Вместе с
тем, одновременно с охранением от ненужного раздражения при двигательной
деятельности необходимо постепенно и последовательно добиваться стимуляции тех
двигательных функций, которые необходимы для подготовки к овладению целостными
движениями.
Если в начале лечения чаще всего превалирует охранительный режим, то в
дальнейшем удельный вес стимуляции двигательных функций становится все больше.
В полной мере возможно использование общего влияния физических упражнений на
организм больного путем стимуляции двигательной деятельности упражнениями,
например для туловища, что всегда совместимо с охранением - покоем паретичных
конечностей.
Физические упражнения оказывают отчетливое влияние на застойные очаги
торможения в двигательных центрах, уменьшая, а иногда полностью устраняя их.
При сокращении мышц соответственно локализации поражения двигательного аппарата
имеет место прямое возбудительное влияние на очаги торможения - это наиболее
эффективное влияние. Деформация органа (например, стопы) и широкая иррадиация
процесса торможения затрудняют осуществление нормализующего влияния физических
упражнений на эти очаги. При упражнениях преимущественно общего влияния, в
которых сокращению мышц мало мешают деформация и очаговое торможение центров,
это затруднение почти не сказывается. Однако в подобных случаях влияние
упражнений лимитировано меньшей возможностью иррадиации возбуждения на нервные
клетки, соответствующие пораженной части тела. Чем ближе расположены нервные
центры работающей мышцы к нервным центрам пораженной мышцы, тем лучше выражен
специальный эффект уменьшения очагового торможения.
Устранение деформации (консервативное, хирургическое) облегчает
положительное влияние специальных физических упражнений. Особенно отрицательное
влияние на восстановление движения обнаружено при болевом раздражении. Поэтому
возникновение боли при попытках к движениям является безусловным сигналом к
прекращению упражнения.
Основным физиологическим механизмом восстановления двигательных навыков с
помощью физических упражнений является создание и упрочение нового
динамического стереотипа движений, т.е. строгой последовательности выработки
условных двигательных рефлексов, составляющих целостный двигательный акт.
Основной особенностью овладения такими движениями должно быть
систематическое затормаживание замещающих движений и, в соответствии с
клиническими показаниями, побуждение больных к наиболее активному включению в
двигательный акт пораженных сегментов двигательного аппарата. Только тогда,
когда исчерпаны такие возможности восстановления, следует осторожно применять
замещающие движения, вначале в простых, а затем и в сложных условиях занятий.
.4 Методические приемы рефлекторной терапии
Цель ее заключается в разработке пассивных движений в отдельных сегментах
конечностей, воспитании активного расслабления и реципрокных сокращений
мышц-антагонистов. Характеризуя методические приемы аналитической терапии,
необходимо отметить, что все они включают четыре следующих компонента:
1) приемы, направленные на расслабление отдельных мышечных групп;
) обучение активному напряжению определенных мышц;
) формирование правильных координаторных взаимоотношений
мышц-антагонистов и целостных двигательных актов.
Приемами, направленными на расслабление отдельных мышечных групп,
являются массаж и обучение произвольному расслаблению отдельных мышечных групп.
В качестве расслабляющих видов массажа применяются поглаживание, потряхивание,
катание и вибрация. В последнее время получает распространение точечный массаж,
в котором точечная вибрация наносится на небольшие участки кожи в области
сухожилий наиболее напряженных мышц.
Упражнения для активного, произвольного расслабления мышц ставят своей
целью обучение сознательному регулированию степени мышечной напряженности.
Затем больного обучают дозировать как степень расслабления, так и напряжения
определенных мышечных групп.
Для улучшения подвижности в суставах используются пассивные упражнения,
которые лучше сочетать с тепловыми процедурами, что способствует максимальному
растяжению мышц. Эффект от пассивных движений может быть закреплен последующей
коррекцией положением.
Элементы выработки координации движения содержатся в приемах обучения
активному расслаблению и напряжению (по показаниям) определенных мышечных
групп. Основой приема, направленного на воспитание правильного ритмичного
координированного движения в суставе, является использование дополнительной
афферентации. В одних случаях больного просят внимательно наблюдать за правильностью
чередования сгибательно-разгибательных, приводящих, отводящих или ротационных
движений в суставе. В других случаях на кожу наносят штриховые раздражения в
определенный момент движения, что стимулирует функцию пораженного агониста или
антагониста. Эффективны приемы системы Кебота (медленная или быстрая реверсия
антагонистов).
Исходя из закономерности развития произвольных движений в нисходящем
направлении, упражнения на воспитание координации движений начинают с
проксимальных суставов. Воспитание изолированных реципрокных движений в
отдельных суставах может служить основой для формирования комплексных
двигательных актов, подготавливающих больного к освоению навыков
самообслуживания и передвижения. Схема лечения больных по методу Кении
представлена в приложении 2.
Успешность терапии во многом зависит от возможности найти такие стимулы
мышечной активности, которые бы преодолели функциональные нарушения и
компенсировали бы гибель части мотонейронов. С этой точки зрения, приобретает
особое значение совершенствование упражнений, позволяющих максимально
активизировать пораженные сегменты. К таким упражнениям относят упражнения
реперкуссивного эффекта, познотонических рефлексов и движения комплексного
типа, активирующие пораженные мышцы за счет рефлекторных связей.
Малая эффективность аналитической гимнастики в позднем восстановительном
периоде заставила ряд исследователей отказаться от принципа посильной
ступенчатой нагрузки в условиях облегченного выполнения движения. В лечебной
гимнастике наметилось другое направление, которое использует для активизации
пораженных мышц «комплексные движения» в условиях проприоцептивного облегчения.
Это направление оформилось в систему лечебной гимнастики, известную как система
Kabat (1950), или система «проприоцептивного облегчения», которая стала
применяться для лечения различных заболеваний с грубыми расстройствами
движений. Многочисленные приемы, предлагаемые системой Kabat, базируются на
следующих принципах:
- ведущими и координирующими стимулами сокращения мышц являются
проприоцептивные стимулы;
- имеются смежные типы движения, где одни предрасполагают к другим
определенным типам движения;
моторное поведение определяется волевыми (произвольными)
движениями.
Система Kabat предусматривает отказ от постепенного возрастания нагрузок.
Максимальное сопротивление дается с самого начала терапии. Полностью исключена
аналитическая работа с пораженной мышцей. Вместо изолированного движения
пораженной мышцы предлагается комплексное движение, охватывающее одновременно и
последовательно многие мышечные группы. Одним из факторов, облегчающих
сокращение паретичной мышцы, является ее предварительное растяжение.
«Проприоцептивное облегчение» достигается при помощи следующих приемов:
а) максимального сопротивления движению;
б) реверсии антагонистов;
в) предварительного растяжения пораженных мышц;
г) комплексных двигательных актов;
д) рефлексов.
Максимальное сопротивление движению используется в следующих приемах:
- сопротивление, оказываемое руками методиста. Со-1 противление
непостоянно и меняется по всему объекту во время движения сокращающихся мышц.
Всегда дается максимальное сопротивление силовым возможностям мышц так, чтобы,
преодолевая его, мышцы совершали движение в суставе. Оказывая максимальное
сопротивление, методист заставляет работать мышцы больного на протяжении всего
движения с одинаковой силой, т.е. в изотоническом режиме;
- чередование мышечной работы. Преодолевая «максимальное»
сопротивление, упражняемый отдел конечности (например, предплечье, голень)
движется до определенной точки движения. Затем методист, увеличивая
сопротивление, препятствует дальнейшему движению. Больного просят удерживать
этот сегмент конечности в заданном положении и, увеличивая сопротивление,
добиваются наибольшей активности мышц в изометрическом режиме работы; затем
увеличивают сопротивление постепенно, чтобы не превысить удерживающих
возможностей мышц (экспозиция 1-3 секунды). Уменьшая сопротивление, просят
больного продолжать движение. Изометрическая работа переходит в изотоническую.
С началом же активного движения методист доводит сопротивление до
максимального;
повторение сокращений мышц. Произвольное сокращение мышц
продолжается до наступления усталости.
Наряду с ранее выполняемыми упражнениями в занятия вводятся не только
пассивные упражнения, охватывающие крупные суставы и мышечные группы, но и
облегченные активные упражнения, выполняемые в различных исходных положениях
(лежа на спине, на животе и на боку). Шире используется коррекция положением и
массаж. Широкими штрихами выполняется общий массаж конечностей, спины и грудной
клетки, избирательный массаж пораженных мышц и их антагонистов.
В процессе проведения процедур необходимо следить за начинающимся
восстановлением движений ранее парализованных мышц. Учитывая легкую
истощаемость поврежденных спинальных центров и всего нервно-мышечного аппарата,
не следует прибегать к чрезмерно форсированной тренировке. В конце
промежуточного периода уже возникает необходимость в дифференцировке методики
физических упражнений и массажа в зависимости от характера развивающихся
параличей. Дальнейшее применение физических упражнений и массажа у больных с
вялыми параличами должно преследовать цель повышения тонуса мышц, в то время
как при спастических - его ослабления, т.е. понижения рефлекторной возбудимости
спинного мозга и устранения спазма мышц с развитием на этом фоне компенсаторных
двигательных механизмов.
При спастических поражениях мышц используются коррекция положением,
пассивные упражнения и поверхностный массаж, упражнения в активном расслаблении
мышц, физические упражнения в водной среде. Показаны рефлекторная гимнастика и
упражнения в воспитании опорной функции нижних конечностей.
Противопоказаны упражнения, ведущие к сближению точек прикрепления
спастических мышц или сопровождающиеся силовым напряжением (изометрические
упражнения), а также те приемы массажа, которые повышают тонус мускулатуры.
Далее в активность могут быть вовлечены новые мышечные группы благодаря
раздражению их кожных или мышечных рецепторов. Это раздражение достигается
сокращением первой вовлеченной в реакцию мышцы. Таково влияние сочетанного
воздействия физических упражнений и приемов массажа.
Физические упражнения и массаж у больных с вялыми параличами должны
рассматриваться как биологический фактор стимулирования восстановительных
процессов и развития приспособительных заместительных механизмов. Воспитание
двигательной функции должно идти по пути использования сохранившихся активных
движений, которые выявляются различными путями: с попыткой выполнения
необходимого движения в разных исходных положениях, с различной помощью, в
водной среде и т.п.
В процедуру включаются пассивные упражнения, сопровождаемые посылкой
импульсов к движению (идеомоторные упражнения), облегченные упражнения, с
сопротивлением и дозированным отягощением, со сближением точек прикрепления
паретичных мышц, выполняемые в исходных положениях лежа, сидя, стоя на
четвереньках. Противопоказаны упражнения, связанные с растягиванием паретичных
мышц.
Относительно сроков назначения физических упражнений и приемов массажа в
комплексной терапии этих больных нет единства взглядов. Бытует мнение, что
целесообразно назначать средства ЛФК в подостром или позднем периоде
травматической болезни спинного мозга. Вместе с тем, известно, что уже через
две недели после травмы развиваются дистрофические процессы, охватывающие
главным образом интернейроны и синапсы на мотонейронах. К шести месяцам они
значительно углубляются, и это проявляется нарушением рефлекторной
деятельности. Дополнительные афферентные раздражения, например физические упражнения,
массаж, вызывающие двигательные рефлексы, предотвращают развитие дистрофических
процессов в нейронном аппарате спинного мозга. Поэтому рекомендуется, при
отсутствии абсолютных противопоказаний, назначать средства ЛФК (физические
упражнения и массаж) не позднее чем на второй неделе после травмы позвоночника
и спинного мозга.
Двигательный режим периода - постельный. Коррекция положением туловища и
паретичных конечностей, физические упражнения тонизирующего характера
(упражнения, активизирующие функцию дыхания и кровообращения, пассивные
движения в суставах паретичных конечностей) и массаж. Массаж направлен, прежде
всего, на профилактику трофических расстройств и стимуляцию регенеративных
процессов.
У больных 1-й группы процедуры массажа начинают с сегментарно-рефлекторных
воздействий на паравертебральные зоны иннервации спинно-мозговых сегментов
пораженного отдела позвоночника. Применяют легкое поглаживание, растирание,
разминание и вибрацию вне очага поражения. Для больных 2-й группы используют
вначале легкое поглаживание и растирание мышц паретичных конечностей.
Длительное вынужденное пребывание больных на постельном режиме приводит к
резкому нарушению функций сердечно-сосудистой, дыхательной систем и
вестибулярного аппарата, поэтому в методике занятий значительное место должны
занимать упражнения, подготавливающие организм к значительным физическим
нагрузкам, которые создаются только в вертикальном положении больного.
Затем укрепление плечевого пояса, введение упражнений на координацию для
непаретичной мускулатуры, расширяющих двигательные навыки больного,
способствуют более благоприятному формированию компенсаторных механизмов. При
нарушении функции тазовых органов рекомендуется включение специальных
упражнений, активизирующих крово- и лимфообращение в области малого таза,
тренирующих движения в тазобедренных суставах, укрепляющих мышцы промежности,
увеличивающих подвижность в поясничном отделе позвоночника.
Таким образом, в занятия должны включаться не только специальные
упражнения для паретичной мускулатуры, но и; упражнения общего плана с целью
реализации общих задач восстановительной терапии.
Средства лечебной физкультуры в позднем периоде травматической болезни
спинного мозга. Давность повреждения спинного мозга позволяет довольно
отчетливо определить степень развившихся нарушений с учетом тенденций к
дальнейшему восстановлению функций, их стабилизации или ухудшения (гипотрофия
мышц, резкая деформация позвоночника, грудной клетки, порочное положение
конечностей, выраженные контрактуры суставов, пролежни и др.).
Двигательный режим - свободный. Используются физические упражнения в
гимнастическом зале, на тренажерных; установках, в водной среде (упражнения без
снарядов, со снарядами, с сопротивлением, на блоковых установках). Следует
обращать внимание прежде всего на укрепление непаретичной мускулатуры, ибо чем
совершеннее и разносторона нее у больных будут осуществляться тренировки за
счет мышечных групп, сохранивших иннервацию, тем доступнее для; них будет
процесс выработки компенсаторных приспособлений. Исходное положение - лежа,
сидя и стоя. Процесср обучения движениям должен происходить в условиях,
максимально приближенных к естественному осуществлению двигательного акта. В
воспитании функции передвижения значительная роль принадлежит приводящим мышцам
бедра, прямым и косым мышцам живота и длинным - спины. Путем их
дифференцированной тренировки, обучения больного выполнять за счет этих мышц
движения, необходимые для осуществления шага, удается в какой-то степени
компенсировать имеющийся двигательный дефект. Наиболее эффективна следующая
последовательность в обучении ходьбе:
а) занятия на специализированной кровати с переменным углом расположения
ложа;
б) занятия на гимнастических матах в зале ЛФК;
в) использование укороченных костылей;
г) использование подвесных плоскостей и эластической тяги;
д) ходьба между параллельными брусьями в зале ЛФК, бассейне;
е) ходьба при помощи «ходилок» различной степени опорности, строп,
движущихся по монорельсу, козелков, костылей и палочек.
Для большей свободы самостоятельного передвижения при обучении ходьбе
используются различные усложнения или препятствия:
- ходьба по лестнице вверх и вниз;
- ходьба с перешагиванием через лежащие на полу предметы различной
высоты;
ходьба с ношей;
ходьба в темноте или с закрытыми глазами;
падение и вставание.
Важное значение для выработки способности самостоятельного передвижения
имеет аппаратное лечение, обеспечивающее увеличение двигательной активности
больных. В период обучения передвижению наибольшее применение получили гипсовые
лонгеты и туторы. В последние годы используют облегченные гипсово-желатиновые,
гипсово-нитролаковые и пластмассовые туторы. Предложены для пользования в
период обучения ходьбе учебно-тренировочные фиксирующие аппараты, которые
удобны и легко могут подгоняться к нижним конечностям различного объема.
Опыт реабилитации больных с последствиями травм спинного мозга позволяет
предложить ориентировочную схему показаний к назначению протезно-ортопедических
изделий (приложение 3). В приложении 4 приведен комплекс упражнений в остром
периоде травматической болезни спинного мозга.
.5 Комплексная реабилитация пациентов с последствиями повреждений
позвоночника и спинного мозга
Особое значение приобретают проблемы медицинской и социальной
реабилитации. Задача врача - научить больного максимально использовать
сохранившиеся двигательные возможности для компенсации развившихся после травмы
дефектов.
Как можно ранее начало реабилитации помогает предупредить более глубокую
инвалидизацию и позволяет быстрее вернуть человека к нормальной жизни.
Социальная реабилитация, адаптация и независимость пациента после травмы
позвоночника и заключается она в следующем: обучение новым навыкам,
переучивания навыков и способностей.
Процесс реабилитация должен обеспечить обретение пациентом независимости
от помощников в разных областях. Основные навыки, которые предстоит
восстановить во время реабилитации, это:
- навыки ухода за собой, такие как кормление, умывание, купание,
одевание и др.;
- выполнение туалета, самостоятельный уход за мочевым пузырем;
навыки движения, такие как, ходьба или управление самоходными
колясками.
Массаж начинают с легкого растирания позвоночника. Массаж этих зон
проводится из исходного положения больного лежа на животе, так как больным с
переломом позвоночника не разрешается сидеть, а также лежать на боку, что может
нарушить иммобилизацию.
Например, при переломах позвоночника, особенно грудных и поясничных
позвонков, не рекомендуется больным сидеть в течение длительного времени (3-4
месяца), а также выполнять упражнения в этом положении.
Положение больного лежа на животе оказывает благоприятное воздействие,
так как позвоночник находится в разогнутом положении. Под грудь и плечи
подкладывают подушку. Следует отметить, что больной не должен ложиться на
подушку животом, потому что в этом случае сгибается позвоночник.
При массаже сегментарно-рефлекторных зон проводятся следующие приемы:
поглаживание (продольное попеременное, попеременное), разминание, растирание
(пиление, лучевым краем кисти, подушечками четырех пальцев, подушечкой больного
пальца, штрихование) и непрерывная вибрация вне очага поражения. После 1-2
сеансов сегментарно-рефлекторных воздействий, если не усиливаются боли и нет
обострения процессов в области поражения, применяют массаж поврежденного места
с использованием поверхностного поглаживания, неглубокого растирания и
непрерывной вибрации ладонью или пальцами с малой амплитудой.
После массажа сегментарно-рефлекторных зон массируют парализованные
конечности. Как уже было сказано выше, в зависимости от места повреждения
параличи и парезы верхних и нижних конечностей могут носить спастический или
вялый характер и сопровождаться расстройствами чувствительности и трофики.
Известно, что спастические и вялые параличи и парезы, нарушения координации
движений, выпадение большой рефлексогенной зоны моторной рецепции приводят к
глубокой и стойкой инвалидизации больного на многие месяцы и годы.
Для спастически сокращенных мышц следует применять приемы, которые
вызывают понижение мышечного тонуса. С этой целью применяют поверхностное
поглаживание (продольное прямолинейное, прямолинейное), поверхностное и
медленное разминание (ординарное, продольное), потряхивание, растирание
(подушечками четырех пальцев, подушечкой большого пальца, «щипцами») и
непрерывную вибрацию ладонью или пальцами.
На растянутых и ослабленных мышцах-антагонистах проводятся те же приемы,
но более интенсивно. Однако, из приемов разминания помимо «ординарного» и
«продольного», целесообразно включать «пощипывание», «щипцеобразное поперечное»
и «двойное кольцевое» разминание.
Все приемы следует строго дозировать, чтобы не допустить возбуждения
спастических мышц, утомления паретичных мышц и появления болезненности.
При вялых параличах, при массаже паретичных мышц, в отличие от
спастических, приемы следует проводить более глубоко и энергично, чем при
спастических параличах.
При массаже конечностей массаж применяют сначала на растянутых,
ослабленных мышцах (мышцы-разгибатели), затем на спастических мышцах
(мышцы-сгибатели).
Известно, что при массаже паретичных разгибателей, стимулируется их
функция и одновременно происходит расслабление антагонистов (сгибателей),
находящихся в состоянии гипертонуса и рефлекторных контрактур.
При массаже сухожилий паретичных мышц используется поглаживание и
растирание. При массаже суставов, пораженных сегментов конечностей -
поглаживание и растирание. При массаже нервных стволов пораженных конечностей -
поглаживание кончиками пальцев, продольное и поперечное растирание,
непрерывистая вибрация кончиком пальца по ходу пораженного нерва.
В эти сроки используют ЭМП УВЧ ежедневно или через день, УФ-облучение,
электрофорез. В дальнейшем включается электростимуляция антагонистов
спастически сокращенных мышц с помощью СМТ.
В лечебных целях используют также ЭМП ВЧ-индуктотермию по продольной или
поперечной методике на позвоночник (очаг поражения), особенно при повышенном
тонусе мышц.
Выбор грязелечения как одного из методов воздействия на течение
репаративно-регенеративных процессов в спинном мозге обусловлен особенностями
биологического влияния грязевых процедур на организм, проявляющегося, в
частности, стимуляцией репаративно-регенеративных процессов в тканях и органах.
Лечение осуществляется аппликационным способом при локальном расположении
грязевой массы вдоль позвоночника с обязательным захватом зоны, соответствующей
месту поражения спинного мозга. Курс лечения состоит из 20-30 процедур,
отпускаемых ежедневно или через день; температура грязи в пределах 39-44°С.
Грязелечение назначают в различные периоды травм позвоночника и спинного
мозга, но наиболее важное значение придается раннему применению грязи при
консервативном ведении основного периода к концу первой недели, а при
хирургическом вмешательстве - после снятия швов (10-15-й день).
Широкое распространение получили общие сероводородные ванны температурой
36°С, особенно при спастических парезах и наличии вегетативно-сосудистых
расстройств. Действие общих сероводородных ванн направлено на сосудистые,
обменные, эндокринные, трофические нарушения. Они, как массаж и физические
упражнения, изменяют кровоснабжение в соответствующих отделах организма с
влиянием на спинной мозг, различные зоны коры головного мозга по принципу
системы обратной связи. Ценным их качеством является не только проникновение
сероводорода через гематоэнцефалический барьер, но и способствование
проникновению различных циркулирующих в крови или поступающих извне
лекарственных или других веществ через гематоэнцефалический барьер, что
обосновывает целесообразность применения в комплексе лечебных средств и
некоторых медикаментов.
Социальная реабилитация предусматривает воздействие на больного со
стороны общества и государственных институтов, с тем, чтобы помочь ему стать
полноценным и активным членом общества. Здесь имеется в виду: а) создание
благоприятных условий быта; б) организация средств и возможностей передвижения;
в) обеспечение материальных условий жизни; г) обеспечение другими техническими
средствами, позволяющими пользоваться культурными и общественными благами.
Профессиональная реабилитация проводится в направлении: а)
профессионального обучения; б) приспособления станков на производстве к
возможностям инвалида; в) организации трудовых институтов в виде специальных
коллективов; г) организации специальных трудовых институтов для тяжелых
инвалидов, где они обеспечиваются жильем и могут работать по соседству на
производстве.
Для оценки состояния инвалидности необходима детализация с точки зрения:
а) общественной; б) психологической; в) морфологической; г) функциональной.
Анализ общественной жизни инвалида заключается в сборе данных об образовании,
заинтересованности его в работе, месте работы, расстоянии от жилья, бытовых
условиях и материальном положении.
Психологическое исследование проводится врачом-психиатром в процессе
наблюдения за больным. Психологическое исследование позволяет: а) выяснить
наличие и глубину инвалидности у лиц, находившихся длительное время в отрыве от
общественной жизни; б) дать оценку готовности к профессиональному обучению; в)
выбрать, в каком направлении можно вести обучение и каким условиям оно должно
отвечать.
Трудотерапия - это активный метод восстановления нарушенных функций и
трудоспособности у больных при помощи трудовых операций. Трудотерапия -
лечебный и профилактический фактор. С физической точки зрения она
восстанавливает или улучшает мышечную силу и подвижность в суставах,
нормализует кровообращение и трофику, приспосабливает и тренирует больного для
использования в оптимальных условиях остаточных функций. С психологической
точки зрения, трудотерапия развивает у больного внимание, вселяет надежду на
выздоровление, сохраняет физическую активность и снижает уровень инвалидности.
С социальной точки зрения, трудотерапия предоставляет больному возможность
работать в коллективе.
Дозировка физической нагрузки определяется общим состоянием больного,
локализацией патологического процесса, объемом функциональных нарушений,
периодом восстановительного лечения, а также видом трудотерапии. При строгой
дозировке физической нагрузки на сердечно-сосудистую и дыхательную системы и
нервно-мышечный аппарат трудотерапия так же, как и ЛФК, может быть использована
уже на ранних этапах лечения (например, в ближайшее время после травмы,
хирургического вмешательства).
Трудотерапию назначают в соответствии с клиническими особенностями
заболевания или повреждения и функциональными возможностями двигательного
аппарата. Абсолютные противопоказания к трудотерапии: а) острые лихорадочные
состояния; б) воспалительные заболевания в фазе обострения; в) наклонность к
кровотечению; г) каузалгия; д) злокачественные новообразования.
Относительные противопоказания к трудотерапии: а) обострение основного
заболевания; б) субфебрильная температура различного происхождения; в) гнойные
раны.
.6 Профилактика осложнений при повреждении позвоночника и спинного мозга
Нарушение функции газовых органов - одно из наиболее частых осложнений
повреждения спинного мозга.
При полном поперечном поражении спинного мозга в остром периоде (в
условиях развития спинального шока) отмечаются паралич детрузора, спазм
сфинктера мочевого пузыря, отсутствие его рефлекторной деятельности. Следствием
этого является задержка мочи (атония и перерастяжение мочевого пузыря).
Для профилактики нарушения функции тазовых органов с первых часов
пребывания в стационаре не обходимо четко определить состояние мочеиспускания и
наладить адекватное выведение мочи. В первые недели после травмы необходимо
введение постоянного катетера. В последующем проводится 4-х разовая
периодическая катетеризация мочевого пузыря с одновременным его промыванием
асептическими растворами. Манипуляции должны сопровождаться строжайшим
выполнением правил асептики и антисептики.
Когда явления спинального шока проходят, восстанавливается рефлекторная
деятельность мочевого пузыря: происходит его автоматическое опорожнение при
определенном наполнении.
Более тяжелые нарушения мочеиспускания с отсутствием или угнетением его
рефлекторной активности и недержанием мочи могут наблюдаться при повреждении
спинальных центров тазовых органов (Тh12-L1) или при поражении корешков
конского хвоста. В этих случаях при наличии большого количества остаточной мочи
показана периодическая катетеризация мочевого пузыря.
Одна из главных задач при лечении больных с повреждением спинного мозга -
выработка рефлекторных механизмов, обеспечивающих автоматическое опорожнение
мочевого пузыря при его наполнении. Достижению этой цели может способствовать
использование электростимуляции мочевого пузыря.
Расстройство акта дефекации, которое развивается всегда при травме
спинного мозга, может быть причиной субфебрильной температуры и интоксикации.
Для восстановления функции прямой кишки рекомендуется назначение диеты,
различных слабительных средств, свечей, в ряде случаев - очистительной клизмы.
Для своевременной и успешной реабилитации больных важнейшее значение
имеет профилактика пролежней в области крестца, седалищных бугров, больших
вертелов бедренных костей, пяток. Необходим выбор рационального положения
больного с использованием положения на животе, боках. Непременными условиями
являются гигиеническое содержание постели, щадящее поворачивание (каждые 2 часа),
протирание кожи этиловым, камфорным или салициловым спиртом. Эффективны
специальные матрасы, обеспечивающие автоматическое перераспределение давления
на поверхность тела. Целесообразны различные прокладки, позволяющие придать
физиологическое или необходимое в конкретном случае положение для туловища и
конечностей.
Для профилактики контрактур конечностей, параартикулярных и параоссальных
оссификаций большое значение имеют правильная укладка конечностей, массаж и
лечебная гимнастика.
В остром и раннем периодах, особенно при поражениях шейного отдела
спинного мозга, большое значение приобретает профилактика воспалительных
легочных осложнений. Необходимо нормализовать функции внешнего дыхания,
аспирировать из дыхательных путей отделяемое. Полезны аэрозольные ингаляции
медикаментов, активная и пассивная гимнастика. При отсутствии травмы грудной
клетки и легкого рекомендуются банки, горчичники. Назначают вибромассаж,
ультрафиолетовое облучение, электростимуляцию диафрагмы.
Для профилактики пролежней применяют УФО поясницы, крестца, ягодиц и
пяток в субэритемных дозах. При наличии болевого синдрома применяют
диадинамические токи (ДДТ), синусоидально-модулированные токи (СМТ),
озокеритовые или грязевые аппликации в сочетании с электрофорезом
аналгезирующих препаратов, ЛФК, массажем.
Выводы
На основании проведенных исследований мы пришли к следующим выводам:
. Восстановление утраченных функций после сочетанной травмы позвоночника
и спинного мозга у детей - очень сложная задача. Трудность заключается, прежде
всего, в том, что материальной основой восстановления должно быть соединение
поврежденных проводников и формирование новых клеточных образований, то есть
морфологическое построение ткани, обеспечивающее ее нормальную
жизнедеятельность. Однако репаративно-регенеративной процесс затруднен в связи
с разрастанием глиальной ткани (вспомогательной ткани нервной системы) в
области разрыва спинного мозга и формированием полостей в поврежденной зоне.
Одной из причин, препятствующих регенерации, является нарушение гемодинамики в
области повреждения в результате обрывов, тромбозов и нарушений гемодинамики в
капиллярной сети, что ведет к выключению части сосудистого коллектора,
гипоксии, задерживает рост и миелинизацию регенерирующих аксонов.
. Применение физической реабилитации после сочетанной травмы позвоночника
и спинного мозга у детей должно проводиться самым широким образом с целью
общего воздействия на весь организм пострадавшего. Лечебная физкультура
показана как при консервативном, так и при оперативном лечении начиная с
второго-третьего дня, и, прежде всего, для профилактики возможных осложнений
связанных с длительной иммобилизацией.
. Выбор метода лечебной физкультуры и режима движений строго
индивидуализируется в зависимости от общего состояния пострадавшего, состояния
его нервной и сердечно-сосудистой системы и стадии травматической болезни.
Физические упражнения назначаются для того, чтобы добиться положительных
сдвигов в состоянии здоровья, и, в частности, для улучшения и компенсации
утраченных двигательных функций, предупреждения мышечной атрофии,
восстановление правильной осанки и навыка ходьбы, повышения устойчивости
организма к неблагоприятным внешним воздействиям.
Список использованной литературы
1. Епифанов
В.А., Лечебная физическая культура: учебное пособие, - Издательство:
ГЭОТАР-Медиа, 2009. - 568 с.
2. Котельников
Г.П., Мирошниченко В.Ф., Краснов А.Ф. Травматология: учебник для студентов
медицинских вузов. 3-е изд., перераб.и дополненное, - Издательство: МИА, 2009.
. Красноперова
Н.А., Возрастная анатомия и физиология: учебник для высших учебных заведений, -
М.: Владос, 2012. - 416 с.
. Курепина
М.М., Ожигова А.П., Никитина А.А., Анатомия человека: учебник для студентов
высших учебных заведений, - М.: Владос, 2010. - 383 с.
. Лечебная
физическая культура: справочник под редакцией профессора В.А. Епифанова, - М.:
Медицина, 1987. - 528 с.
. Медицинская
реабилитация: практическое пособие под редакцией академика В.М. Боголюбова, -
М.: ИПК «Звезда», Том 2, 1998.- 648 с.
. Павлова
С.П. Герасимова Г.В. Курдыбайло С.Ф., Лечебная физическая культура в
реабилитации детей с дефектами конечностей, Издательство: ИД СПбМАПО, 2007. -
312 с.
. Петрухин
А.С., Детская неврология: учебник в 2-х томах, Издательство: ГЭОТАР-Медиа,
2009. - 832 с.
. Попов
С. Н, Физическая реабилитация: учебник, М.: Феникс, 2008. - 603 с.
. Семененко
Л.А., Виды реабилитации - физиотерапия, лечебная физкультура, массаж: учебное
пособие, М.: Феникс, 2010. - 557 с.
. Солодков
А.С., Сологуб Е.Б., Физиология человека. Общая. Спортивная. Возрастная: учебник
для вузов физической культуры, - М.: Терра-Спорт, Олимпия Пресс, 2001. - 520 с.
. Теория
и организация адаптивной физической культуры: учебник под редакцией проф. С.П.
Евсеева,- М.: Советский спорт, 2003.- 448с.
. Улащик
В.С., Лукомский И.В., Общая физиотерапия: учебник для ВУЗов, - Издательство:
Книжный дом, 2008, - 512 с.
. Частные
методики адаптивной физической культуры: учебное пособие под редакцией Л.В.
Шапковой, - М.: Советский спорт, 2004. - 464 с.
. Юмашев
Г.С., Горшков С.3., Силин Л.Л. и др., Травматология и ортопедия: учебник, - М.:
Медицина, 1990.
Приложение
Приложение 1
Физические упражнения при центральных и периферических параличах и
парезах, обусловленных повреждением спинного мозга
(Мошков В.Н., 1972-1982; Коган О.Г., 1979).
|
Тип упражнения
|
При вялых формах
|
При спастических формах
|
|
Посылка двигательного
импульса
|
абсолютное показание
|
абсолютное показание
|
|
Упражнения для
«изолированных» паретичных мышц
|
относительное показание
|
абсолютное показание
|
|
Активное расслабление мышц
|
абсолютное показание
|
абсолютное показание
|
|
Упражнения, сближающие
точки прикрепления мышц
|
абсолютное показание
|
относительное показание
|
|
Упражнения, удаляющие точки
прикрепления мышц
|
относительное показание
|
абсолютное показание
|
|
Упражнения с выраженным
усилием
|
абсолютное показание
|
|
Стимуляция мышц
|
абсолютное показание
|
Абсолютное противопоказание
|
|
Лечение положением
|
абсолютное показание
|
абсолютное показание
|
|
Упражнения с
проприоцептивным облегчением по Кеботу
|
абсолютное показание
|
относительное показание
|
|
Движения в водной среде
|
абсолютное показание
|
абсолютное показание
|
|
Развитие опорной функции
|
абсолютное показание
|
относительное показание
|
|
Развитие моторных
компенсаций с использованием спастичности мышц
|
абсолютное показание
|
относительное показание
|
|
Упражнения на фоне
противоспастической терапии
|
абсолютное показание
|
относительное показание
|
|
Упражнения на фоне
кофеиновой стимуляции
|
относительное показание
|
относительное показание
|
Приложение 2
Лечение больных при травме позвоночника и спинного мозга по методу Кении:
1. Горячие укутывания. Эти процедуры выполняются с помощью шерстяной
ткани, нагретой на пару до 70-80°С, и направлены на улучшение кровообращения в
пораженных тканях, эластичности в периартикулярных тканях.
2. Стимуляция мышц. Этот прием осуществляется вибрацией пораженного
сегмента при одновременном пас-1 сивном движении в суставе в направлении
функции пораженной мышцы. Возникающие при этом кинестетические раздражения
способствуют восстановлению спинальных рефлексов.
. Реедукция. Данная процедура способствует усилению произвольного
мышечного сокращения. Она производится штриховым движением по коже в области
сухожилия стимулируемой мышцы (индикация) и сопровождается словесным
побуждением больного к сокращению этой мышцы. По мере обучения больного
используется постепенно возрастающее сопротивление.
. Восстановление подвижности и эластичности кожи, растяжение
фасций и сухожилий. Это выполняется специальными приемами с учетом
анатомо-физиологических особенностей пораженной области.
. Обучение передвижению. Разработаны специальные упражнения с
использованием палочек и протезно-ортопедических изделий.
Приложение 3
Показания к назначению протезно-ортопедических изделий (Коган О.Г.,
1979).
|
Характер двигательных
нарушений
|
Вид протезно-ортопедического
изделия
|
|
Вялые параличи мышц с
уровня L3-4 сегмента (нефиксированные паралитические стопы)
|
Ортопедическая обувь
|
|
Вялые и спастические
парапарезы при мышечной силе 3-4 балла
|
Ортопедическая обувь
|
|
Вялые парапарезы при
мышечной силе 3 балла
|
Беззамковые фиксирующие
аппараты
|
|
Вялые парапарезы при
мышечной силе 1-2 балла
|
Фиксирующие аппараты с
замками в коленных шарнирах
|
|
Спастические параплегии
мышц с уровня Th6-11 сегмента и спастические парапарезы при мышечной силе 1-2
балла
|
Фиксирующие аппараты с
замками в коленных шарнирах
|
|
Спастические параплегии
мышц с уровня Th1-5 сегмента (реже - С6-7)
|
Фиксирующие аппараты с
замками в коленных и тазобедренных шарнирах с корсетом (реже - без, корсета)
|
Приложение 4
Комплекс
упражнений в остром периоде травматической болезни спинного мозга (по Найдину
В.Л. с изменениями)
|
№ п/п
|
Исходное положение
|
Характер упражнения
|
Методические приемы
|
|
1.
|
Лежа на спине
|
Пассивное
|
Методист стоит сбоку от
пациента, руки на грудной клетке, пассивно следуют за экскурсией грудной
клетки в ритме дыхания больного. Во время выдоха методист производит
вибрирующее сдавление грудной клетки с постепенным увеличением усилия. При
вдохе методист оказывает легкое сопротивление расширению грудной клетки.
Место приложения рук изменяют через 2-3 дыхательных цикла (участки грудной
клетки, область реберного угла, живота). Форсированное дыхание (6-7 циклов)
чередуют с обычным (4-5 циклов), затем упражнение повторяют
|
|
2.
|
То же
|
Пассивно-активное
|
То же упражнение, с
активной помощью пациента: форсирование выдоха «втягиванием» мышц живота,
вдоха - выпячиванием брюшных мышц
|
|
3.
|
Лежа на спине, наклон
туловища влево либо на левом боку, под нижней частью грудной клетки - валик
|
Активно-пассивное.
Преимущественная вентиляция нижней доли правого легкого
|
Методист рукой фиксирует
верхнюю часть правой половины грудной клетки, оказывая на вдохе сопротивление
расширению грудной клетки, на вдохе - вибрирующим движением увеличивая его
амплитуду. Пациент на вдохе «выпячивает» мышцы живота (диафрагма опускается)
и одновременно расширяет грудную клетку, преодолевая сопротивление руки
методиста, на выдохе «втягивает» мышцы живота (диафрагма поднимается). После
7-8 упражнений - 1,5 минуты произвольного дыхания, затем упражнение повторяют
|
|
4.
|
Лежа на спине, наклон
туловища вправо либо на правом боку, под нижней частью грудной клетки - валик
|
Активно-пассивное.
Преимущественная вентиляция нижней доли левого легкого
|
Методист рукой фиксирует
верхнюю часть правой половины грудной клетки, в остальном методика та же, что
в предыдущем упражнении
|
|
5.
|
Лежа на левом боку, под
нижней частью грудной клетки - валик
|
Методист одной рукой сверху
фиксирует средненижнюю область половины грудной клетки, в другой рукой
оказывает дозированное сопротивление верхней области грудной клетки с этой же
стороны во время вдоха
|
|
6.
|
Лежа на правом боку, под
нижней частью грудной клетки - валик
|
Активно-пассивное.
Преимущественная вентиляция верхней доли левого легкого
|
Та же, что в предыдущем
упражнении
|
|
7.
|
Лежа на спине, кисти рук
сцеплены «в замок» на животе
|
Активное
|
На вдохе пациент поднимает
над головой сцепленные «в замок» руки, на выдохе опускает в исходное
положение
|