Психологические аспекты алкогольной (наркотической) зависимости
Тема выпускной квалификационной работы
Этиология и профилактика близорукости
СОДЕРЖАНИЕ
|
ВВЕДЕНИЕ
|
…4
|
|
ГЛАВА I. Литературный обзор
|
…7
|
|
1.1. Состояние проблемы в научной
литературе
|
…7
|
|
1.2. Строение органа зрения.
Зрительные функции глаза
|
…21
|
|
1.3. Близорукость и механизм ее
развития
|
…28
|
|
1.4. Основные аспекты профилактике
миопии
|
…32
|
|
ГЛАВА II. Методы исследования
|
…35
|
|
2.1. Анкетирование
|
…35
|
|
2.2. Определение остроты зрения
помощью таблицы Сивцева и Головина
|
…38
|
|
ГЛАВА III. Результаты собственных исследований
|
…42
|
|
3.1. Результаты использования
метода анкетирования и метода определения остроты зрения учащихся
|
…42
|
|
3.2. Результаты исследования по
роли специальных упражнений в профилактике близорукости
|
…48
|
|
3.3. Оценка гигиенических условий
обучения
|
…51
|
|
Заключение
|
…58
|
|
Выводы
|
…61
|
|
Список литературы
|
…63
|
|
Приложения
|
…66
|
ВВЕДЕНИЕ
Здоровье
детей представляет собой повод для беспокойства. К такому выводу пришли
специалисты Минздрава РФ. По их данным, только 10% оканчивающих школу здоровы,
а самым распространенным среди остальных является глазные заболевания.
Заболевания
органа зрения классифицируются на патологию защитного, вспомогательного и
глазодвигательного аппарата и патологию глазного яблока, повреждения,
туберкулез.
I. Патология защитного, вспомогательного
и глазодвигательного аппарата:
1) патология защитного аппарата глаза
(блефарит, ячмень, дакриоаденит);
2) патология соединительной оболочки
глаза (конъюнктивит, трахома);
3) патология глазодвигательного аппарата
(косоглазие, нистагм).
II. Патология
глазного яблока:
1) патология роговой оболочки (кератит);
2) патология склеры (склерит);
3) патология хрусталика (катаракта);
4) патология сосудистого тракта (уверит,
иридоциклит);
5) глаукома;
6) патология сетчатки (ретинопатия);
7) патология зрительного нерва;
8) прогрессирующая близорукость.
III. Повреждения,
туберкулез органа зрения.
Следует отметить, что значительное число глазных болезней и изменения
органа зрения представляют собой проявление многих патологических процессов,
развивающихся в различных системах и органах больного человека. Это связано с
его анатомо-топографическими особенностями и той огромной ролью, которая
отведена глазу в восприятии внешнего мира. Любое инфекционное заболевание,
многие болезни обмена, патологии эндокринной, нервной и сердечно-сосудистой
системы, почек и других органов способны привести к развитию воспалительных,
сосудистых и дистрофических процессов в глазе.
Близорукость
- наиболее частый дефект зрения, ее прогрессирование может привести к серьезным
необратимым изменениям в глазу и значительной потере зрения. Осложненная
близорукость - одна из главных причин инвалидности по зрению. А ведь зрение
играет в нашей жизни немаловажную роль: благодаря ему мы получаем 95%
информации об окружающем мире. В связи с этим медико-социальная значимость
проблемы увеличивается.
В
последние годы научные исследования в этой области значительно расширились.
Получены новые данные о механизме развития близорукости, ее патофизиологии и
клинических особенностях. На этой основе разработаны эффективные методы
профилактики развития миопии и ее прогрессировать, профилактики и лечения ее
осложнений. Несмотря на это, процент страдающих близорукостью неуклонно растет.
Согласно статистике по Орлу в 2000 г. в нашем городе на 1000 детей приходилось
34, в 2005 г. - 44, в 2007 г. - 54, в 2009 г. - 66. И в школьном возрасте эта болезнь особенно опасна и неприятна.
В
педагогической и офтальмологической литературе проблема охраны зрения детей еще
не получила достаточно полного и систематизированного освещения и сведения по
данному материалу носят отрывочный характер, а это не способствует дальнейшему
улучшению охраны зрения детей.
В связи
с этим возникла необходимость собрать воедино основные сведения, касающиеся
проблемы близорукости и разработать на их основе новый подход к решению
исследуемой проблемы, который предполагает участие в воспитательной работе по
гигиене зрения учителей всех специальностей и значительно расширяет их
деятельность в области охраны зрения детей.
Работа
основана на литературных данных и собственных исследованиях, которые
проводились на базе школы-комплекса №4 города Орла.
Итак,
целью работы является:
·
освещение
проблемы близорукости в научно-медицинской литературе,
·
рассмотрение
строения органа зрения и зрительных функций глаза,
·
изучение
функциональных особенностей и клиники близорукости,
·
выявление
основных аспектов по профилактике миопии,
·
описание методов
исследования состояния зрения,
·
разработка
педагогических мероприятий на предупреждение развития миопии,
·
изложение
результатов исследования.
ГЛАВА I.
ЛИТЕРАТУРНЫЙ ОБЗОР
1.1. Состояние проблемы близорукости в научной литературе.
Близорукость (миопия) —
наиболее частый дефект зрения. Прогрессирование миопии может
привести к серьезным необратимым изменениям в глазу и значительной
потере зрения. Осложненная близорукость — одна из главных причин
инвалидности вследствие заболеваний глаз. Медико-социальная
значимость проблемы увеличивается в связи с тем, что осложненная
миопия развивается у лиц самого работоспособного возраста. В связи
с этим борьба с миопией — это государственная задача, для решения которой необходимо
проведение активных и широких мер по предупреждению близорукости и
ее осложнений.
В последние 15—20 лет научные
исследования по проблеме близорукости значительно расширились. В Московском
научно-исследовательском институте глазных болезней им.
Гельмгольца в ряде других учреждений страды получены новые данные о закономерностях
рефрактогенеза, механизме развития близорукости, ее патофизиологических
и клинических особенностях. На этой основе разработаны
эффективные методы профилактики развития миопии и ее
прогрессирования, профилактики и лечения ее осложнений.
Все большее место в системе мер по борьбе с близорукостью
занимают хирургические методы.
В офтальмологической литературе
достижения последних лет в изучении проблемы близорукости пока не
получили достаточно полного и систематизированного освещения, если
не считать статей на эту тему, опубликованных в периодической печати и в материалах
офтальмологических съездов и конференций.
Рекомендации по назначению оптической
коррекции при миопии во многом определяются взглядами автора па
механизм ее происхождения. Отсюда некоторое разнообразие рекомендаций.
Наименее спорным является вопрос об
оптической коррекция близорукости для дали. В этом случае, как правило, предлагают полную или близкую к полной коррекцию,
обеспечивающую высокую остроту
зрения. Авторы, связывающие развитие миопии со спазмом аккомодации [Дашевский А. И., 1973; Ватчепко А. А., 1976], не рекомендуют корригировать начальную
близорукость у подростков, а при
слабых ее степенях назначают неполную коррекцию, повышающую остроту зрения до 0,6—0,8. При высокой прогрессирующей
миопии они рекомендуют полную коррекцию.
Расходятся мнения о правилах назначения
при близорукости очков для близи. Те авторы, кто отводят
ослаблению, перенапряжению или спазму аккомодации заметную роль в
развитии близорукости, считают, что полная коррекция для работы на
близком расстоянии обычно затрудняет деятельность ослабленной
цилиарной мышцы, создает условия зрительного дискомфорта и может
способствовать прогрессированию миопии. Отсюда рекомендация:
назначать для близи более слабую коррекцию [Аветисов Э. С., Розенблюм
Ю.З., 1970; Roberts W. С., Banford R D 1967; Oakley К. Н., Young F. A.,
1975, и др.].
В этой связи следует отметить, что по
мнению большинства участников дискуссии «Какой должна быть
оптическая коррекция близорукости», проведенной на страницах
журнала «Вестник; офтальмологии» в 1967 — 1970 гг. у
пациентов, которые носили очки непостоянно или пользовались для
работы на близком расстоянии неполной коррекцией,
близорукость прогрессировала реже и менее интенсивно, чем у тех,
кто постоянно носил очки с полной коррекцией.
Имеется, однако, и другое мнение: более
слабая коррекцию для близи не оказывает сдерживающего влияния па прогрессировать миопии [Белевский А. Г., Чутко С. М., 1983; Mandell R.
В., 1959].
Авторы, связывающие развитие
близорукости с усиленной конвергенцией иди ее недостаточностью,
рекомендуют использовать в очках, применяемых для работы на близком
расстоянии, призмы основанием внутри.
Предлагают также оптические элементы для близи, в равной мере
разгружающие и аккомодацию, и конвергенцию, — так
называемые бифокальные сферопризматические очки (Утехина Е. В.,
Утехип Ю. А., 1909). Имеется ряд сообщений о благоприятном влиянии
таких очков на течение близорукости [Охоцимская С. К-:1967; Топалова
А.В., Гришина Л. А., 1977; Утехин Ю. А. и др., 1977].
Приводятся и противоположные данные. Так,
A. J. Shotlwelt (1983), применяя с целью профилактики
близорукости у курсантов военно-морского училища бифокальные и
сферопризматические очки для зрительной работы на близком
расстоянии в течение 5 лет (лица контрольной группы носили очки
с плоскими линзами), не нашел различии в частоте и степени
усиления рефракции во всех трех группах.
При оценке влияния очков, содержащих
призмы, на течение близорукости следует учитывать наблюдаемое при их ношении кажущееся уменьшение степени аметропии за счет
снижения привычного тонуса аккомодации,
связанной с конвергенцией. То, что
призмы «уменьшают» таким путем близорукость, давно известно [Сергиевский Л. И., 1951]. Основной
критерий при оценке бифокальных
сферопризматических очков — задерживают ли они прогрессирование миопии. Убедительных данных, подтверждающих это, пока не получено.
Во многих работах освещается вопрос о
влиянии на течение близорукости контактной коррекции. Отмечено,
что длительное ношение роговичных контактных линз
задерживает ее прогрессирование [Скрицкий Р.А., 1979; Elie G. еt al.,
1966; Kiister A., 1971; Kemmetmiiller J. F.,
1976]. Одни авторы объясняют этот эффект коррекцией роговичного астигматизма,
другие — созданием благоприятных условий
для деятельности аккомодации. Приводятся
и противоположные данные: ношение контактных линз не оказывает влияния на течение близорукости. Возможно,
причина разногласий заключается в том, что первая группа авторов оценивали стабильность или нестабильность
рефракции, но сохранению либо
изменению корригированной остроты зрения, а не по динамике статической рефракции. Между тем скорее этот показатель отражает процесс адаптации к оптической
коррекции, чем характер течения
миопии.
Несколько особняком стоит специальный
раздел оптической коррекции миопии — так называемая ортокератология — применение
специальных жестких роговичных контактных линз, уплощающих
передний сегмент роговицы [May
С.Н., 19G7; Nolan Т. А., 1971; Patterson Т. С., 1975; Erickson P., Thorn P., 1977; Ericksori P.,
1978]. По наблюдениям авторов метода, ношение таких линз с увеличивающимся радиусом
кривизны задней поверхности позволяет
постепенно снизить степень близорукости на -5,0 дптр. Однако было установлено,
что этот эффект нестойкий, поэтому метод не получил широкого
распространения.
Исходя из современных представлений о
патогенезе миопии и ее оптических и клинических
особенностях, можно сформулировать следующие практические
рекомендации по оптической коррекции близорукости.
При стационарной миопии слабой и средней степени для дали, как правило, назначают полную коррекцию. При
прогрессирующей миопии таких же
степеней, особенно у детей и подростков, рекомендуется легкая гипокоррекция, обеспечивающая бинокулярную остроту зрения 0,7—0,8. Эта коррекция не должна
превышать степень миопии, выявленной
в условиях циклоплегии. В случае
миопии 1,0—2,0 дптр очками можно пользоваться непостоянно, только при
необходимости.
Правила оптической коррекция для близи
определяются состоянием аккомодации. Если она ослаблена
(изменения эргограммы, уменьшение запаса относительной
аккомодации, зрительный дискомфорт при чтении в очках), то для
близи назначают вторую пару очков или бифокальные очки для
постоянного ношения. Верхняя половина таких очков служит
для зрения вдаль и снабжена линзами, полностью или почти
полностью исправляющими миопию, нижняя половина линз,
предназначаемая для работы на близком расстоянии, слабее верхней на
1,0—2,0 дптр в зависимости от субъективных ощущений пациента
и степени миопии. Чем выше степень миопии, тем обычно больше разница в силе
верхней и нижней части линз.
Если аккомодационная способность стойко
нормализуется (нормальные эргограмма и запас относительной
аккомодации, отсутствие дискомфорта при чтении в очках), то назначают полную или
почти полную оптическую коррекцию для работы на близком расстоянии. В этих случаях очки будут побуждать аккомодацию к активной деятельности. Потребность в
бифокальных очках для близи может
возникнуть при развитии пресбиопии.
При высоких степенях экзофории для близи
(10 пр. дптр и более), а также при уменьшении положительных
фузионных резервов до 12 пр. дптр и ниже более слабые линзы при работе
на близком расстоянии из-за слабости конвергенции иногда переносятся
плохо и вызывают астенотипические явления. Таким больным
целесообразно добавлять к сферическим линзам призматические
элементы основаниями внутри до 5 пр. дптр на каждый глаз. В этих случаях можно
назначать и бифокальные сферопризматические
очки (БСПО), в которых для близи на каждый глаз добавляются плюсовые
сферы по 2,25 дптр и призмы по 6,0 пр. дптр
основаниями внутри.
Следует иметь в виду, что очки с
призматическими элементами могут способствовать дальнейшему
ослаблению конвергенции, поэтому ношение очков следует сочетать с ее
систематическими тренировками. После восстановления нормальной
деятельности конвергенции призмы отменяют.
При миопии более 6,0 дптр назначают
постоянную коррекцию, величину которой для дали и для близи
определяют в зависимости от переносимости. При этом следует стремиться к
возможно более
полной коррекции аметропии.
Если при высоких степенях миопии с
помощью пробных сферических и астигматических линз не удается
добиться остроты зрения более 0,4—0,5, то решают вопрос о
контактной коррекции. Применение мягких контактных линз, отличающихся хорошей переносимостью, расширяет показания к контактной
коррекции близорукости. Возможность
использования контактных линз при миопии слабой и средней степени в
значительной мере определяется
профессиональными показаниями.
Если миопия сопровождается
астигматизмом, то коррекция целесообразна в тех случаях, когда с ее
помощью повышается острота зрения. Астигматизм прямого типа,
сопутствующий миопии, целесообразно корригировать в тех случаях,
когда он превышает 1,0—1,5 дптр. Обратный астигматизм,
встречающийся значительно реже, но в большей мере снижающий остроту зрения,
целесообразно исправлять, начиная с 0,5—1,0 дптр. Следует
иметь в виду, что чем выше миопия, тем чаще обнаруживается астигматизм
и тем выше его степень, однако влияние его па остроту зрения
при этом обычно бывает незначительным. Сферический компонент
коррекции определяют по изложенным выше правилам коррекции
миопии, астигматический компонент — по субъективной
переносимости с возможно более полным, исправлением астигматизма. В случае
необходимости назначить две пары очков (для дали
и для близи) или бифокальные очки сила цилиндров и положение их осей в обеих парах (или в верхней и нижней половине
линз) должны быть одинаковы.
При начальной односторонней близорукости
(до 2,0 дптр) не
следует спешить с назначением очков, так как возможность нарушения
бинокулярного зрения при такой анизометропии невелика, а ранняя коррекция может способствовать прогрессированию миопии. Если близорукость развивается на втором
глазу, то этот глаз корригируют по
общим правилам, а для худшего глаза
целесообразна некоторая гипокоррекция, которая не должна, однако, превышать 2,0 дптр.
В случае высокой односторонней миопии или
большой разницы в степени миопии обоих глаз коррекция
анизометропии должна быть по возможности наиболее полной. Чем раньше выявляют анизометропию,
тем более полную коррекцию удается назначить. Значительно хуже
переносятся анизометропические очки, впервые назначенные в зрелом
возрасте. При разнице в рефракции обоих глаз 5,0 дптр и более лучшим видом
коррекции являются контактные линзы. В этих случаях целесообразно
также использовать специальные очки, компенсирующие анизейконию
(например, очки, предложенные И. А. Вязовским).
При разнице в астигматической коррекции
правого и левого глаза иногда возникает ощущение искажения видимого пространства
вследствие меридиональной анизейконии. Для ее устранения нужно
уменьшить разницу в силе цилиндров идя изменить положение
их осей на прямое (вертикальное или горизонтальное).
Миопия может сопровождаться скрытым или
явным косоглазием. Призматическая коррекция экзофории при близорукости уже
была описана. Такая коррекция изредка может потребоваться и
при сочетании миопии с эзофорией и гиперфорией, если эти состояния
вызывают астенопические явления. При сочетании расходящегося косоглазия
(экзотропия) с миопией следует назначать полную и постоянную
коррекцию. Ношение очков рекомендуется и при редком сочетании
миопии со сходящимся косоглазием, хотя отрицательные линзы могут способствовать
увеличению степени отклонения глаза.
Можно рекомендовать следующий порядок
обследования больного с миопией с целью назначения очков.
1. Проводят обследование больного в
естественных условиях для определения характера аметропии и
ориентировочной оценки ее величины. На этом этане выполняют
ориентировочную скиаскопию или рефрактометрию, определяют
некорригированную остроту зрения и рефракцию с помощью линз для
предварительной коррекции, как правило, только сферическими
линзами.
2. Обследуют больного в условиях
циклоплегии для определения статической рефракции каждого глаза. При
первом обследовании детей и подростков применяют стандартную трехдневную атропинизацию.
При последующих обследованиях детей и подростков, а также при
обследовании взрослых ограничиваются применением циклопдегических
средств кратковременного действия (гоматропин, циклоборин,
амизил и скополамин), У лиц старше 35 лет эти средства применяют только в
случае необходимости после обязательного измерения внутриглазного
давления.
На высоте циклоплегического эффекта
проводят скиаскопию или рефрактометрию с последующим уточнением
сферического и астигматического компонентов путем подбора
оптимальных корригирующих линз. При этом используют дуохромный тест,
пробы со скрещенными цилиндрами и астигматическими фигурами.
3. Проводят второе обследование больного
в естественных условиях для оценки показателей динамической
рефракции и бинокулярных функций и назначения оптической
коррекции для дали и для близи. На этом этапе определяют
абсолютную и относительную аккомодацию, бинокулярное зрение и
форию, а в случае необходимости — и фузионные резервы, отношение
аккомодационной конвергенции к аккомодации (АК/А), анизоаккомодацию и анизепконию.
При подборе линз для дали следят за тем, чтобы ни сферический, ни
астигматический компонент не превышал значений, полученных при
циклоплегии. Меньшие значения силы обеих линз допустимы. После
уточнения коррекции для каждого глаза обязательно проверяют
бинокулярную переносимость очков, в случае необходимости
уменьшая линзу, корригирующую глаз с худшей рефракцией.
При ослабленной аккомодации определяют
оптическую коррекцию для близи. Исследование проводят на
приборе ПОЗБ-1 бинокулярным путем симметричного ступенчатого
добавления на оба глаза положительных сферических линз к линзам, корригирующим
аметропию для дали. Добиваются ощущения максимального комфорта
у пациента при чтении шрифта №4 с расстояния 33 см.
Вспомогательным методом уточнения коррекции является дуохромпый
тест: подбирают линзы, обеспечивающие одинаковую четкость знаков на
красном и зеленом фоне. При наличии выраженной экзофории для близи по общим
правилам подбирают призматические элементы.
Определяют межзрачковое расстояние для
дали и для близи и выписывают рецепт на одну или в случае
необходимости на две пары очков.
4. Обследуют больного в готовых очках для
проверки правильности их изготовления, переносимости и в
случае необходимости изменения, оптической коррекции. Это
обследование проводят не ранее чем через 2 недели после начала
пользования очками. Если больной не удовлетворен изготовленными
очками, проверяют их соответствие рецепту с помощью диоптриметра,
определяют правильность положения линз перед глазами и их
центрировку. Если после этого жалобы на дискомфорт в очках не
могут быть объяснены, то вновь тщательно исследуют
гетерофорию и в случае необходимости вводят в коррекцию соответствующие
призменные элементы. При большой разнице в силе линз для каждого
глаза ее уменьшают.
Разумеется, далеко не всегда необходимо
проводить все четыре этапа обследования больного. Обязательным является третий
этап, завершающийся назначением очков. У взрослых в тех случаях,
когда применение циклоплегиков нежелательно, ориентировочное
исследование рефракции является и окончательным. В случае
необходимости обследовать детей за один прием вначале проводят
все необходимые исследования в естественных условиях, а
затем сразу же переходят к этапу циклоплегии. Подробное обследование
детей в готовых очках обычно выполняют только при жалобах
на их плохую переносимость.
Отметим, что многие авторы особое
внимание уделяют процессу прогнозирования течения миопии.
В самом значении критериев
прогнозирования индивидуального течения миопии трудно переоценить. Наличие
таких критериев позволило бы: 1) своевременно выявить близоруких с
неблагоприятным прогнозом, в отношении которых требуются повышенное внимание, и
проведение энергичных мер по профилактике прогрессирования процесса; 2) более
правильно решать вопросы профессиональной ориентации
подростков с миопией; 3) более объективно оценивать эффективность
лечебно-профилактических мероприятий при миопии, сравнивая
полученный результат с прогнозируемым состоянием глаз.
Предложения по
прогнозированию течения близорукости в основном содержат качественные
признаки, которые, по мнению авторов этих предложений, предшествуют
ее интенсивному прогнозированию.
В. В. Волков (1979) и В. А.
Круглов (1975) к признакам, позволяющим выделить лиц с «миопической
болезнью» еще да появления выраженных изменений на глазном
дне, относят ослабление аккомодации вдаль, выявляемое при
эргометрии, расширение слепого пятна, удлинение переднезадней оси
глаза до 26,8 мм и более, истончение оболочек заднего полюса
глаза, по данным ультразвуковой биометрии, до 1,3 мм и менее. Прогностически неблагоприятными считаются также периоды значительного
усиления миопической рефракции за сравнительно короткий период (более
чем 1,5 дптр за год) — так называемый симптом скачка [Авербах
Г. И., 1981].
На основании результатов
многолетних наблюдений за большой группой лиц с близорукостью О. Г.
Левченко (1984) выделяет следующие неблагоприятные
прогностические признаки се течения: 1) раннее (до 10 лет) начало
развития; на этот признак указывают многие авторы, например М. Моrrа (1967), К. Saclisenwcger
(1976); 2) высокий средний градиент прогрессировать в первые 4 года
— более 0,75 дптр в год; 3) «симптом скачка»; 4) слабость аккомодационного аппарата,
снижение физиологического тонуса аккомодации и неравенство ее показателей на обоих глазах; 5) анизометропия и астигматизм
более 2,0 дптр; 6) низкие
гемодинамические показатели; 7) повышение порога электрического фосфена до 100—400 mА.
В качестве теста для
выявления тенденции близорукости к прогрессированию предлагают использовать
кампиметрию. Так, по наблюдениям В. К.
Шевалева (1950), при быстро прогрессирующей
миопии размер слепого пятна превышает площадь диска зрительного перка и
атрофического очага вокруг диска, тогда как при
стационарной миопии он соответствует этой площади. Скотометрическая проба, предложенная В. Л. Радзиховским (1961), заключается в измерении слепого пятна до «нагрузки»
чтением и после нее. Увеличение вертикального диаметра
скотомы более чем на 5° автор
считает признаком, свидетельствующим о прогрессировании миопии, хотя и не очень надежным. Обе эти пробы не получили распространения.
Возможно, более
перспективными в прогностическом отношении окажутся биохимические пробы, позволяющие
выявить нарушения метаболизма в склере,
обусловливающие изменения ее биомеханических
свойств и растяжение при прогрессирующей миопии. Такой тест — исследование экскреции гликозаминогликанов с мочой
— предложен Э. С. Аветисовым и соавт. (1975). Использовав специальную биохимическую методику определения величины экскреции гликозаминогликанов по уровню
выведения гексуроновой кислоты,
авторы показали, что увеличению степени миопии у детей предшествует повышенная экскреция гликозаминогликанов. У больных с прогрессирующей близорукостью
уровень экскреции гексуроновой
кислоты составил 11,0+0,83 мг/сут, тогда
как у лиц со стационарной близорукостью и другими видами рефракции он колебался от 5,6±0,72 до 6,1 ±0,90
мг/сут.
Большой интерес представляют
работы, в которых делается попытка оценить течение миопии в
количественном выражении, т. е. предсказать ее конечную степень
при отсутствии лечебных воздействий. Именно этот показатель в
основном определяет трудоспособность больного и его профессиональные
возможности.
Создание методик прогнозирования степени миопии
основывается на изучении закономерностей со
прогрессирования. Одна из первых работ
подобного рода выполнена О. Blegvad
(1918), который изучал динамику прогрессирования миопии у школьников
Копенгагена. Он выявил обратную зависимость скорости роста
близорукости от возраста пациента и прямую зависимость от ее
степени в начале наблюдения. R. Sacbsenweger (1976) построил график,
позволяющий предсказывать примерный ход развития близорукости у данного
больного. Для прогнозирования течения миопии предлагают
использовать и другие количественные характеристики, в частности соотношение
рефракции и анатомо-оптических параметров глаза [Nakajima A. et al., 19(59].
Ю.З. Розенблюм и соавт.
(1979) разработали методику, которая позволяет с большой
долей вероятности предсказать, какой степени достигнет миопия у
данного больного к 18 годам при отсутствии лечения. Эта
методика основана на статистических данных о прогрессировании близорукости в
зависимости от возраста, в котором она
возникла. Методика учитывает также ряд факторов, отягощающих, течение миопии;
раннее время (возраст) ее
возникновения, наличие и степень близорукости у родителей, ослабление
аккомодации, наличие и степень сопутствующих астигматизма и анезометрии.
При изучении в течение 3 лет
динамики миопии у 562 детей в возрасте от 6 до 15 лет установлено,
что средний годичный градиент ее прогрессирования в возрасте 6—9
лет составил 0,6
дптр/год, 10-13 лет – 0,5 дптр/год, 14-18 лет – 0,4 дптр/год. Эти величины были положены в основу расчета
ожидаемого прироста степени миопии от
момента обследования до 18 лет. Для
повышения точности расчета были введены эмпирические поправочные коэффициент, учитывающие влияние
отягощающих факторов.
Определение ожидаемой к 18
годам степени близорукости проводят следующим образом.
1. Узнают возраст пациента в
момент обследования (Т).
2. Определяют у него степень
миопии в диоптриях (Мт).
3. Вычисляют средний
ожидаемый прирост близорукости от времени: обследования до 18
лет по одной из трех приведенных ниже формул:
а) для возраста старите 14 лет ΔМ — 0,4Т1,
где Т1 — разность между 18 годами и возрастем пациента;
б) для возраста 10—13 лет ΔМ
—0,5Т2-1,6 дптр, где Т2—разность между 14 годами и возрастом пациента;
в) для возраста до 10 лет ΔМ
=0,6 Тз+3,6 дптр, где Тз—разность
между 10 годами и возрастом пациента.
4. Определяют поправочные коэффициенты, приведенные
в табл.
Таблица
Поправочные
коэффициенты
|
Коэфф.
|
Признак
|
Его характеристика
|
Значение коэфф.
|
|
К1
|
Время
появления миопии
|
При
рождении
До
4 лет
4-7
лет
Старше
7 лет
|
0,8
1,2
1,1
1,0
|
|
К2
|
Наличие
и степень миопии у родителей
|
Отсутствие
миопии у обоих родителей
Миопия
до 6,0 дптр у одного из родителей
Миопия
6,0 дптр и более у одного или до 6,0 дптр у обоих родителей
Миопия
6,0 дптр и более у одного и до 6,0 дптр у другого родителя
Миопия
6,0 дптр и более у обоих родителей
|
0,8
1,0
1,1
1,2
1,25
|
|
К3
|
Состояние
аккомодации
|
Запас
относительной аккомодации выше возрастной нормы
Запас
относительной аккомодации снижен на 2,0 дптр по сравнению с возрастной нормой
Запас
относительной аккомодации снижен более чем на 2,0 дптр по сравнению с
возрастной нормой
|
0,9
1,0
1,1
|
|
К4
|
Наличие
астегматизма и анизометропии
|
Отсутствие
астегматизма и анизометропии
Астегматизм:
1,0
– 3,0 дптр
Более
3,0 дптр
Анизометропия
более 1,0 дптр
|
1,0
1,05
1,07
1,07
|
5. Вычисляют ожидаемую к 18
годам степень миопии (M18) для
данного пациента по формуле: ΔM18=Мт+К1К2К3К4*
ΔM
При апробации данной методики
на груннс больных, длительно находившихся под наблюдением
[Вартанян А.С., 1984], совпадение действительной степени миопии с ожидаемой в
пределах 1,0 дптр было отмечено у 69% из них. Методика оказалась
неэффективной при врожденной, а также высокой и осложненной миопии.
Данная методика, конечно, не
лишена недостатков. Во-первых, она исходит из предположения, что кривая
прогрессирования миопии имеет форму гиперболы, которая
аппроксимируется суммой линейных отрезков разного наклона. Между
тем динамика рефракции при близорукости, очевидно, — более сложный процесс, протекающий
по-разному в различные периоды жизни. Помимо того, периоды
прогрессирования нерегулярно чередуются с периодами стабилизации
процесса, причем прогрессирование может проходить как по гиперболической,
так и по логарифмической (S-образной)
кривой.
Во-вторых, методика по
позволяет предсказать вероятность осложнении, их форму и время
(возраст) возникновения. При дальнейшем совершенствовании методики
необходимо предусмотреть и эту возможность. Пока можно говорить о
таких факторах риска развития осложнений, как раннее начало
миопии (особенно неблагоприятной в этом отношении является одна из форм врожденной
миопии), большая длина переднезадней осп глаза, низкая острота
зрения с оптимальной коррекцией, наличие осложненной миопии
у кровных родственников и особенно на парном глазу больного.
Для прогнозирования и соответственно предупреждения отслойки
сетчатки особое значение имеет исследование периферии
глазного дна, для прогнозирования макулопатии — флюоресцентная
ангиография центральной зоны сетчатки.
1.2.
Строение органа зрения. Зрительные функции.
Зрение
для многих животных и человека является одним из основных способов дистантной
ориентировки в пространстве. С его помощью живые организмы получают информацию
не только о смене дня и ночи, но и подробное изображение окружающей среды, как
ближней, так и дальней.
Своим
возникновением глаз обязан чрезвычайно длительному процессу естественного
отбора, изменениям организма под действием внешней среды и борьбы за
существование, за лучшую адаптацию к внешнему миру. Живое существо не имеет
более верного и сильного защитника, чем глаз. Видеть - значит различать врага и
друга и окружающее во всех подробностях.
Орган зрения состоит из глазного яблока, расположенного в глазнице, и
вспомогательных органов глаза (см. приложение 1,2).
Глазное
яблоко (bulbus oculi) шаровидной формы (см. приложение 1). Оно состоит из
ядра, покрытого тремя оболочками: фиброзной, сосудистой и
внутренней, или сетчатой. Наружная, фиброзная оболочка глазного яблока
представлена плотной эластичной тканью, 9/10 ее составляет непрозрачная часть -
склера, и 1/10 прозрачная часть - роговица. По своей структуре она аналогична
твердой мозговой оболочке, выполняет защитную роль, обуславливает постоянство
формы, объема и тонуса глаза. Склера (sclera) - плотная соединительная оболочка толщиной 0,3 - 0,4 мм з задней части, 0,6 мм - вблизи роговицы. Она образована пучками коллагеновых волокон, между
которыми залегают уплощенные фибробласты с небольшим количеством эластических
волокон. Сзади на склере находится решетчатая пластинка, участок, через который
проходят волокна зрительного нерва. В толще склеры имеется множество мелких
разветвленных сообщающихся с собой полостей, образующих венозный синус склеры,
через который обеспечивается отток жидкости из передней камеры глаза. У
новорожденного склера сравнительно тонкая (0,4 мм), но более эластичная, сквозь нее просвечивает пигментированная внутренняя оболочка и потому
цвет склеры голубоватый.
Роговица
- прозрачная
выпуклая пластинка блюдцеобразной формы. Ее круговой край - лимб, переходит в
склеру. Роговица является преломляющей (оптической) структурой глаза. Роговица
прозрачна, гладка, блестяща, сферична, бессосудиста и высокочувствительна.
Ширина роговицы у новорожденных около 9 мм. Рост роговицы осуществляется за счет растягивания и истончения ткани.
Роговица
состоит из пяти слоев: передний эпителий, передняя пограничная пластинка,
собственное вещество роговицы, задняя пограничная пластинка, задний эпителий
(эндотелий). Питание роговицы осуществляется за счет диффузии из сосудов лимба
и жидкости из передней части глаза.
Сосудистая
оболочка расположена под склерой, толщина ее 0,1 - 0,22 мм. Она богата кровеносными сосудами и состоит из трех частей: собственно сосудистой оболочки,
ресничного тела и радужки. Основу собственно сосудистой оболочки составляет
густая сеть переплетающихся между собой артерий и вен, между которыми
располагается рыхлая волокнистая соединительная ткань, богатая крупными
пигментными клетками.
Впереди
собственно сосудистая оболочка переходит в утолщенное ресничное тело
кольцевидной формы. Ресничное тело участвует в аккомодации глаза?
поддерживая, фиксируя и растягивая хрусталик. Ресничное тело -
это, образно говоря, железа внутренней секреции глаза. Основными ее функциями
кроме названной уже аккомодации является выработка внутриглазной жидкости и
участие в кровоснабжении подлежащих тканей, а также в поддержании нормального
офтальмо-тонуса за счет как продукции, так и оттока внутриглазной жидкости.
Роговица
представляет собой круглый диск с отверстием в центре (зрачок). Она расположена
между роговицей и хрусталиком. Она отделяет переднюю камеру от задней.
Физиологическое значение радужной оболочки состоит в том, что она является
своеобразной диафрагмой, регулирующей поступление света в глаз. Оптимальные
условия для высокой остроты зрения обеспечиваются при ширине зрачка 3 мм.
Радужка
состоит из пяти слоев: передний - эпителий - является продолжением эпителия,
покрывающего заднюю поверхность роговицы. Затем следуют: наружный пограничный
слой, сосудистый слой, внутренний пограничный слой и пигментный слой,
выстилающий ее заднюю поверхность. В толще сосудистого слоя проходят две мышцы;
циркулярно в зрачковой зоне расположены пучки миоцитов, которые образуют
сфинктер (суживатель) зрачка. Различное количество и качество пигмента меланина
в пигментном слое обуславливает цвет глаз. Иннервируется радужная оболочка
чувствительными, двигательными и симпатическими нервными ветвями.
Внутренняя
(светочувствительная) оболочка глазного яблока - сетчатка (retina), на всем протяжении прилежит
изнутри к сосудистой оболочке. Она состоит из двух листков: внутреннего -
светочувствительного и наружного - пигментного. Сетчатка делится на две части -
заднюю зрительную и переднюю (ресничную и радужковую). Последняя не содержит
светочувствительных клеток. Место выхода и сетчатки зрительного нерва
называется диском зрительного нерва (слепое пятно, где также нет
фоторецепторов). В центре диска в сетчатку входит центральная артерия сетчатки.
Латеральнее, на расстоянии около 4 мм от него, имеется углубление - желтое
пятно, являющееся местом наилучшего видения глаза.
В
сетчатке различают десять слоев. Однако с функциональной точки зрения главной
является радиально ориентированная трех нейронная цепь, состоящая из наружного
- фоторецепторного, среднего - ассоциативного и внутреннего - ганглионарного.
Наружный, прилегающий к сосудистой оболочке пигментный слой состоит из
пигментных эпителиацитов, лежащих на базальной мембране. К пигментному эпителию
прилежит второй слой - слой палочек и колбочек. Количество колбочек в сетчатке
глаза человека достигает 6-7 млн., палочек - в 10-20 раз больше. В области
желтого пятна имеются лишь колбочки. Палочки воспринимают изображение при
слабом освещении, например, в сумерках, а колбочки - при ярком. Колбочек и
палочек световые волны достигают лишь после того, как пройдут почти всю толщину
сетчатки.
Хрусталик (lens) является важнейшей оптической средой, на долю
которой приходится около трети преломляющей силы глаза (до 20,0 D). Хрусталик представляет собой
прозрачную двояковыпуклую линзу, имеющую переднюю и заднюю поверхности.
Поверхность хрусталика покрыта стекловидно, бесструктурной очень плотной,
эластичной, сильно преломляющей свет капсулой. Вещество хрусталика бесцветное,
прозрачное, сосудов и нервов не содержит.
Стекловидное
тело (corpus vitreum) располагается позади хрусталика и составляет 65%
содержимого и массы глаза (4 г). В стекловидном теле содержится до 98% воды и ничтожно
малое количество белка и солей. Оно прозрачно, бесцветно, не имеет сосудов и
нервов. Стекловидное тело обеспечивает свободное прохождение световых лучей к
сетчатке.
Камеры
глаза. Между
роговицей спереди и хрусталиком сзади находятся две камеры - передняя и задняя,
которые разделены радужкой. Они играют важную роль в циркуляции водянистой
влаги внутри глаза. Обе камеры сообщаются между собой через зрачок.
Итак,
световые лучи проходят через роговицу, водянистую влагу передней камеры,
зрачок, который в зависимости от интенсивности света то расширяется, то
суживается, водянистую влагу задней камеры, хрусталик, стекловидное тело и,
наконец, попадают на сетчатку. При этом пучок света направляется благодаря
светопреломляющим средам на желтое пятно.
Помимо глазного
яблока организм человека располагает рядом вспомогательных органов глаза.
Нормальное функционирование, постоянство положения, подвижность и
сравнительна защищенность глазного яблока обеспечивается богатым
вспомогательным аппаратом и своеобразным строением орбиты.
Глазница
(orbita) является защитным костным остовом,
влагалищем глаза и основных его придатков. Полость глазницы выстлана
надкостницей. Глазное яблоко окутано соединительно-тканным влагалищем, которое
соединяется со склерой рыхлой соединительной тканью. Между надкостницей
глазницы и влагалищем глазного яблока залегает жировое тело глазницы.
Характерная
особенность глазницы новорожденного состоит в том, что ее горизонтальный размер
больше вертикального, глубина невелика, а форма напоминает трехгранную
пирамиду. Хорошо развита только верхняя стенка глазницы. К 8 - 10 годам форма и
размеры глазницы становятся почти такими же, как и у взрослых.
Глазодвигательные мышцы (см. приложение 2). Глазное яблоко у человека может вращаться
так, чтобы на рассматриваемом предмете сходились зрительные оси обоих глазных
яблок. Различают шесть поперечно-полосатых глазодвигательных мышц. Это четыре
прямые (верхняя, нижняя, медиальная, латеральная) и две косые (верхняя и
нижняя) мышцы. Благодаря содружественному действию этих мышц движения обоих
глазных яблок согласованы.
Веки (palpebrae) защищают глазное яблоко спереди.
Они представляют собой кожные складки, ограничивающие глазную щель и
закрывающие ее при смыкании век. По бокам веки соединены латеральной и медиальной
связками, замыкающими соответствующие углы у глаза, латеральный угол - острый,
а медиальный - закругленный. Благодаря этому в области медиального угла имеется
выемка - слезное озеро, на дне которого видна полулунная складка - рудимент
третьего века.
Различают переднюю кожную поверхность век и заднюю, покрытую
конъюнктивой, которая продолжается в конъюнктиву глаза.
Слезный
аппарат включает
в себя слезную железу (glandula lacrinalis) и
систему слезных путей. Слезная железа расположена в ямке слезной железы лобной
кости, имеет подковообразную форму и напоминает гроздь из 15 - 40 отдельных
долек. Слеза имеет слабощелочную реакцию. Это прозрачная жидкость, содержащая
97,8% воды; только около 2% составляют белок, мочевина, сахар, натрий, кальций,
хлор, различные кислоты.
Зрительные
функции
При
попадании света на палочки и колбочки возникает нервный импульс, который
передается биполярным нейроцитам. Аксоны последних формируют зрительный нерв,
который выходит из глазницы через канал зрительного нерва. На нижней
поверхности мозга образуется перекрест зрительных нервов, причем
перекрещиваются лишь волокна, идущие от медиальной части сетчатки. В каждом
зрительном тракте проходят волокна, несущие импульсы от клеток медиальной
половины сетчатки противоположного глаза и латеральной половины глаза своей
стороны. Часть волокон зрительного пути направляется в латеральное коленчатое
тело, другая часть проходит из него через ручку верхнего холмика четверохолмия
и заканчивается синапсами на нейронах последнего. Из верхнего холмика нервные
импульсы следуют в ядра глазодвигательного нерва, иннервирующие мышцы глаза,
мышцу, сужающую зрачок, и ресничную мышцу. Таким образом, в ответ на попадание
света в глаз зрачок сужается, глазные яблоки могут поворачиваться в нужном
направлении.
Основной
функцией зрительного анализатора человека является восприятие света, а также
формы предметов окружающего мира и их положения в пространстве. Воспринимающая
свет сетчатка в функциональном отношении может быть разделена на центральную
(область желтого пятна) и периферическую (вся остальная часть сетчатки) части.
Соответственно этому различают центральное и периферическое зрение.
Наиболее
совершенное зрительное восприятие возможно при условии, если изображение
предмета падает на область желтого пятна и особенно центральной ямки. Чем
дальше от центра к периферии сетчатки проецируется изображение предмета, тем
менее отчетливо оно воспринимается.
Центральный
зрительный аппарат (колбочки) обеспечивает дневное зрение (острота зрения и
цветоощущение), а периферический (палочки) - ночное, или сумеречное, зрение
(светоощущение, темновая адаптация).
Острота
зрения определяется способностью глаза воспринимать мелкие детали предметов на
большом расстоянии. Острота зрения развивается постепенно и достигает возможного
максимума в среднем к пяти годам.
Развитие
цветового зрения идет параллельно остроте зрения, но обнаружить его наличие
удается значительно позже. Нормальное формирование цветового зрения зависит от
условий освещенности.
Светоощущение является наиболее ранней функцией органа зрения в
филогенезе и характеризуется способностью восприятия и передачи световых
раздражителей с помощью фоторецепторов и проводящих путей. Зрение человека и
животных является двойственным -так принято считать в связи с тем, что в
сетчатке животных, ведущих дневной образ жизни, имеются преимущественно
колбочки, а у ведущих ночной образ жизни - преимущественно палочки. Колбочковая
система является аппаратом дневного зрения, палочковая - ночного и сумеречного.
Рассмотрение
функции зрительного анализатора представляет собой лишь отдельные части единого
акта зрения, взаимно связанные между собой.
С
рождением ребенка развитие его зрительного анализатора не заканчивается. Для
этого требуется еще не менее 10 лет жизни.
В первые
дни жизни ребенок не фиксирует взглядом окружающие предметы, движения его глаз
нескоординированы. Это монокулярное зрение. На четвертом месяце жизни начинает
наблюдаться сужение зрачка, когда ребенок фиксирует глазами близкие предметы. К
концу 3-4 месяца осязаемые предметы дети устойчиво фиксируют обоими глазами,
т.е. бинокулярно. Таким образом, различают моно- и бинокулярное зрение.
1.3.
Близорукость и механизм ее развития
Несмотря
на многообразие заболеваний органа зрения, наиболее распространенной является
близорукость (миопия). Первое упоминание о близорукости встречается еще у
Аристотеля (384 - 322 гг. до н, э.). Он отметил, что при слабости щурящегося
глаза к нему подносят близко то, что хотят увидеть. У Аристотеля впервые
встречается и слово «миопс», означавшее закрывать глаза мигая, от которого и
произошел современный термин «миопия». Представляет интерес высказывание А.
Тралльского (550 г. н. э.): «Напряженное чтение создает восприимчивость к
глазным страданиям». О сущности миопии в то время еще ничего не знали, однако
некоторые ученые уже обращали внимание на связь близорукости с увеличением
глазного яблока.
Функциональные
особенности. При
миопии дальнейшая точка ясного видения находится на конечном расстоянии от
глаза, ближе 5 м. Вследствие этого параллельные лучи, идущие от отдаленных
предметов, преломляются в глазу не на сетчатке, а впереди нее, и каждая точка
образует на сетчатке не точку, а круг, называемый кругом светорассеяния. В
связи с этим некорригированная острота зрения при миопии всегда снижена. Это
снижение должно быть тем больше, чем дальше от сетчатки находится
задний главный фокус, т.е. чем больше выражена близорукость.
В значительной
степени некорригированная острота зрения зависит от ширины зрачка. Чем она
меньше, тем меньше круги светорассеивания на сетчатке и тем выше острота
зрения. В связи с этим острота зрения у многих повышается при ярком освещении
или при прищуривании глаз и понижается в сумерках.
Клиника
близорукости.
Первым
признаком миопии является понижение зрения вдаль, которое повышается до
нормального уровня при приставлении к глазам отрицательных линз. Понижение
остроты зрения вначале может быть временным, обратимым.
Школьники
с начальной близорукостью нередко жалуются на быструю утомляемость глаз при
зрительной работе на близком расстоянии, отмечают, что они стали плохо видеть
написанное на классной доске, при чтении или письме низко наклоняются над
книгой или тетрадью.
Чаще формируется близорукость слабой или средней степени, которая
остается такой в течение всей жизни. Как правило, она не вызывает нарушения
зрительных функций и не сопровождается патологическими изменениями в средах и
оболочках глаза. Эта форма миопии, по сути дела, не является заболеванием
органа зрения. Однако в части случаев глазное яблоко продолжает удлиняться,
соответственно увеличивается и степень миопии.
Механизм развития миопии.
Более
или менее удачные попытки объяснить развитие миопии начали предпринимать после
того, как знаменитый астроном Кеплер (1611 г.) дал правильное описание зрительного тракта и диоптрики глаза и указал на то, что при миопии изображение
предмета получается не на сетчатке, а перед ней.
F. Arlt (1854 г.) был первым, кто установил, что в основе миопии лежит удлинение глаза. Мнение о
преимущественном значении удлинения глазного яблока в развитии и
прогрессировании близорукости укрепилось после того, как появились первые
работы, в которых были приведены результаты офтальмоскопического исследования
глазного дна.
В
последующие годы была установлена связь развития миопии с аккомодацией.
Полагалось, что под влиянием постоянного напряжения аккомодации происходит
натяжение сосудистой оболочки, вслед за которым наступает ее растяжение.
В ряде
современных теорий определяющая роль в гнезде миопии отводится аккомодации.
Считается, что ослабевание аккомодации - один из первичных патогенетических
механизмов усиления рефракции в сторону миопии. Необходимо подчеркнуть, что
ослабленная аккомодация создает лишь функциональную готовность,
предрасположение к миопической рефракции. Это расположение реализуется только
при определенных условиях зрительной работы, если они предъявляют к
индивидуальным возможностям аккомодационного аппарата непосильные требования.
В
настоящее время определяющее значение ослабленной аккомодации в развитии
близорукости, связанной со зрительной работой на близком расстоянии, уже не
вызывает сомнения.
В
отличие от наследственных глазных болезней, при которых наследственность играет
роль основного этиологического фактора, близорукость относится к группе глазных
болезней с наследственным предрасположением, когда наследственность выступает
как патогенетический или условно-этиологический фактор.
Миопия
может наследоваться как по аутогенно-доминантному, так и по
аутогенно-рецессивному типу. Второй тип часто встречается в изолятах,
отличающихся высоким процентом родственных браков. При доминантном типе
наследственная близорукость возникает в более позднем возрасте, протекает более
благоприятно и не достигает высоких степеней. При рецессивном типе наследования
для миопии характерно раннее возникновение, большая склонность к
прогрессированию и более тяжелое течение процесса в последующем поколении по
сравнению с предыдущим.
Доказано,
что патогенетическую основу прогрессирующей миопии составляет биохимическое
изменение свойств склеры, обусловленное ее структурными и трофическими
изменениями.
При ослаблении склеры, которое может быть врожденным или возникает в
результате общих заболеваний организма и эндокринных сдвигов, создаются условия
для неадекватного ответа на стимул к росту глаза, для его постепенного
растяжения под влиянием внутриглазного давления. Само по себе внутриглазное
давление, даже повышенное, при отсутствии слабости склеры не способно привести
к растяжению глаза. Причем имеет значение не только, а может быть и не столько,
статическое, сколько динамическое внутриглазное давление, т.е. возмущение
жидкости глаза при движении тела или головы. При ходьбе или каких-либо трудовых
процессах, связанных со зрительным контролем, эти движения осуществляются в
основном в переднезаднем направлении. Поскольку в передней части глаза имеется
преграда в виде аккомодационного кольца, внутриглазная жидкость при возмущениях
оказывает воздействие главным образом на заднюю стенку глаза. Помимо того, как
только задний полюс глаза принимает более выпуклую форму, в соответствии с
законами гидравлики он становится местом наименьшего сопротивления.
На этом этапе ослабленная аккомодационная способность, сыгравшая роль
своеобразного пускового механизма миопии, уже теряет свое значение и на первый план
выступают биохимические процессы. Чрезмерное удлинение глаза сказывается,
прежде всего, на состоянии сосудистой и сетчатой оболочек. Эти ткани как более
дифференцированные обладают меньшими пластическими возможностями, чем склера.
Для их роста существует физиологический предел, за которым начинается патология
в виде растяжения этих оболочек и возникновения в них трофических нарушений.
Последние служат основой тех осложнений, которые наблюдаются при высоких
степенях миопии. Трофическим нарушениям способствует также пониженная
гемодинамика глаза.
В
результате многочисленных исследований была установлена тесная связь миопии с
некоторыми качественными и количественными показателями, характеризующими
здоровье.
1) миопия чаще всего встречается у детей
с нарушениями опорно-двигательного аппарата, затем следуют дети с болезнями
органов дыхания, ожирением и болезнями органов пищеварения;
2) из количественных показателей,
характеризующих здоровье, наиболее информативными оказались группа здоровья,
формула половой зрелости, количество кариозных зубов, степень выраженности
аденоидов и миндалин.
Таким
образом, на механизм прогрессирования миопии существенное влияние оказывает
состояние здоровья.
Итак,
можно выделить семь причин развития близорукости:
1) общее состояние организма;
2) наследственный фактор,
3) слабость аккомодации;
4) ослабленная склера;
5)
природно-географический фактор,
6)
несоблюдение гигиены зрения;
7)
нарушение гемодинамики.
1.4.
Основные аспекты профилактики миопии
Основу
общей профилактики миопии составляет укрепление здоровья и физическое развитие
ребенка и подростка. Повышение уровня физической активности, систематическое
занятие физкультурой и спортом имеют особое значение для учащихся городских
школ, прежде всего специализированных. Важное звено профилактики -
предупреждение и лечение хронических заболеваний.
Один из
путей профилактики миопии - создание оптимальных гигиенических условий
зрительной работы и ограничение чрезмерной зрительной нагрузки. В 1984г. Е.И.
Ковалевский предложил дифференцированное обучение школьников с повышенным
риском возникновения миопии, смысл которого состоит в уменьшении объема
информации, поступающей через зрительный анализатор, более широкого применения
методов устного обучения, более активном физическом воспитании детей.
Имеется положительный опыт такого раздельного метода обучения школьников.
Следует, однако, учитывать, что влияние указанных факторов на развитие миопии
опосредуется через аккомодацию. У лиц с хорошей аккомодационной способностью
близорукость может не возникнуть даже при неблагоприятных условиях зрительного
труда и, наоборот, она может возникнуть при удовлетворительных условиях
зрительной работы, если имеется существенное снижение работоспособности
цилиарной мышцы.
Щадящий
режим работы цилиарной мышцы может привести к ослаблению аккомодации или
ухудшить это состояние. В связи с этим такую пассивную профилактику миопии,
связанной со зрительной работой на близком расстоянии, необходимо сочетать с
активной; выявлять лиц с ослабленной аккомодацией и проводить с ними тренировочные
упражнения по ее усилению.
В основе
профилактики близорукости лежит гигиена зрения, основной задачей которой
является обеспечение оптимальных условий для деятельности глаз, способствующих
их нормальному развитию, повышению общей и зрительной работоспособности и
препятствующих утомлению глаз и связанных с ним расстройств зрения, в частности
миопии.
Гигиена
зрения детей предусматривает рациональное в количественном и качественном
освещении рабочих мест в школе и дома, выполнение определенных требований к
объектам зрительной работы, правильную посадку детей во время занятий и игр,
соблюдение режима дня и учебных занятий.
В
последние годы доказана важная роль физкультуры в предупреждении миопии и ее
прогрессирования, поскольку физические упражнения способствуют как общему
укреплению организма, так и повышению работоспособности цилиарной мышцы и
укреплению склеральной оболочки глаза, а также оказывает благоприятное
воздействие на гемодинамику и аккомодационную способность глаз, вызывая
реактивное усиление кровотока в глазу через некоторое время после нагрузки.
Особенность
физвоспитания школьников, способствующего предупреждению близорукости и ее
прогрессирования, состоит в том, что в занятия, помимо общеразвивающих
упражнений, включают и специальные упражнения, улучшающие кровоснабжение тканей
глаза и деятельность глазных мышц, в первую очередь цилиарной мышцы.
Кроме
уроков физкультуры, необходим активный отдых для глаз на общеобразовательных
уроках. Через 25-30 мин после начала урока школьникам предлагают быстро
поморгать глазами в течение 20-30 сек, затем закрыть глаза и посидеть около 1
мин, откинувшись на спинку парты.
Существуют и другие
упражнения, способствующие сохранению зрения
ГЛАВА II. МЕТОДЫ ИССЛЕДОВАНИЯ
2.1.
Анкетирование
В
исследовании можно выделить ряд методов:
1) анкетирование школьников, их
родителей и учителей;
2) определение остроты зрения с помощью
таблицы Сивцева-Головина;
3) проведение эксперимента по
определению роли специальных упражнений для глаз в профилактике миопии;
4) оценка гигиенических условий обучения
в школе.
Анкетирование
является анамнестический опрос учащихся, главные задачи которого выяснить,
когда появились первые признаки расстройства зрения (если они имеются),
уточнить субъективные ощущения больного в настоящее время, получить подробные
сведения об условиях и режиме зрительной работы, общем состоянии ребенка и
перенесенных заболеваниях, выяснить, пользуется ли он очками и имеется ли
миопия у других членов семьи.
Наряду с
детьми, в анкетировании участвуют их учителя и родители. Им также предлагается
анкета, вопросы которой позволяют выявить уровень их знаний в области
исследуемой проблемы.
Тестирование позволяет оценить уровень психоэмоциональных перегрузок у
школьников и гигиенические условия необходимые для выявления причин развития
близорукости у детей.
Всего в
исследовании приняли участие 310 школьников, учащихся 1-11 классов, 10 учителей
и 50 родителей.
Анкета для школьников.
I. Общие сведения
а)
Пол.
б)
Дата рождения.
в)
Класс.
г)
Место рождения.
II. Знания учащегося о
близорукости.
а)
Что такое
близорукость?
б)
От кого Вы узнали
об этом заболевании?
в)
Что Вам известно
о причинах этой болезни?
г)
А о последствиях?
III. Анамнез болезни.
а)
Достаточно ли
четко Вы видите удаленные предметы?
б)
Вам приходится
прищуриваться чтобы разглядеть их?
в)
Если у Вас плохое
зрение, то в каком возрасте Вы стали плохо видеть? Носите ли очки?
г)
Кто-нибудь из
родителей, братьев и сестер страдают близорукостью?
д)
Часто ли у Вас
болит голова?
IV. Анамнез жизни.
а)
Вам нравится,
когда кто-то носит очки?
б)
Как часто Вы
посещаете окулиста?
в)
Вы часто болеете?
Чем?
г)
Хронические
заболевания у Вас имеются?
д)
Часто ли лечите
зубы? Сколько зубов Вы пломбируете в год?
е)
Вы любите читать?
Читаете лежа?
ж) Сколько времени каждый день у Вас на
это уходит?
з)
Делают ли Вам
замечания, что Вы неправильно сидите? Если да, то кто?
и)
Вы сильно устаете
в школе?
к)
Сколько уроков в
день у Вас бывает?
л)
А сколько уроков
нужно, чтобы не чувствовать себя усталым?
м) Сколько времени уходит у Вас на
выполнение домашнего задания?
н)
Как долго Вы
смотрите телевизор? С какого расстояния?
о)
Когда ложитесь
спать?
п)
Сразу ли
засыпаете?
р)
Во сколько
встаете?
с)
Сколько раз в
день едите?
т)
Спиртное
употребляете?
у)
Курите?
ф) Случается ли, что учителя или
родители (в целях экономии) гасят свет, а Вам темно писать?
х)
Занимаетесь ли в
каком-нибудь кружке, секции
ц)
На какой парте
сидите?
ч)
Ваш рост.
ш) Каждый ли день бываете на улице? Как
долго?
щ) Успеваемость.
ы) Известны ли Вам упражнения для глаз?
э)
Какие мероприятия
по профилактике миопии проводят с Вами учителя
V. Дополнительные исследования,
а)
Вам интересна
тема «Здоровье»?
б)
Достаточно ли
полно, на Ваш взгляд, она освещается в школе?
в)
Является ли курс
«Человек и его здоровье» Вашим любимым предметом?
Анкета для родителей
1.
Известны ли Вам
причины возникновения близорукости?
2.
А последствия?
3.
Что Вы делаете
для того, чтобы предупредить развитие миопии у детей?
4.
С какой стороны
должен падать свет при чтении?
5.
На каком
расстоянии от глаз должна находиться книга при чтении?
6.
Как часто Вы
посещаете окулиста?
7.
А как часто это
нужно делать?
8.
Являетесь ли Вы примером
для детей в соблюдении гигиены зрения?
9.
Известны ли Вам
упражнения для глаз?
Анкета для учителей
Включает
те же вопросы плюс еще два.
10.
Какого цвета
должка быть школьная доска?
11.
Как часто Вы
пересаживаете учащегося с одного ряда парт на другой?
2.2.
Определение остроты зрения с помощью таблицы Сивцева и Головина.
Современные
таблицы как для детей, так и для взрослых построены по десятичной системе,
введенной Монуайе. Обследуемый находится от таблицы на расстоянии 5 м. С такого расстояния в ней видны самые мелкие буквы. Если эти буквы различаются, то по формуле V=d/D острота зрения
равна 5/5, т.е. 1,0. Эта строка в таблице десятая. Над ней девятая строка букв
построена таким образом, что с 5 м их можно прочесть при остроте зрения,
меньшей на 0,1, т.е. 0,9 и т.д.
Самая
верхняя строка таблицы различима с 5м при остроте зрения ОД м. В ней буквы так
велики, что при нормальной остроте зрения их можно прочесть с расстояния 50 м.
В нашей
стране распространены таблицы Орловой и Головина-Сивцева. Таблицы помещаются в
аппарат Рота, который обеспечивает сравнительно равномерное освещение. Кроме
букв, в таблице Головина-Сивцева есть еще и международные знаки Ландольта в
виде колец с разрезом, обращенным в разные стороны. Исследуемый должен указать
направление разреза в каждом таком знаке. В таблице против каждого ряда слева
указано расстояние, с которого буквы различаются хорошо видящим глазом
(нормальное зрение), а справа – острота зрения с расстояния 5 м.
Если
исследуемый не различает даже первой строки таблицы, то в этом случае его
необходимо приближать к ней до тех пор, пока не будет ясно виден первый ряд.
Например, первый ряд знаков различим с расстояния 2 м (в норме с 50 м), тогда зрение 2/50=0,04.
Вместо
букв первой строки можно на темном фоне показывать пальцы своей руки, предлагая
сосчитать их. Если счет их осуществляется с расстояния 1 м, то острота зрения 1/50-0.02.
При отсутствии
жалоб на ухудшение зрения исследования начинают с показа знаков 10-го ряда. При
понижении остроты зрения исследование целесообразно проводить таким образом.
Начиная с верхнего ряда, больному показывают в каждом ряду только по одному
знаку. Если он не сможет назвать его, то предъявляют для распознавания все
остальные знаки данного ряда, выше расположенного ряда и т.д., пока не будет
названо правильно большинство знаков в одном ряду.
Единственным невыполненным условием при определении остроты
зрения в школьных условиях было наличие аппарата Рота. Но это положение удалось
исправить с помощью ламп, расположенных над доской, которые обеспечили
равномерное освещение таблицы Головина и Сивцева.
Для того чтобы получить
правильное представление о динамике остроты зрения, при повторных
исследованиях ее следует применять одну и
ту же методику. Это особенно важно при снижении корригированной остроты зрения
вследствие осложненной близорукости.
Такое понижение зрения при высокой прогрессирующей миопии, выявленное впервые, — одно из показаний к
проведению операций
укрепления заднего полюса глаза.
Остроту зрения для дали
определяют с расстояния 5 м. Предъявляемые знаки должны находиться на уровне глаз
обследуемого. Ему предлагают сидеть прямо, не
наклоняя голову и не поворачивая се
в стороны. Не исследуемый глаз выключают из акта зрения с помощью заслонки, которую помещают так, чтобы
внутренний ее край находился на
средней линии носа. Для того чтобы
выключенный глаз не был затемнен, не следует прикрывать его рукой пли пластинкой из набора пробных очковых
линз, а также накладывать на глаз
повязку. Нужно следить за тем, чтобы
обследуемый во время исследования не прищуривался. Больные с близорукостью и астигматизмом таким
путем иногда добиваются довольно
значительного повышения остроты зрения.
При отсутствии жалоб на
ухудшение зрения исследование начинают с показа знаков 10-го
ряда. При понижении остроты зрения исследование целесообразно
проводить таким образом. Начиная с верхнего ряда, больному
показывают в каждом ряду только по одному знаку. Если он не сможет
назвать его, то предъявляют для распознавания все остальные знаки
данного ряда, выше расположенного ряда и т. д., пока не будет правильно названо
большинство знаков в одном ряду.
При остроте зрения ниже 0,1
рекомендуют определять ее путем приближения обследуемого к таблице,
вычисляя затем остроту зрения (V) по
формуле:
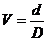
где d — расстояние, с которого
велось наблюдение; D — расстояние,
с которого виден данный знак при нормальном зрении, что обычно отмечается на
левой стороне таблицы.
При остроте зрения ниже 0,1
удобно пользоваться набором оптотипов Поляка.
Если больной до обращения к врачу уже
пользовался очками, то остроту зрения каждого глаза, а затем
обоих глаз следует определять без очков и в очках, которые носит больной. При неполной
корригированной остроте зрения в пробную оправу поочередно
вставляют отрицательные сферические линзы возрасти
тощей силы до получения максимальной остроты зрения. Сила найденной таким путем
наименьшей отрицательной линзы, обеспечивающей указанную
остроту зрения, приблизительно равна рефракции глаза.
Если острота зрения под влиянием
сферических линз не повышается или повышается незначительно, то
следует думать о наличии астигматизма, амблиопии или
органических причин понижения зрения. Для выявления астигматизма
проводят скиаскопию или рефрактометрию. В тех случаях, когда нельзя использовать циклоплегические
средства, на основании результатов указанных
выше исследовании делают не ориентировочные, а окончательные выводы о виде и степени миопии.
ГЛАВА III.
РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ
3.1. Результаты использования методов исследования по выявлению остроты
зрения учащихся.
Всего было обследовано 46 учащихся с 1 по 11 класс школы № 2 Дмитровского
района Орловской области. Результаты обследования отражает нижеследующая
таблица:
|
Класс
|
Количество
обследованных, чел
|
Количество
близоруких, чел
|
Процент
(%)
|
|
1
|
13
|
2
|
15,4
|
|
2
|
10
|
2
|
20
|
|
3
|
11
|
3
|
27,3
|
|
4
|
12
|
4
|
33
|
|
5
|
51
|
9
|
17,6
|
|
6
|
52
|
10
|
19,2
|
|
8
|
37
|
8
|
21,6
|
|
9
|
62
|
14
|
22,6
|
|
10
|
42
|
11
|
26,2
|
|
11
|
21
|
3
|
14,3
|
Всего выявлено 12 человек, страдающих миопией, что составляет 26 % от
числа участвующих в эксперименте школьников.
Из 26 девочек близорукостью страдают 7, а из 20 мальчиков - 5, т.е. на
четырех здоровых школьниц приходится одна близорукая, а у мальчиков это
соотношение 10:1. Итак, близорукостью чаще страдают девочки.
По результат анкетирования из 46 респондентов представление о
близорукости имеют 97%. Это, безусловно, положительный результат. Но только 24%
из них узнали об этом от учителя, причем 12% - лишь в 9 классе на уроке
биологии. От врачей информацию получили 42% опрошенных. Остальные 34% - от
родителей, друзей, СМИ. О причинах и последствиях известно 94% школьников. Об
этом они узнали из тех же источников, причем процент непросвещенных в этой
области приходится в основном на тех, кто получил знания о миопии в кругу
друзей, из СМИ или же от родителей.
Таким образом, причины и последствия близорукости известны подавляющему
большинству школьников.
К сожалению, учитель не является основным источником знаний по данному вопросу.
Объяснить это можно либо тем, что дети пришли в школу, уже зная, что такое
близорукость, либо тем, что в школе этой проблеме уделяется мало внимания.
После 10 лет стали плохо видеть 69% детей, они страдают близорукостью.
Что касается пользования очками, то 20 детей носят очки постоянно, 23 - только
для рассматривания отдаленных предметов, 3 -не носят вообще.
Согласно данным анкеты, очки не травмируют психику школьников: из 46
человек 20 нравится, когда кто-то носит очки, 24 - это безразлично и лишь двое
не любят тех, кто носит очки.
У 25 учащихся один из родителей страдает близорукостью. Поэтому у этих
детей наследственная предрасположенность к данному дефекту зрения. У четверых
из них уже сейчас наблюдается миопия.
В целом, 18% школьников составляют группу риска; при неправильном образе
жизни, несоблюдении гигиенических норм и правил, а также режима дня, у них
возможно развитие близорукости.
Очки не являются психической травмой; большинство учащихся относятся к
своим близоруким товарищам вполне доброжелательно.
Окулиста опрошенные школьники посещают как минимум один раз в год (во
время медосмотра). Те же, кто страдает близорукостью, делают это значительно
чаще: три человека наблюдаются у специалиста один раз в три месяца, 13 - раз в
полгода, остальные - раз в год вместе со всеми.
Простудные заболевания у близоруких детей бывают чаще: из 15 - 28 болеют
более трех раз в год, а из 21 здоровых (т.е. не страдающих миопией) - 36 человек.
В процентном отношении это 51% против 28%.
По наличию хронических болезней тоже лидируют близорукие: хронический
бронхит, хронический гастрит и хронический тонзиллит встречаются у 19% из них,
в то время как у не близоруких лиц этот показатель ниже - 12%.
В ходе анкетирования не подтвердилась литературная версия миопии -
наличие большого количества кариозных зубов. Более трех раз в год стоматолога
посещают 8% не близоруких и 8,3% близоруких учащихся (подразумевается, одно
посещение - один зуб). Отсюда возникает вопрос: так ли уж кариес виновен?
Любовь к чтению, как это ни печально, уменьшается по мере взросления.
Среди 103 пяти - шестиклассников 90 любят общаться с книгой. А вот из 162
старшеклассников это занятие осталось любимым у 112. Из близоруких «не дружит»
с книгой всего один человек. Читать лежа нравится 12% из числа страдающих
миопией и 21% из числа тех, у кого зрение хорошее. Правда, всем им (за
исключением троих учащихся) родители не позволяют это делать. Они делают
замечания и тогда, когда дети неправильно сидят за столом. Подобные замечания
школьники получают и от учителей.
У основной массы (75%) чтение занимает в среднем 1-1,5 часа в день. 33
школьника (12%) уделяют этому три часа и более (среди них 25 – не близорукие),
остальные же читают менее одного часа в день или же вообще «общаются» с книгами
один раз в несколько дней.
Сильно уставшими приходят из школы 45% учащихся. Еще 25% считают учебную
нагрузку большой, но не чрезмерной. Остальные же не устают совсем. Количество
уроков устраивает лишь 11% школьников, остальные хотели бы иметь на один - два
урока меньше. Максимум уроков, по мнению учащихся, не должен превышать пяти.
Именно столько нужно, чтобы не чувствовать себя усталым.
На домашнее задание ученики тратят от 30 минут до 3 часов. В среднем же
время выполнения уроков у них занимает 1,5 - 2 часа (81% опрошенных).
Значительно больше времени учащиеся проводят у телеэкрана. Из числа не близоруких
25% смотрят телевизор более 5 часов в сутки; от 2 до 5 часов - 24%, до 2 часов
- 32%. Остальные назвать какую-то конкретную цифру затрудняются.
Итого, более 2 часов в сутки у «голубого» экрана находится 49% пока не близоруких
детей.
Из близоруких школьников только один смотрит телевизор более 5 часов в
день, от 2 до 5 часов - 7 человек, остальные - меньше 2 часов.
На расстоянии до 3 м от экрана находятся 51% опрошенных. Три - четыре
метра - такую дистанцию соблюдают 47%. Дальше 4 м сидят всего 2%.
Время сна примерно одинаково у всех респондентов: 22.30 - 00.00 - отбой,
6.30 - 7.00 - подъем у тех, кто занимается в первую смену, и 8.30 - 9.30 - для
второй смены.
Сразу засыпают 88% школьников. Случаев, когда взрослые (родители или
учителя) в целях экономии выключали бы свет, а детям при этом было бы темно
писать, не назвал ни один из 265 опрошенных.
Вредные привычки имеются у 3% школьников, которые признались в
употреблении спиртного. Курят 5% учащихся.
Хорошо видят с парты, на которой сидят 98% учеников.
Что касается пребывания учащихся на свежем воздухе, то здесь положение
просто критическое. Из опрошенных 53% бывают на улице, лишь когда идут в школу
и возвращаются обратно; 27% - проводят на улице не более 1-1,5 часов, и то не
каждый день. Тем, что они могут гулять вдоволь ежедневно, похвастались 18%.
Остальные назвать конкретную цифру не смогли.
Большой интерес представляет и успеваемость учащихся. В ходе анкетирования
была выявлена зависимость «количества диоптрий» от «количества знаний».
Из 55 страдающих миопией 19 являются отличниками, 25 - успевают на «5» и
«4», только на «4» учатся 10 человек, на «4» и «3» - один.
Итого, получается: отличники - 35%; «4» и «5» - 45%; «4» -18%; «4»
и«3» - 2%.
Среди здоровых процент отличников - 25% (53 чел.);
«4» и «5» - 45% (95 чел.);
«4» - 7% (15 чел.);
«4»и«3» - 16% (33 чел.);
«3» и «2» - 7% (14 чел.).
Из приведенных данных следует, что успеваемость (а также, интенсивность
умственных нагрузок) тесно связана с остротой зрения, и чем она выше, тем
зрение ниже. Упражнения для глаз мало известны опрошенным школьникам. Их знают
только 36 страдающих миопией и 9 нестрадающих близорукостью. Пользуются этими
упражнениями лишь 20 близоруких учащихся.
Действия учителей, направленные на профилактику миопии, по словам
школьников, заключаются лишь в многочисленных замечаниях с их стороны во время
уроков.
Вывод: из профилактических мер школьниками в полной мере выполняется
только одна - посещение окулиста (и то во время медосмотра).
В менее полном объеме соблюдаются правила чтения. По этому критерию 30%
учащихся составляют группу риска.
Учебная нагрузка решающим фактором в развитии миопии не является, но в
совокупности с другими факторами приводит к ухудшению зрения.
Простудные заболевания у близоруких бывают чаще. Чаще встречаются у них и
хронические болезни.
Угрожающим фактором (или причиной №1) в развитии миопии можно считать
время, проведенное учащимся у экрана телевизора.
Вина кариеса в развитии близорукости не подтвердилась.
Продолжительность сна у учеников в норме.
Пребывание на воздухе более, чем у половины опрошенных детей недостаточное.
Упражнения для глаз большинству учащихся неизвестны.
Воспитательная работа по гигиене зрения в школе проводится в недостаточном
объеме.
В 5 - 6 классах тема «Здоровье» интересна всем без исключения респондентам.
В старших же классах интерес к ней немного угасает: знать все, что касается их
здоровья хотят 85% учащихся. Несмотря на довольно высокий процент
заинтересованности, курс «Человек и его здоровье» является любимым предметом
только у 17%. Возможно, это из-за того, что тема «Здоровье», по мнению
учащихся, рассматривается недостаточно полно.
Во всяком случае, так считает 81% опрошенных. Недостаточным, по их
мнению, является и материал учебника. Можно сказать, что учащимся недостаточно
материала, который они изучают в курсе «Человек и его здоровье».
Перечисленные выводы (по четырем частям), в целом подтверждают
литературные данные, касающиеся причин развития миопии. Не подтвердилась только
«вина» кариеса, и совсем не встречается связь заболевания с датой рождения и
высоким уровнем интеллекта (в данном случае с успеваемостью).
В анкетировании приняли участие также 10 учителей и 20 родителей.
Причины и последствия близорукости известны всем без исключения
опрошенным учителям и родителям, правда, у педагогов перечень причин развития
болезни оказался длиннее.
Действия учителей, направленные на предупреждение миопии, сводятся к
контролю за освещением и посадкой, а действия биологов - еще и к просвещению
школьников по этому вопросу. К тому же сводятся и действия родителей.
Упражнения для глаз известны восьми учителям и десяти родителям. На
уроках эти упражнения для профилактики близорукости у школьников использует
только биолог (и то не регулярно).
Окулиста опрошенные родители посещают лишь во время медосмотра за исключением
одного из родителей, который делает это несколько чаще, потому что страдает
высокой степенью близорукости.
Родители считают, что зрение детям проверять нужно один раз в год, так же
считают и два учителя. Половина учителей, принимаемые участие в эксперименте
считает, что это нужно делать два раза в год.
Все опрошенные родители и учителя считают, что свет при чтении и письме
должен падать с левой стороны. Что касается расстояния от глаз до книги, то оно
известно всем учителям и 15% родителей (30 - 35 см). Расстояние от парт первого ряда до окна также известно всем учителям - 0,5 м. Доска должна быть коричневой или зеленой - это знают все опрошенные педагоги.
Отметим, что и учителя, и родители имеют достаточный объем знаний по
исследуемой проблеме, но воспитательную работу по гигиене зрения проводит только
учитель-биолог.
3.2.
Результаты исследований по роли специальных упражнений в профилактике
близорукости
В начале
2005-2006 учебного года классному руководителю Тиняковой Н.Н. 2А класса был
предложен комплекс упражнений, разработанный Э.С. Аветисовым и Е.И. Ливадо для
лиц, чья работа связана с длительным рассматриванием близко расположенных
мелких объектов. Этот комплекс включает в себя следующие упражнения.
Исходное
положение (и.п.) – сидя. Крепко зажмурить глаза на 3 – 5 с, а затем открыть на
3 – 5 с. Повторить 6-8 раз. Упражнение укрепляет мышцы век, способствует
улучшению кровообращения и расслаблению мышц.
И.п. –
сидя. Быстро моргать в течение 1-2 мин. Упражнение способствует улучшению
кровообращения век.
И.п. –
стоя. Смотреть прямо перед собой 2 – 3 с, перевести взгляд на палец вытянутой
правой руки, расположенной по средней линии лица на расстоянии 25 – 30 см от глаз, и смотреть на него 3 – 5 с, опустить руку. Повторить 10 – 12 раз. Упражнение снижает
утомление, облегчает зрительную работу на близком расстоянии.
И.п. – стоя.
Вытянуть руку вперед, смотреть на конец пальца вытянутой руки, расположенной по
средней линии лица, медленно приближать палец, не сводя с него глаз до тех пор,
пока палец не начнет двоиться. Повторить 6-8 раз. Упражнение облегчает
зрительную работу на близком расстоянии
И.п. –
сидя. Закрыть веки, массировать их круговыми движениями пальца. Повторять в
течение одной минуты. Упражнение расслабляет мышцы и улучшает кровообращение
век.
И.п. –
стоя. Поставить палец правой руки по средней линии лица на расстоянии 25- 30 см от глаз, смотреть двумя глазами на конец пальца 3 – 5 с, прикрыть ладонью левой руки левый глаз
на 3 – 5 с, убрать ладонь, смотреть двумя глазами на конец пальца 3 – 5 с,
расположить палец левой руки по средней линии лица на расстоянии 25 – 30 см от глаз, смотреть обоими глазами на конец пальца 3 – 5 с, прикрыть ладонью правой руки правый
глаз на 3 – 5 с, убрать ладонь, смотреть на конец пальца 3 – 5 с. Повторить 5
-6 раз. Упражнение укрепляют мышцы обоих глаз.
И.п. –
стоя. Отвести руку в правую сторону, медленно передвигать палец
полусогнутой руки справа налево и, не двигая головой, следить глазами за
пальцем; медленно передвигать палец полусогнутой руки слева направо и, не
двигая головой, следить глазами за пальцем. Повторить 10 - 12 раз. Упражнение
совершенствует координацию мышц глаза.
И.п. –
сидя. Тремя пальцами каждой руки легко нажать на верхнее веко, через 1 – 2 с.
снять пальцы с век. Повторить 3-4 раза. Упражнение улучшает циркуляцию
внутриглазной жидкости.
Перечисленные
упражнения школьники выполняли один раз в две недели. Для ежедневной
профилактики использовался другой комплекс упражнений.
И.п. –
сидя, откинувшись на спинку парты. Глубокий вдох. Наклонившись вперед, к крышке
парты, выдох. Повторить 5-6 раз.
И.п. –
сидя, откинувшись на спинку парты, прикрыть веки, крепко зажмурить глаза,
открыть веки. Повторить 5-6 раз.
И.п. –
сидя, руки на пояс. Повернуть голову вправо, посмотреть на локоть правой руки,
повернуть голову влево5 посмотреть на локоть левой руки, вернуться в
исходное положение. Повторить 5-6 раз.
И.п. –
сидя. Поднять глаза кверху, сделать ими круговые движения по часовой стрелке,
затем против часовой стрелки. Повторить 5-6 раз.
И.п. –
сидя, руки вперед. Посмотреть на кончики пальцев, поднять руки вверх (вдох),
следить глазами за руками, не поднимая головы, руки опустить (выдох). Повторить
4 – 5 раз.
И.п.
сидя. Смотреть прямо перед собой на классную доску 2 – 3 с, перевести взгляд на
кончик носа на 3 – 5 с. Повторить 6-8 раз.
И.п. –
сидя, закрыть веки. В течение 30 с. массировать их кончиками указательных
пальцев.
Упражнения
эти проводились в середине каждого урока. Длительность такой физкульт-паузы не
более 3-5 мин.
Цель
эксперимента – установить, как влияют специальные упражнения для глаз на
остроту зрения.
Эти
комплексы упражнений проводили регулярно в экспериментальном классе. Учитель
Тинякова Нина Николаевна вела мониторинг аккомодации зрения учащихся в двух
классах – в экспериментальном и контрольном классе, где подобные упражнения не
применялись. Результаты эксперимента отражает нижеследующая таблица.
Таблица
Таблица мониторинга зрения учащихся
|
Класс
|
Начало учебного года
|
Конец учебного года
|
|
|
Абсолютное число
|
Число близоруких
|
Абсолютное число
|
Число близоруких
|
|
Контрольный
|
30
|
3
|
30
|
4
|
|
Экспериментальный
|
27
|
4
|
25
|
4
|
Итак, по
результатам исследования можно сказать, что в экспериментальном и контрольном
классах состояние зрения у учащихся на начало обучения во 2-м классе было почти
одинаково. Процент близоруких детей в контрольном классе был равен 10%, а в
экспериментальном – 14,8%. Как видно из таблицы к концу учебного года в
контрольном классе возросло число детей с заболеваниями миопией на 3%. В
экспериментальном классе удалось сохранить состояние зрения учащихся.
Таким
образом, комплекс профилактических упражнений доказал свою эффективность.
3.3.
Оценка гигиенических условий обучения.
Цель
данного исследования – установить, насколько условия обучения в школе №2 Дмитровского
района Орловской области соответствуют гигиеническим нормам и требованиям.
Объектами
исследований в этом разделе стали: освещение, учебные пособия, предметы
оборудования, посадка детей, режим дня и учебных занятий.
Для
изучения освещенности использовался прибор люксметр Ю-16. Это переносной
портативный прибор, обеспечивающий непосредственный отсчет освещенности по
шкалам. При измерении этим прибором освещенности от люминесцентных ламп нужно
пользоваться следующими поправочными коэффициентами: для ламп дневного света
(ДС) – 0,9, для ламп белого света (БС) – 1,1. При измерении естественной
освещенности поправочный коэффициент приближенно равен 0,8.
Естественная
освещенность измерялась в трех кабинетах второго этажа, расположенных на
северной, восточной и южной сторонах.
Для
измерения искусственной освещенности указанное обстоятельство значения не
имело.
Измерение
освещенности (и искусственной, и естественной) проводилось в каждом кабинете в
четырех точках: у доски и на каждом ряду парт.
В
качестве учебных пособий были взяты учебники биологии за 6 – 7 классы, 9 класс
и 10-11 классы. Они должны удовлетворять следующим требованиям.
Напечатанный
шрифт должен быть черным, с ровными контурами, без всяких зазубрин и выемок.
Краска по краям букв не должна расплываться. Между буквами должно быть
расстояние в 0,5 – 1 мм, а между словами – не менее 2 мм. Рекомендуется расстояние между строками, равное двойной высоте коротких букв (таких, как а, и,
п, т), и ширина полей – 1,9 см внутри (у перегиба), 2,3 см сверху, 2?5 см снаружи и 3 – 3,5 см снизу.
Режим
учебных занятий оценивался по расписанию уроков, которое находится на первом
этаже школы.
Школьное
расписание предусматривало равномерное и рациональное распределение нагрузки в
течение учебного дня и учебной недели. С этой целью правильно сочетались
общеобразовательные предметы с уроками, которые давали возможность повысить
двигательную активность (например, уроки физкультуры и труда). Уроки по более
трудным предметам и требующие высокого зрительного напряжения (математика,
русский язык, черчение) следует включались в расписание в часы максимальной работоспособности
(2 – 3 – 4 уроки) и чередовать их с уроками, связанными с меньшим зрительным
напряжением.
Число
сдвоенных уроков ограничивалось исходя из того, что такие уроки допустимы по
физике и химии, по труду и в старших классах при проведении контрольных работ.
Перечисленные факты говорят о правильном грамотном составлении расписания.
Что
касается режима дня школьника, то он был подробно изучен при проведении
анкетирования.
Одно из таких требований предъявляется к классной доске, точнее, к ее
цвету. Она должна быть или коричневой или зеленой. Это условие в школе
выполняется, к тому же поверхность досок матовая, благодаря чему на ней не
создаются блики.
Определенные требования предъявляются и к школьным учебникам. Чтобы
узнать, соблюдаются они или нет, просмотрено три учебника A.M. Цузмер, О.Л. Петришина «Биология. Человек и его здоровье».
Учебник для 9кл. Расстояние между буквами - 1 мм, между словами - 2 - 2,5 мм. Между строками - 4 мм (высота букв 2 мм). Ширина полей - 1,1 - 1,3 см у перегибов, 1,4 см сверху, 1,5 см снаружи, 1,4 см снизу.
«Общая биология». Учебник под ред. Ю.И. Полянского для 10-11 кл.
Расстояние между буквами - 1 мм, между словами - 2 - 4 мм. Между строками - 4 мм (высота букв 2 мм). Ширина полей - 1,3 см у перегибов, 1,6 см сверху, 2,2 см снаружи, 1,4 см -% снизу. В.А. Корчагина «Биология». Учебник для 6
- 7кл. Расстояние между буквами - 1 мм, между словами - 2 - 3 мм. Между строками - 5 мм (высота букв 2 мм). Ширина полей - 0,8 - 1,3 см у перегибов, 1,2 см сверху, 1,8 см снаружи, 1,6 см снизу. Шрифт в учебниках черный, с ровными
контурами, без зазубрин и выемок.
Отсюда можно сделать следующий вывод: школьные учебники, в целом
удовлетворяют гигиеническим требованиям. Единственный их недостаток -
несоответствие ширины полей установленной норме.
Во время занятий расстояние от глаз до книги или тетради должно быть не
менее 30 -35 см. Такое расстояние не требует сильного напряжения аккомодации и
дает возможность сидеть не наклоняясь.
В действительности же, такое расстояние выдерживают лишь 27% школьников.
Чрезмерное приближение глаз к книге у детей может быть обусловлено утомлением
мышц шеи и спины, которые поддерживают наклоненную голову. А приводит к этому
главным образом неправильная посадка.
Ученики ростом 1,5 м и 1,8 м сидят за одинаковыми по высоте столами, на
одинаковых стульях. Разным оказывается только расстояние от глаз до тетради и
положение позвоночника. Потому и не удивительно, что число детей с диагнозом
сколиоз в нашей области возросло.
Правильная
посадка детей возможна только при соответствии школьной мебели росту ребенка.
Соответствие мебели росту школьника определялось по следующей таблице:
Размеры парт школьников разного роста (в сантиметрах)
|
Показатель
|
Номер парты
|
|
6
|
7
|
8
|
9
|
10
|
11
|
12
|
|
Рост ученика, см
|
110-119
|
120-129
|
130-139
|
140-149
|
150-159
|
160-169
|
170-179
|
|
Высота над полом края крышки парты,
обращенного к ученику (А)
|
52
|
56
|
62
|
68
|
73
|
77
|
80
|
|
Высота сидения стула от пола (Б)
|
32,5
|
34
|
38
|
41
|
44
|
47
|
48
|
|
Дифференциация (В)
|
20,5
|
22
|
24
|
27
|
29
|
30
|
32
|
|
Ширина скамьи до стойки (Г)
|
24
|
25
|
27
|
29
|
31
|
33
|
33
|
|
Высота верхнего края спинки над
столом (Е)
|
53
|
57
|
63
|
68
|
73
|
79
|
79
|
|
Дистанция спинки (Е)
|
20
|
22
|
24
|
26
|
28
|
30
|
30
|
|
Дистанция сидения (Ж)
|
3-4
|
3-4
|
3-4
|
3-4
|
3-4
|
3-4
|
3-4
|
В ходе исследований выяснилось, что школьная мебель соответствует росту учащихся
лишь в 29% случаев.
Для слабовидящих рекомендуется одноместный стол. Такого, увы, найти не
удалось.
Правильная посадка подразумевает нахождение ноги ребенка на подножке
парты или на полу всей подошвой. Первый вариант в школе исключен, т.к. подножки
(как и одноместные столы) тоже обнаружить не удалось. Нижняя часть крышки парты
должна быть наклонена на 12 - 15 в сторону ученика. Но на практике ни о каких
наклонах не может быть и речи: все столы как один имеют горизонтальные крышки.
Школьников с пониженным зрением следует усаживать за передние
столы, находящиеся у окна, но не у простенков между окнами. В данном случае
теория и практика совпадают.
Правильно подобранная мебель создает только условия для нормальной
посадки детей. Сама же эта посадка вырабатывается и входит в привычку лишь под
влиянием активного и постоянного воздействия на ребенка со стороны педагога и
родителей.
Воздействия со стороны педагогов заключаются в многочисленных замечаниях
относительно посадки школьников за столом. Но замечания эти научно не
обоснованы, потому что за 40 мин урока учитель не всегда успевает объяснить
тему, не говоря уж о том, чтобы рассказать, как, отчего и почему развивается
миопия и какими последствиями это чревато. Потому такая задача полностью
ложится на плечи биолога. Но и в рамках курса биологии, как показало
анкетирование, этот вопрос и ему подобные освещаются недостаточно. Выходом из
этой ситуации может стать введение в школьную программу курса валеологии.
Но только замечаниями забота о детях не ограничивается. Учителя постоянно
следят, не прищуриваются ли ученики, глядя на доску, а выявляя таких учащихся,
пересаживают их.
Что касается гигиенических требований к режиму учебных занятий, то существенных
недостатков в школьном расписании обнаружить не удалось. Согласно требованиям,
ограничено число сдвоенных уроков (они бывают только в старших классах),
общеобразовательные предметы правильно сочетаются с физкультурой и трудом
-уроками, которые дают возможность повысить двигательную активность учащихся.
Правда, в некоторых случаях физкультура стоит первым уроком, а математика и
информатика - 6-м и 7-м уроками. Но подобные нарушения бывают редко.
В целом,
гигиенические условия удовлетворяют предъявляемым к ним требованиям,
единственным, но очень существенным недостатком является несоответствие
школьной мебели росту учащихся (71% случаев).
ЗАКЛЮЧЕНИЕ
Подводя итоги проведенных исследований, целесообразно было бы объединить
вместе все полученные результаты с целью выделить основные, наиболее важные
положения.
Итак, причины и последствия близорукости известны подавляющему
большинству школьников и всем без исключения учителям и родителям. Тем не
менее, заболеваемость миопией увеличивается. С чем это связано? Прежде всего, с
недостаточной работой по воспитанию у учащихся гигиенических навыков и
привычек. Недостаточной эта работа является потому, что проводится она только
учителем биологии, учителя других специальностей в ней не участвуют, их
деятельность сводится лишь к контролю за соблюдением гигиенических условий
обучения.
Таким образом, один учитель биологи не в состоянии решить проблему близорукости.
Остановить, а в дальнейшем и снизить рост заболеваемости можно только при
участии в работе по гигиене зрения учителей всех специальностей.
Следствием недостаточной работы по воспитанию гигиенических навыков и
привычек является основная причина развития миопии у школьников - несоблюдение
гигиены зрения при просмотре телепрограмм и чтении (по этим критериям рискуют
стать близорукими 35% и 30% учащихся соответственно).
В ходе исследования подтвердилось, что на развитие близорукости влияют
частые простуды и наличие хронических заболеваний. Как правило, у близоруких
детей они бывают чаще. А вот связь заболевания с кариесом доказана не была.
Наследственная предрасположенность к развитию миопии имеется у 18%
школьников.
Из профилактических мер школьниками в полном объеме соблюдается только
одна - посещение окулиста. Несмотря на это, большинству из них не известны
упражнения для глаз. Хотя почти все они интересуются вопросами, касающимися их
здоровья, считая материал учебника в этой области недостаточным.
Итак, по результатам анкетирования на развитие близорукости у школьников
влияют:
ü длительный просмотр телепрограмм;
ü несоблюдение гигиены зрения при чтении;
ü частые простудные заболевания;
ü наличие хронических болезней;
ü наследственный фактор;
ü профилактическая безграмотность.
Еще одной причиной увеличения числа близоруких детей является несоответствие
школьной мебели росто-возрастным особенностям учеников, что пагубно отражается
не только на их зрении, но и на здоровье в целом. Лишь в 29% случаев школьная
мебель отвечает предъявляемым к ней требованиям. Выходом из этого критического
положения может стать выпуск мебели, высота которой и наклон (у крышки стола)
могут регулироваться.
Проведение эксперимента показало, насколько важны упражнения для глаз в
профилактике близорукости. Эти упражнения вполне доступны школьникам и должны
проводиться ими регулярно. При этом учащиеся должны осознавать и понимать их
влияние на орган зрения. А это уже задача педагога.
При определении остроты зрения у школьников по специальным таблицам
возникает вопрос: а может ли учитель с их помощью самостоятельно проверять
зрение у учащихся? Оказывается, может. Так считает Н. А. Кондратьева,
окулист-эксперт МСЭК. И по ее словам, делать это нужно два раза в год: в начале
учебного года и в конце. Поэтому педагогам нужно прислушаться к мнению
специалиста и самим следить за остротой зрения у учеников (с обязательной
отметкой в журнале профосмотра) и в случае ее уменьшения сокращать зрительные
нагрузки.
Из результатов исследования следует, что учитель может оказать существенное
влияние на предупреждение развития миопии и ее осложнений путем усиления
воспитательной работы по гигиене зрения (с обязательным проведением на уроках
физкульт-пауз), проверки остроты зрения у учащихся два раза в год и, конечно
же, тесным сотрудничеством с родителями и медицинскими работниками.
Кстати, санитарно-просветительная работа должна проводиться уже в первом
классе. Как показали исследования, именно в этом возрасте у школьников начинает
формироваться близорукость и, хотя, проявляется она, в основном, после 10 лет
(в 69% случаев), остановить ее развитие нужно уже сейчас.
ВЫВОДЫ
1. Воспитательная работа по гигиене
зрения не дает желаемого результата – снижения заболеваемости миопией, потому
что проводится только учителем биологии. Учителя других специальностей участия
в ней не принимают.
2. У 69% близорукость проявляется после
десяти лет, хотя формироваться она начинает уже в 7 - 8 лет. Поэтому наиболее эффективной
«антимиопическая» работа будет именно в этом возрасте.
3. Специальные упражнения для глаз
препятствуют развитию близорукости.
4. Основными причинами развития миопии у
школьников являются:
ü длительный просмотр телепрограмм;
ü несоблюдение гигиены зрения при
чтении;
ü частые простудные заболевания;
ü наличие хронических инфекций;
ü наследственная предрасположенность
(по этому критерию 18% школьников потенциальные миопы).
Школьная мебель соответствует росту учащихся лишь в 29% случаев. Это
значит, что 71% школьников в ближайшем будущем рискуют не только стать близорукими,
но и получить сколиоз.
Учитель может оказать существенное влияние на предупреждение развития
миопии и ее осложнений путем:
ü усиления воспитательной работы
по гигиене зрения (включая проведение физкульт-пауз);
ü проверки остроты зрения у школьников
два раза в год с обязательной отметкой в журнале проф. осмотра и выявлением ее
динамики;
ü тесного сотрудничества с родителями и
медицинскими работниками.
Для профилактики миопии необходима целенаправленная работа по охране
зрения детей.
Выполнение специальных упражнений для глаз во время урока не требует
больших затрат учебного времени и дает положительный эффект для профилактики
заболевания близорукостью.
Усовершенствование школьной мебели - важный этап профилактики
близорукости.
Предложения.
Использовать разработанную систему педагогических мероприятий по
профилактике близорукости.
Сделать упражнения для глаз составной частью каждого урока.
Наладить серийный выпуск школьной парты «Универсальная».
СПИСОК ЛИТЕРАТУРЫ
1. Аветисов Э.С, Ливадо Е.И., Курпан
Ю.И. Занятия физической культурой при близорукости. - М.: Физкультура и
спорт, 2007.
2. Аветисов Э.С. Близорукость. - М.: Медицина,
2008.
3. Аветисов Э.С. Охрана зрения детей. -
М.: Медицина, 2007.
4. Аветисов Э.С. Охрана зрения детей.
М., Медицина, 2007.
5. Аветисов Э.С., Козорез Л.П.,
Шаповалов С.Л. Динамика рефракции глаз у детей дошкольного возраста по данным
«продольного среза». В кн. Вопросы детской офтальмологии. М., 2009.
6. Аветисов Э.С., Ливадо Е.И., Курпан
Ю.И. Занятия физической культурой при близорукости. М., Физическая культура,
2008.
7. Аветисов Э.С., Роземблюм Ю.З.
Динамическая рефракция глаза и ее основные понятия. – В кн. Динамическая
рефракция глаза в норме и при патологии. М., 2010, стр. 17-33.
8. Альбанский В.Г. Анатомо-оптические
показатели глаз у детей первого месяца жизни. – В кн. Вопросы детской
офтальмологии. М., 2009.
9. Архангельский В.Н. Нормальное и
патологическое развитие органа зрения. В кн.: многотомное руководство по
глазным болезням. Т.1, кн. 1. - М.,2011.
10.
Базарный В.Ф.
Система массовой диспансеризации детей и подростков и первичной профилактики у
них отклонений в развитии зрения. В кн. Физиология и патология механизмов
адаптации органов зрения. Владивосток, 2007.
11.
Белостоцкая Е.М.
Гигиена зрения школьников. М. , 2013.
12.
Волков В.В.
Школьная близорукость: адаптация или болезнь. В кн. Всесоюзная конференция по
вопросам детской офтальмологии. М., 2008.
13.
Дашевский А.И. О корреляциях
основных элементов анатомо-оптической системы глаз. – Офтальмологический
журнал, 2010, №4, стр. 209-213.
14.
Ераневский Т.И.,
Бочкарева А.А. Глазные болезни. - М., 2012.
15.
Канаров Ф.И.,
Нестеров АЛ, Марголис М.Г., Бровкина А.Ф. Патология органа зрения при общих
заболеваниях. - М., 2011.
16.
Ковалевский Е.И.
патология органа зрения при общих заболеваниях у детей. М.: Медицина, 2009.
17.
Ковалевский Е.И.
Глазные болезни. - М: Медицина, 2013.
18.
Ковалевский Е.И.
Детская офтальмология. - М.: Медицина, 2010.
19.
Краснов М.Л.,
Шульпина Н.Б. Терапевтическая офтальмология. - М., 2015.
20.
Левченко О.Г.,
Друкман А.Б. Связь анатомо-оптических и функциональных показателей глаза в
процессе развития миопии. - Вестник офтальмолога, 2012, №5
21.
Левченко О.Г.,
Друкман А.Б. Связь анатомо-оптических и функциональных показателей в процессе
развития миопии. – вестник офтальмологии, 2007, №5, стр. 36-39.
22.
Левченко О.Т.
Влияние общих заболеваний на состояние аккомодационного аппарата и
прогрессирование близорукости у детей. - Офтальмологический журнал, 2010, №7
23. Леонтьева Н.Н, Марина К.В. Анатомия и
физиология детского организма. М.: Просвещение. 2013 г.
24.
Мандаль И.М.
Упражнения для глазных мышц как профилактика прогрессирования близорукости. В
кн. Всесоюзная конференция по вопросам детской офтальмологии, 2016, стр.
129-130.
25.
Мандель И.М.
Упражнения для глазных мышц как профилактика прогрессирования близорукости. - В
кн. : всесоюзная конференция по вопросам детской офтальмологии. 1-я. М., 2008.
26.
Роземблюм Ю.З.,
Пантелеева О.А., Лохтина Н.И. О прогнозировании течения близорукости у детей. В
кн. Всесоюзный съезд офтальмологов. М., 2009.
27.
Савицкая Н.Ф.,
Стишковская Н.Н. Комплексный метод улучшения гемодинамики глаза при миопии. В
кн. Всесоюзный съезд офтальмологов. М., 2009.
28.
Сапин М.Р.
Сивоглазов В.И. Анатомия и физиология человека. 2007.
29.
Сапин М.Р.,
Бочаров В.Я., Никитюк Д.Б. Анатомия человека. В дух томах. Т.2. М., Медицина,
2011.
30.
Сапин М.Р.,
Бриксина З.Г. Анатомия человека. - М., 2008
31.
Сергиенко Н.М.
Клиническая рефракция человеческого глаза. Киев: здоров'я, 2015.
32.
Сергиенко Н.М.
Офтальмологическая оптика. Киев: здоров'я, 2012.
33.
Ферфильфайн И.Л.
Некоторые анатомо-оптические параметры глаза с близорукостью высокой степенью
(дистрофическая степень). Офтальмологический вестник, 2011, №7, стр. 403-404.
34.
Хаитова К.Н.
Влияние общих заболеваний организма на аккомодационную способность глаз у
детей. В кн. Миопия. 20044, 2007, стр. 24-27.
35.
Хрипкова АТ.
Анатомия, физиология и гигиена человека. 2015 г.
36.
Хрипкова АТ.,
Колесов Д.В. Гигиена и здоровье школьников. М.: "Просвещение", 2008 г.
37.
Шаповалов С.Л.
Методы исследования динамической рефракции глаза. В кн. Динамическая рефракция
глаза в норме и при патологии. М., 2011, стр. 34-51.
38.
Югай Л.В.
влияние тренировочных упражнений по Э.С. Аветисову К.А. Мац на рефрактогенез
у школьников группы риска по миопии. - Вестник офтальмолога, 2013.
ПРИЛОЖЕНИЕ
Приложение
1
Глаз
Орган зрения (organum visas) играет важнейшую роль в
жизни человека, в его общении с внешней средой. В процессе эволюции
этот орган прошел путь от светочувствительных клеток на поверхности
тела животного до сложно устроенного органа, способного
осуществлять движение в направлении пучка света и посылать этот пучок
на специальные светочувствительные клетки, расположенные в
толще задней стенки глазного яблока. Эти клетки воспринимают как черно-белое,
так и цветное изображение. Достигнув совершенства, орган зрения у человека
улавливает картины внешнего мира, трансформирует световое раздражение
в нервный импульс. Орган зрения расположен в глазнице и включает
глаз и вспомогательные органы зрения.
Глаз (oculus; греч. ophthalmos) состоит из глазного яблока и зрительного
нерва с его оболочками. Глазное яблоко (bulbus oculi) округлое,
в нем выделяют полюса — передний и задний (polus anterior et polus posterior).
Передний полюс соответствует наиболее выступающей точке роговицы, задний полюс
находится латеральнее места выхода из глазного яблока
зрительного нерва. Линия, соединяющая эти точки, называется наружной осью
глазного яблока (axis bulbi externus). Она равна примерно 24 мм и находится в плоскости меридиана глазного яблока. Внутренняя ось глазного
яблока (axis bulbi internus),
проходящая от задней поверхности роговицы до сетчатки, составляет 21,75 мм.
При наличии более длинной внутренней оси лучи света после преломления их в
глазном яблоке собираются в фокусе впереди сетчатки. Хорошее
видение предметов при этом возможно только на близком расстоянии — близорукость, миопия (от
греч. myops — щурящий глаз). Фокусное
расстояние у близоруких короче внутренней оси глазного яблока.
Если внутренняя ось глазного
яблока относительно короткая, то лучи света после преломления
собираются в фокусе позади сетчатки. Видение вдаль при этом лучше,
чем вблизи, — это дальнозоркость, гиперметропия (от
греч. metron —
мера, ops — род, opos — зрение). Фокусное расстояние у
дальнозорких больше длины внутренней оси глазного яблока.
Выделяют зрительную ось (axis opticus)
глазного яблока — расстояние от его переднего полюса до
центральной ямки сетчатки — точки наилучшего видения (рис. 1).
Глазное яблоко состоит из
оболочек, которые окружают ядро глаза (водянистую влагу в передней и
задней камерах, хрусталик, стекловидное тело). Выделяют три
оболочки: наружную фиброзную, среднюю сосудистую и
внутреннюю светочувствительную.
Фиброзная оболочка глазного
яблока (tunica fibrdsa bulbi) выполняет
защитную функцию. Передняя часть ее прозрачная и называется роговицей,
а большая задняя часть из-за белесоватого цвета получила название
белочной оболочки, или склеры. Границей между роговицей и
склерой служит неглубокая циркулярная борозда склеры (siilcus sclerae).
Роговица (cornea) является одной из прозрачных сред глаза и лишена
сосудов. Она имеет вид часового стекла, выпуклого спереди и вогнутого сзади.
Диаметр роговицы составляет 12 мм, толщина — около 1 мм. Периферический край — лимб роговицы (limbus comeae) как бы вставлен в передний
отдел склеры, в которую переходит роговица.
У роговицы различают пять
слоев: передний эпителий, переднюю пограничную пластинку, собственное
вещество роговицы, заднюю пограничную пластинку и задний
эпителий.
Передний эпителий представлен
5—6 слоями эпителиальных клеток. Его общая толщина составляет около 50
мкм. Этот многослойный плоский неороговевающий эпителий содержит
многочисленные нервные окончания. Он обладает высокой регенераторной
способностью. Передний эпителий роговицы продолжается в многослойный
плоский эпителий конъюнктивы. Передняя пограничная
пластинка расположена под базальной мембраной, имеет
фибриллярное строение. Толщина ее равна 6—9 мкм. Собственное
вещество роговицы представлено располагающимися под углом друг к
другу тонкими соединительнотканными пластинками. Эти пластинки
образованы параллельными пучками коллагеновых волокон, имеющими разную толщину.
Между волокнами расположены отростчатые уплощенные клетки
(разновидность фибробластов). Эти клетки и соединительнотканные
пластинки находятся в аморфном веществе. Задняя пограничная пластинка толщиной 5—10 мкм
образована коллагеновыми волокнами, также
залегающими в аморфном веществе. Задний эпителий роговицы образован
плоскими клетками полигональной
формы.
Склера (solera) состоит из плотной волокнистой соединительной
ткани. В задней ее части имеются многочисленные отверстия,
через которые выходят пучки волокон зрительного нерва и проходят
сосуды. Толщина склеры у места выхода зрительного нерва составляет
около 1 мм, а в области экватора глазного яблока и в переднем
отделе — 0,4—0,6 мм. На границе с роговицей в толще склеры
залегает узкий круговой канал, заполненный венозной кровью, — венозный
синус с к л е р ы (sinus venosus sclerae), или шлеммов канал.
Сосудистая оболочка глазного
яблока (tunica vasculosa bulbi oculi) богата
кровеносными сосудами и пигментом. Она непосредственно прилежит с
внутренней стороны к склере, с которой прочно сращена у места
выхода из глазного яблока зрительного нерва и у границы склеры с роговицей. В
сосудистой оболочке выделяют три части; собственно сосудистую оболочку, ресничное
тело и радужку.
Собственно сосудистая
оболочка (chroidea)
выстилает большую заднюю часть склеры, с которой сращена рыхло, и ограничивает изнутри имеющееся между оболочками так называемое
околососудистое пространство (spatium perichoroideale).
В составе собственно
сосудистой оболочки выделяют три слоя пластинки, надсосудистую,
сосудистую и сосудисто-капиллярную. Надсосудистая пластинка прилежит к
склере. Она образована рыхлой волокнистой соединительной
тканью с большим количеством эластических волокон, фибробластов и пигментных
клеток. Сосудистая пластинка состоит из переплетающихся
артерий и вен, расположенных в рыхлой волокнистой соединительной
ткани. В этой пластинке присутствуют также пучки гладких миоцитов и
пигментные клетки. Сосудисто-капиллярная пластинка
образована капиллярами разного диаметра, между которыми встречаются
уплощенные фибробласты.
Между сосудистой оболочкой и
сетчаткой имеется так называемый базальный комплекс толщиной 1—4
мкм. Наружный (эластический) слой этого комплекса состоит из тонких
эластических волокон, приходящих сюда из сосудисто-капиллярной пластинки.
Средний (волокнистый) слой базального комплекса образован
преимущественно коллагеновыми волокнами. Внутренний слой, прилежащий к
сетчатке, представляет собой базальную пластинку.
Ресничное тело (corpus ciliare) —
средний утолщенный отдел сосудистой оболочки, расположенный позади
радужки в виде кругового валика в области перехода роговицы в склеру.
У ресничного тела выделяют
его заднюю часть — ресничный кружок и переднюю часть — ресничный
венец. Ресничный кружок (orbiculus ciliaris) имеет вид утолщенной циркулярной
полоски шириной 4 мм, которая переходит в собственно сосудистую
оболочку. Передняя часть ресничного тела образует около
70 радиарно ориентированных утолщенных на концах складок длиной до 3 мм каждая - ресничные отростки (proccssus ciliares). Эти отростки состоят в
основном из кровеносных сосудов и составляют ресничный венец (corona ciliaris).
От ресничных отростков,
свободно выступающих в полость задней камеры глаза, отходят
соединительнотканные волокна, образующие ресничный поясок (zonula ciliaris),
или циннову связку. Эти волокна вплетаются в
капсулу хрусталика по всей его окружности. Между волокнами
ресничного пояска имеются узкие щели, заполненные водянистой
влагой, выделяющейся из капилляров ресничных отростков.
В толще ресничного тела
залегает ресничная мышца (ciliaris),
состоящая из сложно переплетающихся пучков гладко-мышечных
клеток. При сокращении мышцы происходит аккомодация
глаза приспособление к четкому видению предметов,
находящихся на различном расстоянии. В ресничной мышце выделяют
меридиональные, циркулярные и радиарные пучки неисчерченных
(гладких) мышечных клеток. Меридиональные (продольные) мышечные пучки —
«волокна» {fibrac meridionales, s. florae longitudinales) этой мышцы берут
начало от края роговицы и от склеры и вплетаются в переднюю
часть собственно сосудистой оболочки. При сокращении этих мышечных пучков
сосудистая оболочка смещается кпереди, в результате уменьшается
натяжение ресничного пояска, на котором укреплен хрусталик.
Капсула хрусталика при этом расслабляется, хрусталик меняет свою
кривизну, становится более выпуклым, а его преломляющая
способность увеличивается. Циркулярные «волоки a» (fibrae circulares), начинающиеся
вместе с меридиональными «волокнами», расположены кнутри от последних в
циркулярном направлении. При своем сокращении они суживают цилиарное
тело, приближая его к хрусталику, что также способствует
расслаблению капсулы хрусталика. Радиальные «волоки a» (librae radiales) начинаются
от роговицы и склеры в области радужно-роговичного
угла. Располагаются эти птадкомышечные пучки между меридиональными
и циркулярными пучками ресничной мышцы, сближая их пучки при
своем сокращении. Присутствующие в толще цилиарного тела эластические
волокна расправляют цилиарное тело при расслаблении его мышцы.
Радужка (iris) — самая передняя часть сосудистой оболочки, видимая
через прозрачную роговицу. Она имеет вид диска толщиной
около 0,4 мм, поставленного во фронтальной плоскости. В
центре радужки имеется круглое отверстие — зрачок
(ри-pilla). Диаметр зрачка
непостоянный. Зрачок суживается при сильном освещении и расширяется в темноте,
выполняя роль диафрагмы глазного яблока. Зрачок ограничен зрачковым
краем
(margo pupillaris) радужки. Наружный ресничный
край (margo ciliaris) соединяется с ресничным телом и со склерой при помощи гребенчатой связки (lig. pectinatum iridis — NBA). Эта связка заполняет образованный радужкой и роговицей
р а д у ж н о-р оговичный угол (angnlus irido-cornealis). Передняя поверхность радужки обращена в
сторону передней камеры глазного яблока, а задняя — к задней
камере и хрусталику.
В соединительнотканной
строме радужки располагаются кровеносные сосуды. Клетки заднего
эпителия богаты пигментом, от количества которого зависит цвет
радужки (глаза). При наличии большого количества пигмента цвет
глаза темный (коричневый, карий) или почти черный. Если
пигмента мало, то радужка будет иметь светло-серый или
светло-голубой цвет. При отсутствии пигмента (альбиносы) радужка
красноватого цвета, так как сквозь нее просвечивают кровеносные
сосуды. В голоде радужки лежат две мышцы. Вокруг зрачка
циркулярно расположены пучки гладких мышечных клеток — сфинктер зрачка (m. sphincter pup'illae), а
радиально от ресничного края радужки до ее зрачкового края простираются тонкие
пучки мышцы, расширяющей зрачок (m. dilatator pupil-lae), —
расширитель зрачка.
Внутренняя (чувствительная)
оболочка глазного яблока (tunica interim, s. sensoria bulbi), или
сетчатка (retina), плотно
прилегает с внутренней стороны к сосудистой оболочке на всем
ее протяжении — от места выхода зрительного нерва до края
зрачка. В сетчатке, развивающейся из стенки переднего мозгового
пузыря, выделяют два слоя (листка): наружную пигментную часть (pars pigmentosa), и
сложно устроенную внутреннюю светочувствительную, получившую
название нервной части (pars nervosa).
Соответственно функции выделяют большую заднюю зрительную
часть сетчатки (pars optica retinae), содержащую
чувствительные элементы — палочковидные и кол-бочковидные зрительные
клетки (палочки и колбочки), и меньшую — «слепую» часть
сетчатки, лишенную палочек и колбочек. «Слепая» часть сетчатки (pars caeca retinae) объединяет р е с ничную часть сетчатки (pars ciliaris retinae) и р а-дужковую часть сетчатки (pars iridica retinae). Границей между зрительной и
«слепой» частями является хорошо видимый на
препарате вскрытого глазного яблока зубчатый край (6га serrata). Он соответствует месту перехода собственно сосудистой оболочки в ресничный кружок
сосудистой оболочки.
С учетом строения у сетчатки выделяют 10 слоев.
Наружный пигментный слой состоит из пигментных эпителиоцитов кубической формы. Этот слой прилежит к сосудистой
оболочке. Второй слой содержит колбочки и палочки — отростки фотосенсорных клеток; третий слой — наружный
пограничный; четвертый — наружный ядерный слой (содержит ядросодержащие части палочек и колбочек); пятый слой — наружный
сетчатый, содержит центральные отростки
палочек и колбочек; шестой слой — внутренний ядерный,
представлен ассоциативными (вставочными)
биполярными нейронами, с которыми контактируют колбочки и палочки; седьмой слой — внутренний сетчатый, который
является зоной синапсов — ассоциативных и ганглиозных нейроцитов; восьмой слой — ганглиозный, содержит крупные ганглиозные клетки, отростки которых образуют
зрительный нерв; девятый слой — слой
нервных волокон — отростков ганглиозных клеток; десятый слой — внутренний
пограничный, контактирующий со стекловидным
телом.
Общее количество палочек —
около 130 млн. Они являются рецепторами сумеречного зрения. Для
палочек характерно наличие относительно небольшого ядра, окруженного ободком
цитоплазмы. Дендриты палочек имеют радиальную ориентацию и
располагаются между отростками пигментного эпителия
сетчатки. Дендрит состоит из наружного и внутреннего сегментов (частей), соединенных
ресничкой. Наружный сегмент имеет цилиндрическую форму. Он состоит из
многочисленных сдвоенных мембран, накладывающихся друг на друга с образованием
замкнутых дисков. В мембранах наружных сегментов находится родопсин
- зрительный пигмент. Аксон палочек заканчивается в наружном
сетчатом
слое сетчатки синапсами с биполярными клетками.
Число колбочек в сетчатке
составляет 6—7 млн. Они являются рецепторами дневного (цветного)
зрения. В отличие от палочек колбочки большего размера (до 75 мкм в
длину), у них более крупное ядро. Наружный сегмент колбочек представлен
полуджжами, образованными в результате инвагинации плаз-молеммы. Мембраны дисков
колбочек содержа!' другой зрительный пигмент
— иодопсин. Во внутреннем сегменте у колбочек есть скопление митохондрий
с расположенной здесь липидпой каплей
(эллипсоид). Аксон колбочек также образует синапсы с депдритами биполярных нейронов.
В заднем отделе сетчатки на
дне глазного яблока у живого человека с помощью офтальмоскопа можно
видеть беловатого
цвета пятно диаметром около 1,7 мм — диск зрительного нерва (discus nervi optici) с приподнятыми в виде
валика краями и небольшим углублением (excavatio disci) в
центре (рис. 2). Диск является местом выхода из глазного
яблока волокон зрительного нерва. Зрительный нерв окружен оболочками (продолжение
оболочек головного мозга) и направляется в сторону зрительного канала,
открывающегося в полость черепа. Эти оболочки
образуют наружное и внутреннее влагалища зрительного нерва (vagina exteina et vagina intevna n. optici).
Область диска зрительного нерва вследствие отсутствия в ней светочувствительных
зрительных клеток (палочек и колбочек) называют слепым
пятном. В центре диска видна входящая в сетчатку ее центральная
артерия (a. centralis retinae). Латеральное диска
зрительного нерва примерно на 4 мм, что соответствует заднему полюсу глаза, находится желтоватого цвета пятно (macula) с небольшим углублением — центральной
ямкой (fovea centralis). Центральная ямка является
местом наилучшего видения: здесь сосредоточены только колбочки, а палочки
отсутствуют.
Внутренняя часть глазного
яблока заполнена водянистой влагой, которая находится в передней и задней
камерах глазного яблока. Вместе с роговицей все эти
образования являются светопреломляющими средами глазного яблока. Передняя
камера глазного яблока (camera anterior biilbi), содержащая водянистую влагу (humor aquosus), находится между роговицей спереди и передней поверхностью радужки сзади. По окружности, там,
где сходятся края роговицы и радужки, камера ограничена гребенчатой связкой (lig. pectinatum iridis).
Между пучками волокон этой связки находятся ограниченные
плоскими клетками щели — пространства радужно-роговичного
угла (spatia anguli iridocornealis, фонтановы пространства}.
Через эти пространства водянистая влага из передней камеры
оттекает в венозный синус склеры (sinus venosus sclerae, шлем-мов
канал), а из него поступает в передние ресничные вены.
Через отверстие зрачка
передняя камера сообщается с задней камерой глазного
яблока (camera posterior biiJbi), которая расположена позади радужки и
ограничена сзади хрусталиком. Задняя камера сообщается с
пространствами между волокнами ресничного пояска, соединяющими сумку (капсулу)
хрусталика с ресничным
телом. Пространства пояска (spatia zonularia) имеют вид круговой щели (петитов канал), проходящей
по периферии хрусталика. Они, также
как и задняя камера, заполнены водянистой
влагой, которая образуется при участии многочисленных кровеносных сосудов и капилляров, залегающих в
толще ресничного тела.
Расположенный позади камер
глазного яблока хрусталик (lens)
имеет форму двояковыпуклой линзы, обладающей большой
светопреломляющей способностью. Передняя поверхность хрусталика (fades anterior lentis) и наиболее
выступающая ее точка — передний полюс (polus anterior)
обращены в сторону задней камеры глазного яблока. Более выпуклая задняя поверхнос ть (facies posterior) и задний п о
л ю с хрусталика (polus posterior lentis) прилежат к передней поверхности стекловидного
тела. Условная линия, соединяющая передний и задний полюсы хрусталика,
имеющая длину в среднем 4 мм, называется осью
хрусталика (axis lentis). Эта ось совпадает с оптической осью глазного яблока. Закругленный периферический край
хрусталика, где сходятся передняя и задняя его поверхности, называется экватором. Вещество хрусталика
(substantia lentis) бесцветное, прозрачное, плотное, сосудов и
нервов не содержит. Внутренняя часть — ядро хрусталика (nucleus Icntis) значительно плотнее,
чем периферическая часть — кора хрусталика (cortex lentis).
Снаружи хрусталик покрыт
тонкой прозрачной эластической капсулой (capsula Lentis), которая при помощи ресничного
пояска (циннова связка), идущего от капсулы хрусталика, прикрепляется
к ресничному телу. При сокращении ресничной мышцы собственно сосудистая
оболочка смещается вперед, ресничное тело приближается к экватору
хрусталика, ресничный поясок ослабевает и хрусталик как бы
расправляется. При этом переднезадний размер хрусталика увеличивается, он
становится более выпуклым, преломляющая способность его возрастает —
хрусталик устанавливается на близкое видение. В случае расслабления
ресничной мышцы ресничное тело удаляется от экватора хрусталика, ресничный
поясок натягивается, хрусталик уплощается, его преломляющая способность
уменьшается и хрусталик устанавливается на дальнее видение.
Способность хрусталика к видению на различные расстояния
называют аккомодацией. Поэтому хрусталик
вместе с ресничной мышцей (ресничным телом) и соединяющими их волокнами
называют аккомодационным аппаратом глаза.
Стекловидное тело (corpus vitreum), покрытое по периферии мембраной, находится в стекловидной камере
глазного яблока (camera vitrea bulbi) позади хрусталика, где
плотно прилежит к внутренней поверхности сетчатки. Хрусталик как
бы вдавлен в переднюю часть стекловидного тела, которое в этом месте имеет углубление,
получившее название стекловидной ямки (fossa hyaloidea).
Стекловидное тело представляет собой желеобразную массу, прозрачную,
лишенную сосудов и нервов. Преломляющая способность стекловидного тела
близка к показателю преломления водянистой влаги, заполняющей
камеры глаза.
Приложение 2
ВСПОМОГАТЕЛЬНЫЕ ОРГАНЫ ГЛАЗА
К вспомогательным органам
глаза относят мышцы глазного яблока (глазодвигагельные), фасцию глазницы, веки,
слезный аппарат.
Мышцы глазного яблока. К
глазному яблоку прикрепляется шесть поперечнополосатых мышц: четыре прямые —
верхняя, нижняя, латеральная и медиальная и две косые — верхняя и нижняя
(рис. 3). Все прямые мышцы и верхняя косая начинаются
в глубине глазницы на общем сухожильном кольце (annlus tendinous commimis), фиксированном к клиновидной кости и надкостнице
вокруг зрительного канала и частично на краях верхней глазничной
щели. Это кольцо окружает зрительный нерв и глазную артерию. От
общего сухожильного кольца начинается также мышца,
поднимающая верхнее веко (m. levator palpcbrae superiors). Она располагается в
глазнице над верхней прямой мышцей глазного яблока, а заканчивается в толще
верхнего века. Прямые мышцы направляются вдоль соответствующих
стенок глазницы, по сторонам от зрительного нерва, прободают
влагалище глазного яблока (vagina bulbi) и
короткими сухожилиями вплетаются в склеру впереди экватора, на 5—8 мм отступя
от края роговицы. Прямые мышцы поворачивают глазное яблоко
вокруг двух взаимно перпендикулярных осей: вертикальной и
горизонтальной (поперечной).
Латеральная и медиальная
прямые мышцы (mm. rccti lateralis et medialis) поворачивают глазное яблоко кнаружи и кнутри вокруг
вертикальной оси, каждая в свою сторону, соответственно поворачивается
и зрачок. Верхняя и нижняя прямые мышцы (mm. recti superior et inferior) поворачивают глазное яблоко
вверх и вниз вокруг поперечной оси. Зрачок при сокращении верхней
прямой мышцы направляется кверху и несколько кнаружи, а при работе
нижней прямой мышцы — вниз и кнутри. Верхняя косая мышца (m. obliquus superior) лежит в верхнемедиальной
части глазницы между верхней и медиальной прямыми мышцами.
Вблизи блоковой ямки она переходит в окутанное синовиальным
влагалищем тонкое круглое сухожилие, которое перекидывается через блок (trochlea), построенный в виде кольца из волокнистого
хряща. Пройдя через блок, сухожилие ложится под верхней прямой
мышцей и прикрепляется к глазному яблоку в верхнелатеральной его
части, позади экватора. Нижняя косая мышца (m. obliquus inferior) в отличие от остальных мышц глазного яблока начинается на глазничной поверхности верхней челюсти, возле отверстия носослезного
канала, на нижней стенке глазницы.
Направляется мышца между нижней
стенкой глазницы и нижней прямой мышцей косо вверх и кзади. Ее короткое сухожилие прикрепляется к
глазному яблоку с его латеральной
стороны, позади экватора. Обе косые мышцы поворачивают глазное яблоко вокруг переднезадней оси: верхняя косая мышца поворачивает глазное яблоко и
зрачок вниз и латерально, нижняя — вверх и латерально. Движения правого и левого глазных яблок согласованы благодаря
содружественному действию глазодвигательных
мышц.
Фасции глазницы. Глазница,
в полости которой находится глазное яблоко, выстлана надкостницей глазницы (periorbita), срастающейся в области зрительного канала и
верхней глазничной щели с твердой оболочкой головного мозга. Глазное яблоко окружено его оболочкой — влагалищем (vagina biilbi), или теноновой
капсулой, рыхло соединяющейся со склерой. Щель между глазным
яблоком и его влагалищем получила название эписклерального (тенонова)
пространства (spatium epis-clerale). На
задней поверхности глазного яблока влагалище сращено с наружным
влагалищем зрительного нерва, спереди подходит к своду
конъюнктивы. Влагалище глазного яблока прободают сосуды и нервы, а
также сухожилия глазодвигательных мышц, собственные фасции которых
сращены с этим влагалищем.
Между влагалищем глазного
яблока и надкостницей глазницы, вокруг глазодвигательных мышц и зрительного
нерва, залегает пронизанная соединительнотканными перемычками жировая
ткань — жировое тело глазницы (corpus adiposum orbitae), выполняющее роль эластичной подушки для
глазного яблока. Спереди глазница с ее содержимым частично закрыта глазничной перегородкой (septum orbitale), берущей начало на
надкостнице верхнего и нижнего краев
глазницы и прикрепляющейся к хрящам верхнего и нижнего век, а в области
внутреннего угла глаза соединяющейся с
медиальной связкой века. Глазничная перегородка
имеет отверстия для прохождения через нее сосудов и нервов.
Веки. Верхнее
веко (palpebra superior) и нижнее веко (palpebra inferior)
представляют собой образования, лежащие впереди глазного яблока и прикрывающие
его сверху и снизу, а при смыкании век полностью его закрывающие. На уровне
края глазницы кожа век переходит в кожные покровы смежных областей
лица. На границе верхнего века и лба выступает поперечно
ориентированный кожный валик, покрытый волосами, — бровь
(supercilium). Передняя
поверхность века (facies anterior palpebrae) выпуклая, покрыта тонкой кожей с короткими
пушковыми волосками, сальными и потовыми железами. Задняя
поверхность века (facies posterior palpebrae) вогнутая, обращена в сторону
глазного яблока. Эта поверхность века покрыта конъюнктивой (tunica conjunctiva).
В толще верхнего и нижнего
век находится соединительнотканная пластинка, по плотности
напоминающая хрящ. Это верхний хрящ века (tarsus superior) и нижний
хрящ века (tarsus inferior). Здесь же расположена вековая часть круговой мышцы глаза.
От верхнего и нижнего хрящей век к переднему и заднему слезным гребням
направляется общая для этих хрящей медиальная
связка века (Kgamentum palpebrale mediate), охватывающая спереди
и сзади слезный мешок. К латеральной стенке глазницы
от хрящей следует латеральная связка века (ligamentum palpebrale laterale), которая соответствует латеральному шву
век (raphe palpebralis lateralis).
К верхнему краю и передней
поверхности хряща верхнего века прикрепляется тонкое широкое
сухожилие мышцы, поднимающей верхнее веко. Свободный край века,
ограниченный его задней и передней поверхностями, соответственно образует передний
и задний края век (limbi palpebrales anterior et posterior) и несет
на себе расположенные ближе к переднему краю в 2—3 ряда
волоски — ресницы (cilia).
Ближе к заднему краю век открываются отверстия измененных сальных (мейбомиевых)
желез хряща век (glandulae tarsales), начальные части которых находятся внутри хрящевой пластинки века. В толще верхнего
века таких желез больше (30—40), чем в нижнем (20—30). Края верхнего и нижнего век ограничивают поперечную глазную
щель (rima palpebrarum),
которая с медиальной и латеральной сторон замыкается сращениями век — медиальной
и латеральной спайками век (commissure palpebralis medialis et commissura palpebralis latcralis).
Конъюнктива. Конъюнктива
(tunica conjunctiva) представляет собой
соединительнотканную оболочку бледно-розового цвета. ней
выделяют конъюнктиву век (tunica conjunctiva palpebrarum), покрывающую изнутри веки,
и конъюнктиву глазного яблока (tunica conjunctiva bulbaris), которая иа роговице представлена
тонким эпителиальным покровом. В месте перехода конъюнктивы с
верхнего и нижнего век на глазное яблоко образуются углубления —
верхний и нижний своды конъюнктивы (fbrnix conjunctiva superior et inferior). Все пространство, лежащее
спереди от глазного яблока, ограниченное конъюнктивой, называют
конъюнктивальным мешком (saccus conjunctivalis), который при смыкании век
закрывается. Латеральный угол глаза (angulus oculi latcralis) более острый, медиальный
(angulus oculi medialis)
закруглен и с медиальной стороны ограничивает углубление
— слезное озеро (lacus lacrimalis). Здесь же, у
медиального угла глаза, имеется небольшое возвышение — слезное
мясцо (canmcula lacrirrmlis), а латеральнее от
него — полулунная складка конъюнктивы (plica semilunaris conjunctivae) — остаток мигательного
(третьего) века низших позвоночных. На свободном крае верхнего и
нижнего век, возле медиального угла глаза, кнаружи от слезного
озера, заметно возвышение — слезный сосочек (papilla lacrimalis). На
вершине сосочка имеется отверстие — слезная точка (punctum lacrimale),
являющаяся началом слезного канальца.
Слезный аппарат. В слезный аппарат (apparatus lacrimalis) входят
слезная железа с се выводными канальцами, открывающимися
в конъюнктивальный мешок, и слезоотводящие пути (рис. 4). Слезная железа (glandula lacrimalis) — сложная альвеол ярко-трубчатая железа дольчатого строения,
лежит в одноименной ямке в латеральном углу, в верхней стенке глазницы.
Сухожилие мышцы, поднимающей верхнее веко, разделяет железу на большую верхнюю орбитальную часть (pars or-bitalis) и меньшую нижнюю вековую часть (pars palpebralis), лежащую возле верхнего свода конъюнктивы.
Под сводом конъюнктивы
иногда встречаются небольших размеров добавочные слезные железы (glandulae lacrimales accessoriae).
Выводные канальцы (ductuli excretorii) слезной железы в количестве до
15 открываются в конъюнктивальный мешок в латеральной части верхнего свода
конъюнктивы. Выходящая из канальцев слеза (слезная жидкость) омывает переднюю
часть глазного яблока. Далее слезная жидкость по капиллярной щели возле
краев век по слезному ручью (rivus lacrimalis)
оттекает в область медиального угла глаза, в слезное озеро.
В этом месте берут начало короткие (около 1 см) и узкие (0,5 мм) изогнутые верхний и нижний слезные канальцы (са-naliculi lacrimales). Эти канальцы открываются в
слезный мешок раздельно или соединившись друг с другом. Слезный
мешок (saccus lacrimalis) лежит в одноименной ямке в нижнемедиальном
углу глазницы. Книзу он переходит в довольно широкий (до
4 мм) носослезный проток (ductus nasolacrimalis), заканчивающийся
в носовой полости, в передней части нижнего носового хода.
С передней стенкой слезного мешка сращена слезная часть
круговой мышцы глаза, которая при своем сокращении расширяет
слезный мешок, что способствует всасыванию в него слезной
жидкости через слезные канальцы.
Сосуды и нервы органа
зрения. Глазное яблоко и его вспомогательные
органы получают кровь из ветвей глазной артерии, являющейся в свою очередь
ветвью внутренней сонной артерии. Венозная кровь от органа
зрения оттекает по глазным венам в пещеристый синус. Сетчатку
кровоснабжает центральная артерия сетчатки (a. centralis retinae),
которая в толще зрительного нерва проникает внутрь глазного яблока и
в области диска отдает верхние и нижние ветви. Центральная вена
сетчатки и ее притоки прилежат к одноименным артериям. В сосудистой оболочке
ветвятся короткие и длинные задние и передние ресничные
артерии. Ветви этих артерий в толще радужки анастомозируют
друг с другом и образуют два артериальных круга: большой (circulus rteriosus iridis niajor) у ресничного края радужки и малый (circulus arteriosus iridis minor) у зрачкового края.
Склера кровоснабжается задними короткими
ресничными артериями. Из густой
венозной сети собственно сосудистой оболочки формируется 4—6 вортикозных вен (vv. vorticosae), которые прободают склеру и
впадают в глазничные вены. Передние ресничные вены собирают кровь от
ресничного тела, радужки и склеры.
Веки и конъюнктива получают
кровь из медиальной и латеральной артерий век, анастомозы между которыми
образуют в толще
век дугу верхнего века и дугу нижнего века, и передних конъюнктивальных артерий. Одноименные вены впадают в глазную и лицевую вены. К слезной железе
направляется слезная
артерия (a. lacrimalis).
Мышцы, фасции, жировое тело глазницы также
кровоснабжаются ветвями глазной артерии. Лимфатические
сосуды от век, конъюнктивы
направляются к поднижнечелюстным, а также к поверхностным и глубоким околоушным (предушным) лимфатическим узлам.
Чувствительную иннервацию
содержимое глазницы получает из первой ветви тройничного нерва — глазного
нерва. От его ветви — носоресничного нерва отходят длинные
ресничные нервы, подходящие к глазному яблоку. Нижнее веко иннервируется
подглазничным нервом, отходящим от второй ветви тройничного нерва.
Мышца, суживающая зрачок, и ресничная мышца получают парасимпатические волокна
глазодвигательного нерва (от ресничного узла в составе коротких ресничных нервов).
Мышцу — расширитель зрачка иннервируют симпатические волокна
внутреннего сонного сплетения, достигающие глазного яблока вместе с
кровеносными сосудами. Верхнюю, нижнюю и медиальную прямые мышцы, нижнюю косую
мышцу глаза и мышцу, поднимающую верхнее веко, иннервируют двигательные волокна из глазодвигательного
нерва, латеральную прямую — из отводящего
нерва, верхнюю косую — из блокового нерва.
Проводящий путь зрительного
анализатора. Свет, попадающий на сетчатку,
вначале проходит через прозрачные светопреломляющие среды глазного
яблока: роговицу, водянистую влагу передней и задней камер,
хрусталик, стекловидное тело. На пути пучка света находится
зрачок. Под влиянием мышц радужки зрачок то суживается, то расширяется.
Светопреломляющие среды (роговица, хрусталик и др.) направляют
пучок света па наиболее чувствительное место сетчатки, место наилучшего видения
— пятно с его центральной ямкой. Важную роль в этом играет
хрусталик, который с помощью ресничной мышцы может увеличивать или
уменьшать свою кривизну при видении на близкое или дальнее
расстояние. Эта способность хрусталика изменять свою кривизну
(аккомодация) обеспечивает направление пучка света всегда на
центральную ямку сетчатки, которая находится на одной линии с
наблюдаемым предметом. Направление глазных яблок в сторону рассматриваемого
объекта обеспечивается глазодвигательными мышцами, которые устанавливают
зрительные оси правого и левого глаз параллельно при видении
вдаль или сближают их (конвергенция) при рассматривании
предмета на близком расстоянии.
Попавший на сетчатку свет
проникает в ее глубокие слои и вызывает там сложные фотохимические
превращения зрительных пигментов. В результате в
светочувствительных клетках (в палочках и колбочках) возникает нервный
импульс. Затем нервный импульс передается следующим нейронам
сетчатки — биполярным клеткам (нейроцитам), а от них — нейроцитам ганглиозного
слоя, ганглиозным нейроцитам. Отростки ганглиозных нейроцитов
направляются в сторону диска и формируют зрительный нерв (рис. 5).
Окутанный собственным влагалищем зрительный нерв выходит из полости
глазницы через канал зрительного нерва в полость черепа и на нижней
поверхности мозга образует зрительный перекрест. Перекрещиваются не
все волокна зрительного нерва, а только те, которые следуют
от медиальной, обращенной в сторону носа части, сетчатки.
Таким образом, следующий за хиазмой зрительный тракт составляют нервные
волокна ганглиозных клеток латеральной (височной) части
сетчатки глазного яблока своей стороны и медиальной (носовой)
части сетчатки глазного яблока другой стороны. Именно поэтому при
повреждении хиазмы утрачиваются функции проведения импульсов от
медиальных частей сетчатки обоих глаз, а при повреждении
зрительного тракта — от латеральной части сетчатки глаза этой же
стороны и медиальной части другой (рис. 6).
Нервные волокна в составе
зрительного тракта следуют к подкорковым зрительным центрам:
латеральному коленчатому телу и верхним холмикам крыши среднего мозга.
В латеральном коленчатом теле волокна третьего нейрона (ганглиозных
нейроцитов) зрительного пути заканчиваются и вступают в контакт с клетками
следующего нейрона. Аксоны этих нейроцитов прохо дят через
подчечевицеобразную часть внутренней капсулы, формируют
зрительную лучистость (radiatio optica) и достигают участка
затылочной доли коры возле шпорной борозды, где осуществляется
высший анализ зрительных восприятий. Часть аксонов ганглиозных клеток не
заканчивается в латеральном коленчатом теле, а проходит через него
транзитом и в составе ручки достигает верхнего холмика. Из серого
слоя верхнего холмика импульсы поступают в ядро
глазодвигательного нерва и добавочное его ядро (ядро Якубовича),
откуда осуществляется иннервация глазодвигательных мышц, а
также мышцы, суживающей зрачок, и ресничной мышцы. По этим волокнам в ответ на
световое раздражение зрачок суживается (зрачковый, пупиллярный,
рефлекс), и происходит поворот глазных яблок в нужном направлении.
Приложение
3
РАЗВИТИЕ И ВОЗРАСТНЫЕ
ОСОБЕННОСТИ ОРГАНА ЗРЕНИЯ
Орган зрения в своем
становлении проделал путь от отдельных эктодермального происхождения
светочувствительных клеток (у кишечнополостных) до сложно устроенных парных
глаз у млекопитающих. У позвоночных глаза развиваются сложно. Из боковых
выростов мозга образуется светочувствительная оболочка
— сетчатка. Средняя и наружная оболочки глазного яблока, стекловидное тело
формируются из мезодермы (среднего зародышевого листка),
хрусталик — из эктодермы.
Внутренняя оболочка
(сетчатка) по форме напоминает двухстенный бокал. Из тонкой наружной стенки
бокала развивается пигментная часть (слой) сетчатки. Зрительные
(фоторецепторные, светочувствительные) клетки находятся в более толстом
внутреннем слое бокала. У рыб дифференцировка зрительных клеток
на палочковидные (палочки) и колбочковидные (колбочки) выражена слабо,
у рептилий имеются одни колбочки, у млекопитающих в сетчатке —
преимущественно палочки. У водных и ночных животных колбочки в сетчатке
отсутствуют. В составе средней (сосудистой) оболочки уже у рыб формируется
ресничное тело, усложняющееся в своем развитии у птиц и млекопитающих.
Мышцы в радужке и ресничном
теле впервые появляются у амфибий. Наружная оболочка глазного
яблока у низших позвоночных состоит преимущественно из хрящевой
ткани (у рыб, частично у амфибий, у большинства ящерообразных и однопроходных).
У млекопитающих наружная оболочка построена только из волокнистой
(фиброзной) ткани. Передняя часть фиброзной оболочки (роговица) прозрачная.
Хрусталик у рыб и амфибий округлый. Аккомодация достигается
вследствие перемещения хрусталика и сокращения особой передвигающей хрусталик
мышцы. У рептилий и птиц хрусталик способен не только перемещаться,
по и изменять свою кривизну. У млекопитающих хрусталик занимает
постоянное место. Аккомодация осуществляется вследствие изменения
кривизны хрусталика. Стекловидное тело, имеющее вначале волокнистую
структуру, постепенно становится прозрачным.
Одновременно с усложнением
строения глазного яблока развиваются вспомогательные органы глаза.
Первыми появляются шесть глазодвигательных мышц,
преобразующихся из миотомов трех пар головных сомитов. Веки
начинают формироваться у рыб в виде одной кольцевидной
кожной складки. У наземных позвоночных животных образуются
верхние и нижние веки. У большинства животных у медиального угла глаза
имеется также мигательная перепонка (третье веко). Остатки этой
перепонки сохраняются у обезьян и человека в виде полулунной
складки конъюнктивы. У наземных позвоночных животных развивается слезная
железа, формируется слезный аппарат.
Глазное яблоко у человека
также развивается из нескольких источников. Светочувствительная оболочка
(сетчатка) происходит из боковой стенки мозгового пузыря
(будущий промежуточный мозг); главная линза глаза — хрусталик —
непосредственно из эктодермы, сосудистая и фиброзная оболочки
— из мезенхимы. На ранней стадии развития зародыша (конец 1-го —
начало 2-го месяца внутриутробной жизни) на боковых стенках первичного
мозгового пузыря появляется небольшое парное выпячивание
— глазные пузыри. Концевые отделы их расширяются, растут
в сторону эктодермы, а соединяющие с мозгом ножки суживаются
и в дальнейшем превращаются в зрительные нервы. В процессе развития
стенка глазного пузыря впячивается внутрь его и пузырь превращается в
двуслойный глазной бокал. Наружная стенка бокала в
дальнейшем истончается и трансформируется в наружную пигментную
часть (слой), а из внутренней стенки образуется сложно устроенная
световоспринимающая (нервная) часть сетчатки (фотосенсорный слой). На стадии
формирования глазного бокала и дифференцировки его стенок, на
2-м месяце внутриутробного развития, прилежащая к глазному
бокалу спереди эктодерма вначале утолщается, а затем образуется хрусталиковая
ямка, превращающаяся в хрусталиковый пузырек. Отделившись от
эктодермы, пузырек погружается внутрь глазного бокала, теряет полость, и
из него в дальнейшем формируется хрусталик.
На 2-м месяце внутриутробной
жизни в глазной бокал через образовавшуюся на нижней его стороне щель проникают
мезенхимные клетки. Эти клетки образуют внутри бокала кровеносную
сосудистую есть в формирующемся здесь стекловидном теле
и вокруг растущего хрусталика. Из прилежащих к глазному бокалу
мезенхимных клеток образуется сосудистая оболочка, а из
наружных слоев — фиброзная оболочка. Передняя часть фиброзной
оболочки становится прозрачной и превращается в роговицу. У плода 6—8
мес кровеносные сосуды, находящиеся в капсуле хрусталика и
стекловидном теле, исчезают; рассасывается мембрана, закрывающая отверстие
зрачка (зрачковая мембрана).
Верхние и нижние
веки начинают формироваться на 3-м месяце внутриутробной жизни, вначале в
виде складок эктодермы. Эпителий конъюнктивы, в том числе покрывающий
спереди роговицу, происходит из эктодермы. Слезная железа
развивается из выростов конъюнктивального эпителия, появляющихся на 3-м
месяце внутриутробной жизни в латеральной части формирующегося верхнего века.
Глазное яблоко у
новорожденного относительно большое, его переднезадний размер составляет
17,5 мм, масса — 2,3 г. Зрительная ось глазного яблока проходит латеральнее,
чем у взрослого человека. Растет глазное яблоко на первом году жизни ребенка
быстрее, чем в последующие годы. К 5 годам масса глазного яблока увеличивается
на 70 %, а к 20—25 годам — в 3 раза по сравнению с
новорожденным.
Роговица у
новорожденного относительно толстая, кривизна ее в течение жизни
почти не меняется; хрусталик почти круглый, радиусы его передней и
задней кривизны примерно равны. Особенно быстро растет хрусталик
в течение 1-го года жизни, а в дальнейшем темпы роста его снижаются. Радужка
выпуклая кпереди, пигмента в ней мало, диаметр зрачка равен 2,5 мм. По
мере увеличения возраста ребенка толщина радужки увеличивается, количество
пигмента в ней возрастает, диаметр зрачка становится большим. В
возрасте 40—50 лет зрачок немного суживается.
Ресничное тело у новорожденного развито слабо. Рост и
диф-ференцировка ресничной мышцы
осуществляется довольно быстро. Зрительный нерв у новорожденного тонкий (0,8 мм), короткий. К 20 годам жизни диаметр его возрастает
почти вдвое.
Мышцы глазного яблока у новорожденного развиты
достаточно хорошо, кроме их сухожильной
части. Поэтому движения глаза возможны
сразу после рождения, однако координация этих движений — только со 2-го месяца жизни.
Слезная железа у
новорожденного имеет небольшие размеры, выводные канальцы железы
тонкие. Функция слезоотделения появляется на 2-м месяце жизни ребенка.
Влагалище глазного яблока у новорожденного и детей грудного возраста тонкое,
жировое тело глазницы развито слабо. У людей пожилого и старческого
возраста жировое тело глазницы уменьшается в размерах, частично
атрофируется, глазное яблоко меньше выступает из глазницы.
Глазная щель у
новорожденного узкая, медиальный угол глаза закруглен. В
дальнейшем глазная щель быстро увеличивается. У детей до 14—15 лет она
широкая, поэтому глаз кажется большим, чем у взрослого человека.
Приложение
4
АНОМАЛИИ РАЗВИТИЯ ГЛАЗНОГО
ЯБЛОКА
Сложное развитие глазного
яблока приводит к появлению врожденных дефектов. Чаще всего
встречается неправильная кривизна роговицы или хрусталика, вследствие
чего изображение на сетчатке искажается (астигматизм}. При
нарушенных пропорциях глазного яблока появляются врожденные близорукость
(зрительная ось удлинена) или дальнозоркость (зрительная
ось укорочена). Щель в радужке (колобома) чаще бывает в переднемедиальном ее
сегменте. Остатки ветвей артерии стекловидного тела мешают
прохождению света в стекловидном теле. Иногда встречается
нарушение прозрачности хрусталика (врожденная катаракта). Недоразвитие
венозного синуса склеры (шлеммов канал) или пространства
радужно-роговичного угла (фонтановы пространства) вызывает врожденную
глаукому.