Сравнительный анализ способов коррекции миопии
СОДЕРЖАНИЕ
ВВЕДЕНИЕ. 3
Глава 1. Миопия.
Причины, распространенность, способы коррекции (обзор литературы) 6
1.1. Этиология (причины)
миопии. 7
1.2. Распространенность
миопии. 10
1.3. Клинические проявления
миопии. 11
1.4. Диагностика. 27
1.5. Коррекция и лечение
миопии. 28
1.6. Очковая и контактная
коррекция. 32
1.6.1. Очковая коррекция. 33
1.6.2. Контактная коррекция
миопии. 38
1.7. Профилактика миопии. 40
1.8. Прогноз при миопии. 53
Глава 2. Сравнительный
анализ способов коррекции миопии. 54
2.1. Материалы и методы
исследования. 54
2.2. Основные этапы
работы.. 58
2.3. Анализ полученных
результатов. 58
ЗАКЛЮЧЕНИЕ. 66
ВЫВОДЫ.. 69
СПИСОК ИСПОЛЬЗОВАННОЙ
ЛИТЕРАТУРЫ.. 71
ВВЕДЕНИЕ
Миопия – это нарушение фокуса зрения, при котором ухудшается видимость
вдаль. Отсюда – второе название болезни: близорукость, так как люди с миопией
гораздо лучше видят вблизи.
Миопия – одно из самых распространенных в мире нарушений зрения, по
некоторым данным близорукостью страдают больше 1 миллиарда человек. По сути,
миопия является разновидностью аметропии – патологическим изменением
преломляющей функции глаза.[1]
В норме свет, проходя через зрачок, преломляется основной линзой глаза –
хрусталиком – и проецируется на сетчатку. Именно сетчатка представляет собой
структуру из чувствительных к свету клеток, на ней формируется изображение –
очертания и цветность предметов. При нарушениях преломления изображение
проецируется не на самой сетчатке, а за ней (при дальнозоркости) или перед ней
(при близорукости). Когда фокусная точка остается перед сетчаткой, человеческий
глаз хуже воспринимает удаленные предметы – слишком далека от сетчатки их
проекция – но достаточно четко видит близкие. Если миопия сильно
прогрессировала, зрение может нарушаться и вблизи.
Актуальность проблемы
Близорукость (миопия) — наиболее
частый дефект зрения. Прогрессирование миопии может привести к серьезным
необратимым изменениям в глазу и значительной потере зрения. Осложненная
близорукость — одна из главных причин инвалидности вследствие заболеваний глаз.
Медико-социальная значимость проблемы увеличивается в связи с тем, что
осложненная миопия развивается у лиц самого работоспособного возраста. В связи
с этим борьба с миопией – это государственная задача, для
решения которой необходимо проведение активных и широких мер по предупреждению
близорукости и ее осложнений. В последние 15—20 лет научные исследования по
проблеме близорукости значительно расширились. Получены новые данные о
закономерностях рефрактогенеза, механизме развития близорукости, ее
патофизиологических и клинических особенностях. На этой основе разработаны
эффективные методы профилактики развития миопии и ее прогрессирования,
профилактики и лечения ее осложнений. Все большее место в системе мер по борьбе
с близорукостью занимают хирургические методы.
Существуют три основных
патогенетических звена близорукости, связанных с ослаблением аккомодации,
наследственным предрасположением и ослаблением склеры, а также такие вопросы,
как связь миопии с гемодинамикой глаза, общим состоянием организма и
природно-географическими факторами.[2]
Прогрессирующая
миопия, заболеваемость, которая выросла за последние 10 лет у подростков в 1,3
раза, до настоящего времени остается одной из наиболее актуальных проблем в
современной офтальмологии.
Объект исследования –
миопия. Предмет исследования – коррекция миопии.
Цель исследования –
изучить причины, распространенность, способы коррекции миопии.
Задачи, решаемые в ходе
работы:
- определить понятие
миопии;
- рассмотреть
этиологию, патогенез и особенности клинической картины миопии;
- определить основные
диагностические критерии постановки диагноза миопии;
- провести анализ различных
методов коррекции миопии.
По
структуре работа состоит из введения, основной части, заключения, списка
использованной литературы.
При
написании работы использовались научно-практические материалы, специальная
литература, периодика.
Глава
1. Миопия. Причины, распространенность, способы коррекции (обзор литературы)
Миопия
(близорукость) - несоразмерная рефракция, при которой преломляющая сила
оптического аппарата глаза может быть слишком сильной для данной оси
(параллельные лучи собираются перед сетчаткой).[3]
Классификация
миопий:
1. По степени тяжести миопии: а) слабую
(до 3 дптр) б) среднюю (до 6 дптр) в) высокую (свыше 6 дптр)
2. По клиническому течению миопии:
А) Непрогрессирующую (стационарную) - является аномалией рефракции,
клинически проявляется снижением зрения вдаль, хорошо корригируется, не требует
лечения.
Б) Прогрессирующую - прогрессирование может протекать
медленно и закончиться с ростом организма, иногда миопия прогрессирует
непрерывно и может достигать высоких степеней (30-40 дптр) – Злокачественная миопия (миопическая
болезнь).
3. по
механизму развития:
А)
рефракционная – преломляющая сила роговицы и хрусталика слишком велика для
длины глаза
Б) осевая –
длина глаза слишком велика для имеющейся преломляющей силы
Также
выделяют миопии:
А)
физиологическую – бывает рефракционной и осевой; возникает из-за неадекватной
корреляции преломляющей силы роговицы и хрусталика с длиной глазного яблока
чаще в период усиленного роста организма
Б)
лентикулярная – бывает только рефракционной; связана с увеличением преломляющей
способности хрусталика, бывает при диабете, ядерном склерозе
В)
миопическая – бывает только осевой, осевая длина глаза оказывается слишком
большой вследствие чрезмерно быстрого роста и растяжения задних 2/3 глазного
яблока, начинается как физиологическая, но не стабилизируется, поскольку глаз
продолжает расти
4.
анизометропическая (разная степень близорукости на обоих глазах) и
изометропическая (одинаковая степень близорукости на обоих глазах) близорукость
5. по
скорости прогрессирования близорукости:
А) стабильная
(увеличение не более, чем на 0,5 дптр в год)
Б) медленно
прогрессирующая (увеличение до 1 дптр в год)
В) быстро
прогрессирующая (увеличение более 1 дптр в год)
6. по
морфологическому субстрату: склеральная, склеропарапапиллярная (околодисковая),
макулярная, витриальная, геморрагическая, смешанная, тотальная[4]
7. по стадиям
морфологических изменений в глазах: начальная (увеличение сагиттального размера
глаза на 2 мм по сравнению с возрастной нормой), развитая (увеличение
сагиттального размера глаза на 2-4 мм), далеко зашедшая (увеличение
сагиттального размера глаза свыше 4 мм).
8. по степени
снижения остроты зрения: I. степень – снижение зрения до 0,5; II степень – до
0,3; III степень – до 0,05; IV степень – менее 0,05.
1.1.
Этиология
(причины) миопии
Миопия является весьма
распространенным заболеванием и больше известно как близорукость. Причина
миопии в видоизмененной форме глазного яблока. По форме оно удлиняется и похоже
больше на овал, а не на круг. В итоге такого видоизменения возникает нарушение преломления
света и световые лучи, которые проходят через роговицу фокусируется на
расстоянии от сетчатки, поэтому картинка и получается размытой. У человека с
нормальным зрением фокусировка света происходит на сетчатке.
Причины возникновения
миопии не изучены до конца, но установлены некоторые факторы риска:
1.
Наследственность
У 50% детей проявляется
миопия до 18 лет, если оба родителя ей страдают. Если же у обоих родителей
нормальное зрение, то миопия появляется лишь у 8% детей. Ученые считают, что
наследственность определяет ряд дефектов в образовании коллагена, необходимого
для построения склеры.
2.
Перенапряжение
глаз
Развитию миопии
способствуют интенсивные и длительные нагрузки на весьма близком расстоянии,
плохая освещенность рабочей зоны, неправильная посадка при письме и чтении,
длительная работа за компьютером и чрезмерный просмотр телевизионных программ.
Как правило, появление миопии по срокам совпадает с началом обучения в
школе.
До
недавнего времени в российской офтальмологии общепризнанной была трехфакторная
теория патогенеза миопии Э.С. Аветисова, которая основывается на взаимосвязи
анатомического роста длины ПЗО глаза и каждого из факторов: наследственная
обусловленность, зрительная работа на близком расстоянии, ослабленная
аккомодация, ослабленная склера, относительно повышенное внутриглазное
давление. Основные постулаты этой теории актуальны и сегодня. Однако за
последние 10-15 лет в мировой науке произошли существенные изменения в
понимании причин развития миопии. Ниже представлены наиболее признанные из
них:
относительный
периферический гиперметропический дефокус на сетчатке. Еще в 1981 году Millodot
показал, что у гиперметропов на периферии сетчатки (до 30°) отмечается
относительная периферическая миопия по отношению к осевой рефракции, в то время
как у миопов наблюдается относительная периферическая гиперметропия. Похожие
результаты были получены в ряде других исследований.
E. Smith
III провел целый ряд экспериментальных исследований на животных, включая
приматов, в которых показал, что периферическая фокусировка влияет на
аксиальный рост глаза и, если это фокусировка по гиперметропическому типу, то
аксиальный рост глаза ускоряется и наоборот. В ряде работ было доказано влияние
периферической рефракции на прогрессирование миопии у детей. Наблюдаемые
различия в периферической рефракции у аметропов считаются маркером будущего
изменения рефракции. Mutti et al. обнаружили, что дети с миопией обладали
большим относительным периферическим гиперметропическим дефокусом, чем
эмметропы, еще за два года до начала формирования миопии; [5]
более 80%
вариаций нарушения рефракции может быть обусловлено генетическими факторами.
Установлена значимая связь между миопией высокой степени и определенными
генами. Известно, что шанс стать миопом у ребенка, у которого оба родителя
миопы, в 6 раз выше, чем у того, у кого миопией страдает только один родитель
или родители вообще не близоруки ;
увеличенная
задержка аккомодации среди миопов, приводящая к гиперметропическому дефокусу,
может стимулировать удлинение ПЗОглаза и прогрессирование миопии;
уменьшение
объема аккомодации примиопии приводит к ретинальному дефокусу при зрительной
работе на близком расстоянии, способствуя прогрессированию близорукости ;
длительная
и напряженная работа на близком расстоянии способна вызвать прогрессирование
миопии двумя путями: воздействием на точность аккомодации и увеличением
ретинального дефокуса.
гиподинамия
и малое количество времени пребывания на свежем воздухе способствует появлению
миопии у детей ;
процесс
урбанизации. Чаще миопия встречается у жителей густонаселенных городов, чем
сельской местности
Перечисленные
выше причины миопии являются далеко не окончательными. Таким образом, миопия по
праву считается полиэтиологическим заболеванием.
1.2.
Распространенность
миопии
В последнее
время врачи-офтальмологи наблюдают огромный рост среди людей, страдающих
близорукостью. На данный момент в мире насчитывается приблизительно один
миллиард людей подверженных миопии. Причем большая часть этих людей - это
возрастная группа школьников, подростков и студентов. Но и это не все ежегодно
людей страдающих от близорукости становится на 3% больше. Этой болезни
подвержены как мужчины, так и женщины, но почему-то у женщин близорукость
встречается значительно чаще. Не малым фактором в распространении близорукости
стало появление для массового потребления компьютеров и ноутбуков. С
появлениями этих благ цивилизации процент людей с близорукостью возрос.[6]
Частота
миопии в различных местностях России заметно варьирует. По обобщенным данным,
близорукость среди детей школьного возраста колеблется в пределах 2,3—13,8%, а
среди выпускников средних школ—3,5—32,2%. Это указывает на связь близорукости с
природно-географическими условиями. Можно считать установленными два факта.
Распространение миопии увеличивается по мере продвижения с юга на север. Это
связано, видимо, с особенностями светового режима и питания. В городских школах
близорукость, как правило, встречается чаще, чем в сельских. Очевидно, здесь
играет роль меньшая зрительная нагрузка учащихся сельских школ. Помимо того,
сельские школьники больше бывают на свежем воздухе и занимаются физическим
трудом, что способствует закаливанию организма и повышению его сопротивляемости
к неблагоприятным воздействиям окружающей среды.
Миопия
занимает 2-е место по распространённости среди всех болезней глаз среди женщин
детородного возраста. К началу репродуктивного периода жизни уже 25–30%
женского населения России страдают близорукостью, причём 7,4–18,2% из них имеют
миопию высокой степени, нередко приводящую к слабовидению. Миопия — одна из
наиболее частых причин слепоты (14,6%) и инвалидности (12,7%). В структуре
экстрагенитальной патологии у беременных доля миопии составляет 18–19%.
Частота
проведения операции КС по причине глазных болезней достигает 10–30%. В
большинстве случаев причиной оперативного родоразрешения служит отслойка
сетчатки или её угроза.
Наиболее
распространённая причина отслойки сетчатки — периферические
витреохориоретинальные дистрофии (ПВХРД). У женщин фертильного возраста частота
данной патологии составляет 14,6%. ПВХРД развиваются на фоне миопической
болезни, после оперативных вмешательств, лазерной коагуляции. При миопии
частота ПВХРД достигает 40%, центральных хориоретинальных дистрофий — 5–6%.[7]
1.3.
Клинические
проявления миопии
Клиническая
картина миопии
Характерно
понижение остроты зрения вдаль. Зрение улучшается при использовании вогнутых
стекол. Миопия начинает развиваться в раннем школьном возрасте на фоне
нарушений опорно-двигательного аппарата, болезней органов дыхания, носоглотки,
полости рта.
Выделяют
высокую прогрессирующую миопию, при которой вследствие растяжения глаза
возникают патологические изменения в его различных структурах (деструкция
стекловидного тела, центральные, периферические хориоретинальные дистрофии,
стафиломы склеры). Растяжение глаза может осложняться кровоизлиянием в
сетчатку, собственно сосудистую оболочку (хориоидею), стекловидное тело,
истончением, разрывами и отслойкой сетчатки.
Клинические
проявления осложнений миопии
Дистрофические
изменения на глазном дне при
осложненной близорукости могут локализоваться как в его центральных отделах,
так и на периферии. Центральные изменения касаются диска зрительного нерва
(ДЗН) и макулярной области. Изменения ДЗН — это формирование миопического
конуса, наклонное положение диска и супертракция оболочек (рис.1).
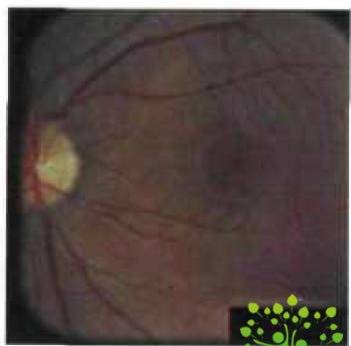
Рис. 1. Глазное дно при неосложненной миопии слабой степени. Мистический
конус у височного края диска зрительного нерва (www.glazmed.ru)
Конус — одно из наиболее часто встречающихся клинических
проявлений миопии. Он формируется в результате ретракции комплекса стекловидной
пластинки (пигментный эпителий — стекловидная пластинка — хориокапиллярис) от
края диска зрительного нерва. В результате возникает концентрическая область, в
которой белая склера хорошо просматривается через прозрачную нейросенсорную
сетчатку. С противоположной стороны диска часто обнаруживается утолщенный край
оболочек, покрывающий часть оптического отверстия и называемый супертракцией.
Наиболее часто конус располагается с височной стороны ДЗН, но может иметь и
любую другую локализацию. По мере прогрессирования миопии размеры конуса
увеличиваются, нередко формируются круговые конусы.
С возрастом у больных с высокой прогрессирующей близорукостью
развивается перипапиллярная атрофия хороидеи с вовлечением в нее края конуса,
который при этом становится неровным. Возникает как бы двойной конус:
внутренний склеральный и наружный хороидальный, что является признаком
активного растяжения склеры, прогрессирования миопии и, возможно, начала
формирования стафиломы. Об этом же свидетельствуют наклонное положение ДЗН (в
сторону формирующейся стафиломы) и супертракция оболочек с противоположной
стороны. У части взрослых пациентов с высокой прогрессирующей близорукостью
развивается частичная атрофия ДЗН, предположительно сосудистого генеза, с
соответствующим его побледнением. Изменяется также ход сосудов ДЗН (в виде
лежачей буквы «Т» или «У») и уменьшается их калибр.[8]
Центральные
хориоретинальные дистрофии (ЦХРД) При миопии — это «сухая» (атрофическая) и
«влажная» (транссудативная) дистрофии лаковые трещины, центральное пигментное
пятно Фукса.
Сухая
форма ЦХРД характеризуется вначале побледнением глазного дна вследствие
частичной утраты пигментного эпителия и хориокапиллярного слоя (рис. 2).
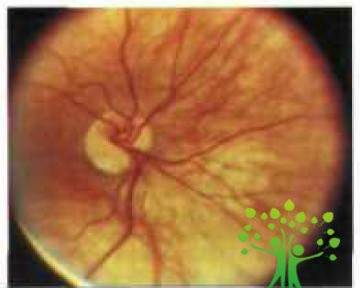
Рис.
2. Диффузная хориоретинальная атрофия заднего полюса(www.glazmed.ru)
Атрофия этих слоев делает видимыми при офтальмоскопии крупные
сосуды хороидеи. Это создает картину так называемого мозаичного глазного дна.
По мере прогрессирования процесса запустевают мелкие, средние и крупные сосуды
хороидеи. Истончение нейросенсорной сетчатки в макулярной зоне, ее атрофия,
особенно при формировании стафиломы, приводят к выпрямлению ретинальных сосудов
и уменьшению или исчезновению желтой окраски макулы. Не редко при
дегенеративной миопии отмечают аномальное распределение хороидальных вен.
Водоворотоподобные вены, хорошо видимые через истонченные ткани, могут пересекать
макулярную зону или окружать ДЗН.[9]
Описанная
картина представляет собой диффузную хориоретинальную атрофию и может
затрагивать весь задний полюс, а также периферию глазного дна в макуле и
парамакулярно, а также вокруг ДЗН вначале могут появляться мелкие окружности
белого цвета очажки, иногда с пигментированными краями: развивается очаговая хориоретинальная
атрофия (рис. 3).
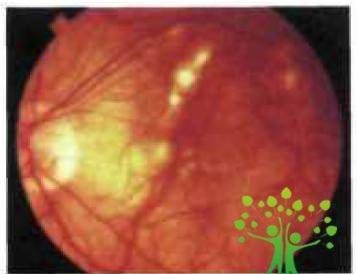
Рис.
3. Очаговая хориоретинальная атрофия(www.glazmed.ru)
С
возрастом и по мере прогрессирования миопии очаги увеличиваются и имеют
тенденцию к слиянию.
Атрофическая,
или «сухая», форма ЦХРД сопровождается постепенным медленным снижением зрения.
Возможен переход «сухой» формы ЦХРД во «влажную»; это, по разным данным,
происходит в 13—60 % случаев.[10]
Транссудативная,
или «влажная», форма ЦХРД при миопии встречается
значительно реже, чем «сухая» однако характеризуется относительно ранним
началом н тяжелым течением и сопровождается резкой внезапной потерей зрения.
Патогенетическую основу этой формы макулодистрофии составляют хориоретинальные
изменения с повреждением мембраны Бруха и в части случаев с развитием
субретинальной неоваскуляризации. Наиболее частой формой транссудатов ной
миопической макулодистрофии является геморрагическая (рис. 4).
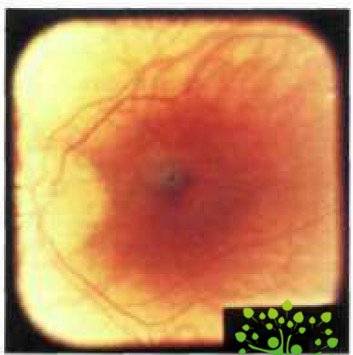
Рис. 4. Геморрагическая
форма центральной хориоритенальной дистрофии: формирующаяся неоваскулярная
мембрана(www.glazmed.ru)
Различают
два основных патогенетических типа кровоизлияний при миопии: связанные с
разрывами стекловидной пластинки (формирование так называемых лаковых трещин —
ЛТ) без неоваскуляризации и связанные с формированием субретинальной
неоваскулярной мембраны.[11]
Кровоизлияния
первого типа могут встречаться у молодых пациентов, а также у детей и
подростков с врожденной или, реже, рано приобретенной миопией и быть одним из
ранних признаков ее осложненного течения. Они имеют вид единичных или
множественных темно-красных округлых пятен с четкими контурами, как правило,
небольшого размера: от точечных до ¼ диаметра диска (ДД). Их
нередко называют монетовидными. Они располагаются в наружных (глубоких) слоях
сетчатки, где аксоны располагаются перпендикулярно поверхности мембраны Бруха.
В этих слоях экстравазация крови имеет дискретную локализацию, поскольку
элементы крови разгорожены окружающими аксонами.[12]
С
помощью флюоресцентной ангиографии показана
возможность локализации кровоизлияний первого типа и в хоровдее. Как правило,
они быстро рассасываются без значительного снижения функции.
Как
уже упоминалось, происхождение этих кровоизлияний связывают с формированием ЛТ
(рис. 5).
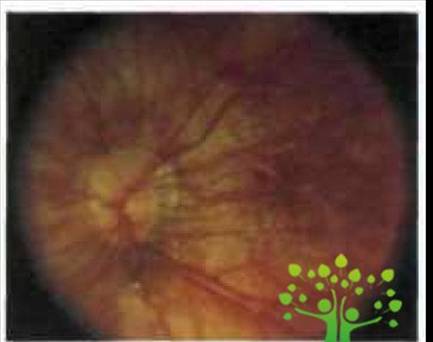
Рис 5.
Миопия, осложненная центральной хориоретинальной дистрофией. «Лаковые» трещины(www.glazmed.ru)
ЛТ
имеют вид желто-белых ломаных линий неравномерною калибра, часто ветвящихся,
звездчатых, пересекающих задний полюс в косом, радиальном или, чаще,
горизонтальном направлении. Большинство ЛТ образуется в макулярной зоне, в
основании стафиломы, некоторые достигают височного перипапиллярного конуса. Они
локализуются в самых глубоких слоях сетчатки. Сосуды хороидеи могут пересекать
ЛТ сзади, ход этих сосудов, по данным ФАГ, не прерывается.
Внутренние
слои сетчатки над ЛТ не повреждены. Происхождение
ЛТ связано с механическим повреждением комплекса пигментный эпителий —
стекловидная пластинка — хориокапиллярис. Впоследствии разрывы замещаются
рубцовой тканью и могут со временем растягиваться в большие атрофические очаги.
Повреждение хориокапилляров при разрыве этого комплекса и является источником
геморрагии. Появление ЛТ может сопровождаться субъективными ощущениями:
вспышками света, метаморфопсиями, положительной скотомой в поле зрения, что
может свидетельствовать о макулярном кровоизлиянии. Даже при центральной
локализации геморрагий прогноз восстановления зрительных функций после их
рассасывания в 80—90 % случаев благоприятный. Однако в целом при ЛТ
прогноз следует делать осторожно ввиду их нередкого сочетания с субретинальной
неоваскуляризацией и очаговыми атрофическими поражениями, постепенно
вовлекающими область макулы. ЛТ и монетовидные кровоизлияния чаще встречаются в
глазах с высокой миопией и ПЗО > 28,0 мм, однако отмечены и
в 4,3 % глаз с ПЗО > 26,5 мм.
Кровоизлияния
второго типа связаны с формированием неоваскулярной мембраны — НВМ (рис. 4).
Трещины в мембране Бруха могут сопровождаться врастанием новообразованных
сосудов из хориокапиллярного слоя через дефект стекловидной пластинки в
субретинальное пространство. Источником геморрагий в этом случае являются
несостоятельные порожные новообразованные сосуды.[13]
Кровоизлияния
могут располагаться субинтра или преретинально, имеют неправильную форму в виде
пятен, полос, полуколец с не всегда четкими границами и большие размеры
(до 1,5 ДЦ), могут сопровождаться перифокальным отеком. По мере
рассасывания геморрагии становится виден проминирующий очаг сероаспвдного или
зеленоватого цвета, нередко с участками гиперпигментации и отека сетчатки.
Клинически появление НВМ часто сопровождается метаморфопсиями, а затем резким
снижением зрения и положительной скотомой в поле зрения. Ведущими
офтальмоскопическими проявлениями являются серозная и/или геморрагическая
отслойка нейроэпителия и/или пигментного эпителия.
Миопия
является второй по частоте причиной хоровдальной неоваскуляризации (первая —
это возрастная макулодистрофия).
Неоваскулярная
мембрана может располагаться либо под сенсорной сетчаткой
(субретинальная мембрана), либо под пигментным эпителием (так называемая
субпигментная, или хороидальная НВМ). Последнюю ввиду ее скрытого расположения
за пигментным эпителием, затрудняющею не только офтальмоскопическую, но и
флюоресцентно-антиографическую диагностику , называют скрытой или оккультной.
Только ангиография с индоцианиновым зеленым (ICG) на ранних фазах исследования
позволяет визуализировать такие мембраны. Отмечено развитие комбинированных НВМ
с субретинальны- ми и субпигментными компонентами. Типичным для хо- ровдальных
НВМ является развитие субпигментных геморрагии1, которые выглядят очень темными
и могут быть приняты за увеальную меланому.
Факторами,
способствующими неоваскуляризации при миопии, являются гипоксия сетчатки,
развивающаяся вследствие нарушения микроциркуляции, и трещины в мембране Бруха,
возникающие из-за деформации оболочек глаза при растяжении склеры.
Гистологическое исследование НВМ у детей показало их идентичность с мембранами
при возрастной макулодистрофии, что позволило считать хороидальную
неоваскуляризацию стереотипным неспецифическим ответом на специфический стимул.
Таким
стимулом может быть окислительный стресс, затрагивающий макулярный пигментный
эпителий.
Отличительными
признаками НВМ при миопии являются ее
локализация вблизи фовеолы, относительно небольшие размеры (около ½ ДД),
быстрое рубцевание с отложением пигмента в виде кольца и образованием
перифокального атрофического хориоретинального очага.
Меньшую
активность процесса и более высокий процент спонтанного рубцевания НВМ при
миопии связывают с атрофическими изменениями хориокапиллярного слоя,
являющегося источником роста новообразованных сосудов. Этим же объясняется и
редкое появление неоваскуляризации в глазах с JIT и монетовидными
кровоизлияниями при чрезмерном удлинении глазного яблока (ПЗО > 28,0 мм).
При
завершении обратного развития НВМ на ее месте формируется пигментиронанный
фиброваскулярный очаг: пятно Ферстера-Фукса (рис. 6).[14]
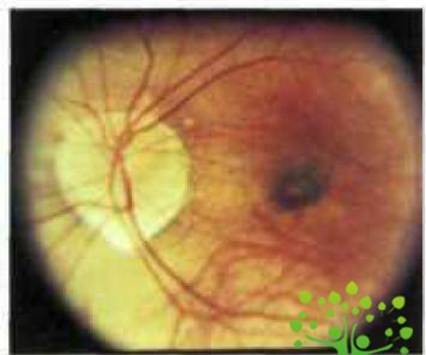
Рис.
6. Исход формирования неоваскулярной мембраны. Пигментированный
фиброваскулярный очаг – пятно Ферстера – Фукса. (www.glazmed.ru)
Однако
НВМ склонны к рецидивирующему течению, увеличиваясь по площади, рудцуясь с
одной стороны и продолжая создавать гемморагии с другой. Отмечено, что у
больных с пятном Ферстера-Фукса наиболее часто выявляется врожденная или рано
приобретенная миопия.
В
наиболее тяжелых случаях осложненной миопии формируется задняя стафилома. Так
называют истинное выпячивание (экстазия) склеры в заднем отделе глазного
яблока, сопровождающееся типичными офтальмоскопическими признаками. В
зависимости от локализации B.J. Curtin (1985) различал заднеполюсную,
макулярную, перипапиллярную, назальную, нижнюю стафиломы), а также от стадии
развития она может варьировать по площади и глубине, иметь более или менее
четкие и острые края, через которые перегибаются сосуды сетчатки. В зоне
эктазии наблюдаются грубые хориоретинальные изменения, представляющие собой
различные комбинации перечисленных выше и в наиболее тяжелых случаях
соответствующие описанию IV—V стадии изменений глазного дна по Аветисову— Флику
обширные атрофические очаги, сливающиеся между собой, со скоплением пигмента в
виде глыбок и сохранением ткани сетчатки в виде редких островков. Края
стафиломы нередко также вовлекаются в атрофический процесс (рис. 7).
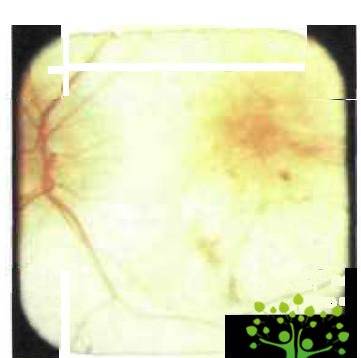
Рис.
7. Далеко зашедшая хориоретинальная атрофия при осложненной миопии(www.glazmed.ru)
Не
менее важными в клинической картине осложненной миопии являют- иферические
витреохориоретиие дистрофии (ПВХРД). Важность ВХРД определяется их ролью в
возникновении дистрофической от- сетчатки. Риск возникновения отслойки сетчатки
в глазах с миопией, растянутых как в аксиальном, так и во фронтальном,
вертикальном и косых направлениях, увеличивается из-за нескольких факторов:
развития задней отслойки стекловидного тела, периферических хориоретинальных
дистрофий и витреоретинальной тракции.[15]
В
образовании ПВХРД принимают участие
3 анатомических субстрата: стекловидное тело, хороидея и сетчатка, что и нашло
отражение в их названии. Согласно наиболее принятой в нашей стране
классификации Е.О. Саксоновой и соавт. (1979), выделяют следующие виды
ПВХРД:
1.
Экваториальные:
2.
а)
решетчатая;
3.
б)
изолированные разрывы сетчатки;
в) патологическая гиперпигментация.
4.
Параоральные:
а) кистевидная;
б) ретиношизис;
в) хориоретинальная атрофия.
5.
Смешанные
формы.
Решетчатая
дистрофия является наиболее важной из
всех форм ПВХРД из-за ее склонности к формированию разрывов и повышенного риска
возникновения отслойки сетчатки. Это резко очерченная, циркулярно
ориентированная веретенообразная зона, расположенная на экваторе или несколько
кпереди от него, как правило, более или менее пигментированная (рис. 8).

Рис.
8. Решетчатая дистрофия (www.glazmed.ru)
Классическую
картину решетки или палисада
создают белые переплетающиеся линии, пересекающие область поражения и
представляющие собой облитерированные ретинальные сосуды. Однако этот признак
не является обязательным для постановки диагноза и отсутствует на ранних
стадиях процесса.[16]
В
пораженной зоне имеются истончение сетчатки (ранний признак дисрофии) и
разжижение и отслойка прилежащих отделов стекловидного тела. По краям
дистрофической зоны располагаются блестящие бело-желтые крапинки —
формирующиеся витреоретинальные сращения. В дальнейшем внутри пораженной
области развиваются атрофические разрывы сетчатки, по краям — тракционные.
Отмечено, что последние чаще приводят к развитию отслойки сетчатки, однако
первые чаще вызывают ее у молодых пациентов с миопией высокой степени.
В 34—76
% случаев решетчатая дистрофия встречается на обоих глазах. Чаше всего она
локализуется в височных квадрантах (особенно верхнеенаружном), а также в
меридианах12 и 6 ч. Отмечено, что в 70—80 % случаев
решетчатая дистрофия обнаруживается в меридианах от 11 до 1 ч
и от 5 до 7 ч. Патологические изменения при решетчатой
дистрофии могут прогрессировать, что проявляется увеличением площади поражения,
формированием новых разрывов и возникновением новых дистрофических зон. Такое
прогрессирующее течение, по разным данным, отмечается в 12,5—36 % случаев.[17]
Разрывы
сетчатки (как изолированные, так и связанные с решетчатой
дистрофией) по механизму развития разделяют на тракционные и атрофические.
Первые возникают в результате витреоретинальной тракции и по форме бывают
клапанными, линейными (незавершенный клапан) или с крышечкой. Вторые образуются
в результате трофических изменений в сетчатке и имеют округлую дырчатую форму.
По клиническим признакам разрывы разделяют на бессимптомные и симптоматические.
В последнем случае больные отмечают фотопсии, являющиеся признаками
витреоретинальной тракции, и плавающие помутнения, которые могут появиться внезапно
вследствие кровоизлияния в стекловидное тело из сосуда сетчатки, поврежденного
при формировании тракциоиного разрыва. Наличие витреоретинальной тракции
(нередко вследствие остро развившейся задней отслойки стекловидного тела)
объясняет более высокую частоту возникновения отслойки сетчатки при
симптоматических разрывах. У детей и подростков разрывы выявляются достаточно
часто: В 6,4—25 % случаев в зависимости от контингента обследуемых.[18]
Патологическая
гяперпигметпацая может быть выражена по-разному: от легкого диффузного
потемнения или пигментных глыбок разной величины и формы до наличия больших
пигментированных наложений, которые могут сливаться в широкую полосу между
экватором и зубчатой линией. Процесс может сочетаться с витреоретинальной
тракдией, которая проявляется сероватым налетом на поверхности пигментированных
очагов и может явиться причиной формирования тракционных разрывов (по некоторым
данным, почти в 32 % случаев).
Возникновение
указанной формы ПВХРД объясняют
пролиферацией пигментного эпителия сетчатки. Одни авторы считают причиной этого
биохимические изменения и витреоретинальную тракцию, другие — аномалии развития
пигментного эпителия.
Кистевидная
дистрофия встречается почти у всех пациентов с миопией старше 8 лет, а в глазах
пожилых людей считается закономерным явлением. Однако она может приводить к
формированию атрофических дырчатых разрывов.
Периферический
дегенеративный ретиношизис— патологический
процесс, в основе которого лежит расслоение сетчатки. В I стадии по крайней
периферии глазного дна, чаще всего в нижненаружном квадранте, появляется резко
отграниченный участок непрозрачной сетчатки сероватого цвета, иногда слегка
приподнятый. Во II стадии ретиношизис распространяется как к центру, так и по
окружности, нередко занимая в виде пояса всю периферическую часть сетчатки. На
поверхности пораженной зоны нередко наблюдаются блестящие желтоватые крапинки.
(В отличие от картины решетчатой дистрофии они более крупные и расположены
хаотично на большой площади.) В III стадии выявляются большие пузыревидные
возвышения сетчатки (буллезный ретиношизис), появляются разрывы в его стенках,
как правило, сначала во внутренней, с последующим развитием в части случаев
отслойки сетчатки.
Хориоретинальная
атрофия типа «булыжной мостовой» чаще
встречается в возрасте старше 40 лет и в типичном виде представляет
собой округлые желто-белые очаги, расположенные на 1—2 ДД кзади от
зубчатой линии, размером от 0,1 до 1,0ДД. Они могут рас -
полагаться поодиночке или группами и имеют тенденцию к слиянию в сплошную полосу
с фестончатыми краями, разделенную разным количеством пигмента.
Хороидальные
сосуды часто пересекают область дистрофии сзади. Причиной развития этой
дистрофии являются сосудистые изменения, приводящие к дегенерации
хориоретинального комплекса. Изменений стекловидного тела, связанных с этой
дистрофией, в отличие от всех прочих не отмечено.
Считается,
что эта форма ПВХРД не предрасполагает к развитию отслойки сетчатки и даже
может выполнять роль барьера при ее возникновении (за счет отложения пигмента,
укрепляющего связь сетчатки с хоровдеей). Если отслойка все же захватывает
область «булыжной мостовой», то бывшие атрофические очаги из-за резкого
истончения сетчатки выглядят на фоне отслоенной сетчатки как ярко-красные
фокусы (псевдоразрывы).
Э.С.
Аветисов и Л II. Флик в 1974 г. предложили классификацию центральных
хориоретинальных изменений при близорукости. В I стадии отмечается только
небольшой конус у диска зрительного нерва. Во II стадии конус увеличивается и
исчезают ареолярные рефлексы в макуле без признаков дистрофических изменений.
Стадии III—V отражают нарастающую центральную хориоретинальную дистрофию от
мелких дефектов пигментного эпителия до развития стафиломы и формирования
обширных атрофических и пигментных очагов.
В
начале развития близорукости у детей глазное дно обычно соответствует I стадии,
реже — II. Однако дистрофические изменения глазного дна в части случаев
встречаются уже в детском возрасте, особенно при врожденной и ранопри
обретенной близорукости.
Врожденная
близорукость — особая форма, которая формируется в период внутриутробного
развития плода.
1.4.
Диагностика
Для
постановки диагноза потребуются следующие исследования:
- визометрия
(определение остроты зрения с коррекцией),
- периметрия
(при осложненной миопии может изменяться),
- скиаскопия
(при помощи непрямого офтальмоскопа врач исследует движение тени в области
зрачка и определяет рефракцию),
-
рефрактометрия (после расширения зрачка можно определить истинную рефракцию
глаза),
-
тонометрия-измерение внутриглазного давления для исключения глаукомы,
-
офтальмоскопия и осмотр глазного дна с линзой Гольдмана (пятно Фукса,
миопический конус, может быть стафилома-выпячивание склеры, возможны
кровоизлияния, дистрофия сетчатки),[19]
- УЗИ глаза и
определение передне-заднего отрезка (в норме около 24 мм).
При
объективном исследовании определяют снижение остроты зрения, которая
коррегируется рассеивающими линзами, увеличение передне-заднего отрезка глаза,
на глазном дне возможно образование пятна Фукса (при высокой близорукости
пигментный очаг в области желтого пятна) вследствие повышенной ломкости
сосудов, миопического конуса или стафиломы из-за перерастяжения склеры,
геморрагии.
1.5.
Коррекция
и лечение миопии
Существует несколько
видов коррекции и лечения миопии:
- консервативное
- очковая и контактная
коррекция
- хирургическое
- лазерное
Медикаментозное
лечение миопии
Курс медикаментозного
лечения рекомендовано проходить всем больным с близорукостью 1-2 раза в год для
предотвращения прогрессирования миопии. Назначают общий щадящий режим, витамины
(С, группы В), для снятия спазма аккомодации мидриатики (ирифрин, мезатон
по1 к. на ночь в течение месяца, препараты кальция (например, хлорид кальция
внутривенно), тканевая терапия (ФИБС, стекловидное тело, алоэ внутримышечно),
препараты, улучшающие мозговое кровообращение (пирацетам, пентоксифиллин
внутрь). Физиотерапевтическое лечение помогает притормозить развитие
заболевания (магнитотерапия, лазерная терапия, массаж воротниковой зоны).
Очковая
и контактная коррекция близорукости
Показана очковая или
контактная коррекция тому или иному пациенту, зависит от желания больного и
рекомендаций врача. Силу линз подбирают таким образом, чтобы переносимая
диоптрийность была слабее рефракции. Много людей предпочитает носить очки. Но в
них не всегда комфортно (спадают, запотевают стекла, загрязняются). В отличие
от них, контактные линзы имеют преимущество в отношении качества жизни, но
имеют много противопоказаний, среди которых воспалительные заболевания глаза,
непереносимость, аллергия. При неправильном использовании вызывают осложнения,
например, кератит.[20]
Относительно недавно
появились ортокератологические линзы, которые одеваются на ночь, и 100%
зрение обеспечено до 24 часов. Показаны с 6-летнего возраста при миопии слабой
и средней степени. Они не вызывают аллергических реакций и кислородного
голодания роговицы. Эффект такой же, как от лазерной хирургии, но
временный.
При лечении
близорукости используют ортоптическое, например тренировка цилиарной мышцы при
помощи отрицательных линз, и аппаратное лечение, направленное на увеличение
резервов аккомодации и стимуляцию зрительного нерва. Особенно показано при
амблиопии. Виды аппаратного лечения: аккомодотренер, цветоимпульсное лечение,
лазерстимуляция и др.[21]
Хирургической
лечение близорукости
Хирургической лечение
показано при прогрессирующей миопии, чтобы остановить её развитие.
Склеропластика проводится, если увеличивается размер склеры более чем на 1 мм в
год. При высокой близорукости применяют удаление хрусталика с его заменой
интраокулярной линзой нужной преломляющей силы. Возможна термокоагуляция
роговицы-производятся насечки (микроожоги) в определенных меридианах.
Лазерная
коррекция зрения
В последние годы
распространенной становится рефракционная хирургия, или лазерная коррекция
зрения.
Показания:
- миопия до -12 дптр
- миопический
астигматизм до 10 дптр
- дальнозоркость до +8
дптр
- гиперметропический
астигматизм до 8 дптр
- профессиональные
(профессии, при которых нельзя использовать очки или контактные линзы –
летчики, спортсмены)
- медицинские (анизометропия,
нарушения бинокулярного зрения)
- лечебные (помутнения
роговицы, дистрофии)
Противопоказания:
- возраст до 18 лет
- прогрессирование
миопии
- единственный глаз
- тонкая роговица
(менее 450 мкм)
- глаукома
- катаракта
- кератоконус
- воспалительные
заболевания глаз (острые и хронические)
- общие заболевания
(сахарный диабет, аутоиммунные и системные заболевания)
Фоторефракционная
кератэктомия (ФРК) - первая методика лазерного лечения миопии. При этом с
роговицы ножом удаляют эпителий, далее испаряют с помощью лазера определенный
объем ткани и надевают контактные линзы. После операции возможно развитие
неправильного роговичного астигматизма, т.к. эпителий неровный.
LASEK-лазерный
эпителиальный кератомилёз - эпителий обрабатывают спиртом и отделяют. После
выпаривания его возвращают на место (помогает заживлению и уменьшает
болезненные ощущения). Одевают линзы.
LASIK (лазерный
кератомилез insitu) - с помощью микрокератома формируют
эпителиально-стромальный лоскут роговицы на ножке, который откидывается,
производится абляция эпителия и возвращают его на место. Не нужно
использование контактных линз. Противопоказание – тонкая роговица.
Разновидность-epiLASIK, когда формируется эпителиальный лоскут.
Самый современный и
быстрый метод – Фемто - или ИнтраLASIK. При этом лоскут формируется
посредством фемтосекундного лазера, а абляция с помощью эксимерного излучения.
Наименее травматичен, более физиологичный метод, мало побочных эффектов.
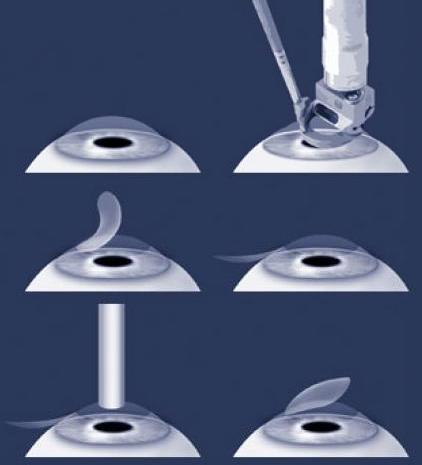
Рис. 9. Лазерная
коррекция зрения(www.glazmed.ru)
Процент осложнений
небольшой и все состояния быстро компенсируются.
Побочные эффекты
лазерной хирургии:
- нереалистичные
ожидания, т.е. пациент сначала не может привыкнуть к нормальному зрению,
- гипер -,
гипокоррекция,
- роговичный
астигматизм,
- синдром сухого глаза
у 1 из 5 человек,
- кератиты,
конъюнктивиты.[22]
1.6.
Очковая
и контактная коррекция
1.6.1. Очковая коррекция
Самый простой, дешевый и безопасный
способ лечения (коррекции) близорукости – очки. В них используются вогнутые
рассеивающие (минусовые) очковые стекла. Они преломляют световые лучи таким
образом, что фокус наблюдаемого объекта ложится непосредственно на сетчатку. В
результате чего, рассматриваемый объект становится четким.
Без коррекции лучи света фокусируются
перед сетчаткой и удаленные объекты выглядят расплывчатыми.
Рецептурные очковые
линзы являются
основной частью очков. Они позволяют исправить рефракционные нарушения, такие
как близорукость (миопия), дальнозоркостью (гиперметропия) , астигматизм.
Несмотря на то, отпускаемые по рецепту очковые линзы используются и производятся
в течение длительного времени, их развитие не стоит на месте. Крупнейшие
мировые производители придумывают что-то новое, тем самым улучшая их. Цель
состоит в том , чтобы получить наиболее ясное и комфортное зрение.
Рецептурные очковые
линзы изготавливаются
из различного материала и им придаются различные оптические эффекты. По
оптическому эффекту очковые линзы разделяют на монофокальные , бифокальные,
трифокальные и мультифокальные. С точки зрения материала, есть несколько типов
линз. Наиболее известные стеклянные линзы, которые характеризуются своими
хорошими оптическими свойствами. Пластиковые очковые линзы — в настоящее время
наиболее используемые линзы. Поликарбонатные линзы используются для спортивных
очков. Менее известными являются очковые линзы, изготовленные из Trivex
материала – э то прочный материал с отличными оптическими свойствами. Однако,
он не может быть использован при изготовлении линз с большими диоптриями.
Виды
очковых линз
Монофокальные
очковые линзы
Под
монофокальными очковыми линзами мы понимаем все сферические линзы,
цилиндрические линзы и линзы с асферической поверхности
Сферические
линзы — являются наиболее часто
используемый тип очковых линз. Они могут быть двояковыпуклыми (положительные)
для коррекции дальнозоркости и двояковогнутыми (отрицательные) для коррекции
близорукости.
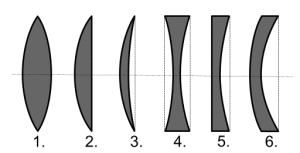
Рис. 10. Виды очковых линз(www.glazmed.ru)
Цилиндрические
линзы — используются для
коррекции астигматизма. То, как они преломляют световые лучи, отличается от
сферических линз, за счет неравномерного изгиба поверхности.
Рис. 11. Цилиндрические линзы(www.glazmed.ru)
Асферические
линзы – является линза с
переменным радиусом кривизны. Это позволяет изготавливать тонкую и легкую
линзу, которая имеет очень хорошее отображение на периферии.
Рис. 12. Асферические линзы(www.glazmed.ru)
При близорукости первой степени (до -3 диоптрий) очки часто не
прописывают, если пациент не испытывает дискомфорт. Небольшая степень этой
патологии существенно не влияет на качество зрения. Однако опасность состоит в
возможности прогрессирования заболевания.
Если требуются очки, назначают такие,
которые обеспечивают полную коррекцию миопии. То есть обеспечивают 100% зрение.
Их используют только по необходимости – для дали. Работу на близком расстоянии
от глаз человек выполняет без очков.
Если пациент страдает от миопии средней степени (от -3 до -6 диоптрий), ему назначают
очки для постоянного ношения. Так как при таких показателях человек плохо видит
не только удаленные предметы, но уже и расположенные ближе к глазам. Без очков
в такой ситуации не обойтись.
Для работы разного рода на близком
расстоянии часто назначают вторую пару очков (для близи) или же прописывают
бифокальные очки. Верхняя половина стекол таких очков предназначена для
коррекции зрения вдаль. Нижняя половина улучшает зрение вблизи. При этом нижняя
половина стекол слабее верхней на несколько диоптрий.
В случае высокой степени этой патологии (более -6
диоптрий) назначаются очки для постоянного ношения.
При значительном числе диоптрий наблюдается непереносимость
полной коррекции. Поэтому окулист прописывает коррекцию по переносимости.
То есть обеспечивают не 100% зрение, а такое, с которым пациенту будет
комфортно.
Если очки назначаются в детском и
юношеском возрасте, они обычно хорошо переносятся. В этот период можно
использовать линзы, полностью корригирующие близорукость. В то время как
взрослым пациентам значительно сложнее привыкнуть к очкам. Им назначают более
слабые стекла, так как полна коррекция миопии будет вызывать переутомление
глаз.
Сложности с привыканием к очкам
возникают при сочетании близорукости и астигматизма, коррекции анизометропии (разной оптической силы глаз).
Кроме того, проблемой при ношении
очков является то обстоятельство, что они искажают изображение. Предметы в них
кажутся меньше, чем они есть в реальности.
Очковые стекла и оправы
Стекла для коррекции миопии
имеют ряд особенностей. Это надо помнить при выборе очков.
¾
Линзы более
тонкие в центре и утолщаются к краям.
¾
Минеральное
стекло является традиционным материалом для изготовления очковых линз. Однако
они имеют ряд недостатков, в частности их значительный вес.
¾
Сегодня
большинство линз для очков при близорукости изготавливаются из разных видов
пластика. Они легче, обладают высокой ударопрочностью, устойчивы к царапинам.
Существуют различные виды пластиковых линз. Они могут быть поликарбонатные,
высокоиндексные, асферические, фотохромные и другие.
¾
Поликарбонатные
линзы легкие, прочные, устойчивы к ударам и царапинам. Они имеют высокий
показатель преломления. Являются хорошим выбором для детей и близоруких людей,
занимающихся спортом.
Оправы для очков при миопии бывают
трех видов: металлические, пластиковые и очки без оправы.
Наиболее подходящий тип оправы
зависит от величины близорукости. В рецепте на очки специалист указывает
количество диоптрий, которыми определяется величина этой патологии. Чем больше
число, тем сильнее близорукость и тем толще будут края линзы.
Пластиковые оправы более широкие. Они
подходят для тяжелых степеней близорукости (выше -6 диоптрий). Такая оправа
закрывает толстые края линз и плотно обжимает их по периметру.
Металлические оправы больше подходят
для очков при легкой или умеренной степени близорукости, когда края линз более
тонкие.
Очки без оправы возможно использовать
при легкой степени близорукости. Края стекол в таком случае тоньше, но они
будут более заметны, чем в металлической или пластиковой оправе. В таких очках
не используют линзы из минерального стекла, так как так как этот материал имеет
большой удельный вес.
Симптомы того, что очки подобраны не
правильно
Размытое изображение является главным
признаком того, что очки подобраны не правильно. Пациент может не испытывать
дискомфорт, если разница между прописанными линзами и необходимыми
незначительна.
Однако большая разница может быть
причиной напряжения глаз и вызванной этим головной боли, головокружения,
тошноты.
В некоторых случаях эти явления могут
возникать в период адаптации к новым очкам. Если очки для коррекции миопии
прописываются впервые, наблюдаемые предметы кажутся меньше и дальше, чем они
есть на самом деле. К этому эффекту необходимо привыкнуть. Он может вызывать
некоторую дезориентацию в пространстве.
Если по истечении 7-10 дней головные боли, помутнение зрения
не прекратятся, необходимо определить, что же является причиной этого.
Требуется ли вам больше времени для привыкания к очкам, очки подобраны неверно
или же стекла неправильно установлены в оправу.
Если окулист подтвердит, что
параметры требуемых линз определены верно, следует обратиться в салон оптики,
изготовивший очки. Вероятно, необходимо подкорректировать положение линз в
оправе.
Неверно подобранные очки могут
вызывать постоянное утомление глаз. В долгосрочной перспективе могут
способствовать прогрессированию близорукости.
1.6.2.
Контактная
коррекция миопии
Близорукость
(миопия) является самой частой причиной ношения контактных линз для коррекции
зрения. Качество зрения в контактных линзах при близорукости существенно выше
чем в очках из-за ряда различий между ними. Основное отличие зрения в
контактных линзах при близорукости(миопии) в отличие от очков состоит в
отсутствии так называемого вертексного расстояния (т.е. расстояния между линзой
и глазом), которое составляет для очков около 12 мм. Из этой причины вытекает
ряд существенных последствий.
Во-первых, размер
изображения на сетчатке при использовании контактных линз, в отличие от очков,
близок к нормальному(а в очковых линзах он уменьшается) , что делает зрение
комфортным и делает возможным применение контактных линз при большой разнице в
оптической силе обоих глаз. Во-вторых, отличается от очковых линз требуемая для
достижения оптической коррекции зрения сила контактной линзы. Она меньше при
использовании минусовых линз (при близорукости) и больше при использовании
плюсовых линз (при дальнозоркости). Причем эта разница увеличивается с
увеличением абсолютной величины линз. В-третьих, одним из преимуществ коррекции
контактными линзами является отсутствие ограничения поля зрения из-за очковой
оправы. Для контактной коррекции зрения при близорукости (миопии) пригодны
практически все мягкие контактные линзы ,как бесцветные так и цветные. При сочетании близорукости (миопии) и
астигматизма применяют торические мягкие контактные линзы или жёсткие линзы.
Особо чёткое зрение можно получить используя мягкие контактные линзы с
асферическим дизайном. Для профилактики катаракты и болезней сетчатки, которые
могут сопровождать близорукость могут применяться мягкие контактные линзы с
ультрафиолетовым блоком.
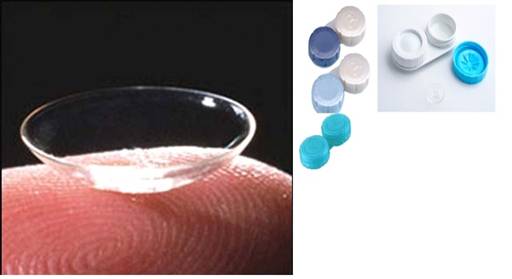
Рис.13. Контактные линзы и контейнеры для их хранения(www.glazmed.ru)
Оптическая
сила контактных линз для коррекции близорукости(миопии) не ограничена. Серийно
выпускаются плановосменяемые контактные линзы до линзы до -12D, традиционные
линзыНО 4а также контактные линзыOMNIFLEX до 20 D
включительно,индивидуально могут изготавливаться и более 20d Целесообразно
применение контактных линз высокой кислородопроницаемости. Ряд исследований
показал, что контактные линзы способствуют остановке роста близорукости
(миопии).
При высокой
близорукости (миопии) сочетающейся с периферической дистрофией сетчатки
возникают опасения спровоцировать отслойку сетчатки манипуляциями связанными с
одеванием контактных линз. Достоверных подтверждений таких опасений нет, однако
осторожность в данном случае не будет лишней, кроме того, необходимо наблюдение
врача и при необходимости лазерная коагуляция сетчатки (не путайте с лазерными
операциями по поводу самой близорукости)
Новым
направлением является ортокератология- с помощью газопроницаемых контактных
линз. специальной формы ,надеваемых на время ночного сна , можно без контактных
линз иметь хорошее зрение днём
1.7.
Профилактика
миопии
Условия
учебной работы
В
предупреждении близорукости большую роль играет свет, особенно в утренние часы,
когда на организм оказывают интенсивное воздействие ультрафиолетовые лучи. При
ультрафиолетовом “голодании” происходит нарушение фосфорно-кальциевого обмена,
снижается работоспособность аппарата аккомодации. Под влиянием ультрафиолетовых
лучей провитамин Б, находящийся в коже, переходит из недеятельного состояния в
активное, способствуя тем самым правильному усвоению солей кальция и фосфора.
Необходимо как можно больше бывать на воздухе в период наиболее интенсивного
действия ультрафиолетовой радиации (с 10 до 16 ч) не только во время каникул,
но и в учебные, в воскресные дни желательно для прогулок отводить именно эти
часы. Не зря врачи советуют после занятий в школе 1—2 ч гулять на улице. Это
важно не только для восстановления работоспособности всего организма, но и для
отдыха глаз. В северных районах для общего укрепления организма школьников
часто используют искусственное ультрафиолетовое облучение, включенное в систему
искусственного освещения, при этом значительно улучшается и состояние
аккомодационного аппарата.[23]
Большое
значение для хорошего зрения имеет правильное питание, включающее достаточное
количество витаминов, особенно О и А. Витамин В содержится в таких продуктах,
как печень, сельдь, желток яиц, сливочное масло.
Витамин
А является компонентом зрительного пурпура (родопсин), который входит в состав
палочек и обеспечивает сумеречное зрение, участвует в биохимических процессах
глаза. При его недостатке замедляется рост организма, нарушается острота
зрения, повышается заболеваемость верхних дыхательных путей, кожа лица и рук
теряет эластичность, становится шершавой, легко подвергается воспалительным
процессам. Витамин А содержится в сливочном масле, молоке, сельди, яичном
желтке, печени. Он может также образовываться в организме из провитамина А —
каротина, который входит в состав растительных продуктов (морковь, томат,
хурма, шиповник, салат и др.).
Организация
рабочего места в школе и дома
Каждый
школьник должен иметь правильно организованное место для занятий: письменный
стол, стул, книжный шкаф или полку дома и подходящую его росту парту в классе.
Необходимо
создать такие условия, которые не заставляли бы орган зрения перенапрягаться. К
ним относятся прежде всего достаточная освещенность рабочего места как днем,
так и в вечернее время; соответствие мебели (стол, парта) росту школьника;
чередование зрительной работы с отдыхом для глаз.
Освещение
Врачами
гигиенистами доказано, что все зрительные функции (острота зрения, контрастная
чувствительность и др.) резко снижаются в условиях плохой освещенности.
Наиболее благоприятной для работы зрительного анализатора является естественная
освещенность в пределах от 800 до 1200 лк (люкс — единица измерения
освещенности). Основные гигиенические требования, предъявляемые к освещению,
включают достаточность и равномерность освещения, отсутствие резких теней и
блеска на рабочей поверхности. В солнечные дни избы ток солнечных лучей создает
на рабочем месте солнечные блики, слепит глаза и этим мешает работе. Для защиты
от прямых солнечных лучей можно пользоваться легкими светлыми шторами или
жалюзи. В осенне-зимний период как правило, естественного света не хватает, так
как домашние уроки выполняются после 16 ч. В пасмурные дни, ранние утренние и
вечерние часы для обеспечения оптимальной освещенности на рабочем месте
необходимо включать искусственное освещение.
Искусственными
источниками света могут служить лампы накаливания и люминесцентные лампы.
Согласно утвержденным нормам освещенность рабочих поверхностей лампами
накаливания не должна быть меньше 150 лк, люминесцентными лампами — 300 лк.[24]
На
освещенность помещения влияет чистота оконных стекол. Немытые стекла поглощают
20% световых лучей. К концу зимы, когда на окнах накапливается особенно много
пыли, грязи, эта цифра достигает 50%.Освещенность комнаты снижается на 10—40%,
если на подоконниках стоят высокие цветы или окна занавешены тюлевыми
занавесями. Окно, возле которого стоит рабочий стол, лучше не загромождать
цветами. Их можно расположить вблизи окна на полочках. На уровень освещенности
помещения влияют степень отражения света от потолка, стен, пола, окраска
мебели. Светлые тона повышают освещенность, например белый цвет отражает до 90%
световых лучей, желтый — около 80%, голубой — 70%, зеленый — 60%, темно-зеленый
— 22%. Поверхность, окрашенная в черный цвет, поглощает почти все лучи. Как
правило, стены жилых помещений мало отражают света, так как завешены коврами,
уставлены мебелью, чаще темно-коричневого цвета и т. д. Именно поэтому
письменный или рабочий стол лучше всего поставить у окна, чтобы свет падал или
прямо на стол, или слева (если стол стоит торцом к окну), иначе на тетрадь
будет падать тень от правой руки, она окажется затемненной. Если вы пользуетесь
секретером, то его также надо разместить так, чтобы свет падал слева на рабочую
поверхность стола.
При
искусственном освещении настольная лампа должна находиться слева и быть
обязательно прикрытой абажуром, чтобы прямые лучи света не попадали в глаза.
Мощность лампы рекомендуется в пределах от 60 до 80 ватт, при этом не
исключается общее освещение в комнате. Оно необходимо для того, чтобы не
создавался резкий переход при переводе взора с освещенной тетради или книги к
темноте комнаты. Резкий контраст быстро утомляет — появляются чувство
напряжения и рези в глазах. Если в таких условиях работать подолгу изо дня в
день, то возникает постоянный спазм аккомодационной мышцы, т. е. создаются
предпосылки для развития близорукости.
Чрезмерно
яркий свет, а тем более свет лампы без абажура ослепляет, вызывает резкое
напряжение и утомление зрения. Поэтому освещенность от настольных ламп должна
быть 150 лк.
.
Итак, освещение рабочего места должно быть достаточным по уровню, мягким, без
резких бликов и теней, ровным, приятным для глаз. Ярко-красные прозрачные
абажуры быстрее утомляют глаза, чем матовые, зеленого или желтого цвета.
Роль
физических упражнений
При
чтении, письме, рисовании, конструировании, выполнении столярных и слесарных
работ, помимо достаточной освещенности, соответствия мебели росту, правильной
посадки за столом, очень важно соблюдать чередование этого вида деятельности с
активным отдыхом, т. е. переключением на физические упражнения. Упражнения
следует проводить через каждый час напряженной зрительной работы в течение 10—15
мин, лучше на свежем воздухе вне зависимости от времени года и погоды.
Физическая нагрузка улучшает вентиляцию легких, кровоснабжение сердечной мышцы,
вовлекает в динамическую работу различные группы мышц, уставшие от статической
(сохранение неподвижности) позы, и в то же время расслабляются мышцы глаз,
особенно при взгляде вдаль. Если выбежать на улицу на 10— 15 мин не удается, то
при открытой форточке, фрамуге можно сделать несколько физических упражнений,
постоять у окна, глядя вдаль.
Рабочая
поза
Когда
вы сидите, то испытываете постоянную статическую нагрузку, связанную с
длительным сохранением правильного положения тела и головы. Статическое усилие
более утомительно, чем динамическое. Утомление мышц, удерживающих тело в
равновесии при сидении, развивается довольно быстро, так как этим мышцам почти
беспрерывно приходится противостоять действию силы тяжести, стремящейся вывести
тело из равновесия.[25]
Устав,
школьник очень часто принимает неправильную позу, которая, став привычной,
закрепляется и приводит к мышечной асимметрии (одно плечо выше другого),
нарушению осанки (сутулая, круглая спина, выпяченный вперед живот и т. д.), а
иногда и к искривлению позвоночника. Кроме того, наклоняясь из-за усталости
близко к книге, вы увеличиваете нагрузку на зрение и тем самым способствуете
развитию близорукости.
Правильной
посадкой при сидении считается такая, при которой туловище находится в
вертикальном положении, голова слегка наклонена вперед, плечевой пояс
горизонтален и параллелен краю стола, руки свободно лежат на столе, ноги
согнуты в тазобедренном и коленном суставах под прямым углом и опираются всей
ступней на пол или подставку, спина опирается в поясничной своей части на
спинку стула.
В
последнее время врачи гигиенисты пришли к выводу, что при письме менее утомительна
поза с малым наклоном корпуса .вперед. При такой посадке мышцы спины не так
напряжены, как при большом наклоне корпуса. Кроме того, обеспечиваются
нормальные функции дыхания и кровообращения (не сдавливаются столом органы
грудной и брюшной полости), создаются благоприятные условия для зрительного
восприятия.
Во
время чтения и письма напряженно работают мышцы спины, шеи, глаз и надо
позаботиться о том, чтобы их работа протекала в благоприятных условиях.
Поза
за столом будет правильной и удобной, если размеры стола и стула соответствуют
вашему росту и пропорциям тела.
Парты,
школьные столы, стулья должны иметь фабричную цифровую и цветовую маркировку.
На нижней поверхности крышки стола и сиденья стула ставят обозначения в виде
дроби: в числителе группа стола, парты, стула; в знаменателе — диапазон роста
школьников (например, Г/160-175). Значит, если ваш
рост 165 см, вы должны сидеть за столом группы Г.
Свой
рост можно измерить обычным ростомером. Если вы пользуетесь данными,
записанными в медицинской карте, то к показателю роста надо добавить 2 см на
обувь.[26]
Весьма
существенным фактором является расстояние между глазами и рабочей поверхностью
книги, тетради. Оно составляет 30—35 см (при прямой посадке глаза от книги
должны быть удалены на расстояние согнутой в локте руки).
При
утомлении органа зрения это расстояние уменьшается и вырабатывается, как
говорят врачи офтальмологи, навык низко склоненной головы. Обнаружена прямая
связь между степенью выраженности наклона головы при чтении и письме и нарушением
зрения. Среди школьников, у которых в процессе учебы навык низко склоненной
головы был выражен наиболее сильно, проявления близорукости отмечались чаще и в
большей степени.
Организация
рабочего места в школьной мастерской
Рабочая
поза
Необходимость
длительно сохранять вынужденную рабочую позу достаточно утомительна для любого
человека. С точки зрения статики и биомеханики позы, сопровождающиеся малым
наклоном корпуса, более выгодны, .так как вызывают малые колебания центра
тяжести. Позы с большим наклоном корпуса вперед приводят к смещению центра
тяжести, повышается напряжение мышц шеи и спины, что сопровождается нарушением
cердечно- сосудистой (учащается пульс) и дыхательной (понижается глубина
дыхания) функций, сдавливаются передние отделы межпозвоночных дисков.
Занятия
в производственных мастерских должны начинаться по сути дела с подбора рабочего
места в соответствии с ростом учащегося.
При
работе на слишком высоких станках и верстаках школьник принимает такое
положение, когда плечевой пояс приподнят, а рука согнута в плечевом суставе.
Следовательно, плечевому поясу во время работы приходится нести двойную
нагрузку — выполнять определенные рабочие движения и поддерживать неудобную
позу, что приводит к дополнительному мышечному напряжению. Кроме того, напрягается
зрение, так как детали удалены от глаз на большее расстояние, чем это
требуется. Расстояние от деталей до глаз должно быть в пределах 35—40 см. Как
более близкое, так и более далекое расположение может привести к напряжению
зрения, особенно у школьников с пониженным зрением.
Работая
на низких верстаках и станках школьник невольно начинает наклоняться, особенно
сгибается позвоночник в шейном и поясничном отделах, сгибаются ноги в коленных
суставах и т. д. При таком положении сдавливаются органы брюшной и грудной
полости, затрудняется кровообращение и дыхание, устают глаза.
Правильная
поза при работе в мастерских это прямо или слегка наклоненное вперед положение
корпуса с небольшим наклоном головы, равномерное распределение нагрузки на
правую и левую половину тела, по возможности частая смена положения, так как
статические усилия по удержанию тела в определенной позе особенно утомительны
(рис. 4). Несоответствие рабочего места росту учащегося устраняется с помощью
специальных подставок. Размеры простой решетчатой подставки —55х75 см, высота
—5, 10, 15 см. Если таких подставок нет в мастерской, их нетрудно изготовить
самим. Необходимо иметь подставки каждой высоты. В последние годы на
производстве используют универсальные подставки, высота которые может меняться
в случае надобности на 5, 10, 15 см.
Для
того чтобы определить, подходит ли высота столярного верстака, школьник
становится прямо, боком к его торцовой стороне, ладонь кладет на верстак. Если
рука не сгибается в локтевом суставе, т. е. предплечье и плечо составляют
прямую линию, значит верстак соответствует росту данного ученика.
Так
же просто может быть определена и необходимая высота слесарного верстака.
Ученик становится перед верстаком лицом к тискам. Правая рука сгибается в
локтевом суставе и локоть ставится на губки тисков. Пальцы раскрытой ладони
подносятся к подбородку. Если верстак соответствует его росту, то концы пальцев
должны касаться подбородка. В школьной мастерской за каждым учеником
закрепляется рабочее место. Следует также знать номер своей подставки и
пользоваться ею без напоминания учителя. Выполнение этих правил сохранит вашу
осанку, предохранит от излишнего утомления, а следовательно, и травматизма.
Работа
без очков при нарушениях зрения (близорукость, дальнозоркость) приводит к
быстрому утомлению, так как требует постоянного напряжения глаз. Нередко
школьники, пользуясь очками в классе, в мастерской или на производстве, снимают
их. Это неправильно. Во время работы в производственной мастерской каждый, у
кого понижено зрение, должен для предупреждения зрительного утомления и
повреждения глаз пользоваться очками, назначенными врачом.
Освещение
Большое
значение имеет рациональное и достаточное по уровню освещение производственной
мастерской. Недостаточная освещенность рабочих мест снижает зрительную
работоспособность глаз. Резко снижает уровень естественной освещенности
мастерских загрязнение или запыленность оконных стекол, за чистотой которых
надо постоянно следить. Естественную освещенность можно повысить путем окраски
поверхностей станков и верстаков в светло-зеленый цвет и цвет натурального
дерева, а подоконники, стены, потолки либо — в белый цвет, который обладает
самым высоким коэффициентом отражения — 80%, либо в светло-зеленый и разные
оттенки желтого цвета, имеющие коэффициент отражения от 40 до 60% и тем самым
повышающие условия видимости обрабатываемых деталей.
Уровень
естественной освещенности значительно колеблется в зависимости от времени дня,
погоды, сезона и т. д., поэтому при его снижении следует использовать искусственный
свет. Не следует думать, что смешанное освещение портит глаза. Ученые проверили
это предположение и пришли к выводу, что для работы глаз лучше всего
естественное освещение, затем смешанное и наконец искусственное.[27]
Искусственное
освещение в мастерских должно быть равномерным, лампы не должны оказывать
слепящего действия. Перевод взгляда на источники освещения большой яркости
вызывает рефлекторное сужение зрачка, что в свою очередь уменьшает количество
света, падающего в глаза и ухудшает различение деталей, а возвращение глаза к
нормальному видению происходит не сразу. При освещении мастерских нельзя
применять открытые лампы без абажура, лучше всего использовать люминесцентные
лампы. Уровень освещенности рабочей поверхности — 300 лк. На производстве при
выполнении очень тонкой зрительной работы уровень освещенности повышается до
400 лк. Степень освещенности измеряется с помощью люксметра. При лампах
накаливания освещенность рабочей поверхности должна составлять 150 лк. В
мастерских очень важно иметь местное освещение, особенно при выполнении тонких
работ, требующих повышенной напряженности глаз, при работе с мелкими деталями и
т. п.
Верстаки
и станки оборудуются лампами на кронштейнах, позволяющими менять освещенность
рабочей поверхности по мере необходимости. В то же время использование одного
только местного освещения, так же как и при приготовлении уроков, недопустимо,
так как получается большой перепад яркостей от освещенной рабочей поверхности к
темному фону помещения. При этом глаза быстро утомляются, повышается риск
получить травму.
Телевизор
в доме
Как
всякая зрительная работа, просмотр телепередач может привести к утомлению,
особенно если проводится в неблагоприятных условиях. Напряжение зрения
объясняется не какой-то особой спецификой телевидения, а скорее тем, что в
течение дня к органу зрения предъявляются большие требования, и ежедневный
просмотр телепередач может стать дополнительной нагрузкой на зрение. Нужно
помнить, что с возрастом непрерывно совершенствуется работа зрительного аппарата
(это связано с ростом и развитием самого школьника). В период роста, как вы уже
знаете, орган зрения легко поддается различным влияниям, благоприятным и
неблагоприятным. Многие врачи считают, что близорукость возникает и развивается
вследствие длительной напряженной зрительной работы на близком расстоянии,
особенно выполняемой при плохих условиях освещения. У детей же нагрузка на
зрение увеличивается из года в год. И с этим нельзя не считаться. Уже у
трехлетних детей зрительная работа (рассматривание картинок, рисование, лепка,
просмотр диафильмов, телепередач) занимает 1 ч в день (17чв неделю), у детей
5—6 лет — 2 ч в день (21 ч в неделю), у детей младшего школьного возраста 5—7 ч
в день (30—42 ч в неделю), у школьников среднего и старшего возраста еще больше
— 8—10 ч в день (48—60 ч в неделю).
Таким
образом, продолжительность зрительной работы детей дошкольного и школьного
возраста в течение недели достаточно велика. Причем наибольшее время отводится
просмотру телепередач, что, по мнению врачей, является одним из факторов,
способствующих развитию или прогрессированию расстройств зрения.
Для
предупреждения утомления и зрительного напряжения при просмотре телепередач
очень важны три условия: расстояние от зрителя до телевизора, освещение в
комнате, качество изображения на экране.
Экспериментальные
исследования показали, что наибольшее утомление и напряжение зрения у людей
возникает при слишком близком расположении к экрану телевизора. Это
усугубляется тем, что ребята часто смотрят телевизор в самых разнообразных
позах. В семье каждый имеет свое излюбленное место перед телевизором. Вот лучше
всего и расположиться удобно в кресле, на стуле (обратите внимание, они не
должны быть слишком мягкими), на расстоянии не ближе 1—2 м от черно-белого
телевизора и 2—3 м от цветного. Сидеть дальше 5—5,2 м от телевизора не
рекомендуется. Экран телевизора должен быть на уровне глаз сидящего человека
или чуть ниже. Если школьник носит очки, то во время передачи их следует
обязательно надеть, чтобы излишне не напрягалось зрение.[28]
Если
смотреть телепередачи в темноте, глаза приспосабливаются к ней,
чувствительность их возрастает, и мы видим на экране больше деталей и оттенков,
но через некоторое время сказывается большая разница между ярким свечением
экрана телевизора и темным фоном комнаты — глаза быстро устают.
Лучше
всего, если комната освещена верхним светом или настольной лампой, торшером и
т. п., не находящимся в поле зрения и не отражающимися на экране телевизора.
Днем телевизор следует смотреть в незатемненной комнате и лишь в солнечные дни
следует закрывать окна легкими шторами, так как яркий солнечный свет, попадая
на экран, значительно уменьшает контрастность изображения, ухудшает видимость,
что создает дополнительное зрительное напряжение. С позиций профилактики зрительного
утомления очень важно не концентрировать внимания в течение длительного периода
на экране телевизора. Время от времени следует переключать взор на другие
предметы, окружающие вас, чтобы дать отдых глазам.
Особенно
сильно устают глаза, когда изображение на экране размытое, нечеткое, часто
изменяются яркость и контрастность, появляются мелькания. Лучше всего
настраивать телевизор не во время передачи, как это делают многие, а перед ней
— по испытательной таблице, а потом лишь слегка подрегулировать контрастность
изображения.
Чтение
и зрение
При
чтении зрительное восприятие текста представляет собой быстрое различение очень
большого числа мелких деталей.
Глазам
во время чтения приходится проделывать колоссальную работу, связанную с
рассматриванием текста и с необходимостью движения глаз вдоль строки и от
строки к строке. Рассматривание текста, распознавание букв, особенно у
неопытного читателя, связано с напряжением аккомодации для установления
определенной кривизны хрусталика и усиления его преломляющей силы. В работу
включается аккомодационная мышца глаза и одновременно напрягаются внутренние
прямые мышцы глаз, которые поворачивают глазные яблоки кнутри и к носу.
Движение
глаз вдоль строки осуществляется с помощью остальных глазодвигательных мышц.
При этом многочисленными исследованиями физиологов и психологов установлено:
движение глаз по строке происходит не плавно и непрерывно, а скачками, после
которых следует остановка. Скачки, т. е. собственно движения глаз, происходят
настолько быстро, что глаз в это время не различает текста. Восприятие текста
происходит во время остановки (фиксация). Продолжительность фиксаций — от 0,2
до 0,6 с, скачков — 0,02 с. Во время чтения 97% времени приходится на фиксации,
3%—на скачки (у взрослых). Чем неопытнее читатель, тем чаще останавливается его
глаз на строке. Это, конечно, зависит и от трудности текста. Опытный читатель
при чтении простого текста делает мало пауз (4—6 остановок на строке),
неопытный — 10—20. Помимо поступательных движений глаз вдоль строки, могут быть
и возвратные движения (рефиксация), связанные с повторным возвращением к плохо
понятному слову, потерей текста и т.д.
Возвратные
движения особенно утомительны, так как глаза находятся в постоянном напряжении.
Чтение взрослых характеризуется почти полным отсутствием возвратных движений
глаз, поэтому менее утомительно для них. Естественно, помимо непосредственного
восприятия текста, его рисунка, величины букв, строк, расстояния между буквами
и строками, т. е. всего того, что определяет удобочитаемость текста, легкость
его восприятия, мозг человека во время чтения совершает работу по осознанию
содержания текста, эмоциональному его восприятию, запоминанию и анализу
прочитанного. Интересно заметить, что при умственном утомлении физиологи
обнаружили изменение в движениях глаз — утрачивается равномерность движения
глаз, появляются длительные остановки, учащается число фиксаций и рефиксаций,
снижается скорость чтения. Наблюдения показали, что при этом изменяется и поза
читающего: человек ближе наклоняется к книге, чаще начинает менять положение
тела, прерывать чтение. Особенно вредно читать при недостаточной освещенности
или книгу с нечетким шрифтом, что заставляет чрезмерно приближать глаза к
книге. Все это ведет к утомлению глаз (веки краснеют, в глазах появляется
ощущение рези, “песка”), усталости мышц шеи и спины.
Таким
образом, чтобы избежать зрительного утомления при чтении, очень важно соблюдать
следующие правила:
освещенность
рабочего места должна быть хорошей (не менее 150 лк);
длительность
непрерывной зрительной работы должна быть ограничена 45 мин для детей 12—14 лет
и 60 мин. для 15—17 летних, после чего необходим перерыв для расслабления мышц
глаза (переключение аккомодации с близких на далекие объекты) и общей
физической активности;
необходимо
следить за правильной позой при чтении, исключающей значительное зрительное
напряжение;[29]
школьники,
имеющие близорукость, должны обязательно пользоваться очками при зрительной
работе и делать более частые перерывы, во время которых необходимо выполнять
специальные упражнения, расслабляющие мышцы глаза, рекомендованные им врачом.
1.8.
Прогноз
при миопии
При
соответствующей коррекции стационарной близорукости в большинстве случаев
удается сохранить высокую остроту зрения. При прогрессирующей или
злокачественной близорукости прогноз определяется наличием осложнений
(амблиопии, стафилом склеры, кровоизлияний в сетчатку или стекловидное тело,
дистрофии или отслойки сетчатки).
При высокой
степени близорукости и изменениях глазного дна противопоказан тяжелый физический
труд, подъем тяжестей, работа, связанная с длительным зрительным напряжение.
Глава
2. Сравнительный анализ способов коррекции миопии
2.1.
Материалы и методы исследования
Существует множество способов объективной оценки зрения, однако
бесспорно важной остается субъективная оценка удовлетворенности зрением самим
пациентом, как непосредственным пользователем различных способов коррекции.[30] Обычно
качество зрения оценивается в виде моно-исследования при определенном способе
коррекции: или при использовании очковой коррекции и МКЛ или уже после
проведенной кераторефракционной операции. Особенностью данного исследования
явилось то, что нами выполнено сравнительное исследование субъективной оценки
удовлетворенности зрением у пациентов, имеющих различную величину зрачка в
мезопических условиях освещения, использовавших ранее различные методы
оптической коррекции или не использовавших таковых до операции и повторно в
срок 1-3 мес. после операции ЛАЗИК. Попытка применения валидизированного
опросника QIRC вызвало значительные трудности его восприятия нашими пациентами.
В силу этого, исследование проводилось по разработанной нами анкете-опроснику с
линейной шкалой оценок удовлетворенности зрением от 1 до 10 баллов. Оценка
удовлетворенности зрением проводилась по следующим критериям:
1.
Удовлетворенность в общем качеством зрения вдаль.
2.
Удовлетворенность в общем качеством зрения вблизи.
3.
Наличие снижения зрения в сумерках или ночью.
4.
Наличие ощущения расплывчатости предметов.
5.
Наличие ощущения двоения, дополнительного контура.
6.
Наличие ореолов вокруг светящихся объектов.
7.
Наличие вокруг светящихся объектов дополнительных лучей.
8.
Наличие ослепления от источников света, фар встречных машин.
9.
Наличие снижения контрастности.
10.
Наличие изменения зрения при переходах со сменой освещенности
(например, с улицы в помещение).
Был определен необходимый размер выборки по формуле
n=15.4*p*(1-p)/W², где n — требуемый размер выборки, р — ожидаемая частота
результата (в данном случае 0,92) и W — ширина доверительного интервала (в
данном случае 0.1 или 10%, т.е. +/-5%). Ожидаемая частота
удовлетворенности определена минимально в 92%, исходя из данных предыдущих
результатов операций ЛАЗИК при коррекции миопии. Необходимый минимальный
размер репрезентативной выборки составляет при данных условиях 113 единиц
наблюдения (пациентов). Проведено ретроспективное исследование по данным
случайной выборки, которую составили 252 билатеральные операции ЛАЗИК у 126
пациентов. Критерием включения в группу исследования являлось наличие миопии до
операции, достигнутая целевая рефракция в виде эмметропии с достижением остроты
зрения после операции без коррекции не ниже максимально корригированной до
операции, срок наблюдения не менее 1 мес. после операции ЛАЗИК. Выборка была
разделена на 3 группы: 1-я группа (64 пациента — 51%) —
использовавшие очковую коррекцию, 2-я группа (52 пациента — 41%) —
контактную коррекцию мягкими контактными линзами (МКЛ), 3-я группа (10
пациентов — 8%) — пациенты, не использовавшие никаких оптических
способов коррекции зрения. Возраст пациентов варьировал от 18 до 40 лет, в
среднем составил 26 лет. Средние величины возраста не имели значимых различий в
исследуемых группах. 46 пациентов (36%) — составили мужчины, 80
пациентов (64%) — женщины. Все пациенты имели миопическую рефракцию, величина
которой (M±m) составила в 1-й группе -5,4±0,21 дптр; во 2-й группе — 6,36±0,42
дптр; в 3-й группе — 1,6±0,15 дптр. Меньшая численность
пациентов в 3-й группе объясняется субъективным нежеланием этих пациентов
использовать оптические способы коррекции из-за наличия миопии слабой степени и
относительно высокой остроты зрения без коррекции. Величина зрачка в мезопических
условиях составила в среднем 5,72±0,06 мм в 1-й группе; 5,7±0,06 мм во 2-й
группе; в 3-й группе 6,0±0,22 мм соответственно. Всем пациентам была
проведена операция ЛАЗИК на эксимерлазерной системе Schwind Amaris (Schwind).
Использовался микрокератом Moria M2 SU90 (Moria). Заданная асферическая
оптическая зона эксимерлазерной абляции с асферической трансзоной во всех
случаях была не менее 6,5 мм. Пупиллометрия проводилась на кератотопографе
Keratron Scout (Opticon) в мезопических условиях освещения.
Критерий
Вилкоксона (Уилкоксона): две зависимые выборки
Краткое описание:
Сравнение двух
зависимых выборок по непараметрическому критерию Вилкоксона, определение
достоверности различий.
Итак, есть
данные обследования, полученные в двух опытах (или в двух замерах),
но на одной и той же группе испытуемых (подопытных,
объектов и т.д.).
Понятие "зависимые выборки"
Две выборки считаются зависимыми друг
от друга, если каждому значению одной выборки можно однозначно поставить
в соответствие ровно одно значение другой выборки. Аналогично определяется зависимость
нескольких выборок.
Или такое определение:
Зависимые (связанные, попарно сопряженные) выборки -
это выборки, представляющие собой параметры одной и той же совокупности до и
после воздействия некоторого фактора.
Чаще всего зависимые выборки – это измерения одной и той же
группы объектов в разные моменты времени (например, до и после воздействия
какого-либо фактора). Таким образом, зависимые выборки всегда должны
содержать одинаковое количество наблюдений.
В электронной таблице зависимые переменные располагаются в разных столбцаходной
таблицы под разными названиями (например, показатели
чего-то до воздействия
и показатели чего-то послевоздействия).
И надо из
этих двух столбиков данных получить какие-то обобщённые
результаты, сделать выводы.
U-критерий Манна-Уитни (англ. Mann-Whitney U test) — непараметрический статистический критерий,
используемый для оценки различий между двумявыборкамипо
уровню какого-либо признака, измеренного количественно. Позволяет выявлять
различия в значении параметра между малыми выборками. Другие названия: критерий
Манна-Уитни-Уилкоксона (англ. Mann-Whitney-Wilcoxon, MWW), критерий суммы рангов Уилкоксона (англ. Wilcoxon rank-sum test) или критерий Уилкоксона-Манна-Уитни
(англ. Wilcoxon-Mann-Whitney test).
Простой непараметрический критерий. Мощность критерия выше,
чем у Q-критерия
Розенбаума.
Этот метод определяет, достаточно ли мала зона
перекрещивающихся значений между двумя рядами (ранжированным рядом значений
параметра в первой выборке и таким же во второй выборке). Чем меньше значение
критерия, тем вероятнее, что различия между значениями параметра в выборках
достоверны.
Для применения U-критерия Манна-Уитни нужно произвести
следующие операции.
1.
Составить
единый ранжированный ряд из обоих сопоставляемых выборок, расставив их элементы
по степени нарастания признака и приписав меньшему значению меньший ранг. Общее
количество рангов получится равным: 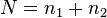 , где
, где 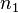 —
количество единиц в первой выборке, а
—
количество единиц в первой выборке, а 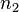 —
количество единиц во второй выборке.
—
количество единиц во второй выборке.
2.
Разделить
единый ранжированный ряд на два, состоящие соответственно из единиц первой и
второй выборок. Подсчитать отдельно сумму рангов, пришедшихся на долю элементов
первой выборки, и отдельно — на долю элементов второй выборки. Определить
большую из двух ранговых сумм (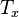 ),
соответствующую выборке с
),
соответствующую выборке с 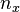 единиц.
единиц.
3.
Определить
значение U-критерия Манна-Уитни по формуле: 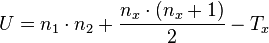 .
.
4.
По
таблице определить критические значения критерия для данных 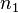 и
и 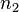 .
Если полученное значение U меньше табличного или равно ему для избранного уровня
статистической значимости, то признается наличие
существенного различия между уровнем признака в рассматриваемых выборках
(принимается альтернативная
гипотеза). Если же полученное значение U больше табличного,
принимается нулевая гипотеза.
Достоверность различий тем выше, чем меньше значение U.
.
Если полученное значение U меньше табличного или равно ему для избранного уровня
статистической значимости, то признается наличие
существенного различия между уровнем признака в рассматриваемых выборках
(принимается альтернативная
гипотеза). Если же полученное значение U больше табличного,
принимается нулевая гипотеза.
Достоверность различий тем выше, чем меньше значение U.
2.2.
Основные этапы работы
Исследование было
проведено в два этапа, включающие в себя:
1 этап – прямой анализ
2 этап – обратный
анализ.
2.3.
Анализ
полученных результатов
При сравнении полученных оценок, по данным анкетирования,
результаты расценивались нами как наличие высокой степени удовлетворенности при
получении ответов по любому вопросу не менее 8 баллов по оценочной шкале. К
неудовлетворительным результатам были отнесены оценки 7 баллов и менее, хотя бы
по одному из критериев. В результате выявлено, что при характеристике зрения
вдаль высокие оценки удовлетворенности в 1-й группе получены в 14%, во 2-й
группе отмечена более высокая удовлетворенность — 67%. При оценке удовлетворенности
зрением вблизи в 1-й группе получен наиболее высокий уровень — 85%, во 2-й
группе он составил 74% (рис. 10). На гистограммах распределения видно, что
группы по исследуемым признакам не имеют нормального распределения. Поэтому для
статистического анализа нами были применены методы непараметрической
статистики.
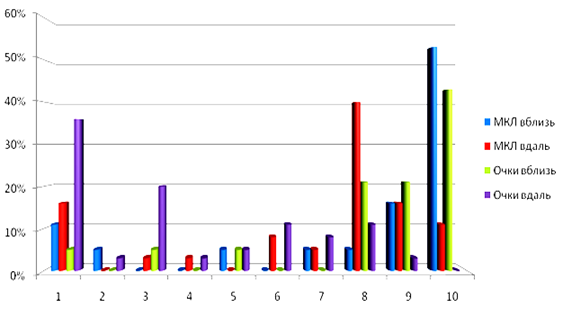
Рис. 14. Частота различных оценок удовлетворенности зрением
вдаль и вблизи у пациентов, использовавших очковую коррекцию и МКЛ
Анализ средних показателей удовлетворенности зрением вдаль
выявил наиболее низкие значения в 1-й и 3-й группах пациентов до операции и
наиболее высокий уровень во всех группах после операции. При оценке зрения
вблизи удовлетворенность отличалась незначительно во всех группах, после
операции этот показатель также имел тенденцию к улучшению (табл. 1). Необходимо
отметить, что если первые два вопроса анкеты-опросника хорошо коррелируют с
достигнутым рефракционным эффектом и остротой зрения после операции, то вопросы
с 3 по 10 более точно характеризуют не столько общую удовлетворенность пациента
остротой зрения, сколько отражают нюансы качества зрения. Пациенты 3-й
группы имели самые низкие показатели по всем критериям. В 1-й группе пациентов,
использовавших очковую коррекцию, средние показатели оценки удовлетворенности
зрением по всем пунктам были ниже, чем во 2-й группе. Наиболее низкий средний
показатель в 1-й группе получен при оценке гало-эффекта.
Таблица 1.
Оценка
удовлетворенности зрением вдаль и вблизи в исследуемых группах
|
Параметры
|
1-я группа
n=64 (М±m,)
|
2-я группа
n=52
(М±m,)
|
3-я группа
n=10 (М±m,)
|
|
Удовлетворенность
качеством зрения вдаль
|
До операции
|
3,68±0,25
|
6,88±0,32
|
3,0±0,47
|
|
После операции
|
9,75±0,05
|
9,11±0,21
|
9,8±0,11
|
|
Удовлетворенность
в качеством зрения вблизи
|
До операции
|
8,12±0,24
|
8,15±0,32
|
7,6±0,93
|
|
После операции
|
9,44±0,18
|
9,35±0,17
|
8,8±0,54
|
Во 2-й группе наиболее низкие показатели были зафиксированы при
оценке зрения в сумерках/ночью и ослепления от фар встречных машин —
глэр-эффект (табл. 2, рис. 11).
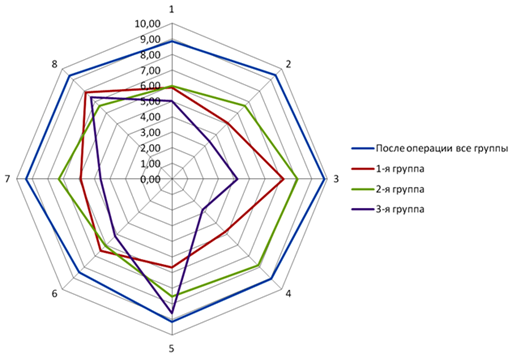
Рис. 15. Оценка удовлетворенности зрением в исследуемых группах
по вопросам табл. 2
Таблица 2
Оценка
удовлетворенности качеством зрения в исследуемых группах
|
№
п/п
|
Параметры
|
1-я
группа
n=64,
(М±m)
|
2-я
группа
n=52,
(М±m)
|
3-я
группа
n=10,
(М±m)
|
После
операции
n=126
(М±m)
|
|
1
|
Снижение зрения в сумерках или ночью
|
5,87±0,29
|
5,96±0,29
|
5,0±1,31
|
8,86±0,1
|
|
2
|
Ощущение расплывчатости предметов
|
5,06±0,32
|
6,61±0,32
|
3,4±0,7
|
9,43±0,09
|
|
3
|
Ощущение двоения, дополнительного контура
|
7,18±0,3
|
8,07±0,32
|
4,2±0,82
|
9,79±0,05
|
|
4
|
Ореолы вокруг светящихся объектов («гало»)
|
4,81±0,31
|
7,84±0,34
|
2,8±0,82
|
9,05±0,14
|
|
5
|
Наличие вокруг светящихся объектов дополнительных лучей
|
5,68±0,35
|
7,53±0,34
|
8,6±0,79
|
9,17±0,12
|
|
6
|
Ослепление от источников света, фар встречных машин («глэр»)
|
6,5±0,29
|
6,07±0,31
|
5,2±0,8
|
8,48±0,15
|
|
7
|
Снижение контрастности
|
5,87±0,28
|
7,3±0,26
|
4,6±0,55
|
9,41±0,11
|
|
8
|
Изменение зрения при переходах со сменой освещенности
|
7,87±0,25
|
6,61±0,25
|
7,4±0,93
|
9,35±0,13
|
|
Среднее значение
|
6,11±0,21
|
6,99±0,21
|
5,15±0,14
|
9,19±0,12
|
В результате опроса выявлено, что в целом (по всем 10 вопросам)
средняя оценка удовлетворенности зрением до операции в 1-й группе составила
6,06±0,16 балла, во 2-й группе — 7,1±0,22 балла и в 3-й группе — 5,18±0,36
балла. После операции в целом: в 1-й группе — 9,51±0,26, во 2-й группе —
8,79±0,27, в 3-й группе — 9,78±0,69. Самые низкие показатели отмечены до
операции в 3-й группе, а после операции во 2-й группе, что связано с более
высокими оценками удовлетворенности в этой группе до операции (табл. 3).
Таблица
3.
Общая
оценка качества зрения до и после операции в исследуемых группах
|
Качество зрения
|
1-я группа
n=64 (М±m)
|
2-я группа
n=52 (М±m)
|
3-я группа
n=10 (М±m)
|
Итого
n=126 (М±m)
|
|
До операции
|
6,06±0,16
|
7,1±0,22
|
5,18±0,36
|
6,42±0,12
|
|
После операции
|
9,51±0,26
|
8,79±0,27
|
9,78±0,69
|
9,42±0,14
|
В результате статистического анализа по критерию Вилкоксона
уровня удовлетворенности зрением до операции в группах пациентов,
использовавших очки (1-я группа) и МКЛ (2-я группа), и после операции (4-я
группа) выявлено, что разница показателей находится в зоне значимости
(р<0,01). Это свидетельствует о том, что достигнутая эмметропическая
рефракция после хирургической коррекции позволяет получить несравнимо более
высокие показатели субъективной оценки удовлетворенности зрением, чем очки и
контактные линзы и, соответственно, кераторефракционные операции нельзя
рассматривать только как «косметические» процедуры. Имеется также разница
по уровню удовлетворенности после операции внутри 4-й группы в подгруппах
пациентов использовавших очки и МКЛ по U-критерию Манна — Уитни (р<0,01)
(табл. 3).
Для определения влияния размера зрачка в мезопических условиях
на качество зрения была произведена выборка пациентов, имевших относительно
узкие — до 5,0 мм и относительно широкие — свыше 6,0 мм зрачки. До операции в
1-й группе у всех 5 пациентов, имевших относительно узкие зрачки и у всех 26
пациентов, имеющих относительно широкие зрачки, отмечена неудовлетворенность
зрением — как минимум 1 оценка имела величину 7 баллов или менее.
Таким образом, при использовании очков, как оптического способа
коррекции миопии, все пациенты отмечали отсутствие высокой степени
удовлетворенности, вне зависимости от величины мезопического зрачка. Это
говорит о том, что из оптических методов коррекции зрения наибольшее
субъективное удовлетворение имеет коррекция с использованием МКЛ. Из пациентов
во 2-й группе, имеющих относительно широкие зрачки, у 4 пациентов (28,5%) и у 2
(18,1%), имеющих относительно узкие зрачки, были получены высокие оценки
качества. зрения по всем вопросам. Таким образом, неудовлетворенность составила
71,5% у пациентов с широкими и в 81,9% с узкими зрачками (табл. 4). В
результате статистического анализа по U-критерию Манна — Уитни выявлено, что
значимых различий по уровню неудовлетворенности в двух группах нет. Анализ
в 4-й группе по коэффициенту ранговой корреляции Спирмена показывает, что связь
между уровнем удовлетворенности и величиной зрачка не достигает уровня
статистической значимости (р>0,05).
Таблица
4.
Зависимость
удовлетворенности зрением до операции от величины зрачка
|
Удовлетворен-ность
зрением
|
Узкий
зрачок
до
5 мм
n=16
|
Средний
зрачок
от
5.01 до 6.0 мм
n=
60
|
Широкий
зрачок
от
6,01 мм
n=
40
|
|
1-я
группа
n=5
|
2-я
группа n=11
|
1-я
группа n=33
|
2-я
группа n=27
|
1-я
группа n=26
|
2-я
группа n=14
|
|
Высокая
|
0,00%
|
18,10%
|
0,00%
|
10,50%
|
0,00%
|
28,20%
|
|
Невысокая
|
100,00%
|
81,90%
|
100,00%
|
89,50%
|
100,00%
|
71,50%
|
На втором этапе исследования произведен обратный анализ: из всех
126 оперированных пациентов были выделены 44 пациента (35,4%) имеющих
неудовлетворенность зрением после операции по вышеописанным критериям (табл.
5). Из этих 44 пациентов было определено, что у 6 пациентов имеются
относительно узкие зрачки (4,7%) и у 19 пациентов — относительно широкие зрачки
(15,1%). Данный факт расценен нами как определенное влияние величины зрачка на
удовлетворенность пациента зрением после операции. Объяснение данной зависимости
может лежать в плоскости возникающего относительного несоответствия диаметров
зрачка и реально сформированной на роговице эффективной оптической зоны при
ЛАЗИК.
Таблица
5.
Зависимость
удовлетворенности после ЛАЗИК от величины зрачка
|
Удовлетворенность
зрением
|
Узкий
зрачок
до
5 мм
n=16
|
Средний
зрачок
от
5.01 до 6.0 мм
n=70
|
Широкий
зрачок
от
6,01 мм
n=40
|
|
Высокая
|
10
(7,9%)
|
51
(40.5%)
|
21
(16,7%)
|
|
Невысокая
|
6
(4.7%)
|
19
(15.1%)
|
19
(15.1%)
|
Вывод
Достигнутая эмметропическая рефракция после хирургической
коррекции позволяет получить несравнимо более высокие показатели субъективной
оценки удовлетворенности зрением, чем очки и контактные линзы. Требуется
дальнейшее изучение взаимного влияния на уровень удовлетворенности зрением
после операции ЛАЗИК таких факторов, как: величина зрачка в мезопических
условиях, объем миопической коррекции, аберрометрические показатели в
сформированной эффективной оптической зоне.
ЗАКЛЮЧЕНИЕ
Для
восприятия информации о состоянии окружающего нас внешнего мира служат сложные
и совершенные нервные приборы – органы чувств. К ним относится и орган зрения –
глаза. Подсчитано, что 95% информации о внешнем мире мы получаем теперь
благодаря зрению. Оно приняло на себя огромные перегрузки, на какие не было
запрограммировано в ходе эволюции! Ослабление зрения лишает человека полноты
представлений об окружающем мире, затрудняет его познание, ограничивает выбор
профессии.
Зрение
изучают физиологи, биохимики, оптики, специалисты в области бионики и многих
других наук. В последние годы появились работы, связывающие различные стороны
социальной жизни человека с психофизиологией его восприятия. Зрение как
социальный феномен проявляется в познании человеком окружающей жизни, служит
основным информационным каналом: без газет, телевидения и т.п. жизнь человека
на пороге ХХI века немыслима. Именно зрение в первую очередь способствует
знакомству людей, проявлению их взаимной симпатии, образованию семьи. Ничто так
не воспитывает в человеке профессиональных навыков, художественного вкуса,
ничто не позволяет так концентрировать внимание, как зримый воочию пример или
образ. Народная мудрость гласит: лучше один раз увидеть, чем сто раз услышать!
Сегодня уже говорят и о визуальной культуре личности - об умении не только
смотреть, но и видеть.
Близорукость,
миопия (от греч. «мио» - щуриться и «опис» - взгляд, зрение) – один из
недостатков рефракции (рефракция - преломляющая сила оптической системы глаза;
измеряется условной единицей - диоптрией.) глаза, в результате чего люди,
подверженные этому заболеванию, плохо видят отдалённые предметы.
Близорукость
чаще всего развивается в школьные годы, во время учёбы. Она связана главным
образом с длительной зрительной работой на близком расстоянии, особенно при
недостаточном или неправильном освещении и в плохих гигиенических условиях. За
последние десятилетия число лиц, страдающих близорукостью, значительно
возросло. Люди в очках стали неотъемлемой приметой современной жизни: всего в
мире очки носят около 1 миллиарда человек. Близорукость присуща в основном
молодым. Так, по данным разных авторов, близорукость у школьников колеблется от
2,3 до 16,2% и более. У студентов вузов этот процент ещё выше.
Если
вовремя не принять меры, то близорукость может прогрессировать, что в ряде
случаев приводит к серьёзным необратимым изменениям в глазу и значительной
потере зрения.
Исследования
существенно пополнили и углубили представления о механизме происхождения
близорукости. Это позволяет оценить и значение физической культуры в комплексе
мер по профилактике близорукости и её прогрессирования. Близорукость чаще всего
возникает у подростков с недостаточным физическим развитием. Установлено, что
одной из причин близорукости является ослабление цилиарной мышцы глаза. Этот
недостаток можно исправить с помощью специально разработанного комплекса
физических упражнений, предназначенного для укрепления мышц глаза. В результате
процесс прогрессирования близорукости нередко приостанавливается или
замедляется. Этому способствует также существенное улучшение кровообращения в тканях
глаза.
Прогрессирование
близорукости может вести к серьезным необратимым изменениям в глазу и
значительной потере зрения. В наше время миопию рассматривают как одну из
важнейших социально-биологических проблем. И не только и даже не столько
потому, что она представляет собой наименее удобную клиническую рефракцию (по
крайней мере, в молодом и достаточно зрелом возрасте), служащую у современного
человека самой частой причиной снижения зрения вдаль, но еще больше потому, что
миопия находится в ряду главных причин инвалидности по зрению (по разным
авторам, до 20-25 и даже 28%). Серьёзные случаи близорукости, такие как миопию
высокой степени можно излечить лишь с помощью хирургического вмешательства.
Прогрессирующая
близорукость, или миопия, является заболеванием, которое вызывает
дегенеративные изменения практически во всех оболочках глазного яблока.
Научные
исследования доказывают, что миопия непосредственно связана с процессом чтения,
фокусировкой глаз, освещенностью, положением головы и тела, а также питанием.
Вероятно, сильнее всего действует фактор, связанный с чтением или любой
работой, ведущейся в непосредственной близости от глаз.
ВЫВОДЫ
Таким
образом, на основании проведенной работы можно сделать следующие выводы:
1. Миопия – это нарушение фокуса зрения, при котором ухудшается видимость
вдаль. Отсюда – второе название болезни: близорукость, так как люди с миопией
гораздо лучше видят вблизи.
2. На
возникновение миопии, его развитие, его последствия влияют множества различных
факторов: от наследственности и общего состояния здоровья до состояния экологии
и окружающей среды.
3. При
объективном исследовании определяют снижение остроты зрения, которая
коррегируется рассеивающими линзами, увеличение передне-заднего отрезка глаза,
на глазном дне возможно образование пятна Фукса (при высокой близорукости
пигментный очаг в области желтого пятна) вследствие повышенной ломкости
сосудов, миопического конуса или стафиломы из-за перерастяжения склеры,
геморрагии.
4. Нами
проведен анализ различных методов коррекции миопии и мы пришли к следующему:
-
достигнутая эмметропическая рефракция после хирургической коррекции позволяет
получить несравнимо более высокие показатели субъективной оценки
удовлетворенности зрением, чем очки и контактные линзы. Требуется дальнейшее
изучение взаимного влияния на уровень удовлетворенности зрением после операции
ЛАЗИК таких факторов, как: величина зрачка в мезопических условиях, объем
миопической коррекции, аберрометрические показатели в сформированной
эффективной оптической зоне.
- Очковая коррекция – этот метод оптической коррекции близорукости
является самым древним, его действенность проверена временем и не вызывает
сомнений. Врач-офтальмолог на приеме определяет степень близорукости, после
чего пациент приобретает очки с линзами определенной оптической силы.
-
Коррекция близорукости при помощи контактных линз позволяет справиться с теми
проблемами, которые не под силу очкам. Очки могут использоваться как
дополнительный метод коррекции. Контактная линза, как явствует уже из ее
названия, вплотную прилегает к глазу, создавая с ним одну зрительную систему;
этому также способствуют схожие оптические показатели материала, из которого
изготовлены современные контактные линзы, и глазных сред. При использовании
контактных линз мышцы, отвечающие за аккомодацию, не ослабляются, а действуют в
нормальном режиме, что также увеличивает эффективность корригирующих
мероприятий.
СПИСОК
ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1.
Аветисов С.Э.Современные подходы к коррекции рефракционных
нарушений// Вестник офтальмологии.-2006.- №1.С.3-8
2.
Аветисов Э. С. Близорукость.- М.: Медицина,
2002.- 288 с.
3.
Аветисов Э.С., Ливадо Е.С., Курпан Ю.И., «Занятие физической
культурой при близорукости», Москва, «Физкультура и спорт»,1983г.;
4.
Аветисов Э.С., Розенблюм Ю.З., Урмахер
Л.С. Офтальмоэргономика и оптометрия // Сб. науч. трудов, 1988. —с. 7-28.,
5.
Агафонова В.В. Коррекция амметропий интраокулярными факичными
линзами: Дис.док.мед.нпук.- М.,2000- 354с.
6.
Ананин В.Ф. Теоретическое обоснование
наиболее рационального положения интракапсулярной линзы // Офтальмол. журнал,
1980.- №3.-с.466-467.
7.
Анисимова С.Ю., Анисимов С.И.,
Загребельная Л.В. Факоэмульсификация и сравнительный анализ применения
различных ИОЛ при сочетании катаракты и глаукомы// Международная
научно-практич. конф. Современные технологии хирургии катаракты — 2004,
5-я: Сб. науч.ст.- М.,2004- С.41-49.
8.
Архипова Л.Т., Лапшина Н.А., Милявская
Т.И. и др. Миопия как один из этиологических факторов отслойки сетчатки //
Патология сетчатки и зрительного нерва. — М.,1971.- с.10-12.
9.
Балашевич Л.И., Тахтаев Ю.В., Молодкина
Н.А. Частота развития вторичной катаракты после имплантации гибких
интраокулярных линз// Новое в офтальмологии.-2002.-№1.-С. 32-34
10.
Балашова Н.Х. Возможности хирургической профилактики и коррекции
прогрессирующей близорукости высокой степени // Дис. … докт. мед. наук.,
1991.-417с.
11.
Балашова Н.Х. Отдаленные результаты
удаления прозрачного хрусталика с рефракционной целью // 2-ой междунар
симпозиум по рефракц. Хирургии, имплантации ИОЛ и атрофии зр.нерва: Тезисы
докл.-М.,1991.-с.19.
12.
Бессарабов А.Н., Махачева З.А.
Математическая модель витреодонеза в прогнозировании отслойки стекловидного
тела // 6-ой съезд офтальмологов России.- М. —1994.-с.127.
13.
Бранчевский С.Л., Иванов Д.В.
Результаты роговичной и интраокулярной хирургической коррекции миопии высокой
степени// Современные технологии катарактальной и рефракционной хирургии-2011:
Материалы научно-практической конференции.-М., 2011.- С.60-63
14.
Булач Э.Х. О соотношениях между степенью изменений глазного дна и
длиной передне-задней оси глаза при миопии // Вестн.
офтальмол. —1971. — № 3.- с. 45-47.
15.
Валькова И.В., Лукша И.А., Клинджани М.П. Лазерная коагуляция как
профилактика отслойки сетчатки при близорукости // Близорукость и другие
актуальные вопросы офтальмологии: Тезисы докл.8-ой республ. конференц.
офтальмологов. — Вильнюс, 1989. — С. 60-61.
16.
Водовозов А.М. Классификация изменений центральной области
глазного дна при осложненной близорукости // В кн.: Материалы 4-го съезда офтальмологов. —М.,1973. —
том 1.- с. 253-255.
17.
Водовозов А.М., Ефет В.А. Миопизирующий
склероз ядра хрусталика и катаракта // Вестн. офтальмол. — 1974. —№
5. —С. 26-28.
18.
Водовозов А.М., Коротков В.Н. Отличие
транссудативной дистрофии макулы при миопии // Офтальмол. журнал. —
1984. — № 6. —С. 336-339.
19.
Волков В.В. Об отношении к капсуле хрусталика при экстракции
катаракты // Офтальмол. журнал. —1977. — № 6. — С. 466-470.
20.
Волков В.В., Трояновский Р.Л. Афакия и отслойка сетчатки // В кн.:
Актуальные проблемы офтальмологии.- М., медицина, 1981.-с.146-147.
21.
Всё о
здоровом образе жизни, Франция, «Ридерз Дайджест», 1998г.;
22.
Гавриленко И.Н. Ультразвуковая биометрия глаза с различной
рефракцией // Офтальмол. журнал. — 1974. — № 7. — С. 61-63.
23.
Глазные болезни. Учебная литература для студентов медицинских
вузов. Под редакцией В.Г.Копаевой. Москва «Медицина», 2002.
24.
Глазные болезни. Учебник для студентов медицинских ВУЗов.
С.Н.Федоров, Н.С.Ярцева, А.О.Исманкулов. Москва, 2005.
25.
Горбань А.И. Отслойка сетчатки как
проблема витреоретинальной биомеханики // Л.,1979. —с.29-71.
26.
Горбань А.И., Селиванова И.Н. К комплексной характеристике задних
отслоек стекловидного тела // Новое в диагностике и лечении заболеваний глаз.
Вопросы глаукомы и травматизма. Тезисы докладов 3-ей межобл. конф.
офтальмологов. — Л.,1979.-с.25-27.
27.
Гундорова Р.А., Бойко А.В.
Факоэмульсификация травматических катаракт // Вестн. офтальмол. —
1977. —№ 6. —С. 44-47.
28.
Демирчоглян
Г.Г., брошюра «Тренируйте зрение», Москва, 1990г.;
29.
Егорова Э.В., Иошин И.Э., Битная Т.А. Профилактика вторичных
помутнений задней капсулы после экстракции катаракты при миопии высокой степени
// Офтальмохирургия. — 1999. — №1. — С. 13-17.
30.
Егорова Э.В., Толчинская А.И.
Хирургические технологии в профилактике осложнений при экстракции осложненных
катаракт\\ Съезд офтальмологов России,8-й: тез.докл.- М.: Издательский центр
МНТК «МГ»,2005.- С.558-559
31.
Зуев В.К. Современные аспекты хирургической
коррекции миопии высокой степени: Дис. ... д-ра. мед. наук.- М., 1995.- 170 с.
32.
Клинические лекции по офтальмологии. Учебное пособие. Е.А.Егоров,
С.Н.Басинский. Москва «ГЭОТАР-Медиа». 2007.
33.
Косицкий
Г.И., «Физиология человека», Москва, «Медицина», 1985г;
34.
Крыжановский Г.Н. Общая патофизиология нервной
системы.- М.: Медицина,1997.- 352 с.
35.
Кудряшова
Н.И., «Зрение: сохранение, нормализация, восстановление», Москва, «НТ-Центр»,
2014г.
36.
Кузнецова М.В. Причины развития близорукости и
ее лечение.- М.: Медицина, 2014.- 240 с.
37.
Малышев В.В., Розанова О.И., Гутник И.Н.
Трансформация функциональной системы зрительного восприятия из нормальной в
патологическую // Бюлл. ВСНЦ СО РАМН.- 2004.- № 2.- С. 19-26.
38.
Могилев Л.Н. Механизмы пространственного зрения.-
Л.: Наука, 1982.- 112 с.
39.
Могилев Л.Н., Быль-Былинская М.Л., Рабичев И.Э.
Восстановление бинокулярного зрения в естественных условиях // Охрана зрения
детей и подростков.- М.: Медицина, 1984.- С. 91-96.
40.
Офтальмология. Учебник для вузов. Под редакцией Е.А.Егорова.
Москва «ГЭОТАР-Медиа». 2008.
41.
Офтальмология. Учебник для вузов. Под редакцией Е.И.Сидоренко.
Москва «ГЭОТАР-Медиа». 2007.
42.
Офтальмология. Учебник для студентов медицинских вузов. Е.Е.Сомов.
Москва. «Медицинское информационное агентство», 2008.
43.
Рабичев И.Э. Системная организация и механизмы
направленной коррекции бинокулярного зрения: Дис. ... д-ра биол. наук.- М.,
1998.- 192 с.
44.
Розенблюм Ю.З. Оптометрия. – Спб: Гиппократ, 1996. – 320 с
45.
Сайфуллин Н.Ф. Хирургическая коррекция
гиперметропии высокой степени методом имплантации заднекамерной положительной
ИОЛ в факичный глаз: Дис. ... канд. мед. наук.- М., 1995.- 142 с.
46.
Соловьева В.В. Метод бинариметрии в
диплоптическом лечении содружественного косоглазия: Дис. ... канд. мед. наук.-
М., 1988.- 158 с.
47.
Теоретическая и клиническая бинариметрия / Под
ред. Щуко А.Г., Малышева В.В.- Новосибирск: Наука, 2006. - 184 с.
48.
Туманян Э.Р. Клинико-функциональное состояние
глаз с миопией высокой степени после имплантации отрицательной ИОЛ: Дис. ...
д-ра. мед. наук.- М., 1998.- 161 с.
49.
#"#_ftnref1" name="_ftn1" title="">[1]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[2]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[3]Аветисов
Э. С. Близорукость.- М.: Медицина, 2002
[4]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[5]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[6]Аветисов
Э. С. Близорукость.- М.: Медицина, 2002
[7]Офтальмология.
Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008
[8]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[9]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[10]Аветисов
Э. С. Близорукость.- М.: Медицина, 2002
[11]Офтальмология.
Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008
[12]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[13]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[14]Офтальмология.
Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008
[15]Аветисов
Э. С. Близорукость.- М.: Медицина, 2002
[16]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[17]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[18]Офтальмология.
Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008
[19]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[20]Аветисов
Э. С. Близорукость.- М.: Медицина, 2002
[21]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[22]Офтальмология.
Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008
[23]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014
[24]Глазные болезни.
Учебник для студентов медицинских ВУЗов. С.Н.Федоров, Н.С.Ярцева,
А.О.Исманкулов. Москва, 2005
[25]Кудряшова Н.И., «Зрение:
сохранение, нормализация, восстановление», Москва, «НТ-Центр», 2014г.
[26]Офтальмология.
Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008
[27]Кудряшова Н.И.,
«Зрение: сохранение, нормализация, восстановление»,
Москва, «НТ-Центр», 2014г.
[28]Кудряшова Н.И.,
«Зрение: сохранение, нормализация, восстановление»,
Москва, «НТ-Центр», 2014г.
[29]Кудряшова Н.И.,
«Зрение: сохранение, нормализация, восстановление»,
Москва, «НТ-Центр», 2014г.
[30]Кузнецова
М.В. Причины развития близорукости и ее лечение.- М.: Медицина, 2014