Особенности лечения туберкулеза у детей и подростков
План:
Введение
. Патогенез и патологическая
анатомия первичного периода туберкулезной инфекции
.1 Механизм развития
эпидемиологического процесса и пути передачи инфекции
.2 Признаки первичного периода
туберкулезной инфекции
. Влияние
анатомо-физиологических особенностей у детей и подростков на течение
туберкулеза
.1 Туберкулез у детей раннего
возраста
.2 Туберкулез у подростков
. Особенности лечения
туберкулеза у детей и подростков
Заключение
Литература
Введение
Показатель заболеваемости туберкулезом детей
(0-14 лет) в течение двух лет снижался и составил в 2014 г. 13,2 на 100 тыс.
населения (в 2013 г. - 14,3)- Этому предшествовал период роста в течение трех
лет: с 14,7 на 100 тыс. детского населения в 2009 г. до 16,4 в 2012 г. (рис.
6).
Анализ причин роста показателя заболеваемости
туберкулезом детей и подростков позволил прийти к заключению, что он обусловлен
двумя факторами. С одной стороны, изменилась диагностическая тактика первичного
инфицирования и активного туберкулеза у детей и подростков при скрининговых
осмотрах и было отменено превентивное лечение при диспансерном наблюдении в
группах диспансерного учета (ГДУ) при отрицательной реакции на Диаскинтест
(ДСТ) несмотря на положительную реакцию на введение туберкулина (реакция Манту
с 2ТЕ). С другой стороны, существует гипердиагностика туберкулеза - на учет
берутся все дети с мелкими кальцинированными очагами, выявленными при
применении компьютерной томографии (КТ) после положительной реакции на ДСТ,
независимо от клинических проявлений в соответствии с методическими
рекомендациями В.А. Аксеновой.
Рис. Показатель заболеваемости туберкулезом
детей и подростков
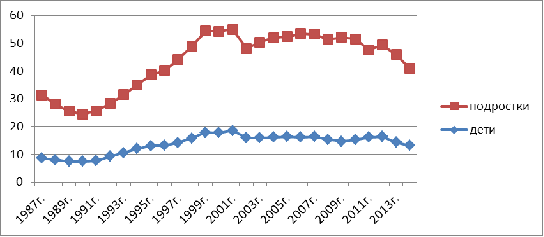
Показатели заболеваемости туберкулезом детей и
подростков превысили аналогичные показатели 1990 г., когда они были
минимальными, в 1,8 и 1,6 раза.
. Патогенез и патологическая
анатомия первичного периода туберкулезной инфекции
.1 Механизм развития эпидемического
процесса и пути передачи инфекции
Основным источником инфекции является человек,
больной туберкулезом легких, выделяющий микобактерии. К наиболее опасным
источникам инфекции относят больных туберкулезом легких в фазе распада, а менее
опасным - в фазе инфильтрации и уплотнения.
Источниками инфекции могут быть животные и
птицы, они представляют непосредственную опасность для животноводов и
потребителей их продукции.
Внутриутробное заражение туберкулезом ребенка
происходит редко. Если мать больна прогрессирующей формой туберкулеза, то
микобактерии через плаценту по сосудам могут проникнуть в плод.
Аэрогенный путь заражения туберкулезом для
человека является ведущим. Это происходит воздушно-капельным или
воздушно-пылевым путем. При кашле, чихании или разговоре микобактерии с
капельками слизи или мокроты попадают во внешнюю среду. Мельчайшие частички могут
некоторое время находиться в воздухе и аспирироваться окружающими. Этот путь
имеет наибольшее значение в очагах инфекции, где находится больной
туберкулезом. Воздушно-пылевой путь проникновения микобактерии встречается
чаще, т.к. микобактерии с каплями слизи оседают на поверхностях, высыхают и
превращаются в инфицированную пыль. Такой путь заражения чаще происходит в
помещениях, где проживают больные туберкулезом, в производственных помещениях и
на территориях туберкулезных больниц. Здесь большое значение приобретает
санитарная профилактика - соблюдение правил личной гигиены и
противоэпидемического режима.
Важен и пищевой путь передачи инфекции, который
реализуется при употреблении инфицированных продуктов животного происхождения.
Первичный период туберкулезной инфекции
начинается от момента первого проникновения МБТ в организм. Исход первичного
инфицирования определяется количеством и вирулентностью микобактерии,
длительностью их воздействия и, в значительной степени, иммунобиологическим
состоянием организма.
Вследствие высокого уровня естественной
резистентности человека к туберкулезной инфекции у 90-95 % инфицированных
микобактериями туберкулез не развивается. У них он протекает скрыто, в виде
малых специфических изменений с формированием противотуберкулезного иммунитета.
Инфицирование или развитие клинической формы
длится от одного-двух лет (при инфицировании) до 4-5 лет, когда возникшие формы
туберкулеза подвергаются обратному развитию, в последующем поддерживая
относительный иммунитет к туберкулезу.
1.2 Признаки первичного периода
туберкулезной инфекции
1. Переход отрицательной туберкулиновой
пробы в положительную вследствие инфицирования МБТ («вираж»).
2.Лимфотропность
- вовлечение в процесс преимущественно лимфатической системы, что проявляется периферической
полиаденопатией и обязательным поражением внутригрудных лимфатических узлов.
3.Высокая
сенсибилизация всех органов и тканей инфицированного организма токсинами и
ферментами МБТ предрасполагает к генерализации инфекции преимущественно лимфогематогенным
путем.
4.Возникновение параспецифических реакций.
5. Наклонность специфических изменений в
легочной ткани и лимфатических узлах к казеозному перерождению с последующим
отложением солей кальция в периоде обратного развития.
6.Склонность к самозаживлению.
Заболевание, которое развивается после
первичного инфицирования микобактериями туберкулеза (МБТ) организма человека,
называют первичным туберкулезом.
Инкубационный период при туберкулезе обычно
составляет 4-6 недель, но может быть и коротким (17-18 дней), и более
длительным (8-10 недель и более). Чем короче инкубационный период при
туберкулезе, тем тяжелее прогноз. Короткий инкубационный период характерен
преимущественно для детей раннего возраста, проживающих в очаге туберкулеза.
При первичном туберкулезе поражение обычно
локализуется в лимфатических узлах, легком, плевре, а иногда и в других
органах: почках, суставах, костях, брюшине.
Туберкулез внутригрудных
лимфатических узлов - самая частая форма первичного
туберкулеза, затрагивающая различные группы ВГЛУ. Воспаление чаще развивается в
лимфатических узлах трахеобронхиальной и бронхопульмональной групп, обычно без
вовлечения в специфический процесс ткани легкого. Туберкулезное поражение
лимфатических узлов бронхопульмональной групп часто называют бронхоаденитом
(бронхонодулитом).
После инфицирования микобактериями туберкулеза в
лимфатических узлах развивается гиперпластическая реакция с последующим
образованием туберкулезных гранулём. Прогрессировать специфическою воспаления
приводит к постепенному замещению лимфоидной ткани туберкулезными грануляциями.
Зона казеозного некроза со временем может значительно увеличиваться и
распространяться почти на весь лимфатический узел. В прилежащих к
лимфатическому узлу клетчатке, бронхах, сосудах, нервных стволах,
медиастинальной плевре возникают параспецифические и неспецифические
воспалительные изменения. Патологический процесс прогрессирует и захватывает
другие, ранее не измененные лимфатические узлы средостения. Общий объем
локального поражения бывает весьма значительным.
В зависимости от величины поражения ВГЛУ и
характера воспалительного процесса условно выделяют инфильтративную, туморозную
(опухолевидную) и «малую» формы заболевания.
Под инфильтративной формой понимают
преимущественно гиперпластическую реакцию ткани лимфатического узла с
незначительным казеозным некрозом и перифокальной инфильтрацией.
Туморозную форму ассоциируют с выраженным
казеозным некрозом в лимфатическом узле, весьма слабой инфильтративной реакцией
в окружающих его тканях.
«Малые» формы туберкулеза ВГЛУ характеризуются
их незначительным увеличением.
Течение неосложненного туберкулеза ВГЛУ
чаще благоприятное, особенно при ранней диагностике и своевременно начатом
лечении. Перифокальная инфильтрация рассасывается, на месте казеозных масс
формируются кальцинаты, капсула лимфатического узла генерализируется,
развиваются фиброзные изменения.
Осложненное
или прогрессирующее течение туберкулеза ВГЛУ может привести к
специфическому поражению легочной ткани. Лимфогематогенную и бронхогенную генерализацию
процесса наблюдают у больных с прогрессирующими нарушениями в иммунной системе,
которые усугубляются на фоне туберкулеза. Чаще это происходит при позднем
выявлении заболевания и неадекватном лечении.
Первичный туберкулезный комплекс
- наиболее тяжелая форма первичного туберкулеза, поражающая, как правило,
органы дыхания. Возникновение первичного туберкулезного комплекса связывают с
высокой вирулентностью возбудителя и значительными нарушениями клеточного
иммунитета.
Первичный туберкулезный комплекс - локальная
клиническая форма первичного туберкулеза, при которой выделяют три компонента
специфического поражения: первичный аффект с перифокальной реакцией,
туберкулеза регионарного лимфатического узла и связующая их зона туберкулезного
лимфангита.
Первичный туберкулезный комплекс с поражением
легкого и ВГЛУ может развиваться двумя путями.
При массивном аэрогенном заражении
вирулентными микобактериями туберкулеза в месте их внедрения в легочную ткань
возникает первичный легочный аффект в виде ацинозной или лобулярной казеозной
пневмонии с зоной перифокального воспаления. Аффект локализуется в хорошо
вентилируемых отделах легкого, обычно субплеврально. Воспалительная реакция
распространяется на стенки лимфатических сосудов. Микобактерии туберкулеза с током
лимфы проникают в регионарные лимфатические узлы. Внедрение микобактерии
приводит к гиперплазии лимфоидной ткани и развитию воспаления, которое после
кратковременной неспецифической экссудативной фазы приобретает специфический
характер. Так формируется комплекс, состоящий из пораженного участка легкого,
специфического лимфангита и зоны туберкулезного воспаления в регионарных
лимфатических узлах.
Кроме того, при аэрогенном заражении
микобактерии туберкулеза могут проникать через поврежденную слизистую оболочку
бронха в перибронхиальные лимфатические сплетения и, далее, в лимфатические
узлы корня легкого и средостения, где развивается специфическое воспаление. В
прилежащих к ним тканях возникает неспецифическая воспалительная реакция.
Возникающие расстройства приводят к лимфостазу и расширению лимфатических
сосудов.
Возможен лимфогенный ретроградный путь
развития. При распространении воспаления из лимфатического узла на стенку
прилежащего бронха микобактерии могут проникнуть в легочную ткань. Внедрение
микобактерии в легочную ткань обусловливает развитие воспалительной реакции,
которая обычно захватывает терминальную бронхиолу, несколько ацинусов и долек.
Воспаление быстро приобретает специфический характер: образуется зона
казеозного некроза, окруженная грануляциями. Так, вслед за поражением ВГЛУ
формируется легочный компонент первичного туберкулезного комплекса.
При первичном туберкулезном комплексе наблюдают
распространенные специфические, выраженные параспецифические и неспецифические
изменения. Тем не менее, сохраняется тенденция к доброкачественному течению
заболевания. Обратное развитие происходит медленно. Положительному результату
способствуют ранняя диагностика первичного туберкулезного комплекса и
своевременно начатое адекватное лечение.
При обратном развитии первичного туберкулезного
комплекса постепенно рассасывается перифокальная инфильтрация, грануляции
трансформируются в фиброзную ткань, казеозные массы уплотняются и пропитываются
солями кальция. Вокруг формирующегося очага развивается гиалиновая капсула.
Постепенно на месте легочного компонента образуется очаг Гона. Со временем очаг
Гона может подвергнуться оссификации. В лимфатических узлах аналогичные
репаративные процессы происходят несколько медленнее и также завершаются
образованием кальцинатов. Излечение лимфангита сопровождается фиброзным
уплотнением перибронхиальной и периваскулярной тканей.
Формирование очага Гона в легочной ткани и
образование кальцинатов в лимфатических узлах - морфологическое подтверждение
клинического излечения первичного туберкулезного комплекса, которое наступает в
среднем через 3,5-5 лет после начала заболевания.
У больных с выраженным
иммунодефицитом, не вакцинированных БЦЖ или вакцинированных с нарушением
правил, первичное инфицирование может привести к заболеванию, а уже возникший
первичный туберкулез иногда приобретает хроническое, волнообразное, неуклонно
прогрессирующее течение. В лимфатических узлах наряду с медленно образующимися
кальцинатами обнаруживают свежие казеозно-некротические изменения. В патологический
процесс постепенно вовлекаются новые группы лимфатических узлов, отмечаются
повторные волны лимфогематогенной диссеминации с поражением ранее не измененных
отделов легких. Очаги гематогенных отсевов формируются и в других органах:
почках, костях, селезенке.
При всех формах первичного туберкулеза обратное
развитие туберкулезного процесса и клиническое излечение сопровождаются гибелью
большей части микобактерий и элиминацией их из организма. Однако часть
микобактерий трансформируется в L-формы
и персистирует в остаточных посттуберкулезных очагах. Измененные и неспособные
к размножению микобактерий поддерживают нестерильный противотуберкулезный
иммунитет, который обеспечивает относительную устойчивость человека к
экзогенной туберкулезной инфекции.
. Влияние анатомо-физиологических
особенностей у детей и подростков на течение туберкулеза
В младшем детском возрасте выявляют
преимущественно первичные формы туберкулеза. У детей старшего возраста и
подростков более чем в 50% случаев обнаруживают вторичный туберкулез.
Туберкулез в различных возрастных категориях
имеет определенные особенности, которые способствуют формированию остаточных
изменений после перенесенного заболевания различной степени выраженности.
У новорожденных и детей раннего возраста
туберкулез протекает менее благоприятно, чем у старших детей, и характеризуется
наклонностью к генерализации инфекции, ее распространению преимущественно
лимфогематогенным путем с образованием внелегочных очагов, что подчас
определяет тяжесть заболевания. В этом возрасте преобладают такие формы, как
первичный туберкулезный комплекс, туберкулезный менингит и милиарный
туберкулез.
В дошкольном и школьном возрасте туберкулез
протекает благоприятно, генерализация процесса наблюдается редко, и на первый
план, особенно в настоящее время, выступают так называемые малые формы в виде
туберкулеза внутригрудных лимфоузлов или периферических лимфоузлов.
Критическим является подростковый возраст, когда
сравнительно часто образуются инфильтративные изменения в легких, происходит
гематогенная диссеминация инфекции. Преобладающие формы - это инфильтративный и
диссеминированный туберкулез легких. У подростков происходит значительная
перестройка нейроэндокринного аппарата, что особенно отрицательно сказывается
на течении туберкулеза при массивной суперинфекции.
Особенности развития болезни в различные
возрастные периоды обусловлены анатомо-физиологическими и иммунологическими
свойствами организма.
2.1 Туберкулез у детей раннего
возраста
Анатомо-физиологические особенности
детей раннего возраста:
• Незрелость клеточного и гуморального
иммунитета:
· замедлена
и снижена миграция клеток крови к месту воспаления;
· незавершенный
фагоцитоз (развита фаза поглощения, снижена фаза переваривания);
· Верхние
дыхательные пути и трахея короткие и широкие, остальные дыхательные пути узкие
и длинные (ухудшена вентиляция легких).
· Относительная
сухость слизистой оболочки бронхов вследствие недостаточного количества
слизистых желез, низкая вязкость секрета.
• Ацинусы бедны эластическими волокнами.
· Недостаточное
количество сурфактанта приводит к легкому возникновению ателектазов.
· Практически
не развита межсегментарная плевра, слабо развита междолевая плевра, не все слои
плевры сформированы.
• Недостаточно выражен кашлевой рефлекс.
• В лимфатических узлах мало лимфоидной
ткани, слабый клапанный аппарат.
· Много
анастомозов между кровеносными и лимфатическими сосудами.
· Незрелость
центра терморегуляции.
Туберкулез у детей раннего возраста выявляют
преимущественно по обращаемости (наиболее часто ставят диагноз пневмонии,
неэффективность неспецифической антибактериальной терапии заставляег проводить
дифференциальную диагностику с туберкулезом).
У больных туберкулезом детей туберкулезный
контакт выявляют в подавляющем числе случаев.
Более половины больных туберкулезом детей
раннего возраста не привиты БЦЖ или не имеют поствакцинального знака.
Наиболее частые осложнения: бронхолегочные
поражения, гематогенная диссеминация в легкие и мозговые оболочки, распад
легочной ткани.
Поздняя диагностика и прогрессирующее течение
приводят к летальному исходу.
2.2 Туберкулез у подростков
Анатомо-физиологические особенности
подросткового периода:
· Происходит перестройка
нейроэндокринного аппарата
· Интенсивно увеличивается объем
легких
· Изменяется уровень обмена веществ и
уровень энергетических затрат
· Интенсивно развиваются эластические
волокна в альвеолах и межальвеолярных пространствах
· Возникает несоответствие между
анатомическим строением органов (неполное развитие функционирующей части,
слабость соединительных структур) и возросшими функциональными потребностями
организма
· Происходит психологическая
перестройка, ломается стереотип жизни ребенка, формируется новое социальное
положение, возникает много контактов, меняется режим питания, приобретаются
новые привычки, в том числе и вредные (курение, алкоголь, наркомания).
Особенность туберкулеза в подростковом возрасте
- наклонность к прогрессирующему течению, альтеративно-некротическим реакциям.
Сравнительно часто и быстро наступает распад легочной ткани, развиваются
вторичные формы туберкулеза, характерные для взрослых (инфильтративный,
очаговый) при сохранении черт первичного периода (высокая общая
сенсибилизация).
Подростки, живущие в туберкулезном контакте,
заболевают туберкулезом в 2 раза чаще, чем дети других возрастов (кроме детей
раннего возраста).
Поздняя диагностика, неадекватное лечение в
периоде «виража» приводят к хронизации туберкулезного процесса.
. Особенности лечения туберкулеза у
детей и подростков
Целью лечения детей и подростков, больных
туберкулезом, является излечение без остаточных изменений или с минимальными
остаточными изменениями. На лечение туберкулеза в детском и подростковом
возрастах в целом распространяются основные подходы, общие для больных всех
возрастных групп. Вместе с тем учитывается своеобразие течения туберкулезной
инфекции у детей и подростков, возрастные особенности их реагирования на
внешние и внутренние факторы, специфические требования, предъявляемые к методам
лечебного воздействия на растущий организм.
1. Как можно более раннее начало лечения.
У детей и подростков наилучшие результаты
лечения (в том числе высокая частота полного рассасывания специфических
изменений) достигаются при диагностике заболевания в раннем периоде первичной
туберкулезной инфекции, в течение первого года после «виража». Напротив, хуже
всего поддаются лечению хронически текущий первичный туберкулез и
несвоевременно выявленные вторичные формы туберкулеза у подростков.
2. Длительное и непрерывное лечение.
Средняя продолжительность основного курса
лечения туберкулеза у детей и подростков - около 12 мес. При малых формах
туберкулеза внутригруд-ных лимфатических узлов основной курс лечения
сокращается до 10 мес, при тяжелых, осложненных, распространенных формах
увеличивается до 18 мес.
3. Этапность.
Как правило, лечение больного складывается из
трех этапов: стационарного, санаторного, амбулаторного. Ранее считалось, что
лечение больного туберкулезом ребенка всегда обязательно должно начинаться в
стационаре и продолжаться там достаточно длительный период времени (несколько
месяцев). В настоящее время это положение подвергается пересмотру, поскольку в
стационарном лечении нуждаются не более 70 % больных, преимущественно из
социально дезадаптированных групп населения.
4. Комплексность.
Основу лечения туберкулеза составляет
химиотерапия. Лечение должно быть этиопатогенетическим. Для больного
туберкулезом ребенка особенное значение имеет обеспечение благоприятных условий
жизни, режима и питания, использование природных факторов оздоровления.
5. Комбинированная химиотерапия.
При активных формах туберкулеза используются
комбинации, состоящие из 3-5 противотуберкулезных препаратов в зависимости от
тяжести заболевания.
6. Контролируемость лечения.
Терапия проводится при наблюдении фтизиатра с
периодическим выполнением лабораторного (1 раз в мес.) и рентгенологического (1
раз в 2-3 мес.) исследований. Особенно важно контролировать прием препаратов
при лечении детей и подростков, которые принимают ПТП только в присутствии
медперсонала.
Этиотропная терапия, или химиотерапия, является
основным компонентом лечения туберкулеза и заключается в применении
лекарственных препаратов, подавляющих размножение микобактерий
(бактериостатический эффект) или уничтожающих их в организме больного
(бактерицидный эффект).
Дозы противотуберкулезных препаратов для детей и
подростков
|
Название
|
Суточная
доза, мг/кг массы тела
|
Максимальная
суточная доза, г
|
|
Изониазид
|
5-10
|
0,6
|
|
Стрептомицина
сульфат
|
15-20
|
1,0
|
|
Пиразинамид
|
20-30
|
1,5
|
|
Рифампицин
|
8-10
|
0,45
|
|
Этамбутол
|
20-25
|
1,0
|
Все ПТП способны оказывать нежелательные
побочные эффекты в организме больного: токсические и аллергические. У детей и
подростков организм более чувствителен к различным интоксикациям, в том числе и
лекарственным, чем организм взрослого человека, поэтому у них чаще возникают
побочные эффекты химиотерапии. Перед назначением химиотерапии ребенку
необходимо тщательно выяснить перенесенные и сопутствующие заболевания. Особое
внимание обращают на патологию нервной системы (в том числе судорожные припадки
в анамнезе), зрение, слух, заболевания печени, почек, желудка,
аллергологический анамнез. Наличие серьезной патологии является ограничением к
назначению определенных препаратов.
Изониазид
с осторожностью назначается детям и подросткам с заболеваниями нервной системы.
При эпилепсии изониазид противопоказан, поскольку может спровоцировать
судорожные приладки. Изониазид стимулирует кору надпочечников, что может
привести к гинекомастии, дисменорее, подъему АД. Не назначают изониазид при
заболеваниях печени и почек с явлениями функциональной недостаточности. Более
редкая побочная реакция на изониазид - гнездная аллопеция (облысение) у детей
дошкольного возраста.
Нежелательные действия изониазида и других
препаратов ГИНК устраняет пиридоксин. Для профилактики токсических реакций
пиридоксин назначается внутрь в сочетании с препаратами ГИНК. Для
предупреждения токсического действия на печень назначаются гепатопротекторы.
При непереносимости изониазида при амбулаторном лечении, при профилактике
туберкулеза и лечении его нетяжелых форм у детей и подростков используют
фтивазид и метазид.
Рифампицин.
Детям раннего возраста препарат применяют в виде ректальных свечей. Препарат
имеет выраженный гепатотоксический эффект, нефротоксичность и влияние на кровь
(лейкопения). Противопоказания к назначению рифампицина - недавно перенесенный
(менее 1 года) гепатит, нарушение функции печени, почек. Для профилактики
гепатотоксического эффекта применяются гепатопротекторы, желчегонные препараты,
фитотерапия.
Этамбутол.
Основное токсическое действие - на зрительный нерв. При назначении этамбутола 1
раз в месяц необходим контроль остроты зрения и цветоощущения. Не рекомендуется
назначать этамбутол детям дошкольного возраста.
Стрептомицин
с осторожностью назначают детям раннего возраста, у которых невозможно
проверить остроту слуха. Особенно опасно применение стрептомицина и других ото-
и нефротоксических препаратов детям и подросткам, имеющим сопутствующие
хронические отиты и заболевания мочевыдели-тельной системы.
Фторхинолоны
(офлоксацин, ципрофлоксацин, ломефлоксацин) в лечении туберкулеза у детей не
применяются, поскольку могут повредить растущие хрящевые ткани и вызвать
задержку роста; у подростков - используются ограниченно, при лекарственной
устойчивости МБТ; продолжительность применения, как правило, 3-4 недели.
В настоящее время туберкулез часто вызывается
лекарственно-устойчивыми МБТ, причем лекарственная устойчивость отмечается не
только у больных-хроников, но и у впервые выявленных пациентов, не лечившихся
противотуберкулезными препаратами. Чувствительность МБТ к ПТП можно определить
только у бактериовыделителей, каковыми чаще всего дети не являются. Поэтому
необходимо иметь сведения о чувствительности к препаратам штамма МБТ,
выделенного у источника заражения. Так, если известен семейный контакт, терапия
ребенку назначается с учетом сведений о чувствительности МБТ у взрослого.
Противотуберкулезные препараты вводят в организм
больного различными путями: перорально, внутримышечно, внутривенно, ингаляционно,
лимфотропно (эндолимфатическое введение).
туберкулез подросток лечение
препарат
Показаниями для внутривенной химиотерапии у
детей и подростков являются: первичный туберкулез в фазе распада и обсеменения,
а также осложненный специфическим поражением бронхов и
ателектатически-пневмо-ническими изменениями; очаговый, инфильтративный,
диссеминированный туберкулез в фазах инфильтрации, распада и обсеменения и
фиброзно-кавернозный туберкулез в фазе инфильтративной вспышки.
Заключение
В нашей стране характерной и весьма тревожной
тенденцией стал рост инфицированности и заболеваемости туберкулезом детей.
Ежегодно в России инфицируется микобактериями 2% всего детского населения. С
1990г. заболеваемость выросла более чем в 2 раза, и в настоящее время этот рост
продолжается. Особенностями современной эпидемиологической ситуации по детскому
туберкулезу являются: рост числа заболевших преимущественно дошкольного и
младшего школьного возраста; детей из семей эмигрантов; детей из группы риска,
впервые инфицированных микобактериями, а также контактировавших с больными
туберкулезом. Возросло число заболевших детей из числа тех, кто наблюдается в
противотуберкулезном диспансере в связи с впервые положительной или
гиперергической пробой Манту; на их долю приходится 25% всех впервые выявленных
детей с активным туберкулезом.
При нелеченном туберкулезе в его ранних стадиях
смертность высокая, и тем выше, чем в более раннем возрасте инфицирован
ребенок. С плохим исходом протекают формы, связанные с диссеминацией, милиаризацией,
и туберкулезный менингит. Об эффективности современных методов профилактики и
лечения свидетельствует тот факт, что до применения изониазида и стрептомицина
ранняя смертность детей (до года) от туберкулеза составляла 30%. В настоящее
время благодаря ранней диагностике и раннему лечению смертность сведена почти
до нуля.
Список литературы:
1) «Организация лечения больных
туберкулезом» учебное пособие для медицинских сестер Хабаровск 2013г.
) Н.А. Митрофанова, Ю.В.
Пылаева «Сестринское дело во фтизиатрии» Москва 2014г.
) Журнал «Туберкулез и
болезни легких» №9 2010г.
) Журнал «Сестринское дело»
2/2016г.
) «Основные клинические формы
туберкулеза первичного периода у детей» учебное пособие Хабаровск 2012г.
) «Методика диспансерной
работы в противотуберкулезной службе» учебное пособие для средних медицинских
работников Хабаровск 2013г.
) Журнал фельдшера и акушера
№ 8 август, № 9 сентябрь 2015г.