|
Степень
громкости по шкале
|
Шум
выслушивается
|
|
I
|
Лишь
в эпицентре после некоторой адаптации
|
|
II
|
В
эпицентре сразу без адаптации
|
|
III
|
Через
тыльную поверхность ладони, приложенной на эпицентр шума
|
|
IV
|
На
запястье, если ладонь помещена на эпицентр шума
|
|
V
|
На
предплечье, если ладонь помещена на эпицентр шума
|
|
VI
|
Через
оставленную между грудной клеткой и фонендоскопом воздушную прослойку
|
· По типу изменения громкости от
момента возникновения до окончания:
) убывающие шумы - громкость их постепенно
убывает, уменьшается (большинство сердечных шумов);
) нарастающие шумы - громкость их постепенно
усиливается (пресистолический шум при митральном стенозе);
) убывающе-нарастающие (мезодиастолический и
пресистолический шумы при митральном стенозе);
) нарастающее-убывающие (ромбовидные и
веретенообразные) - шумы изгнания при стенозе устья аорты и легочной артерии;
) монотонные шумы - громкость их однотипна на
всем протяжении (систолический шум при митральной недостаточности).
· По длительности:
) короткие - продолжающиеся менее половины фазы
сердечного цикла;
) продолжительные - длящиеся более половины фазы
сердечного цикла;
) пансистолические (пандиастолические) -
занимающие всю фазу сердечного цикла (систолу или диастолу).
· По механизму образования:
) Систолический шум изгнания:
- органический систолический шум
изгнания при стенозе устья аорты
- неорганический систолический шум
изгнания при стенозе устья аорты
- систолический шум изгнания при
коарктации аорты
- систолический шум изгнания при
аневризмах крупных сосудов
- систолический шум изгнания при
стенозе устья легочной артерии
- систолический шум изгнания при
стенозах артерий
) Систолический шум регургитации:
- органический систолический шум
регургитации при митральной недостаточности
- систолический шум регургитации при
относительной митральной недостаточности
- систолический шум регургитации при
синдроме пролабирования митрального клапана
- систолический шум регургитации при
трикуспидальной недостаточности
) Диастолический шум изгнания:
- диастолический шум митрального
стеноза
- диастолический шум
"ложного" митрального стеноза
- диастолический шум при
трикуспидальном стенозе
- диастолический шум "ложного
трикуспидального стеноза
) Диастолический шум регургитации:
- диастолический шум при аортальной
недостаточности
- диастолический шум при
недостаточности пульмонального клапана
) Систолодиастолические шумы:
- систолодиастолический шум при
открытом артериальном протоке
- систолодиастолический шум при
коарктации аорты
) Шумы сердца, не связанные с поражением
клапанного аппарата сердца и сосудов (экстракардиальные шумы):
- шум трения перикарда
- кардиопульмональные шумы
- плеврально-перикардиальные шумы
- сосудистые шумы:
артериальные шумы
венозные шумы
Механизм образования шумов:
Кровь внутри сердца и сосудов обычно
перемещается ламинарно, т. е. каждая ее частица проходит в определенный
промежуток времени равные и параллельные пути. Поэтому она движется бесшумно.
Шумы появляются в тех случаях, когда ламинарное движение крови сменяется
турбулентным. Образующиеся при этом завихрения создают колебательные движения,
воспринимаемые нами как шумы.
Турбулентное движение возникает в следующих
четырех случаях:
1) когда кровь протекает сквозь узкое отверстие;
2) когда встречаются два разнонаправленных
потока крови;
3) при ускорении тока крови;
4) при снижении вязкости крови.
Первые два механизма встречаются при врожденных
и приобретенных пороках сердца, вторые два - при неизмененном сердце-в связи с
тахикардией после физической нагрузки, при лихорадке, гипертиреозе, малокровии.
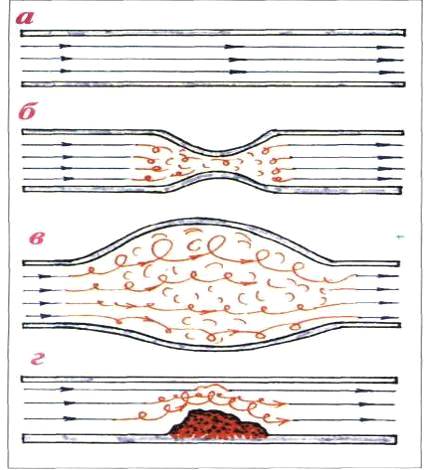
Рис.2 Механизм возникновения шумов:
А - ламинарное движение крови в норме;
Б-турбулентный ток крови при сужении сосуда;
В- турбулентный ток крови при расширении сосуда
Г- турбулентный ток крови при появлении другой
преграды на пути кровотока.
Шумы органической природы, т. е. связанные с
анатомическими изменениями в сердце, делят на:
) шумы изгнания,
) шумы наполнения,
) шумы обратного тока
(регургитации).
Шумы изгнания возникают в случаях, когда
кровь с силой выталкивается сквозь узкое отверстие. Так бывает при стенозе
устья аорты или легочной артерии в систоле, при стенозах левого и правого предсердно-желудочковых
отверстий в последнюю часть диастолы. Шумы изгнания обычно наиболее громкие и
нередко не только выслушиваются, но и пальпируются.
Шумы наполнения обычно небольшой громкости. Они
возникают в связи с завихрениями тока крови при перемещении ее из более узкого
участка в более широкий. Силы, перемещающие кровь, при этом небольшие, гораздо
слабее, чем при шумах изгнания. Эти шумы быстро ослабевают, так как разность
давлений при перемещении крови выравнивается, скорость движения крови, сначала
быстрая, приближается к нулю.
Шумы обратного тока (регургитации) возникают
при недостаточности клапанов. При этом встречаются два тока крови-один
нормальный, другой патологический, обратный, которого не было бы, если бы
клапан не был поврежден. Встреча двух токов крови знаменуется завихрениями и
появлением звуковых волн. По своей громкости эти шумы занимают промежуточное
положение между шумами изгнания и шумами наполнения. Их определяют при
недостаточности левого и правого предсердно-желудочковых клапанов и клапана
аорты. Они возникают и при относительной недостаточности этих клапанов.
Большое значение для диагностики имеет фаза, в
которой выслушивается шум. Систолические шумы возникают одновременно или сразу
же за I тоном и занимают всю или часть систолической паузы. Если между I тоном
и шумом не слышно «зазора», то шум называется безынтервальным. Если между I
тоном и шумом улавливается светлый промежуток, то такой шум называется
интервальным. Шумы изгнания обычно интервальные, шумы обратного тока на створчатых
клапанах - безынтервальные. Систола мысленно делится на 3 сегмента -
протосистолу, мезосистолу и телесистолу. Шумы обратного тока обычно
протосистолические, шумы изгнания преимущественно мезосистолические, так как
скорость изгнания становится максимальной не сразу, а после достижения апогея
вновь ослабевает. Телесистолические шумы - явление редкое, они возникают при
пролабировании створок клапана.
Если шум занимает всю систолу, включая оба тона,
то он называется пансистолическим, если же шум не включает тонов -
голосистолическим. Диастола мысленно делится также на 3 части-протодиастолу,
мезодиастолу и пресистолу. Если протодиастолический шум возникает одновременно
со II тоном, то он называется безынтервальным протодиастолическим. Такие шумы
чаще всего выслушиваются при недостаточности полулунных клапанов аорты и
легочной артерии.
Если между II тоном и протодиастолическим шумом
улавливается свободный промежуток, то шум именуется интервальным
протодиастолическим. Такие звуковые явления характерны для сужения
предсердно-желудочковых отверстий. Мезодиастолические шумы так же, как
интервальные протодиастолические, наблюдаются при стенозах левого и правого
предсердно-желудочковых отверстий. Пресистолические шумы обычно связаны с
изгнанием крови из предсердий в желудочки во время активного сокращения
предсердий при стенозах предсердно-желудочковых отверстий.
Шумы могут быть голодиастолические и
пандиастолические, т. е. охватывать всю диастолу, включая (или исключая) тоны
сердца. Наконец, некоторые пороки характеризуются шумами, охватывающими и
систолу, и диастолу. Такие шумы называются непрерывными, или
систоло-диастолическими. Они встречаются при артериовенозных фистулах
(например, при незаращении артериального протока).
.Основные причины возникновения сердечных шумов
§ Причины возникновения интракардиальных шумов.
Органические шумы возникают в результате
органических изменений клапанов или закрываемых ими отверстий, а также в связи
с анатомическими нарушениями строения сердца или сосудов, которые отходят от сердца.
Причинами их возникновения могут быть:
. Недостаточность митрального клапана
(происходит завихрение струи крови, вызванное обратным ее током через отверстие
несомкнутого митрального клапана во время систолы желудочка (шум обратного
выброса или регургитации)), которая может быть функциональной и органической.
Органическая недостаточность возникает в
результате следующих изменений: деформации и сморщивания клапана, склероза и
укорочения сухожильных хорд, разрыва хорд или папиллярных мышц, растяжения фиброзного
и мышечного кольца клапанного отверстия, пролапса митрального клапана. Данные
изменения могут появляться при таких заболеваниях, как:
ревматический эндокардит;
атеросклероз;
инфаркт миокарда (папиллярных мышц);
травмы с разрывом створок клапана или хорд.
Функциональную недостаточность митрального
клапана вызывают:
нарушение мышечного аппарат, обеспечивающего
закрытие митрального клапана (при нарушении различных отделов вегетативной
нервной системы);
изменение реологических свойств крови (при снижении
вязкости при анемии);
нарушение условий внутрисердечной гемодинамики
(при лихорадочных состояниях, тиреотоксикозе);
расширение полости левого желудочка с
увеличением клапанного отверстия (тяжелое поражение миокарда, недостаточность
аортального клапана, артериальная гипертензия, аневризма левого желудочка);
пролапс митрального клапана.
. Стеноз левого атриовентрикулярного
отверстия (в диастолу желудочка во время сокращения левого предсердия кровь
изгоняется в левый желудочек через суженное отверстие, происходит завихрение
струи крови (турбулентность потока) дистальнее и проксимальнее суженного
отверстия).
Структурные изменения в митральном клапане,
приводящих к органическому стенозу клапанного отверстия:
сращение створок клапана в области комиссур;
утолщение и ригидность створок;
сужение фиброзного кольца клапана.
Заболевания, при которых возможны структурные
изменения в митральном клапане, приводящие к органическому стенозу клапанного
отверстия:
ревматический эндокардит;
врожденный порок сердца (изолированный
врожденный митральный стеноз или синдром Лютембаше - врожденный митральный
стеноз, сочетающийся с дефектом межпредсердной перегородки);
инфекционный эндокардит;
диффузные заболевания соединительной ткани.
Заболевания, при которых возможен относительный
стеноз клапанного отверстия:
аортальная недостаточность;
аневризма сердца;
некоторые врожденные пороки сердца (дефект
межжелудочковой перегородки, открытый артериальный проток);
опухоли (миксомы) или тромбы левого предсердия.
. Недостаточность клапанов аорты (во
время диастолы желудочков происходит обратный ток крови через отверстие
несомкнутого клапана, завихрения струи регургитации крови), которая может быть
органической и относительной.
К органической недостаточности приводят такие
структурные изменения как:
деформация или укорочение полулуний клапана;
деструкция или перфорация полулуний клапана;
растяжение клапанного отверстия.
Заболевания, при которых возможны структурные
изменения в аортальном клапане, приводящие к его органической недостаточности:
ревматический эндокардит;
атеросклероз аорты;
врожденный порок.
Относительную недостаточность аортального
клапана могут вызывать такие заболевания как:
артериальная гипертензия;
атеросклероз;
сифилитический аортрит;
системные васкулиты (аортит);
диффузные заболевания соединительной ткани.
. Стеноз устья аорты (в систолу левого
желудочка кровь изгоняется из левого желудочка через суженное отверстие,
происходит завихрение струи крови (турбулентность потока) дистальнее и
проксимальнее суженного отверстия).
Структурные изменения в аортальном клапане,
приводящие к органическому стенозу клапанного отверстия:
сращение полулуний клапана;
утолщение и ригидность полулуний клапана;
вегетации, отложения холестерина, кальциноз
створок клапана.
Заболевания, при которых возможо развитие
стеноза устья аорты:
ревматический эндокардит;
инфекционный эндокардит;
атеросклероз аорты;
врожденный порок.
Заболевания, при которых возможно развитие
относительного стеноза устья аорты:
расширение восходящей части аорты вследствие
повышения давления в ее просвете (артериальной гипертензии);
потеря стенкой аорты эластичности при
атеросклерозе.
. Стеноз правого атриовентрикулярного
отверстия (в диастолу желудочка во время сокращения левого предсердия кровь
изгоняется в правый желудочек через суженное отверстие, происходит завихрение
струи крови (турбулентность потока) дистальнее и проксимальнее суженного
отверстия).
К органическому стенозу правого
атриовентрикулярного отверстия могут приводить структурные изменения в трехстворчатом
клапане:
сращение створок клапана;
утолщение и ригидность створок;
сужение фиброзного кольца клапана.
Причиной органического стеноза
атриовентрикулярного клапана могут быть такие заболевания, как:
- ревматический эндокардит;
- инфекционный эндокардит, начальные стадии;
врожденный порок;
диффузные болезни соединительной ткани;
карциноид толстой кишки (поражение
трехстворчатого клапана серотонином).
Заболевания, при которых возможен относительный
стеноз клапанного отверстия:
дилатация правого желудочка различной этиологии;
увеличение кровотока через правое
атриовентрикулярное отверстие при дефекте межпредсердной перегородки;
тромбы и опухоли правого предсердия.
. Недостаточность трикуспидального
клапана (происходит завихрение струи крови, вызванное обратным ее током через
отверстие несомкнутого трикуспидального клапана во время систолы желудочка)
может развиваться в результате:
закрытая травма сердца с разрывом створок
трехстворчатого клапана;
карциноидная болезнь или карциноидный синдром
(поражение различных органов в результате наличия в организме карциноида).
Карциноид - это маленькая опухоль, чаще всего расположенная в тонком или
толстом кишечнике. Опухоль производит активные вещества, которые током крови
приносятся в правую половину сердца, повреждают эндокард (внутреннюю оболочку
сердца). Выходя из правого желудочка с током крови, эти вещества попадают в
сосуды легких, где разрушаются и не доходят до левых отделов сердца. При
карциноидной болезни трехстворчатый клапан может быть постоянно закреплен в
полуоткрытой позиции.
- ревматизм
инфекционный эндокардит
стеноз митрального клапана
При расширении фиброзного кольца недостаточность
трикуспидального клапана возникает по следующим причинам:
миокардит
- дилатационная кардиомиопатия
разрывы хорд
тяжелая легочная гипертензия
препятствие току крови из правого желудочка
(например, опухоль).
. Недостаточность клапана легочной
артерии.
Причины формирования приобретенной органической
недостаточности:
ревматизм;
сифилис;
инфекционный эндокардит;
карциноидный синдром;
закрытая травма грудной клетки;
хирургическое лечение сужения (стеноза) клапана.
Причины образования приобретенной функциональной
недостаточности:
увеличение правого желудочка;
образование фиброзного кольца вокруг клапана;
наличие длительно существующей легочной
гипертензии;
митральный стеноз.
. Стеноз устья легочной артерии.
Заболевания, при которых может развиваться
данная патология:
инфекционный эндокардит
гипертрофическая кардиомегалия
ревматическое поражение сердца
сифилитическое поражение сердца
карциноидный синдром
. Дефект межпредсердной перегородки.
Шум при данной патологии обусловлен не наличием
и объемом артериально-венозного сброса крови, а является следствием объемной
перегрузки правого желудочка и наличием относительного стеноза легочной
артерии.
Интенсивность шума, возникающего при данной
патологии напрямую зависит от объема артерио-венозного сброса.
Функциональные шумы появляются при нарушении
функции неизмененных клапанов.
Причины внутрисердечных неорганических шумов:
понижение вязкости крови в сочетании с
ускорением кровотока (анемические);
ускорение гемодинамики, сопровождающиеся
повышением скорости тока крови через отверстия клапана (гемодинамические) - при
тиреотоксикозе, лихорадочных состояниях, у подростков и юношей, при
функциональной лабильности тонуса вегетативной нервной системы,
сопровождающейся повышением или понижением тонуса папиллярных мышц;
относительно узкое отверстие клапанного кольца в
сравнении с увеличенным объемом камеры сердца, выбрасывающей кровь через
указанное отверстие (мышечный шум без расширения клапанного кольца) или
относительно широкое отверстие клапанного кольца, вызванное увеличенным объемом
камеры сердца, выбрасывающей кровь через указанное отверстие (мышечный шум с
расширением клапанного кольца).
Функциональные мышечные шумы:
шум Грехема Стилла - при относительной
недостаточности клапана легочной артерии вследствие ее дилатации, развившейся в
результате гипертензии в малом круге кровообращения;
шум Флинта- при относительно узком левом
атриовентрикулярном отверстии, возникающий в результате смещения створки
митрального клапана при возврате крови в диастолу из аорты в левый желудочек у
больных с недостаточностью аортального клапана;
шум Кумбса - при относительно узком левом
атриовентрикулярном отверстии для увеличенного объема крови, выбрасываемого
дилатированным левым предсердием у больных с недостаточностью митрального
клапана (мышечный шум без растяжения клапанного кольца);
шум Корригана - при относительно узком устье
аорты по отношению к увеличенному объему крови, выбрасываемому дилатированным
левым желудочком у больных с недостаточностью аортального клапана (мышечный шум
без растяжения клапанного кольца).
§ Причины возникновения экстракардиальных шумов.
. Шум трения перикарда возникает при:
воспаление листков перикарда (перикардит);
опухолевое поражение листков перикарда;
обезвоживание организма и высыхание листков
перикарда (рвота, поносы и др.);
мелкие кровоизлияния в листки перикарда
(лейкозы, геморрагические диатезы, васкулиты).
хроническая почечная недостаточность -
возникновение шума трения перикарда обусловлено отложением кристаллов мочевины
на листках перикарда («похоронный звон уремика»).
. Плевроперикардиальный шум обусловлен
наличием фибринозного экссудата на листках медиастинальной плевры, неровностью
ее поверхности, смещением в сторону средостения медиастинальных листков плевры
в фазу систолы желудочков и возврат их в исходное состояние при диастоле сердца
и развивается в результате заболеваний, ведущих к развитию плеврита.
. Кардиопульмональный шум обусловлен
дополнительным заполнением воздухом альвеол участков легких, прилегающих к
сердцу в фазу систолы, указывает на высокую степень эластичности легочной
ткани, выслушивается у здоровых лиц детского, подросткового и юношеского
возраста, является физиологическим для данного возраста.
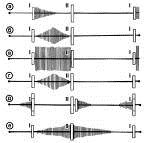
Рис.1 Схема фонокардиографического изображения
сердечных шумов (заштрихованные участки) при некоторых пороках сердца в соотношении
с I и II сердечными тонами:
- убывающий протосистолический шум при
митральной недостаточности;
б - ромбовидный мезосистолический шум при
аортальном стенозе;
в - голосистолический шум при дефекте
межжелудочковой перегородки;
г - веретенообразный голосистолический шум при
стенозе легочного ствола;
д - пресистолический (в связи с митральным
стенозом) и протодиастолический (в связи с аортальной недостаточностью) шумы;
е - систолодиастолический шум при открытом
артериальном протоке.
. Параметры, уточнение которых необходимо для
дифференциальной диагностики сердечных шумов: эпицентр, зона проведения, тембр,
интенсивность
. Эпицентр
Эпицентром называется место, где шум является
наиболее громким. Обычно эпицентр шума совпадает с местом выслушивания клапана,
на котором шум возникает, иногда же эпицентр смещается по току крови. Так,
эпицентром шума при аортальном стенозе является обычно II межреберье справа от
грудины, шум же недостаточности аортального клапана лучше выслушивается в точке
Боткина-Эрба ниже и левее места образования шума.
Как правило, шумы изгнания лучше всего
выслушиваются в той точке, где они образуются, эпицентры же шумов обратного
тока смещены. Определение эпицентра шума - важный признак в дифференциальной
диагностике шумов. Это также одна из характерных черт органических шумов;
функциональные шумы могут вообще не иметь эпицентра, в равной мере
выслушиваться в любой точке сердечной тупости.
. Зона проведения
Важнейшей характеристикой шумов, необходимой для
их дифференциальной диагностики, является проведение. Выяснено, что шум
«относит» в сторону движения струи крови, благодаря чему его можно выслушать не
только в точке наилучшей аускультации данного клапана, но и на известном
расстоянии от него, даже (и это весьма существенно) вне сердечной тупости.
Звуковые волны особенно хорошо проводятся по плотным тканям - костной ткани
ребер и других частей скелета.
Характер проведения шума - подчиняется
определенным правилам:
а) шум выслушивается по обе стороны от сужения;
б) шум лучше всего проводится по направлению
тока крови;
в) шум также проводится лучше над более широкой
частью трубки.
Благодаря указанным закономерностям шумы,
возникающие при недостаточности левого предсердно-желудочкового клапана,
проводятся в подмышечную область, до средней или даже задней подмышечной линии,
иногда под лопатку. Систолический шум при недостаточности левого
предсердно-желудочкового клапана может быть проведен и вверх, в точки Наунина и
Боткина-Эрба.
Шумы, возникающие на трехстворчатом клапане,
могут проводиться на правую половину грудной клетки, но отдаленное проведение
их наблюдается редко. В подмышечную область они никогда не проводятся, что
позволяет отличать иногда очень сходные звуковые феномены пороков левого и
правого предсердно-желудочковых клапанов.
Систолический шум при аортальном стенозе
проводится в правую подключичную область, иногда в яремную ямку, очень часто на
сосуды шеи. Аналогичный шум при сужении ствола легочной артерии проводится в
левую подключичную впадину.
Шум при недостаточности аортального клапана,
следуя току крови, проводится в точку Боткина-Эрба, где он нередко громче, чем
в аортальной точке. Иногда его можно уловить на верхушке и даже в подмышечной
области.
Очень велика область проведения систолического
шума при незаращении межжелудочковой перегородки - почти вся грудная клетка.
Обычно по мере удаления от места своего возникновения громкость шума постепенно
угасает. Если при перемещении капсулы фонендоскопа шум вновь усиливается, то
это выслушивается уже другой шум.
. Тембр
В противоположность представлению о форме шума
понятие тембра шума - чисто аускультативное. Оно зависит от частотной
характеристики звуковых колебаний, составляющих шум, и от входящих в него
обертонов. О диагностическом значении тембра шумов можно встретить противоположные
точки зрения, вплоть до полного отрицания ценности этого признака.
Критерии описания тембра шумов-чисто
субъективны. Часто встречаются эпитеты-дующий, скребущий, грубый, мягкий.
Опытный врач «узнает» по характерной тембровой окраске те или иные пороки. При
стенозе устья аорты выслушивается протяжный, грубый, пилящий систолический шум.
Диастолический шум стеноза левого предсердно-желудочкового отверстия низкого
тембра, рокочущий («на букву ы...»), значительно отличается от нежного,
дующего, как дыхание, шума недостаточности аортального клапана. Весьма
характерен низкого тембра шум недостаточности правого предсердно-желудочкового
клапана, напоминающий жужжащие хрипы в легких. Особый «жужжащий» тембр часто
имеет систоло-диастолический шум при не заращении артериального протока.
Считается, что если в разных точках определяется
два шума разного тембра, то механизмы их возникновения различны.
. Интенсивность
Интенсивность или громкость шума зависит от
многочисленных внутрисердечных и внесердечных причин. Кроме истинной громкости
шума, понятие громкости зависит от субъективных обстоятельств, остроты слуха,
качества фонендоскопа и пр. В основном закономерности здесь такие: шумы
изгнания, как правило, громче шумов обратного тока и шумов наполнения. При
наступлении сердечной недостаточности шумы ослабевают. Органические шумы чаще
всего, громче, чем функциональные. Все факторы, влияющие на громкость тонов и
отнесенные к группе экстракардиальных (толщина грудной клетки, выпот в
перикарде, эмфизема легких), оказывают влияние и на громкость сердечных шумов.
Издавна врачи различали шумы нарастающие (кресчендо) и убывающие (декресчендо).
Градация интенсивности (громкости) сердечных
шумов, определяемых при аускультации (по Фримен-Левайн)
|
Степень
громкости
|
Характеристики
шума
|
|
1
(1/6)
|
Шум
очень слабый, выслушивается только в эпицентре после некоторого периода
адаптации, нередко на высоте вдоха
|
|
2
(2/6)
|
Шум
слабый, но определяется сразу без периода адаптации
|
|
3
(3/6)
|
Шум
отчетливый, выслушивается через тыльную поверхность ладони,приложенной к зоне
его эпицентра
|
|
4
(4/6)
|
Шум
громкий, выслушивается на запястье, если ладонь помещена наэпицентр шума
|
|
5
(5/6)
|
Шум
очень громкий, выслушивается на предплечье, если ладоньпомещена в эпицентре
шума
|
|
6
(6/6)
|
Шум
настолько громкий, что выслушивается фонендоскопом нарасстоянии от грудной
клетки
|
3. Инструментальные технологии верификации
диагноза
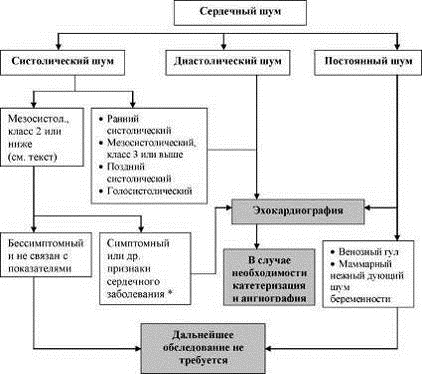
Рисунок 3. Тактика обследования шумов в сердце.*
Если полученные электрокардиограмма и рентгенограмма грудной клетки изменены,
показана эхокардиография.
Электрокардиография и рентген грудной клетки
Хотя ЭХОКГ обычно обеспечивает более специфичной
и часто количественной информацией о значимости сердечного шума и, может быть
единственным, необходимым методом исследования, ЭКГ и рентген грудной клетки
(РГК) являются легкодоступными и могут быть использованы для предварительного
обследования. Отсутствие желудочковой гипертрофии, расширения предсердий,
аритмий, нарушений проводимости, предыдущего инфаркта миокарда и признаков
активной ишемии на ЭКГ обеспечивает полезной отрицательной информацией за
относительно низкую цену. Патологические изменения на ЭКГ, такие как
желудочковая гипертрофия или предыдущий инфаркт у пациентов с сердечным шумом
должны способствовать более обширному обследованию, которое включает ЭХОКГ
(Рис. 3). У пациентов с сердечными шумами рентгенограмма грудной клетки в
передне-задней и боковой проекции часто обеспечивает качественной информацией
относительно размера камеры сердца, легочного кровотока, легочного, системного
венозного давления и сердечной кальцинации. При обнаружении патологических
признаков на РГК должна проводиться ЭХОКГ (Рис. 3). Нормальные РГК и ЭКГ
возможны у бессимптомных пациентов с изолированными мезодиастолическими шумами,
особенно в более молодых возрастных группах, когда вдоль левого края грудины
выслушивается шум интенсивностью класса 2 и меньше (16-18). Рутинное применение
ЭКГ и РГК в этом случае не рекомендуется.
1. Эхокардиография
1. ЭХОКГ рекомендуется бессимптомным
пациентам с диастолическими, постоянными, голосистолическими, поздними
систолическими шумами, шумами, связанными со щелчками выброса или шумами,
которые иррадируют в шею и спину. (Уровень достоверности: C)
2. ЭХОКГ рекомендуется пациентам с
сердечными шумами и симптомами или признаками сердечной недостаточности,
миокардиальной ишемии/инфаркта, потери сознания, тромбоэмболии, инфекционного
эндокардита или другими клиническими признаками структурной болезни сердца.
(Уровень достоверности: C)
. ЭХОКГ рекомендуется бессимптомным
пациентам со среднепиковыми систолическими шумами (громкость-класс 3 и выше).
(Уровень достоверности: C)
КЛАСС IIA
1. ЭХОКГ может быть полезна для
обследования бессимптомных пациентов с шумами, связанными с другими
физикальными признаками патологии сердца или с шумами, связанными с измененными
ЭКГ или РГК. (Уровень достоверности: C)
2. ЭХОКГ может быть полезна у пациентов, у
которых симптомы и/или признаки вероятно некардиального происхождения, но у
которых сердечная основа не может быть исключена стандартным обследованием.
(Уровень достоверности: C)
КЛАСС IIIЭХОКГ не рекомендуется пациентам с
мезодиастолическим шумом интенсивностью 2 класса и ниже, который
идентифицирован опытным наблюдателем как невинный или функциональный. (Уровень
достоверности: C)ЭХОКГ с цветным потоком и спектральное Допплер обследование
являются важными неинвазивными методами оценки значимости сердечных шумов.
Информация относительно структуры и функции клапана, размера полости, толщины
стенки, желудочковой функции, легочного и печеночного венозного кровотока и
определение давлений легочной артерии может быть легко объединена.
Хотя ЭХОКГ может обеспечить важной информацией,
такое исследование не обязательно всем пациентам с сердечными шумами и обычно
добавляет немного данных, но при обследовании молодых бессимптомных пациентов с
короткими мезодиастолическими шумами (класс 1 -2) и нормальными физикальными
признаками имеет большую ценность. На другом конце спектра - пациенты с шумами
в сердце, у которых трансторакальная ЭХОКГ оказывается неадекватной. В
зависимости от определенных клинических обстоятельств, трансторакальная ЭХОКГ,
сердечный магнитный резонанс и катетеризация сердца могут быть показаны для
лучшей характеристики клапанного поражения.Важно отметить, что ультразвуковые
Доплер - устройства очень чувствительны и могут обнаружить следовую или легкую
клапанную регургитацию через структурно нормальные трикуспидальный и легочный
клапаны в большом проценте случаев у молодых, здоровых лиц, а через нормальные
левосторонние клапаны (особенно МК) в изменчивом, но более низком проценте
пациентов.
3. Катетеризация сердца
Катетеризация сердца может обеспечивать важной
информацией о наличии и тяжести клапанной обструкции, клапанной регургитации и
внутрисердечного шунтирования. Это не обязательно у большинства пациентов с
сердечными шумами и нормальными или диагностическими ЭХОКГ, но это дает
дополнительную информацию у некоторых пациентов с несоответствием между ЭХОКГ и
клиническими параметрами. Показания для катетеризации сердца с целью
гемодинамической оценки определенных клапанных поражений:
) подтверждения характера поражения сосудов,
клапанов и миокарда, предполагаемого на основании клинического и неинвазивного
обследования;
) уточнения тяжести этого поражения;
) оценки функции миокарда и патофизиологических
механизмов его нарушений.
Определенные показания к коронарной ангиографии:
· Объективные признаки ишемии
миокарда.
§ Преходящие изменения ишемического
характера, зарегистрированные на ЭКГ покоя или по данным суточного
мониторирования ЭКГ.
§ Положительная проба с физической
нагрузкой (ВЭМ, тредмил-тест, ЧПЭС, стресс ЭхоКГ, сцинтиграфия миокарда).
· Приступы стенокардии напряжения и
покоя на фоне антиангинальной терапии.
· Ранняя постинфарктная стенокардия
· Критерии высокого риска ИБС по
результатам неинвазивного обследования.
· Наличие в анамнезе опасных
желудочковых нарушений ритма с высоким риском клинической смерти, указание на
внезапную клиническую смерть.
· Дифференциальная диагностика с
некоронарогенными заболеваниями миокарда (в том числе атипичный болевой
синдром, ДКМП, ГКМП и др.).
· Социальные показания при минимально
выраженных и нечетких признаках ишемии миокарда, при условии, что профессия
больного связана с риском для жизни других людей (летчики, водители), боевыми
дежурствами.
4. Нагрузочные Тесты
Нагрузочные тесты могут обеспечить ценной
информацией у пациентов с клапанной патологией сердца, особенно у тех, у кого
трудно выявить симптомы. Тесты с физической нагрузкой могут быть объединены с
ЭХОКГ, радионуклидной ангиографией и катетеризацией сердца. Такая комбинация
имеет доказанную безопасность даже среди бессимптомных пациентов. Нагрузочные
тесты обычно недостаточны в этой популяции пациентов и должны составить важный
элемент процесса обследования.
5. Подход к пациентам
Обследование пациента с шумом в сердце может
значительно меняться в зависимости от многих обстоятельств, рассмотренных выше.
Они включают время появления шума в сердечном цикле, его расположение и
распространение, а также ответ на различные физиологические пробы . Также важно
наличие или отсутствие сердечных, несердечных симптомов и других показателей
при физикальном обследовании, которые предполагают, что шум является клинически
значимым (Рис. 3).Пациенты с диастолическими или постоянными шумами в сердце,
развившимися не из - за цервикального венозного гула или маммарного нежного
дующего шума во время беременности являются кандидатами на ЭХОКГ. Если
результаты ЭХОКГ указывают на существенную болезнь сердца, то может быть
показано дальнейшее обследование. ЭХОКГ обследование рекомендуется пациентам с
голосистолическими и поздними систолическими шумами на верхушке сердца или по
левому краю грудины, пациентам с мезосистолическими шумами с классом
интенсивности 3 и выше и пациентам с мягкими систолическими шумами, у которых
динамическая аускультация сердца предполагает определенный диагноз (например, гипертрофическую
кардиомиопатию).ЭХОКГ обследование также рекомендуется пациентам, у которых
интенсивность систолического шума увеличивается во время пробы Valsalva, шум
становится громче, когда пациент принимает вертикальное положение и уменьшается
в интенсивности, когда пациент садится на корточки. Эти ответы предполагают
диагноз либо гипертрофической обструктивной кардиомиопатии, либо пролапса МК
(ПМК). Кроме того, дальнейшее обследование показано, когда систолический шум
повышается в интенсивности во время преходящей артериальной окклюзии, шум
становится громче во время длительного упражнения с рукопожатием или, не
увеличивается в интенсивности ни в сердечном цикле, который следует за
преждевременным вентрикулярным сокращением, ни после длинного R- R интервала у
пациентов с фибрилляцией предсердий. В таких обстоятельствах вероятен диагноз
МР или дефекта межжелудочковой перегородки.У многих пациентов с классом
интенсивности мезодиастолических шумов 1 или 2 обширное обследование не
требуется. Это особенно верно для бессимптомных детей и молодых взрослых,
имеющих нормальные результаты кардиологического обследования без других
физикальных признаков, связанных с каким-либо сердечным заболеванием. Тем не
менее, ЭХОКГ показана некоторым пациентам с мезодиастолическими шумами класса 1
или 2, включая пациентов с симптомами или признаками, ассоциированными с
инфекционным эндокардитом, тромбоэмболией, сердечной недостаточностью,
миокардиальной ишемией/инфарктом или потерей сознания. ЭХОКГ, как правило,
также дает точный диагноз у пациентов с другими патологическими физикальными
признаками, включающими широкое расщепление второго тона сердца, звуки
систолического изгнания и определенные изменениями в интенсивности
систолического шума во время некоторых физиологических проб (Таблица 2). Хотя
ЭХОКГ является важным тестом у пациентов с умеренной до высокой вероятности
клинически значимого кардиального шума, необходимо вновь подчеркнуть, что
тривиальная, минимальная или физиологическая клапанная регургитация, особенно
затрагивающая митральный, трикуспидальный или легочный клапаны, определяется
методами цветного изображения потока у многих нормальных пациентов, включая
большое число пациентов без какого-либо шума в сердце. Это наблюдение должно
быть рассмотрено, когда результаты ЭХОКГ используются для принятия решения у
бессимптомных пациентов, у которых ЭХОКГ ранее использовалась для оценки
значимости изолированного шума. Оптимальная аускультация хорошо подготовленными
специалистами, которые с уверенностью могут определить незначимый
(незначительный) мезосистолический шум (как указано, динамической аускультацией
сердца), приводит к менее частому использованию дорогостоящих дополнительных
исследований по диагностике шумов, которые не выявляют сердечную патологию.
Характеристики невинных шумов у бессимптомных взрослых, которые не имеют
функционального значения, включают следующее:
1. градация интенсивности по левой
стернальной линии
2. структура систолического выброса
. нормальная интенсивность и расщепление
второго сердечного тона
. отсутствие других патологических звуков
или шумов
. отсутствие признаков желудочковой
гипертрофии или дилатации и отсутствие усиления интенсивности шума при пробе
Valsalva или при вставании с корточек.
Такие шумы особенно часты при состояниях с
высоким выбросом, таких как анемия и беременность. Когда характерные
особенности отдельных шумов рассматриваются вместе с информацией, полученной из
анамнеза и физикального обследования, как правило, можно установить точный
диагноз. У пациентов с неоднозначными клиническими результатами,
эхокардиограмма часто может давать определенный диагноз, в результате чего РГК
и/или ЭКГ не нужны. При обследовании сердечных шумов, цель ЭХОКГ состоит в
следующем:
1. определить первичное (основное)
поражение с точки зрения причины и тяжести
2. определить гемодинамику
. определить сопутствующую патологию
. определить вторичные поражения
. оценить функцию и размер полости сердца
. определить контрольную точку
(установить ориентир) для будущих сравнений
. повторное обследование пациента после
вмешательства.
Последующие (серийные) измерения с течением
времени или повторное обследование с другой технологией визуализации
(радионуклидная вентрикулография или сердечный магнитный резонанс) часто
полезны для консультирования отдельных пациентов. Наконец, хотя портативный
ЭХОКГ может использоваться с целью массового обследования (скрининга), важно
обратить внимание, что его точность высоко зависит от опыта пользователя.
Значение переносных ЭХОКГ для обследования пациентов с клапанной патологией сердца
не была четко освещена.Таким же ценным как ЭХОКГ может быть базовое (основное)
кардиоваскулярное физикальное обследование, которое, по-прежнему, является
наиболее приемлемым методом скрининга патологии сердца и позволяет установить
многие клинические диагнозы. ЭХОКГ не должна заменить кардиоваскулярное
клиническое обследование, но может быть полезна в определении причины и тяжести
клапанных поражений, особенно у пожилых и/или симптомных пациентов.
Список литературы
1. Беленкова, Ю.Н. Кардиология. Национальное
руковод- ство / Ю.Н. Беленкова, Р.Г. Оганова. - М.: ГЭОТАР-Медиа, 2007. ―
С.
102-163, 249-245
2. Окорокова, Л.Н. Диагностика
болезней внутренних органов: Т. 8. Диагностика болезней сердца и сосудов / Л.Н.
Окорокова. - М.: Мед. лит., 2004. - С. 22-26, 103, 145-146
. Сторожакова, Г.И.
Руководство по кардиологии / Г.И. Сторожакова, А.А. Горбаченкова - М.:
ГЭОТАР-Медиа, 2008. - С. 69-75