Хронические заболевания легких у детей: современные аспекты диагностики и лечения
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ
ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
«АСТРАХАНСКИЙ ГОСУДАРСТВЕННЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
РОССИЙСКОЙ ФЕДЕРАЦИИ
(ГБОУ ВПО АГМУ Минздрава России)
Кафедра
госпитальной педиатрии с курсом последипломного образования
ДИПЛОМНАЯ
РАБОТА ИНТЕРНА
на тему:
«Хронические заболевания легких у детей: современные аспекты диагностики и
лечения»
Выполнила: интерн 705гр. Магомедова Н.Г.
Руководитель: д.м.н., доц. Сергиенко Д.Ф.
Астрахань
2015
ОГЛАВЛЕНИЕ
ВВЕДЕНИЕ
ГЛАВА 1: Теоретическая часть (обзор литературы)
.1 Инфекционно-воспалительные заболевания легких
.1.1 Хроническая пневмония
.1.2 Хронический бронхит
.1.3 Хронический облитерирующий бронхиолит
.1.4 Бронхоэктатическая болезнь
.2. Наследственные заболевания легких
.2.1 Синдром цилиарной дискинезии ( синдром Картагенера)
.2.2 Гемосидероз легких (синдром Цилена-Геллерстеда)
.2.3 Синдром Гудпасчера
.2.4 Альвеолярный микролитиаз
.2.5 Легочный альвеолярный протеиноз
.2.6 Первичная легочная гипертензия
.2.7 Идиопатический фиброзирующий альвеолит (ИФА)
.2.8 Идиопатический гемосидероз легких
.3 Врожденные пороки развития бронхолегочной системы
.4. Поражения легких при других наследственных заболеваниях
.4.1 Дефицит альфа-1-антитрипсина
.4.2 Муковисцидоз
ГЛАВА 2: Практическая часть
.1 Материалы исследования
.2 Методы исследования
.3 Собственные наблюдения и их анализ
ЗАКЛЮЧЕНИЕ
Выводы
Практические рекомендации
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
ВВЕДЕНИЕ
Хронические заболевания легких (ХЗЛ) являются актуальной проблемой
педиатрии. Это связано со значительной распространенностью этих заболеваний и
ранней инвалидизацией больных, страдающих ими.
В последние годы отмечается увеличение частоты этих состояний, что
сопряжено с рядом серьезных терапевтических и социальных проблем.
Хронические заболевания лёгких - группа хронических болезней
бронхолегочной системы, различных по причинам и механизмам развития, но имеющих
ряд общих клинических, функциональных и морфологических проявлений: кашель, одышку,
нарушение бронхиальной проходимости, фиброз, сочетающийся с деструктивными и
воспалительными изменениями в бронхах, сосудах, паренхиме лёгких.
К хроническим заболеваниям легких относят следующие состояния:
хронический бронхит;
хроническая пневмония;
хронический облитерирующий бронхиолит;
пороки развития трахеи, бронхов, легких и легочных сосудов;
наследственные заболевания легких.
Некоторые заболевания, которые нельзя классифицировать
только как заболевания легких, протекают с симптомами хронического поражения
бронхолегочной системы. К этим болезням можно отнести: муковисцидоз, первичные
иммунодефицитные состояния, синдром цилиарной дискинезии, поражения легких при
коллагенозах и некоторые другие.
Таким образом, хронические заболевания легких составляют
довольно обширную группу недугов, различающихся по этиологии и симптоматике.
При всем многообразии клинических форм заболеваний
большую их часть объединяет тот факт, что в основе течения заболевания лежит
хронический воспалительный процесс в бронхах и/или легких, а бактериальная
инфекция играет в его формировании и течении важную роль. В некоторых случаях
бактериальная инфекция является пусковым механизмом формирования хронических
воспалительных заболеваний легких (ХВЗЛ).
Хронические воспалительные поражения легких у детей многообразны. Это
могут быть отдельные нозологические формы или клинические проявления при других
видах приобретенной, врожденной или наследственной патологии.
Цель исследования:
Изучение особенностей течения и частоты встречаемости хронических
заболеваний легких у детей разных возрастов. Исследование было основано на
статистической выборке.
В соответствии с поставленной целью, были определены следующие задачи:
. Изучить особенности течения хронических заболеваний легких у детей;
. Установить частоту встречаемости хронических заболеваний легких у детей
по полу и возрасту;
.Изучить кратность и длительность госпитализаций детей с ХЗЛ;
.Изучить посевы мокроты у детей с ХЗЛ;
. Проанализировать какими группами антибиотиков получали лечение дети с
ХЗЛ.
ГЛАВА 1: Теоретическая часть (обзор литературы)
.1 Инфекционно-воспалительные
заболевания легких
.1.1 Хроническая пневмония
Хронический воспалительный неспецифический бронхолёгочный процесс,
имеющий в основе необратимые морфологические изменения в виде деформации
бронхов и/или пневмосклероза в одном или нескольких сегментах лёгких и
сопровождающийся рецидивами воспаления в бронхах и лёгочной ткани.
Причины возникновения пневмонии:
Предрасполагают к развитию хронической пневмонии следующие факторы:
затяжные сегментарные (полисегментарные) пневмонии, особенно перенесённые в
первые годы жизни ребёнка. В этот период воспаление влияет на дифференцировку
различных структур лёгких, вызывая перестройку лёгочной ткани и её необратимую
деформацию. Даже первая пневмония у ребёнка раннего возраста может привести к
хронизации процесса.
Ателектазы различного происхождения (врождённые, особенно у недоношенных
детей, возникшие вследствие аспирации инородных тел, пищи, жидкости и
желудочного содержимого). На месте ателектазов формируются пневмосклероз и
деформации бронхов. Инфицирование при пороках развития, наследственных и
генетически детерминированных заболеваниях, протекающих с лёгочным синдромом
(вторичная хроническая пневмония).
Наиболее частые микроорганизмы, поддерживающие воспаление и выделяемые из
бронхиального секрета, - Haemophilus influenzae (в 60-70% случаев) и
Streptococcus pneumoniae (в 35-40%) или их ассоциация, наиболее резистентная к
терапии. Кроме того, у 5-10% пациентов высевают Moraxella catarrhalis, у 10-15%
- грибковую микрофлору. В патологический процесс вовлекаются не только
внутренняя оболочка бронха, но и перибронхиальная ткань, создавая тем самым
условия для деформации бронхов. Длительному воспалению сопутствуют расстройства
крово- и лимфообращения, гипоксия, способствующие развитию фиброза и
пневмосклероза. При длительно существующих воспалительных изменениях нарушаются
иннервация поражённых участков, их дренажная функция. Гиперсекреция слизи,
нарушение работы мерцательного эпителия приводят к застою мокроты, колонизации
её микробной флорой, хроническому течению воспалительного процесса.
Симптомы хронической пневмонии у детей:
Хроническая пневмония у детей выражена симптомами - кашель, выделение
мокроты и стойкие хрипы в лёгких.
Кашель - основной клинический признак. Вне обострения он может быть
редким, непостоянным, сухим, появляться лишь в утренние часы. При обширных
поражениях больные могут откашливать мокроту, чаще слизистого или
слизисто-гнойного характера. При обострении кашель, как правило, становится
влажным, "продуктивным", мокрота приобретает слизисто-гнойный или
гнойный характер, количество её увеличивается.
Хрипы выслушивают постоянно, локализация их соответствует зонам
поражения, причём влажные средне и мелкопузырчатые сохраняются и в период
ремиссии. Наряду с влажными могут выслушиваться и сухие свистящие хрипы. При
обострении количество хрипов увеличивается, они выслушиваются за пределами зон
поражения.
Диагностика хронической пневмонии у детей:
Лабораторные и инструментальные исследования:
В периферической крови в период обострения могут быть обнаружены
нейтрофильный лейкоцитоз, увеличение СОЭ.
При исследовании функции внешнего дыхания регистрируют комбинированные
обструктивные и рестриктивные нарушения.
При рентгенологическом исследовании выявляют усиление и деформацию
лёгочного рисунка, утолщение стенок бронхов, фиброзирование отдельных сегментов
с уменьшением их объёма.
При подозрении на хроническую пневмонию в обязательном порядке необходимо
проводить полное бронхологическое обследование. Бронхоскопия позволяет выявить
наличие, локализацию и характер эндобронхита [катаральный, катаральногнойный,
гнойный], степень активности эндобронхита; также можно аспирировать содержимое
для бактериологического исследования.
С помощью бронхографии уточняют характер деформации бронхов
(цилиндрические или мешотчатые бронхоэктазы), локализацию и распространённость
поражений бронхов. Окончательная верификация диагноза возможна только после
бронхографического обследования.
Лечение хронической пневмонии у детей:
Лечение (в основном консервативное) проводят поэтапно: специализированный
пульмонологический стационар - пульмонологический санаторий - поликлиника. При
обострении заболевания лечение направлено на ликвидацию воспалительного
процесса в бронхах и лёгких, нормализацию нарушенных функций. Оно включает
борьбу с инфекционным агентом, восстановление дренажных функций бронхов,
симптоматические и общеукрепляющие средства.
Средства от хронической пневмонии для детей:
Антибактериальную терапию проводят с учётом чувствительности выделенной
микрофлоры. Пневмококк сохраняет чувствительность к препаратам пенициллинового
ряда, цефалоспоринам и макролидам. Гемофильная палочка чувствительна к
полусинтетическим пенициллинам (ампициллин, амоксициллин), защищенным
пенициллинам (амоксициллин+клавулановая кислота), цефалоспоринам II-III
поколения (цефотаксим, цефоперазон, цефуроксим), некоторым макролидам
(азитромицин), Moraxella - к аминогликозидам, макролидам, рифампицину и
левомицетину.
Оптимальный способ введения - эндобронхиальный, при котором после
промывания бронхов и аспирации патологического содержимого антибиотик вводят
через катетер непосредственно к месту воспаления (лечебная бронхоскопия). Эту
процедуру проводят маленьким детям под наркозом, а детям старше 8-10 лет - под
местной анестезией. Обычно для ликвидации активного гнойного эндобронхита
достаточно 4-5 бронхоскопий. При высокой степени активности и большой распространённости
эндобронхита применяют сочетанный путь введения антибиотика: одновременно
эндобронхиально и парентерально (внутримышечно).
Улучшение дренажной функции бронхов - неотъемлемая часть лечения в период
обострения хронической пневмонии. При этом используют отхаркивающие и
разжижающие мокроту лекарственные препараты, массаж, вибромассаж, постуральный
дренаж (положение больного с опущенным головным концом кровати, обеспечивающее
наилучший отток секрета из наиболее часто поражаемых сегментов; для дренирования
других сегментов используют несколько различных положений), бронхоскопические
санации. При хронической пневмонии показано назначение общеукрепляющих средств
и витаминов.
Оперативное лечение показано лишь некоторым больным в следующих ситуациях.
Неэффективность консервативной терапии (адекватной степени активности и
распространённости процесса, продолжительностью не менее 1 года): Объём
поражения в пределах доли лёгкого. Возраст старше 7 лет, после окончания
дифференцировки лёгочных структур. Развитие осложнений: пиопневмоторакс,
напряжённый пневмоторакс, кровотечения и др. Противопоказаниями к оперативному
вмешательству считают обширные двусторонние процессы на фоне генетически
детерминированных наследственных или системных заболеваний.
Основные принципы профилактики:
Адекватная терапия острых пневмоний и предупреждение их перехода в
затяжные. - Своевременная диагностика и правильное лечение при затяжных
сегментарных и полисегментарных пневмониях. - Предупреждение попадания в бронхи
инородных тел, их своевременное выявление и удаление. - Распознавание и
настойчивое лечение ателектазов различного происхождения. Больных с хронической
пневмонией следует наблюдать диспансерно в период ремиссии. Периодичность
наблюдений определяют индивидуально, обычно - 2-3 раза в год. Детей с
бронхоэктазами должен осматривать пульмонолог каждые 2-3 мес. Лечебные
мероприятия включают рациональный режим дня, ЛФК, при необходимости
постуральный дренаж, санацию очагов хронической инфекции. При обострении
болезни следует обеспечить своевременную госпитализацию в специализированный
стационар.
1.1.2 Хронический бронхит
Хронический бронхит - поражение бронхиального дерева с
перестройкой секреторного аппарата слизистой оболочки, развитием
воспалительного процесса и склеротическими изменениями в глубоких слоях
бронхиальной стенки, проявлениями которых являются продуктивный кашель,
постоянные разнокалиберные хрипы в легких (не менее 3 мес) и наличие не менее
2-3-х обострений в год в течение 2-х и более лет.
Хронический бронхит в детском возрасте чаще является
вторичным и развивается при других хронических заболеваниях легких:
муковисцидозе, бронхолегочной дисплазии, врожденных пороках развития бронхов и
легких. Как самостоятельное заболевание первичный хронический бронхит диагностируется
чаще у детей старшего возраста и подростков.
Для правильного понимания хронического бронхита
следует подчеркнуть его наиболее характерные особенности:
) Диффузный (хотя неравномерный) характер поражения
бронхиального дерева;
) прогрессирующее хроническое течение заболевания с
периодами обострений и ремиссий; 3) доминирование среди клинических симптомов
кашля, выделения мокроты и одышки.
Клинические формы.
Выделяют:
. Простой неосложненный хронический бронхит,
протекающий с выделением слизистой мокроты или без мокроты и без вентиляционных
нарушений.
. Гнойный хронический бронхит, протекающий с
выделением гнойной мокроты постоянно или в фазу обострения заболевания и без
вентиляционных нарушений.
. Обструктивный хронический бронхит, протекающий с
выделением мокроты и стойкими обструктивными нарушениями вентиляции
. Гнойно-обструктивный бронхит хронический бронхит,
протекающий с выделением гнойной мокроты и стойкими обструктивными нарушениями
вентиляции.
. Особые формы хронического бронхита: геморрагический
и фибринозный.
Этиология и патогенез
Считают, что существенную роль в развитии хронического
бронхита могут играть частые ОРВИ, вызывающие у некоторых детей глубокое
повреждение эпителия слизистой оболочки бронхов. Это нарушает мукоцилиарный
клиренс и способствует контаминации дыхательных путей микробной флорой.
Поддерживают воспалительный процесс очаги хронической инфекции в носоглотке.
Критерии диагностики хронического бронхита:
Анамнестичные: наличие длительных (в течение 2-3 мес)
обострений бронхита не менее чем 2-3 раза в год за последние 2 года; жалобы на
постоянный (в течение 9-10 мес) влажный кашель; отягощенная наследственность по
бронхолегочным заболеваниям ; проживание в экологически неблагоприятных зонах.
Клинические:
Респираторный синдром: продуктивный кашель с
выделением слизистой или слизисто-гнойной мокроты во время обострения; кашель
сохраняется и при стойком клиническом благополучии, легко провоцируется
изменениями физико-химических свойств воздуха, психоэмоциональными факторами,
физической нагрузкой, инфекциями;
Бронхолегочный синдром: стойкие влажные
разнокалиберные хрипы в легких (чаще диффузные) на фоне жесткого дыхания;
Симптомы хронической интоксикации различной степени, с
периодическим повышением температуры тела до фебрильных цифр при обострении и
до субфебрильных - в период ремиссии.
Параклинические:
Рентгенография органов грудной клетки: усиление
бронхо-сосудистого рисунка и стойкая деформация локального или диффузного
характера;
Бронхоскопия: картина катарального, катарально-гнойного
эндобронхита в период ремиссии и гнойного при обострении процесса;
Бронхография: изменения хода бронхов, их просвета с
расширением различной степени в дистальных отделах;
Общий анализ крови: незначительный лейкоцитоз с
признаками воспаления или отсутствие сдвигов в период ремиссии, нейтрофильный
лейкоцитоз и увеличение СОЭ при обострении;
Исследование мокроты: повышение количества
сегментоядерных нейтрофилов и эозинофилов, уменьшение количества макрофагов,
снижение уровня секреторного ИgА;
Биохимическое исследование крови: диспротеинемия,
гипогаммаглобулинемия, положительный С-реактнвний белок;
Бронхо-альвеолярный лаваж: повышение содержания
альфа-1-антипротеаз, уменьшение поверхностно-активных свойств сурфактанта,
повышение количества нейтрофилов, эозинофилов, уменьшение количества
альвеолярных макрофагов, лизоцима, положительные результаты бактериологического
исследования с выделением преимущественно грамположительной микрофлоры;
Функция внешнего дыхания: смешанный характер нарушений
с преобладанием обструктивных изменений легочной вентиляции;
Лечение хронического бронхита.
I. Период обострения бронхита:
. При токсикозе I степени - общий режим, при токсикозе
II степени - постельный режим.
. Диета - высокобелковое питание, свежие овощи,
фрукты, соки. Ограничить углеводы и соль до половины потребности.
. Антибактериальная терапия в зависимости от
выделенной флоры и ее чувствительности.
. Физиотерапия; УВЧ, микроволновая терапия,
электрофорез с растворами платифиллина, меди сульфат, никотиновой кислоты, кальция
хлорида. Аэрозольтерапия: при катаральном эндобронхите - ультразвуковые
ингаляции натрия хлорида, натрия гидрокарбоната, калия йодида. При гнойном
эндобронхите - трипсин, химотрипсин, ацетил-цистеин, ингаляции антисептиков,
антибиотиков.
. Бронхоскопическая санация (при гнойном эндобронхите)
растворами фурацилина, полимиксина, ацетилцистеина.
. Муколитики и экспекторанты: бромгексин, фицимуцин,
лазолван, 3% раствор калия йодида.
. Устранения бронхообструктивного синдрома: теофиллин
и теопек.
. Вибрационный массаж и постуральный дренаж.
9.
Лечебная физическая физкультура, дыхательная гимнастика
<#"879530.files/image001.gif">
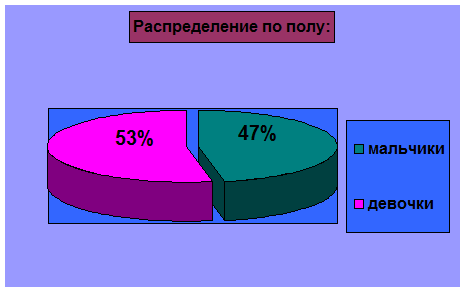
Распределение
по полу было следующим - мальчиков 16 (47%), девочек соответственно 18 (53%),
которое представлено на диаграмме:
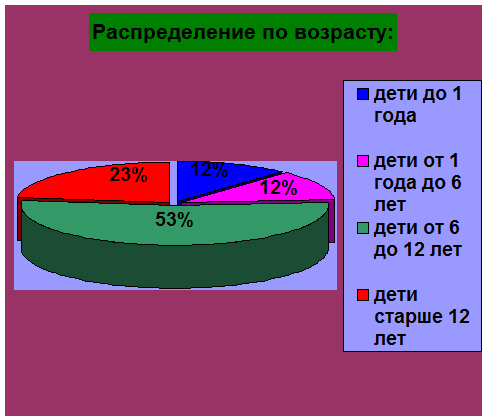
Распределение
по возрасту было следующим: дети до 1 года-4 ребенка (12%);
от
1 года до 6 лет- 4 ребенка (12%); от 6 до 12 лет- 18 детей (53%); старше 12
лет- 8 детей (23%).
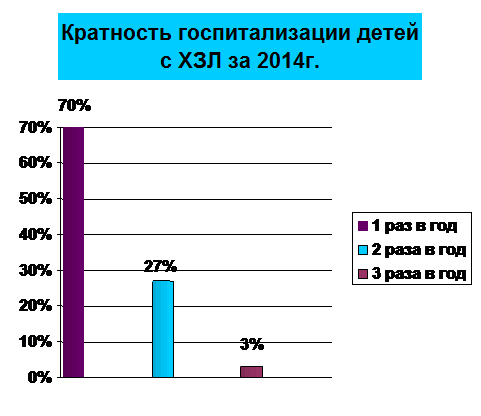
По
кратности госпитализации за год, дети распределились следующим образом: 1 раз в
год-24 детей (70%); 2 раза в год-9 детей (27%); 3 раза в год-1 (3%).
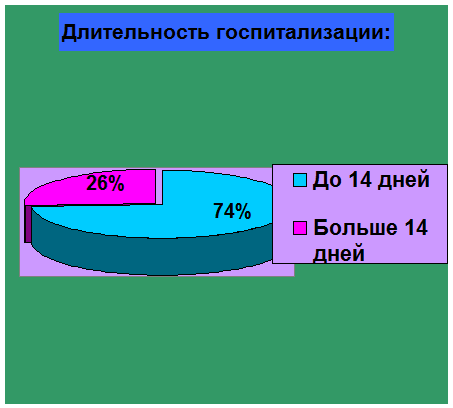
Длительность госпитализации у 25 детей (74%) составило от 7 до 14 дней; а
у остальных 9 детей (26%)- больше 14 дней.
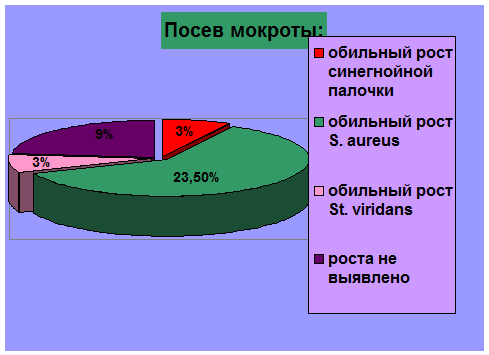
При
изучении посева мокроты были выявлены следующие результаты: обильной рост
смешанной микрофлоры с преобладанием синегнойной палочки - у 1 ребенка (3%);
обильный рост S. aureus- у 10 детей (23,5%); обильный рост St. Viridans
- у 1 (3%); у 3 детей (9%) - роста не выявлено.
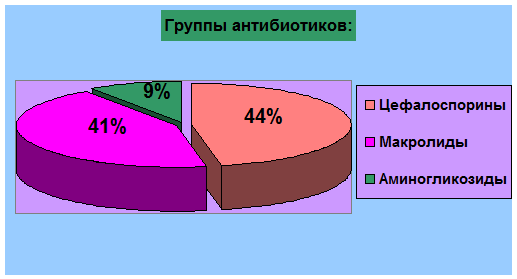
Цефалоспорины
получали 15 детей (44%); Макролиды-14 детей (41%); Аминогликозиды-3 (9%).
Заключение
Хронические
заболевания легких до настоящего времени остаются одной из актуальных проблем в
медицине и практического здравоохранения вследствие широкого распространения и
неблагоприятного влияния на организм.
Выводы:
.
Данные, полученные при анализе историй болезни, позволяют сказать, что среди
основных хронических заболеваний легких у детей преобладают хронический бронхит
у 11 (32%) и муковисцидоз у 10 (29%).
.
Распределение по полу было следующим - мальчиков 16 (47%), девочек
соответственно 18 (53%).
.
Среди возрастных групп преобладают дети от 6 до 12 лет (53%).
.
При изучении посева мокроты у 10 детей (23,5%) наблюдался обильный рост S. aureus.
.
Из групп антибиотиков: 15 детей (44%) получали цефалоспорины; а 14 детей (41%)-
маролиды.
Практическая
значимость:
На
основе сделанных выводов можно придти к заключению о необходимости комплексного
системного подхода в решении проблемы хронических заболеваний легких у детей.
Раннее выявление, адекватное и своевременное лечение острых заболеваний легких
может реально снизить процент детей болеющих хроническими заболеваниями легких.
СПИСОК
ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ
1.
Хронические заболевания легких у детей под ред. Н.Н. Розиновой, Ю.Л.
Мизерницкого. ИД Практика, 2011г-224с.
. . Болезни
органов дыхания практическое руководство под редакцией В.К. Таточенко. 2012г.
.Пульмонология
детского возраста: проблемы и решения. Под ред. Ю.Л. Мизерницкого и А.Д.
Царегородцева. М.: МИА, 2005.
. Болезни
органов дыхания под ред. Н.Р. Палеева. М.: Медицина: 2000 г.
. Болезни
органов дыхания у детей под редакцией Рачинского С. В., Таточенко В. К. М.:
Медикина: 1987г.
.
Муковисцидоз. Современные достижения и актуальные проблемы: методические
рекомендации для врачей. Под ред. Н.И. Капранова и Н.Ю. Каширской. М.: МГНЦ
РАМН, 2008.
.
Муковисцидоз у детей: Практические рекомендации. Под ред. проф. Н.И. Капранова.
М., 2008.
.
Муковисцидоз у детей и взрослых. Сборник По материалам X национального
конгресса «Муковисцидоз у детей и взрослых», 1-2 июня 2011, г. Ярославль
9.Спитак Т.
В. Особенности проявлений хронического облитерирующего бронхиолита в детском
возрасте// Педиатрия. 1998. Вып. 4. С, 42-47.
.
Классификация клинических форм бронхолегочных заболеваний у детей// Рос. вестн.
перинатологии. и педиатрии. 1986. Вып. 2. С. 52-56.
11. Педиатрия
под редакцией Н.П. Шабалова Санкт-Петербург, Спецлит,-2003.-С. 450-492.
. Педиатрия.
Учебное пособие. Под ред.. А.В.Тяжкой.-К.: Медицина, 2005.С. 230-238.
. Педиатрия
В.Г. Майданник, 2002г.
. Детские
болезни под редакцией А.А. Баранова 2002г.
.
Рациональная фармакотерапия детских заболеваний. Рук-во для врачей в 2х тт. Под
общей ред. А.А. Баранова, Н.Н. Володина, Г.А. Самсыгиной. М.: Литтерра, 2007―2008.