Факторы риска послеродового эндометрита в условиях перинатального центра
Содержание
Введение
. Цели и задачи исследования
. Результаты и обсуждения
. Характер течения беременности
. Продолжительность безводного
периода, часы
Выводы
Список литературы
Введение
Проблема профилактики инфекций, связанных с
оказанием медицинской помощи (ИСМП) в последние годы приобрела особую
значимость во многих странах мира, включая Российскую Федерацию [Г.Г. Онищенко,
2006; В.Г. Акимкин, 2007]. Общие междисциплинарные подходы к их профилактике
обозначены в «Национальной концепции профилактики инфекций, связанных с
оказанием медицинской помощи» (2011 г.), разработанной в соответствии с
современными научными данными о закономерностях их распространения, принципах
эпидемиологической безопасности медицинских технологий и организации
медицинской помощи населению [В.И. Покровский с соавт., 2011]. Реализация
основных положений данной концепции в современных условиях является актуальной
задачей для ученых и специалистов практического здравоохранения [1]. В России
по данным официальной статистики ежегодно регистрируется примерно 30 тысяч
случаев ИСМП (0,8 на 1 000 пациентов). Истинное же их число по оценкам
экспертов составляет не менее 2-2,5 млн. человек [3].
Охрана здоровья женщин и детей считается
приоритетным направлением медицины любого цивилизованного государства [5]. В
современных условиях низкий индекс здоровья родильниц, ухудшение социальных,
экологических факторов обусловили рост осложнений пуэрперального периода, самым
частым из которых является эндометрит [4]. Будучи начальным этапом развития послеродового
гнойно-септического процесса, эндометрит может повлечь за собой генерализацию
инфекции, являющуюся одной из самых распространенных причин материнской
смертности. Так, согласно сведениям В.Н. Серова (1998 г.), септицемия более чем
у 90% родильниц возникает на фоне эндометрита. Помимо этого, последний
способствует возникновению хронических заболеваний женских половых органов,
обусловливающих нарушение специфических функций организма. Кроме этих
негативных влияний следует отметить, что пациентки с воспалительными
заболеваниями нередко являются источниками инфицирования новорожденных [5]
Одной из актуальных проблем современного
акушерства продолжают оставаться гнойно-воспалительные заболевания (ГВЗ),
занимающие значительный удельный вес в структуре материнской заболеваемости и
смертности. Несмотря на значительные успехи, достигнутые в данной проблеме,
частота послеродового эндометрита в общей популяции родильниц составляет от 3
до 20%, достигая 40% среди больных с послеродовыми воспалительными осложнениями
[2].
В современных условиях отмечается рост
применения таких акушерских технологий, как операция кесарева сечения, токолиз,
транспортировка плода in
uteri, что может
повлиять на рост заболеваемости послеродовым эндометритом [2, 4].
1. Цели и задачи исследования
Цель исследования - изучить факторы риска
развития эндометрита у родильниц в условиях современного перинатального центра
и дать рекомендации по оптимизации системы инфекционного контроля и надзора.
Для достижения указанной цели в процессе исследования
были решены следующие задачи:
. изучены особенности состояния здоровья и
течения послеродового периода у родильниц перинатального центра;
. выявлены факторы, влияющие на развитие
послеродового эндометрита;
. даны рекомендации по оптимизации системы
инфекционного контроля и надзора.
Исследование проведено в г. Екатеринбурге в
период с октября 2013 по сентябрь 2014 г. на базе перинатального центра ГБУЗ СО
«ОДКБ №1» и кафедры эпидемиологии ГБОУ ВПО УГМУ Минздрава России.
Полученные данные были сформированы в несколько
блоков, включающих общие сведения (фамилия, год рождения, возраст, количество
родов, абортов и беременностей, срок гестации), сведения о родоразрешении
(продолжительность безводного периода, инструментальные исследования, объем
кровопотери), данные о наличии соматической и инфекционной патологии в период
беременности и родов. Отдельно были проанализированы данные о характере
клинических проявлений эндометрита в основной группе.
В работе были использованы эпидемиологический и
статистический методы исследования. Исследование носило ретроспективный
характер, тип исследования - «случай - контроль». Для анализа полученных данных
применяли общепринятые статистические приемы, с определением средней
арифметической (М), стандартной ошибки показателя (m). Для оценки связи
заболеваемости с предполагаемым фактором производили расчет отношения шансов (OR),
относительного риска (RR).
Достоверность различий оценивали по показателю Пирсона (χ²
с
поправкой Йейтса). Различия считали достоверными при р <0,05.
. Результаты и обсуждения
Популяция, в которой проводилось исследование,
представляет собой ГБУЗ СО «ОДКБ № 1» - крупный многопрофильный больничный
комплекс для оказания высокоспециализированной медицинской помощи женщинам и
детям, в котором функционируют 28 специализированных отделений.
В этих отделениях оказывается квалифицированная
медицинская помощь женщинам высокого акушерского риска при беременности, во
время и после родов, проводится обследование и лечение детей с заболеваниями
различного соматического и хирургического профиля, начиная с периода
новорожденности.
Мощность ОПЦ - 265 коек, в том числе 160 коек
для женщин и 105 - для новорожденных; функционирует 2 реанимационных отделения
- на 11 коек для женщин, плановая мощность реанимационного отделения для детей
- 26 коек. За 2 года работы Перинатального Центра принято более 8 000 родов. В
течение анализируемого периода зарегистрировано 212 случаев ВБИ (14,5‰): из них
65 - инфекции родильниц (19,0‰). В структуре инфекций родильниц преобладают
локализованные формы инфекций: эндометрит после оперативных родов (23,9%),
эндометрит после физиологических родов 15,9 (%). За период с октября 2013 года
по сентябрь 2014 года было принято 5596 родов, из них кесарево сечение
составляют 2345 родов 41,9±4,93%, через естественные родовые пути - 3251 родов
58,09±4,93%
В анализируемый период инцидентность
эндометритов в перинатальном центре составила 17,9±0,02%, в том числе
послеоперационных - 21,3±0,06%, после родов через естественные родовые пути -
15,4±0,04%. Максимальные уровни заболеваемости эндометритом зарегистрированы в
марте (28,1%), июне (36,5%) и августе (25,2%), когда средне годовой показатель
был превышен в 1,4-2,0 раза.
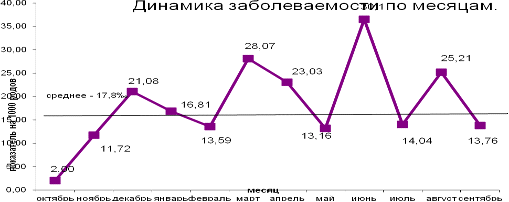
Рисунок 1
акушерство беременность эндометрит
материнский
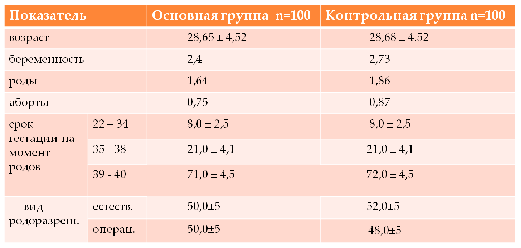
Подобранные в ходе исследования опытная и
контрольная группы родильниц были репрезентативны по возрасту, количеству
беременностей, родов и абортов, срокам и видам родоразрешения. Так, средний
возраст в основной группе составил 28,6 лет (18÷44 года),
количество предыдущих беременностей на 1 родильницу - 2,4 (1÷8),
количество
абортов - 0,75 (0÷5). В
контрольной группе средний возраст составил 28,7 лет (17÷43
года),
количество предыдущих беременностей на 1 родильницу - 2,7 (1÷13),
количество
абортов - 0,87 (0÷10). В
опытной и контрольной группах основную долю составили родильницы,
родоразрешившиеся в 39-40 недель гестации (71,0±4,5% и 72,0±4,5%
соответственно), доля родов в 35-38 недель составила 21,0±4,1%, в 22-34 недели
- 8,0±2,5%. Половина родильниц в обеих группах была родоразрешена путем
операции кесарева сечения, остальные - путем родов через естественные родовые
пути.
Таблица 1
Развитие эндометрита у женщин опытной группы в
42,0% случаев было отмечено в период пребывания в перинатальном центре на 1-16
сутки после родов (М - 6,7 суток). Более половины родильниц поступили в
стационар с эндометритом после выписки из перинатального центра в период с 1-х
по 20 сутки. Клинические проявления эндометрита у всех заболевших были типичны:
болезненность матки (31%), повышение температуры тела выше 38 ºС
(25%), патологические выделения из матки (7%). У 9% родильниц опытной группы
помимо эндометрита была выявлена инфекция акушерской раны, у 1% - инфекция
молочных желез. В контрольной группе родильниц в период пребывания в
перинатальном центре был отмечен только 1 случай однократного подъема
температуры тела выше 38 ºС.
Клинические проявления эндометрита (%).
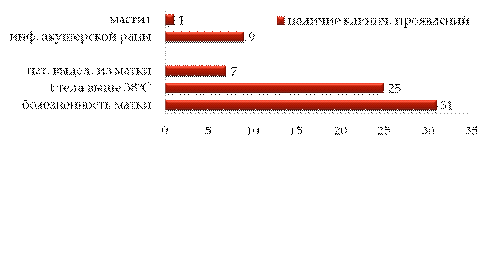
Рисунок 2
Рисунок 3
В процессе беременности 34,5% родильниц
перенесли острые респираторные инфекции, 25,5% - обострение пиелинефрита, у
17,5% выявлены инфекции, передающие преимущественно половым путей (трихомониаз,
хламидиоз, ЦМВ, вирус папилломы человека и пр.). Каждая 10-я женщина страдала
ожирением, у 13% была диагностирована преэклампсия, у 10,5% - маловодие. Однако
значимых различий в опытной и контрольной группах выявлено не было, за
исключением факта заболевания респираторной инфекцией. Нами установлено, что
заболевание ОРВИ в период беременности увеличивает относительный риск развития
эндометрита в послеродовом периоде в 1,4 раза (OR - 2,14, RR - 1,43, χ²
- 9,95).
Таблица 2

В процессе исследования установлено, что при
родах через естественные родовые пути частота дородового излития околоплодных
вод составила 86,0±4,9% в основной группе и 100% - в контрольной группе. Однако
продолжительность безводного периода у родильниц опытной группы была в 1,8 раза
больше, чем таковая у родильниц контрольной группы (12,8±3,3 часа и 7,1±2,6
часа соответственно). Максимальный безводный период у родильницы основной
группы составил 10,6 суток (255 часов). При оперативном родоразрешении частота
дородового излития околоплодных вод составила 52,0±4,4% в основной группе и
35,0±3,7% - в контрольной. Продолжительность безводного периода в обеих группах
была одинакова и составила у родильниц в опытной группе 7,7±2,7 часов, у
родильниц в контрольной группе - 9,4±2,9 часа. В тоже время было установлено,
что продолжительность безводного периода более 6 часов увеличивала риск
развития послеоперационного эндометрита в 1,5 раза (более 6 часов RR - 1,66,
более 8 часов RR - 1,58, более 10 часов RR - 1,53).
4. Продолжительность безводного периода, часы
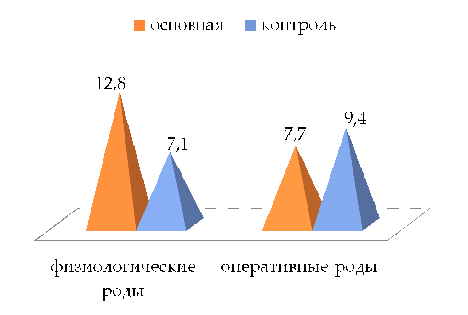
Рисунок 4. - Средний показатель по группам
Общеизвестно, что инвазивные манипуляции во
время родов и раннем послеродовом периоде влияют на развитие эндометрита. В
нашем исследовании установлено, что влагалищные исследования, проведенные в
дородовом периоде и в родах от 2-х до 4-х раз, увеличивают относительный риск
развития эндометрита при родах через естественные родовые пути в 1,7 раза (OR -
3,3, RR - 1,67), при оперативных родах - в 1,6 раза (OR - 3,06, RR - 1,61).
Проведение ручного обследования полости матки после родов увеличивает риск
развития эндометрита в 1,8 раза (OR - 8,61, RR - 1,85, χ²
- 5,8). Значимого
влияния на риск развития эндометрита других инвазивных манипуляций (применение
вауумэкстракции плода, эпизиотомии, инструментального разведения плодных
оболочек, наложение швов на шейку матки, осмотр шейки матки в зеркалах) в нашем
исследовании не выявлено.
Таблица 3
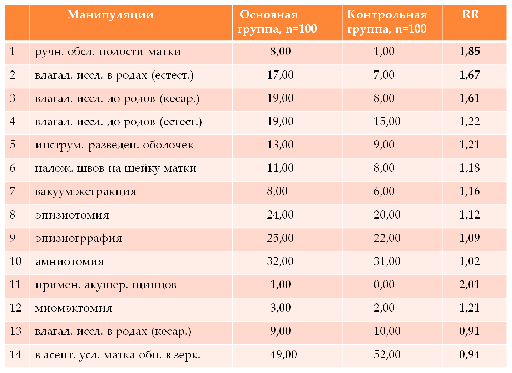
Выводы
. Значительная доля беременных женщин,
госпитализированных в перинатальный центр, имеет сопутствующую соматическую и
инфекционную патологию, влияния которой на частоту развития послеродового
эндометрита не установлено.
. Факторами риска развития послеродового
эндометрита являются: безводный период более 6 часов (RR - 1,66), увеличение
количества влагалищных исследований до 2-4 раз (RR - 1,67), проведение ручного
обследования полости матки (RR - 1,85), перенесенные во время беременности и
родов ОРВИ (RR - 1,43).
. В целях оптимизации системы инфекционного
надзора и контроля необходимо необходимо дифференцированно проводить
эпидемиологический анализ заболеваемости родильниц с учетом факторов риска
развития эндометрита.
Литература
1. Деменко С.Г. Оптимизация
эпидемиологического и микробиологического мониторинга за гнойно-септическими
инфекциями родильниц на основе отечественных стандартных определений случая и
бактериологического исследования последа: автореф. дис. … к-та мед. наук:
14.02.02 / Деменко Светлана Григорьевна; Пермская гос. мед. акад. им. Е.А.
Вагнера. - П., 2013.
. Касабулатов. Н.М. Послеродовой
эндометрит: патогенез, особенности клеточного и гуморального иммунитета,
диагностика и лечение: автореф. дис. … д-ра мед. наук: 14.00.01 / Касабулатов
Нурлан Мухамедсадыкович; Российская акад. мед. гос. - М., 2006 г.
. Рекомендации по мытью рук и
антисептике рук. Перчатки в системе инфекционного контроля. / Под ред.
академика РАЕН Л.П.Зуевой. - СПб: Санкт-Петербургский Учебно-методический Центр
Инфекционного Контроля, 2004.-38 с.
. Цыбизова Т.И. Ранняя диагностика и
активное лечение послеродового эндометрита: автореф. дис. … к-та мед. наук:
14.00.01/ Цыбизова Татьяна Григорьевна; Волгоградская мед. акад.- В., 1998.