|
Линии
|
Правое легкое
|
Левое легкое
|
|
Окологрудинная
|
V межреберье
|
|
|
Среднеключичная
|
V межреберье
|
|
|
Передняя
подмышечная
|
VII ребро
|
VII ребро
|
|
Средняя
подмышечная
|
VIII ребро
|
VIII ребро
|
|
Задняя
подмышечная
|
IX ребро
|
IX ребро
|
|
Лопаточная
|
X ребро
|
X ребро
|
|
Околопозвоночная
|
Остистый
отросток XI грудного позвонка
|
Остистый
отросток XI грудного позвонка
|
Высота стояния верхушек спереди - 3 см выше ключицы (справа и
слева).
Высота стояния верхушек сзади - находится на уровне VII шейного позвонка (справа
и слева).
Ширина полей Кренига - 6 см (справа и слева).
Экскурсия нижнего легочного края - 7 см справа и слева по
средней подмышечной линии (4 см на вдохе, 3 см на выдохе)
1. Аускультация легких: при проведении
аускультации по топографическим линиям (окологрудинным, среднеключичным,
передне-, средне - и заднеподмышечным, лопаточным, околопозвоночным) над всей
поверхностью легких на протяжении всего вдоха и первой трети выдоха
определяется везикулярное дыхание, которое немного ослаблено над верхушками
лёгких и над нижними краями лёгких, где масса лёгочной ткани меньше. Над правой
верхушкой лёгкого выслушивается бронхо-везикулярное дыхание за счёт лучшего проведения
бронхиального компонента с правого, более широкого бронха. Побочные дыхательные
шумы не определяются. Бронхофония одинакова на симметричных участках грудной
клетки справа и слева.
Сердечно-сосудистая система
Осмотр области сердца: сердечный горб не определяется.
Верхушечный толчок не определяется. Сердечный толчок, набухание ярёмных вен -
не определяются. "Пляска каротид", симптом Мюссе, "капиллярный
пульс" - не обнаружены.
Пальпация: Верхушечный толчок не пальпируется.
Диастолическое и систолическое дрожание не выявлены.
Перкуссия:
·
Границы
относительной тупости сердца:
правая граница - в IV межреберье на 1 см кнаружи от правого края
грудины (образована правым предсердием)
верхняя граница - на уровне III ребра на 1 см кнаружи от
левого края грудины (образована ушком левого предсердия)
левая граница - в V межреберье на уровне срединно-ключичной линии
(образована левым желудочком).
Контуры сердечно-сосудистого пучка:
правый контур: в I межреберье отстоит от передней срединной линии
на 2 см, во II, III межреберьях отстоит от передней срединной линии на 3 см
(образован верхней полой веной); в IV межреберье правый контур отстоит от передней
срединной линии на 4 см (образован правым предсердием)
левый контур: I межреберье - 2 см от передней срединной линии (образован
аортой); II межреберье - 3 см от передней срединной линии (образован легочной
артерией); III межреберье - 4 см от передней срединной линии (образован ушком
левого предсердия); IV межреберье - 6 см от передней срединной линии (образован левым
желудочком); V
межреберье - 9 см от передней срединной линии (образован левым желудочком).
длинник - 14 см
поперечник - 12 см
ширина - 9 см
высота - 11 см
ширина сосудистого пучка - 7 см
конфигурация сердца: нормальная
·
Границы
абсолютной тупости сердца (образована правым желудочком):
правая граница - проходит по левому краю грудины в IV межреберье
верхняя граница - по нижнему краю IV ребра
левая граница - на 2 см кнутри от левой границы относительной
тупости сердца.
Аускультация сердца: тоны сердца приглушены,
ритмичные, ритм правильный, двучленный. На основании II тон громче I,
определяется акцент II тона над аортой. Шумы, расщепление тонов не
выслушиваются. АД 160/100 мм рт. ст.
Исследование пульса
Пульс одинаковый на правой и левой лучевых артериях,
ритмичный, умеренной величины, напряженный, удовлетворительного наполнения,
дефицит пульса не определяется, частота совпадает с ЧСС (65 ударов в минуту).
Стенки артерий эластичны. Капиллярный пульс отрицательный,
патологической пульсации сонных артерий на передне-боковой поверхности шеи не
определяется.
Пищеварительная система:
Осмотр полости рта: слизистая губ, щёк,
твёрдого и мягкого нёба бледно-розового цвета; высыпания, изъязвления
отсутствуют. Углы губ умеренно влажные. Дёсна бледно-розового цвета; рыхлости,
кровоточивости и изъязвлений не обнаружено. Язык нормальной величины и формы,
слегка обложенный белым налетом, влажный, без изъязвлений и трещин.
Осмотр живота: живот обычной формы, симметричный,
равномерно участвует в акте дыхания. Подкожные вены не расширены.
Пальпация живота:
Поверхностная ориентировочная пальпация по
Образцову - Стражеско:
живот мягкий, безболезненный при пальпации. Напряжение мышц
брюшного пресса при проведении пальпации отсутствовало. Грыжевых выпячиваний не
отмечается.
Глубокая методическая скользящая топографическая
пальпация кишечника и желудка по Образцову - Стражеско и Василенко: сигмовидная кишка
пальпируется в левой подвздошной области, цилиндрической формы, с гладкой
поверхностью, эластичная, малоподвижная, не урчащая, безболезненная. Слепая
кишка пальпируется в правой подвздошной области в виде цилиндра, с ровной
поверхностью, эластичная, малоподвижная, не урчащая, безболезненная.
Поперечно-ободочная кишка, восходящий и нисходящий отделы толстого кишечника не
пальпируются.
Исследование желудка: Методом
аускультоперкуссии большая кривизна желудка определяется на 8 см ниже
мечевидного отростка по передней срединной линии.
Пальпация поджелудочной железы по Гроту: не
пальпируется.
Перкуссия живота: определяется тимпанический
звук различных оттенков над всей поверхностью живота. Свободного газа не
обнаружено, так как определяется нижняя граница относительной тупости печени.
Жидкости в брюшной полости не обнаружено, так как отсутствуют притупления
перкуторного звука.
Аускультация живота: определяется
перистальтика кишечника (по топографическим областям).
Исследование печени.
Осмотр: выбухание в области проекции печени не
определяется. Расширения кожных вен и анастомозов, геморрагии, сосудистые
"звездочки" не определяются.
Перкуссия: верхняя граница печени расположена на
уровне V
ребра (по правой окологрудинной, срединно-ключичной, передней подмышечной
линиям). Нижняя граница печени расположена: по правой срединно-ключичной линии
на уровне нижнего края реберной дуги, по передней срединной - на границе
верхней и средней трети расстояния между мечевидным отростком и пупком, по
левой реберной дуге - на уровне VII ребра.
Определение размеров печени по Курлову:
расстояние между верхней и нижней границами
печени по срединно-ключичной линии - 9 см
расстояние между верхней и нижней границами
печени по передней срединной линии - 8 см
расстояние между верхней границей печени по
передней срединной линии
нижней границей печени по левой реберной дуге - 7 см.
Размеры печени в пределах нормы.
Пальпация: Край печени закруглённый, ровный, плотный.
Передняя поверхность печени нормальной консистенции; бугристость, пульсация и
болезненность не определяются.
Исследование желчного пузыря.
Осмотр: в области проекции желчного пузыря на правое подреберье,
в фазе вдоха, выпячивания и фиксации этой области не обнаружено.
Пальпация: не пальпируется.
Исследование селезенки.
Осмотр: выбухания в области проекции селезенки на левую
боковую поверхность грудной клетки и левое подреберье не обнаружено.
Перкуссия: длинник, располагающийся вдоль X ребра - 7 см; поперечник
- 5 см.
Пальпация: не пальпируется.
Исследование органов мочевыделительной системы:
Осмотр: при осмотре поясничной области патологические
изменения не выявляются. Напряжения поясничных мышц нет. Симптом поколачивания
отрицателен с обеих сторон. Местные и общие отеки не выявлены.
Пальпация: почки по Боткину и Образцову не
пальпируются. Мочевой пузырь не пальпируется.
Исследование нервно-психической системы:
Сознание ясное. Интеллект нормальный. Сон поверхностный,
прерывистый. Больной спокойный, сдержанный. Общителен. Походка свободная,
параличи, судороги не определяются. Реакция зрачков на свет содружественная,
глоточные, коленные рефлексы сохранены. Менингиальные симптомы (ригидность
затылочных мышц) не определяются.
Исследование эндокринной системы:
Щитовидная железа визуально не определяется. Пальпируется её
перешеек: однородной мягкой эластичной консистенции, безболезненный, гладкий,
смещаемый при глотании. Щитовидная железа не увеличена. Симптомов гипертиреоза
нет. Изменения лица и конечностей (как при акромегалии), гигантизма, нанизма,
ожирения или истощения не наблюдается. Патологическая пигментация кожных
покровов отсутствует. Вторичные половые признаки выражены соответственно полу и
возрасту.
Предварительный
диагноз
Основной: ИБС: стабильная стенокардия III функциональный класс;
постинфарктный кардиосклероз (инфаркт миокарда от 2007 г). Гипертоническая
болезнь III стадии, 3 степени, риск IV. ХСН IIa ст.; III функциональный класс.
План обследования
Лабораторные тесты:
1. Клинический анализ крови.
. Общий анализ мочи.
. Кал на яйца гельминтов.
. Определение группы крови и резус-фактора.
. Анализ крови на сахар.
. Анализ крови на гемоглобин.
. Анализ крови на антитела к ВИЧ-инфекции.
. Анализ свертываемости крови (САСС).
. Биохимический анализ крови (билирубин, АСТ, АЛТ, мочевина,
креатинин, общий белок).
Инструментальные методы:
Рентгенография органов грудной клетки.
Дополнительные специальные методы исследования:
1. ЭКГ
2. ЭхоКГ
. Суточное мониторирование артериального давления
. Коронароангиография
. Мониторирование сердечного ритма по Холтеру
. Шестиминутная шаговая проба
Результат
обследования
Клинический анализ крови:
СОЭ - 8 мм/ч (норма 1-11 мм/ч)
Эритроциты - 5,5*1012/л (норма 4,7-6,1*1012/л)
Лейкоциты - 9,8х109 /л (норма
4,3-11,3х109 /л)
Эозинофилы - 0.5% (норма 0,5 - 5 %)
Палочкоядерные - 6% (норма 1 - 6%)
Сегментоядерные - 51% (норма 47 - 72 %)
Лимфоциты - 29% (норма 19 - 37 %)
Моноциты - 3% (норма 3 - 11 %)
Тромбоциты - 250х109 /л (норма 180-350х109
/л)
Общий анализ мочи:
Удельный вес - 1017 (норма 1010 - 1030)
Цвет - соломенно-желтый (норма
соломенно-желтый)
Прозрачность - прозрачная (норма - прозрачная)
Белок - нет (норма до 0,033 г /л)
Сахар - нет (норма - нет)
Эпителий плоский - 1-3 в поле зрения (норма 0-3 в п. з.)
Лейкоциты - 1-2 в поле зрения (норма до 3
(м) в п. з.)
Эритроциты - нет (норма - отсутствуют)
Анализ свертываемости крови (САСС):
Протромбиновое время - 14 (норма 12-17)
Протромбиновый индекс - 105 % (норма
85-105 %)
АЧТВ - 40 (норма 26-40)
Фибриноген - 4,0 г/л (норма 2-4 г/л)
Этаноловый тест - отрицательный (норма -
отрицательный)
Биохимический анализ крови:
Билирубин - 15,3 мкмоль/л (норма 8,6-20,5 мкмоль/л)
AST - 25 ЕД/л (норма 10-30 ЕД/л)
ALT - 27 ЕД/л (норма 7-40 ЕД/л)
Мочевина - 4,1 ммоль/л (норма 2,50-8,33 ммоль/л)
Креатинин - 79 мкмоль/л (норма 62 - 132 мкмоль/л)
Общий белок - 76,2 г/л (норма 60-80 г/л)
Холестерин - 5,7 ммоль/л (норма 4-5 ммоль/л)
Триглицериды - 1,0 ммоль/л
ЛПВП - 1,4 ммоль/л (норма > 1,0 ммоль/л)
ЛПНП - 4,8 ммоль/л (норма < 4.1 ммоль/л)
ЛПОНП - 1,5 ммоль/л (норма < 1.04 ммоль/л)
Индекс атерогенности 3,8 ЕД (норма до
3 ЕД)
СКФ - 86 мл/мин
Кал на яйца гельминтов - отрицательно
Кровь на ЭДС и ВИЧ - отрицательно
Группа крови - I, RH+
ЭКГ:
Ритм правильный, синусовый. ЧСС - 65 уд/мин. Вольтаж - 10 мм.
Отклонение электрической оси сердца влево. Продолжительность зубцов, сегментов
и интервалов: Р - 0,16,Q - 0.05, R - 0.08, S - 0.04, T - 0.08, PQ - 0.12, QRS - 0.17, QRST - 0.35. Отмечаются признаки дистрофических изменений в сердце и
гипертрофии левого желудочка: отклонение электрической оси сердца влево,
увеличение амплитуды зубца R в I, aVL, 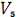
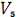 и
и 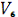
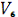 , смещение переходной зоны в отведении
, смещение переходной зоны в отведении 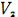
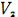 и. Индекс Соколова - Лайона > 35 мм.
и. Индекс Соколова - Лайона > 35 мм.
Суточное мониторирование артериального давления:
В течение дня АД колебалось в пределах 160-165/100-105 мм. рт. ст.
с единичными повышениями до 170-175/110-115 мм. рт. ст. при эмоциональных
нагрузках. Ночью АД в пределах 145-150/90-100 мм. рт. ст. Средняя ЧСС днем 65
уд. в 1 мин., ночью-53 уд. в 1 мин.
ЭхоКГ:
Толщина стенки левого желудочка в систолу - 24мм, в диастолу 16
мм. Толщина стенки правого желудочка 7 мм. Толщина МЖП в систолу 15 мм, в
диастолу 13 мм. Диаметр аорты 19 мм, наблюдается умеренный кальциноз стенок
аорты. ФВ - 48%, дополнительных образований в полости левого желудочка не
обнаружено.
Коронароангиография:
Стеноз 80% проксимальной трети передней межжелудочковой ветви
(ПМЖВ) левой коронарной артерии.
Мониторирование сердечного ритма по Холтеру:
В течении дня нарушений ритма сердечной деятельности не
наблюдалось. Отмечалось снижение сегмента ST ниже изолинии, зубец T
сглажен.
Шестиминутная шаговая проба:
До проведения пробы ЧСС было равно 65 уд. /мин., АД = 140/90. За 6
минут больной прошел 270 метров. ЧСС увеличилось до 120 уд. /мин., АД = 160/110
мм. рт. ст. Одышка по шкале Борге возросла от 0 до 3.
Окончательный
клинический диагноз и его обоснование
При обследовании были выявлены следующие симптомы:
· При расспросе: жалобы на боли за грудиной
давящего характера, возникающие с частотой около трех раз в неделю, при
эмоциональном напряжении или привычной физической нагрузке, длительностью в
несколько секунд, купируются приемом препарата нитроминт. Беспокоят
периодические головные боли в затылочной и височной области, давящего характера,
возникающие после физической нагрузке или волнении. Так же предъявляет жалобы
на одышку смешанного характера.
· При сборе анамнеза заболевания: в 2005
году перенес гипертонический криз. С этого времени начали беспокоить
периодические боли за грудиной давящего характера, повышение артериального
давления. В 2007 году перенес трансмуральный инфаркт миокарда, а в 2010
повторный инфаркт миокарда.
· При объективном исследовании: по данным
перкуссии сердца - смещение левой границы относительной тупости сердца на
срединно-ключичную линию, при аускультации сердца - приглушение тонов сердца и
акцент II тона на аорте. АД 160/100 мм рт. ст. Имеется некоторая
пастозность стоп.
· При лабораторных и дополнительных методах исследования: повышение
уровня атерогенных липидов ЛПНП и индекса атерогенности, что свидетельствует о
высоком риске развития атеросклероза. ЭКГ: Ритм правильный,
синусовый. ЧСС - 65 уд/мин. Вольтаж - 10 мм. Отклонение электрической оси
сердца влево. Продолжительность зубцов, сегментов и интервалов: Р - 0,16,Q - 0.05, R - 0.08, S - 0.04, T - 0.08, PQ - 0.12, QRS - 0.17, QRST - 0.35.
Отмечаются признаки дистрофических изменений в сердце и гипертрофии левого
желудочка: отклонение электрической оси сердца влево, увеличение амплитуды
зубца R в I, aVL, 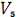
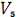 и
и 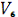
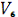 , смещение переходной зоны в отведении
, смещение переходной зоны в отведении 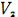
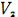 и. Индекс Соколова - Лайона > 35 мм. Суточное
мониторирование артериального давления: В течение дня АД колебалось в
пределах 160-165/100-105 мм. рт. ст. с единичными повышениями до
170-175/110-115 мм. рт. ст. при эмоциональных нагрузках. Ночью АД в пределах
145-150/90-100 мм. рт. ст. Средняя ЧСС днем 65 уд. в 1 мин., ночью-53 уд. в 1
мин. ЭхоКГ: Толщина стенки левого желудочка в систолу - 24мм, в диастолу
16 мм. Толщина стенки правого желудочка 7 мм. Толщина МЖП в систолу 15 мм, в
диастолу 13 мм. Диаметр аорты 19 мм, наблюдается умеренный кальциноз стенок
аорты. ФВ - 48%, дополнительных образований в полости левого желудочка не
обнаружено. Коронароангиография: Стеноз 80% проксимальной трети передней
межжелудочковой ветви (ПМЖВ) левой коронарной артерии. Мониторирование
сердечного ритма по Холтеру: В течении дня нарушений ритма сердечной
деятельности не наблюдалось. Отмечалось снижение сегмента ST ниже изолинии, зубец T сглажен. Шестиминутная шаговая проба: До проведения
пробы ЧСС было равно 65 уд. /мин., АД = 140/90. За 6 минут больной прошел 270
метров. ЧСС увеличилось до 120 уд. /мин., АД = 160/110 мм. рт. ст. Одышка по
шкале Борге возросла от 0 до 3.
и. Индекс Соколова - Лайона > 35 мм. Суточное
мониторирование артериального давления: В течение дня АД колебалось в
пределах 160-165/100-105 мм. рт. ст. с единичными повышениями до
170-175/110-115 мм. рт. ст. при эмоциональных нагрузках. Ночью АД в пределах
145-150/90-100 мм. рт. ст. Средняя ЧСС днем 65 уд. в 1 мин., ночью-53 уд. в 1
мин. ЭхоКГ: Толщина стенки левого желудочка в систолу - 24мм, в диастолу
16 мм. Толщина стенки правого желудочка 7 мм. Толщина МЖП в систолу 15 мм, в
диастолу 13 мм. Диаметр аорты 19 мм, наблюдается умеренный кальциноз стенок
аорты. ФВ - 48%, дополнительных образований в полости левого желудочка не
обнаружено. Коронароангиография: Стеноз 80% проксимальной трети передней
межжелудочковой ветви (ПМЖВ) левой коронарной артерии. Мониторирование
сердечного ритма по Холтеру: В течении дня нарушений ритма сердечной
деятельности не наблюдалось. Отмечалось снижение сегмента ST ниже изолинии, зубец T сглажен. Шестиминутная шаговая проба: До проведения
пробы ЧСС было равно 65 уд. /мин., АД = 140/90. За 6 минут больной прошел 270
метров. ЧСС увеличилось до 120 уд. /мин., АД = 160/110 мм. рт. ст. Одышка по
шкале Борге возросла от 0 до 3.
Данные произведенного обследования свидетельствуют о
поражении сердечно-сосудистой системы.
Указанные симптомы можно объединить в синдромы:
1. ИБС: стабильная
стенокардия III ФК - выраженное ограничение обычной физической активности, приступы
стенокардии возникают при ходьбе на расстояние 100 - 200 метров или при подъеме
по лестнице на первый этаж.
2. Синдром хронической сердечной
недостаточности. II А ст. III ФК - Клинически выраженная
стадия заболевания (поражения) сердца. Нарушения гемодинамики в большом круге
кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и
сосудов. Заметное ограничение физической активности: в покое симптомы
отсутствуют, физическая активность меньшей интенсивности по сравнению с
привычными нагрузками сопровождается появлением симптомов заболевания.
3. Синдром постинфарктного кардиосклероза. В 2007 году перенесенный инфаркт миокарда.
В 2010 году больной перенес второй инфаркт миокарда. ЭКГ: Имеются рубцовые
изменения в передней и боковой стенке левого желудочка (зубец Т сглажен,
глубокий и широкий зубец Q, ST на изолинии, уменьшение амплитуды зубца R в 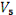
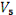 и
и 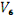
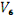 ).
).
4. Гипертоническая болезнь III степени, 3 стадии, риск IV - периодические
подъемы систолического и диастолического давления свыше 180/ 110 мм рт. ст.
соответственно. Необратимые склеротические изменения в сердце. Риск развития
осложнений превышает 30%.
Окончательный клинический диагноз:
Основной: ИБС: стабильная стенокардия III функциональный класс;
постинфарктный кардиосклероз (инфаркт миокарда от 2007 г). Гипертоническая
болезнь III стадии, 3 степени, риск IV. ХСН IIa ст.; III функциональный класс.
Сопутствующий: нет
Осложнения: нет
План лечения
1. Лечебная диета. Стол 10. Цель -
уменьшить нагрузку на сердце, способствовать улучшению кровообращения,
обеспечить организм необходимыми питательными веществами и энергией, улучшить
состояние сердечно-сосудистой системы. Исключается вся жирная, жареная, соленая
и острая пища.
2. Бета-блокатор в комплексе с
антиагрегантами и статинами.
Rp.: Tabl. Acidi
acetylsalicylici 0.25. t. d. N.25. по 1 таб.3 раза в сутки после еды
Rp.: Simvastatini 0.02.
t. d. N.20 in tab.. по 1 таб. вечером
3. Физиотерапия. Улучшает метаболизм миокарда и
коронарное кровообращение, нормализует потребление миокардом кислорода.
Нормализует иммунный статус. Улучшает микрогемоциркуляцию. Снижает
периферическое сопротивление сосудов.
стенокардия кардиосклероз гипертоническая болезнь
Литература
1. "Общая
хирургия" С.В. Петров, "Питер", 2003
2. "Пропедевтика
внутренних болезней" Б.И. Гельцер, "Владивосток, Дальнаука",
2004
. "Внутренние
болезни: учебник в 2 т". / под редакцией Н.А. Мухина. - М.:
"ГЕОТАР-Медиа", 2005
. "Лекарственные
средства" Машковский М.Д. - М.: ООО "Издательство Новая Волна",
2012