Синдром холестаза
Экзаменационный
реферат
Синдром
холестаза
Оглавление
желчеобразование холестаз патологический печень
1. Основные
моменты нормального желчеобразования
. Холестаз и
его формы
. Этиология и
патогенез холестаза
.
Патологическая анатомия печени и других органов
. Клинические
проявления
. Диагностика
. Лечение и
прогноз
Список
использованной литературы
1. Основные
моменты нормального желчеобразования
Желчь - жидкость, изоосмичная плазме, состоящая из воды, электролитов,
органических веществ (желчных кислот и солей, холестерина, конъюгированного
билирубина, цитокинов, эйкозаноидов и других веществ) и тяжелых металлов.
За сутки осуществляется синтез и отток от печени около 600 мл желчи.
Гепатоциты ответственны за секрецию двух фракций желчи, зависящей от желчных
кислот (около 225 мл/сут.) и не зависящей от желчных кислот (около 225
мл/сут.). Клетками желчных протоков секретируется 150 мл/сут. желчи.
Ниже приведена схема желчеобразования, пояснения ниже:
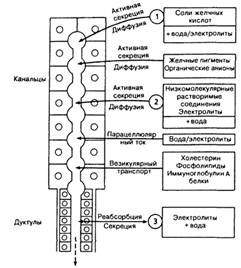
Желчь вырабатывается гепатоцитами и дренируется через сложную систему
желчных ходов, расположенных внутри печени. Эта система включает желчные
канальцы, желчные протоки и междольковые протоки. Желчные канальцы расположены
между гепатоцитами, которые образуют их стенки. Диаметр канальцев 1-2 мкм. От
прилежащих межклеточных пространств канальцы отделены соединительными
комплексами соседних гепатоцитов. Из желчных канальцев желчь поступает в
желчные протоки (холангиолы или промежуточные канальцы Геринга), имеющие
базальную мембрану. Канальцы Геринга устелены эпителием и гепатоцитами.
Холангиолы образуют начало желчных ходов. Через пограничную пластинку
холангиолы входят в портальные тракты, где приобретают строение междольковых
протоков, наиболее мелкие ветви которых имеют диаметр 15-20 мкм. Междольковые
протоки выстланы кубическим эпителием, лежащим на базальной мембране. Протоки
анастомозируют между собой, увеличиваются в размерах и становятся крупными
(септальными или трабекулярными) диаметром до 100 мкм.
Два главных печеночных протока выходят из правой и левой долей в области
ворот печени.
Гепатоцит представляет собой полярную секреторную эпителиальную клетку,
имеющую базолатеральную (синусоидальную и латеральную) и апикальную
(канальцевую) мембраны. Органеллы представлены аппаратом Гольджи и лизосомами.
Образование желчи включает захват желчных кислот, других органических и
неорганических ионов и их транспорт через синусоидальную мембрану. Этот процесс
сопровождается осмотической фильтрацией воды, содержащейся в гепатоците и
парацеллюлярном пространстве. Роль движущей силы секреции выполняет
Na+,K+-ATФаза синусоидальной мембраны, обеспечивая химический градиент и
разность потенциалов между гепатоцитами и окружающим пространством. В
результате градиента концентрации натрия (высокая снаружи, низкая внутри) и
калия (низкая снаружи, высокая внутри) содержимое клетки имеет отрицательный
заряд по сравнению с внеклеточным пространством, что облегчает захват
положительно заряженных и экскрецию отрицательно заряженных ионов. Транспортный
белок для органических анионов является натрийнезависимым, переносит молекулы
ряда соединений, включая желчные кислоты, бромсульфалеин и, вероятно,
билирубин. На поверхности синусоидальной мембраны происходит также захват
сульфатов, неэтерифицированных жирных кислот, органических катионов. Транспорт
желчных кислот в гепатоците осуществляется с помощью цитозольных белков, среди
которых основная роль принадлежит 3α-гидроксистероиддегидрогеназе. Меньшее
значение имеют белки, связывающие жирные кислоты, глутатион-S-трансфераза. В
переносе желчных кислот участвуют эндоплазматический ретикулум и аппарат
Гольджи. Транспорт белков жидкой фазы и лигандов (IgA, липопротеины низкой
плотности) осуществляется посредством везикулярного транспорта. Время переноса
от базолатеральной до канальцевой мембраны составляет около 10 мин.
Канальцевая мембрана представляет собой специализированный участок
плазматической мембраны гепатоцита, содержащий транспортные белки,
ответственные за перенос молекул в желчь против градиента концентрации. В
канальцевой мембране локализуются ферменты: щелочная фосфатаза, γ-глутамилтранспептидаза. Перенос
желчных кислот осуществляется с помощью канальцевого транспорта белка для
желчных кислот. Ток желчи, не зависящий от желчных кислот, определяется,
по-видимому, транспортом глутатиона, а также канальцевой секрецией бикарбоната,
возможно, при участии белка. Вода и неорганические ионы (в особенности Na+)
экскретируются в желчные капилляры по осмотическому градиенту путем диффузии
через отрицательно заряженные полупроницаемые плотные контакты. Секреция желчи
регулируется многими гормонами и вторичными мессенджерами, включая цАМФ и
протеинкиназу. Эпителильные клетки дистальных протоков вырабатывают обогащенный
секрет, модифицирующий состав канальцевой желчи, - так называемый дуктулярный
ток желчи.
Давление в желчных протоках, при котором происходит секреция желчи
составляет 15-25 см вод. ст. Повышение давления до 35 см вод. ст. ведет к
подавлению секреции желчи, развитию желтухи.
2. Холестаз и
его формы
Под холестазом понимают уменьшение или отсутствие поступления желчи в
двенадцатиперстную кишку вследствие нарушения секреции желчи гепатоцитами или
патологии любого участка желчевыводящих путей от билиарного полюса гепатоцита
до фатерова соска. При этом в связи с замедлением оттока желчи происходит
накопление ее в гепатоцитах и желчных путях, уменьшение выделения воды и
основных компонентов желчи (билирубина, желчных кислот) в кишечник.
Различают внутри- и внепеченочный холестаз. При внутрипеченочном
холестазе выделяют внутриклеточную, внутриканальцевую и смешанную формы:
· Функциональный холестаз означает снижение канальцевого тока
желчи, печеночной экскреции воды и органических анионов (билирубина, желчных
кислот).
· Морфологический холестаз представляет собой накопление
компонентов желчи в гепатоцитах, желчных протоках.
· Клинический холестаз означает задержку в крови компонентов, в
норме экскретируемых в желчь. Клиническими признаками холестаза чаще являются
кожный зуд, желтуха, повышение активности щелочной фосфатазы, γ-глутамилтранспептидазы, концентрации
билирубина и желчных кислот в сыворотке.
Внепеченочный холестаз развивается при механической обструкции жёлчных
протоков, как правило, вне печени; в то же время обструкция при холангиокарциноме
ворот печени, прорастающей главные внутрипеченочные протоки, может быть также
отнесена к этой группе. Наиболее частой причиной внепеченочного холестаза
является камень общего желчного протока; другие причины включают рак
поджелудочной железы и фатерова соска, доброкачественные стриктуры протоков и
холангиокарциному. Эти заболевания часто вызывают острый холестаз.
Внутрипеченочный холестаз развивается при отсутствии обструкции
магистральных жёлчных протоков (по данным холангиографии). Причинами холестаза
являются лекарства, холестатический гепатит, гормоны, первичный билиарный
цирроз (ПБЦ), сепсис, аутоиммунные процессы. Первичный склерозирующий холангит
(ПСХ) может сопровождаться развитием как вне-, так и внутрипеченочного
холестаза в зависимости от локализации поражения и наличия стриктур общего
жёлчного протока. Редкими причинами холестаза являются болезнь Байлера,
доброкачественный рецидивирующий холестаз, лимфогранулематоз (болезнь Ходжкина)
и амилоидоз. Внутрипеченочный холестаз может быть острым (например, при
воздействии лекарств) или хроническим (например, при ПБЦ, ПСХ).
Существует несколько форм холестаза: парциальный характеризуется
уменьшением объема секретируемой желчи; диссоцианный связан с задержкой только
отдельных компонентов желчи (на ранних стадиях первичного недеструктивного
холангита в сыворотке крови повышается содержание только желчных кислот и
активности щелочной фосфатазы, в то время как уровень билирубина, холестерина,
фосфолипидов остается в норме); тотальный связан с нарушением поступления желчи
в двенадцатиперстную кишку.
3. Этиология
и патогенез холестаза
Внутрипеченочный холестаз. В его развитии важная роль
отводится желчным кислотам, обладающим выраженными поверхностно-активными
свойствами. Желчные кислоты вызывают повреждение клеток печени и усиливают
холестаз. Их токсичность зависит от степени липофильности (и, соответственно,
гидрофобности). К гепатотоксичным желчным кислотам относят хенодезоксихолевую
(первичную желчную кислоту), а также литохолевую и дезоксихолевую кислоты
(вторичные кислоты, образующиеся в кишечнике из первичных под действием
бактерий). Под влиянием желчных кислот наблюдается повреждение мембран
митохондрий, что приводит к уменьшению синтеза АТФ, повышению внутриклеточной
концентрации Са2+, стимуляции кальцийзависимых гидролаз, повреждающих
цитоскелет гепатоцита. Желчные кислоты вызывают апоптоз гепатоцитов,
аберрантную экспрессию антигенов HLA I класса на гепатоцитах и HLA II класса на
эпителиальных клетках желчных протоков, которая может быть фактором развития
аутоиммунных реакций против гепатоцитов и желчных протоков.
Для внутрипеченочного холестаза характерны поступление
в кровь, а следовательно, и в ткани различных компонентов желчи,
преимущественно желчных кислот, и их дефицит или отсутствие в просвете
двенадцатиперстной кишки и других отделах кишечника.
Синдром холестаза встречается при различных
состояниях, которые могут быть объединены в 2 большие группы:
. Нарушение образования желчи:
· Вирусные поражения печени.
· Алкогольные поражения печени.
· Лекарственные поражения печени.
· Токсические поражения печени.
· Доброкачественный рецидивирующий
холестаз.
· Нарушение микроэкологии кишечника.
· Холестаз беременных.
· Эндотоксемии.
· Циррозы печени.
· Бактериальные инфекции.
. Нарушение тока желчи:
· Первичный билиарный цирроз.
· Первичный склерозирующий холангит.
· Болезнь Кароли.
· Саркоидоз.
· Туберкулез.
· Лимфогранулематоз.
· Билиарная атрезия.
· Стриктура желчных путей
· Идиопатическая дуктопения.
· Паразитарные инвазии (лямблиоз, аскаридоз)
· Реакция отторжения трансплантата.
Гепатоцеллюлярный и каналикулярный холестаз могут быть
обусловлены вирусным, алкогольным, лекарственным, токсическим поражением
печени, застойной сердечной недостаточностью, эндогенными нарушениями (холестаз
беременных, при муковисцидозе, α1-антитрипсиновой недостаточности и
др.). Экстралобулярный (дуктулярный) холестаз характерен для таких заболеваний,
как первичный склерозирующий холангит и первичный билиарный цирроз печени.
При гепатоцеллюлярном и каналикулярном холестазе
преимущественно поражаются транспортные системы мембран, а при экстралобулярном
- эпителий желчных протоков.
4.
Патологическая анатомия печени и других органов
Морфологически печень при холестазе увеличена в размерах, зеленоватого
цвета, с закругленным краем. На поздних стадиях на ее поверхности видны узлы.
Прежде, чем перейти к микроскопии, для лучшего представления можно
мысленно разделить ацинус (функциональная единица печени) на три зоны. Первая -
непосредственно прилежащая к мельчайшим ветвям воротной вены и печеночной
артерии. Это центральная часть ацинуса. Вторая - промежуточная зона -
снабжается кровью хуже первой, но лучше третьей, периферической зоны,
расположенной вблизи центральной вены. Третья зона - это периферическая зона,
наименее выгодная в отношении кровоснабжения.
При световой микроскопии наблюдается билирубиностаз в
гепатоцитах, клетках синусоидов, канальцах третьей зоны дольки. В портальных
трактах (первая зона) наблюдаются пролиферация дуктул, наличие желчных тромбов,
гепатоциты превращаются в клетки желчных протоков и формируют базальную
мембрану. Обструкции желчных протоков способствует развитие фиброза. При
холестазе могут образовываться тельца Мэллори. Микроциркуляторное русло печени
и ее клеточные элементы подвергаются реактивным изменениям. Наблюдается
набухание клеток выстилки синусоидов, их дистрофические изменения, наличие
вакуолей, содержащих компоненты желчи или их метаболиты. При электронной
микроскопии изменения желчных канальцев неспецифичны и включают дилатацию,
отек, утолщение и извитость, потерю микроворсинок, вакуолизацию аппарата
Гольджи, гипертрофию эндоплазматического ретикулума. В печени (гепатоциты,
клетки Купфера, эпителий желчных протоков) наблюдается избыточное отложение
меди и металлопротеинов, липофусцина, холестерина, других липидов. Изменения в
биоптате печени на ранних стадиях холестаза могут отсутствовать.
Микроскопические признаки холестаза в печени - глыбки
билирубина в цитоплазме гепатоцитов и комки желчи (желчные тромбы) в просветax
расширенных желчных канальцев. Разрыв желчных канальцев ведет выходу желчи в
межклеточное пространство с образованием "желчных озер".
Морфологические признаки холестаза обычно более выражены в центральных зонах
печеночной дольки. При длительных нарушениях желчевыделения эти изменения видны
в интермедиарных и далее перипортальных зонах. Как уже отмечалось, выделяют три
формы холестаза: внутриклеточную, внутриканальцевую и смешанную. В ранние сроки
редко выражена та или иная форма холестаза. Внутриклеточный холестаз наблюдается
при медикаментозном (аминозиновом) поражении, внутриканальцевый - при
подпеченочной желтухе, смешанный - при вирусных поражениях печени.
Гидропическая и ацидофильная дистросфия в печени
наблюдается уже на 7-й день. В редких случаях цитоплазма гепатоцитов,
расположенная вокруг тромбированных желчных канальцев, плохо воспринимающих
красители, выглядит сетчатой, содержит гранулы пигмента - "перистая"
дегенерация гепатоцитов. Прогрессирующая дистрофия приводит к некротическим
изменениям паренхимы.
Выделяют следующие виды некроза при холестазе:
Ø фокальные некрозы гепатоцитов
(снижена восприимчивость к окраске, исчезает ядро, гепатоциты замещаются
лейкоцитами);
Ø некробиоз группы гепатоцитов,
находящейся в состоянии "перистой" дегенерации, завершается билиарным
или ретикулярным (сетчатым) некрозом;
Ø центролобулярный зональный некроз
гепатоцитов (обычно в секционных препаратах).
Альтерация паренхимы обусловлена токсическим влиянием
компонентов желчи, а также механическим давлением расширенных тромбированных
желчных канальцев. Застой желчи и некробиоз гепатоцитов сопровождаются
воспалительными мезенхимально-клеточными реакциями (присоединяются не ранее
10-го дня застоя), затем происходят гиперплазия ретикулиновых волокон в дольке
и разрастание соединительной ткани в портальном поле - начало формирования
билиарного цирроза. Застой желчи также сопровождается пролиферацией холангиол.
В ткани печени снижено содержание гликогена и РНК, увеличено количество
липидов, имеет место положительная ШИК-реакция гликопротеинов, белка и его
активных групп, снижена активность оксидоредуктаз и увеличена КФ и ЩФ. Расширен
просвет канальцев от 1 до 8 мкм, на билиарном полюсе гепатоцита отсутствуют
ворсинки, или они укорочены и принимают форму баллона или пузыря. Эктоплазма преканальцевой
зоны гепатоцита расширена, аппарат Гольджи увеличен в размерах, отмечается
гиперплазия гладкой ЭПС. Число лизосом увеличено, они беспорядочно расположены
в гепатоцитах (не только в перибилиарной зоне, но и у васкулярного полюса), а
также выходят в пространство Диссе. Митохондрии имеют признаки дистрофических
изменений. Место стыковки клеток в области желчных канальцев выглядит
интактным. Ультраструктура измененной печени идентична при внутри и
внепеченочном холестазе. Имеющиеся различия носят количественный характер: при
внепеченочном холестазе они выражены более резко.
Застой желчи в печени закономерно сопровождается
пролиферацией холангиол (дуктулярная пролиферация). Пролиферирующие желчные
ходы могут ничем не отличаться от обычных желчных протоков. Иногда
пролиферирующие желчные протоки не имеют четкого просвета, образованы двумя
рядами овальных клеток с вытянутым ядром и базофильной цитоплазмой.
Значительное число протоков в портальном поле говорит об их пролиферации.
Изменения других органов. Селезёнка увеличена и уплотнена вследствие
гиперплазии ретикулоэндотелиальной системы и увеличения числа мононуклеарных
клеток. На поздней стадии цирроза печени развивается портальная гипертензия.
Содержимое кишечника объёмное и имеет жирный вид. При тотальной
обструкции жёлчных путей наблюдается обесцвечивание кала.
5.
Клинические проявления
При холестазе избыточная концентрация компонентов
желчи в печени и тканях организма вызывает печеночные и системные
патологические процессы, обусловливающие соответствующие клинические и
лабораторные проявления болезни.
В основе формирования клинических симптомов лежат 3
фактора:
ü избыточное поступление желчи в кровь
и ткани;
ü уменьшение количества или отсутствие
желчи в кишечнике;
ü воздействие компонентов желчи и ее
токсических метаболитов на печеночные клетки и канальцы.
Выраженность клинических симптомов внутрипеченочного
холестаза зависит от основного заболевания, нарушения экскреторной функции
гепатоцитов, печеночно-клеточной недостаточности. Ведущими клиническими
проявлениями холестаза (острого и хронического) являются кожный зуд, нарушение
переваривания и всасывания. При хроническом холестазе наблюдаются поражение
костей (печеночная остеодистрофия), отложения холестерина (ксантомы и
ксантелазмы), пигментация кожи вследствие накопления меланина.
В отличие от гепатоцеллюлярного повреждения такие
симптомы, как слабость и утомляемость, для холестаза нехарактерны. Печень
увеличена с гладким краем, уплотнена, безболезненна. Спленомегалия при
отсутствии билиарного цирроза, портальной гипертензии встречается нечасто.
В патогенезе возникновения кожного зуда при холестазе
помимо задержки желчных кислот обсуждают участие неизвестных к настоящему
времени веществ, которые синтезируются печенью и выделяются в желчь. В пользу
этого свидетельствует спонтанное исчезновение зуда в ряде случаев в
терминальных стадиях хронических холестатических заболеваний
(печеночно-клеточной недостаточности). В эксперименте было показано участие
опиатной системы в появлении кожного зуда (у крыс при перевязке общего желчного
протока увеличивалась выработка проэнкефалина пролиферирующим эпителием желчных
протоков). В ряде случаев антагонисты опиатных рецепторов эффективны в лечении
кожного зуда у больных с синдромом холестаза.
Стеаторея обусловлена недостаточным содержанием солей
желчных кислот в просвете кишечника, необходимых для всасывания жиров и
жирорастворимых витаминов A, D, Е, К, и соответствует выраженности желтухи. При
этом отсутствует адекватное мицеллярное растворение липидов. Нарушение
всасывания витамина К может проявиться клинически уже на 3-ий день холестаза:
геморрагические проявления являются следствием уменьшения синтеза К-зависимых
факторов свертывания крови (II, VII, IX, X). Недостаток витамина А появляется
позднее, при длительно существующем холестазе и проявляется снижением адаптации
зрительного аппарата к сумеркам (гемералопия). Недостаток витамина Е клинически
проявляется в основном у детей явлениями периферической нейропатии, мозжечковой
атаксии и дистрофии сетчатки.
Дефицит витамина D является одним из звеньев
печеночной остеодистрофии (остеопороз, остеомаляция) и проявляется тяжелым
болевым синдромом в грудном или поясничном отделе позвоночника, спонтанными
переломами при минимальных травмах. Изменения костной ткани усугубляются
нарушением всасывания кальция (связывание кальция с жирами в просвете
кишечника, образование кальциевых мыл). В возникновении остеопороза при
внутрипеченочном холестазе, помимо дефицита витамина D, участвуют кальцитонин,
паратгормон, гормон роста, половые гормоны, внешние факторы (обездвиженность,
неполноценное питание, уменьшение мышечной массы), уменьшение пролиферации
остеобластов под влиянием билирубина.
Желтуха при холестазе обусловлена накоплением в сыворотке главным образом
прямого (связанного) билирубина. Так, повышение уровня билирубина более 30-40
ммоль/л обычно сопровождается желтушностью склер, повышение более 50-60 ммоль/л
- выраженной желтушностью кожных покровов, повышение билирубина более 70-80
ммоль/л при отсутствии неврологических нарушений провоцирует кожный зуд. У
пациентов с полинейропатией алкогольной этиологии или сахарным диабетом
возможно появление зуда при более низких показателях билирубина. Выделение
билирубина с мочой изменяет ее цвет на более темный ("цвет темного
пива"). Нарушение выделения желчи в кишечник приводит к тому, что стул не
окрашивается билирубином и приобретает более светлый, глинистый оттенок
(ахоличный стул), становится жидким.
Маркерами хронического холестаза являются ксантомы.
Ксантомы - образования желтого цвета, обычно вокруг глаз. Они появляются при
длительном повышении концентрации (более 3-х месяцев) общих липидов в сыворотке
более 450 мг/100 мл (11,6 ммоль/л). Они могут исчезать при разрешении обструкции
или при развитии печеночно-клеточной недостаточности вследствие уменьшения
синтеза холестерина печенью. Туберозные ксантомы (бугорки) появляются при
длительном существовании гиперлипидемии на разгибательных поверхностях
запястий, локтевых сгибах, лодыжках, коленях и на ягодицах. В ряде случаев
ксантомы могут образовываться в костях, сухожильных влагалищах и периферических
нервах. Иногда скопления ксантомных клеток обнаруживают в печени.
При холестазе наблюдается нарушение обмена меди,
способствующее процессам коллагеногенеза. У здорового человека около 80%
всасываемой меди в кишечнике экскретируется с желчью и удаляется с калом.
При холестазе медь накапливается в желчи в
концентрациях, близких наблюдаемым при болезни Вильсона-Коновалова. В ряде случаев
может обнаруживаться пигментное роговичное кольцо Кайзера-Флейшера. Медь в
ткани печени накапливается в гепатоцитах, холангиоцитах, клетках системы
мононуклеарных фагоцитов. Накопление меди при холестазе в отличие от болезни
Вильсона не является гепатотоксичным.
У больных хроническим холестазом имеют место
дегидратация, изменение деятельности сердечно-сосудистой системы. Нарушаются
сосудистые реакции в ответ на артериальную гипотензию (вазоконстрикцию),
наблюдаются повышенная кровоточивость, нарушение регенерации тканей, высокий
риск развития сепсиса. Печеночная недостаточность присоединяется при
длительности холестаза более 3-5 лет. В терминальной стадии развивается
печеночная энцефалопатия. Длительный холестаз может осложняться образованием
пигментных конкрементов в желчевыводящей системе, осложняющихся бактериальным
холангитом. При формировании билиарного цирроза обнаруживаются признаки
портальной гипертензии и печеночно-клеточной недостаточности.
Кроме того, можно обнаружить признаки хронических
заболеваний печени, например телеангиэктазии, пальмарную эритему, гинекомастию,
контрактуру Дюпюитрена, увеличение заушных слюнных желез, атрофию яичек.
6.
Диагностика
Врач-клиницист должен опираться на следующее:
) анамнез пациента
При сборе анамнеза целесообразно уточнять привычки употребления алкоголя
и его количество, прием медикаментов по поводу всех заболеваний у пациента,
употребление наркотиков, длительность возникновения симптоматики при ее
наличии, связь с различными факторами. Должно насторожить совместное проживание
с человеком, у которого наблюдались эпизоды желтухи.
Анамнестические данные не являются специфичными, однако могут помочь в
уточнении диагноза. Так, например, желтушность с одновременной резкой болью в
правом подреберье, связанная с лихорадкой или ознобом, может подтверждать
приступ желчнокаменной болезни и холедохолитиаз или начинающийся холангит.
Симптомы со стороны суставов, возникшие с эпизодом желтухи, а также миалгии
позволяют думать о гепатите вирусной, аутоиммунной или медикаментозной
этиологии.
) данные объективного обследования (свойственные проявления см. выше);
) данные лабораторных исследований
Необходимым является следующий минимум лабораторных
показателей: общий билирубин с обязательным определением фракций прямого и
непрямого билирубина; трансаминазы - аланинаминотрансфераза (АЛТ) и
аспартатаминотрансфераза (АСТ); щелочная фосфатаза (ЩФ);
гамма-глутамилтранспептидаза (ГГТ); альбумин; протромбиновое время (ПВ); в ряде
ситуаций - определение медикаментов в крови.
У пациентов с заболеваниями печени обычно наблюдается
повышенный уровень трансаминаз - АСТ и АЛТ. При заболеваниях желчевыводящих
путей и холестатических заболеваниях определяется повышение ЩФ и ГГТ. Уровень
билирубина может быть повышенным при всех перечисленных состояниях и не служит
определяющим при дифференциальной диагностике.
Снижение альбумина сыворотки позволяет констатировать
хронический процесс, такой как цирроз печени или карцинома. Концентрация
альбумина, находящаяся в пределах нормальных значений, позволяет предполагать
активный или острый процесс, например вирусный гепатит или холедохолитиаз.
Удлинение ПВ может наблюдаться по причине
недостаточности витамина К, мальабсорбции или значительной печеночно-клеточной
недостаточности. Отсутствие эффекта от парентерального введения витамина К в
виде изменения ПВ предполагает печеночную недостаточность. При подозрении на
гепатоцеллюлярную карциному необходима серологическая диагностика гепатитов,
определение церулоплазмина у пациентов старше 40 лет (болезнь Вильсона -
Коновалова?), контроль содержания железа (гемохроматоз?) - как основных
состояний, имеющих прогноз развития первичного рака печени.
Помимо этого в периферической крови выявляются
мишеневидные эритроциты (в них накапливается холестерин).
При подозрении на аутоиммунную этиологию холестаза
необходимо определение типичных аутоантител, таких как антинуклеарные антитела
(ANA или NF), антитела к гладким мышечным клеткам (ASMA), антитела к микросомам
почек и печени 1 типа (LKM1). При первичном билиарном циррозе определяются
антимитохондриальные антитела (AMA) и общий уровень иммуноглобулинов IgM.
Склерозирующий холангит обнаруживается у порядка 75% пациентов с
воспалительными заболеваниями кишечника и не меньшего количества пациентов с
заболеваниями поджелудочной железы.
) данные инструментальных исследований
Алгоритм диагностического обследования предполагает в
первую очередь выполнение УЗИ органов брюшной полости, позволяющее выявить
характерный признак механической блокады желчных путей - надстенотическое
расширение желчных протоков (диаметр общего желчного протока более 6 мм) При
выявлении расширения протоков целесообразно проведение холангиографии.
Процедурой выбора является эндоскопическая ретроградная холангиография (ЭРХГ).
При невозможности ретроградного заполнения желчных путей используется
чрескожная чреспеченочная холангиография (ЧЧХГ). В случае отсутствия признаков
внепеченочной обтурации желчных протоков проводят биопсию печени. Данную
процедуру можно выполнять только после исключения обструктивного внепеченочного
холестаза (во избежание развития желчного перитонита). Выявить уровень
поражения (внутри или внепеченочный) помогает также холесцинтиграфия с
иминодиуксусной кислотой, меченной технецием. Перспективным является применение
магнитнорезонансной холангиографии (позволяет выявить этиологию холестаза).
. Лечение и
прогноз
Лечение. Особенностью диеты при холестазе является
ограничение количества нейтральных жиров до 40 г/сут, включение в питательный
рацион растительных жиров, маргаринов, содержащих триглицериды со средней
длиной цепи (их всасывание происходит без участия желчных кислот) - диета №5 +
снижение веса.
Этиотропное лечение показано при установлении
причинного фактора. В зависимости от уровня развития внутрипеченочного
холестаза показана патогенетическая терапия. При снижении проницаемости
базолатеральной и/или каналикулярной мембраны, а также при ингибировании
Na+,К+-АТФазы, других мембранных переносчиков показано использование гептрала -
препарата, активное вещество которого (S-адеметионин) входит в состав тканей и
жидких сред организма и участвует в реакциях трансметилирования. Гептрал
обладает антидепрессивной и гепатопротективной активностью, используется в
течение 2 нед по 5-10 мл (400-800 мг) в/м или в/в, а в дальнейшем по 400 мг 2-4
раза в день 1,5-2 мес. С этой же целью показаны антиоксиданты, метадоксил.
Разрушение цитоскелета гепатоцитов, нарушение
везикулярного транспорта требует применения гептрала, антиоксидантов,
рифампицина (300-400 мг/сут 12 нед), в основе действия которого лежит индукция
микросомальных ферментов печени или ингибирование захвата желчных кислот.
Рифампицин оказывает также влияние на состав кислотной микрофлоры, участвующей
в метаболизме желчных кислот, являющийся также индуктором микросомальных
ферментов печени, применяют в дозе 50-150 мг/сут 12 нед.
Изменение состава желчных кислот, нарушение
формирования мицелл желчи требует применения урсодезоксихолевой кислоты (УДХК)
- препарат "Урсосан", что способствует уменьшению гидрофобных желчных
кислот, предупреждая тем самым токсический эффект на мембраны гепатоцитов,
эпителий билиарных протоков, нормализуя антигены HLA. УДХК обладает желчегонным
эффектом в результате холегепатической циркуляции на уровне внутрипеченочных
желчных протоков - базолатеральная мембрана гепатоцита. Препарат используется
по 10-15 мг/сут до разрешения холестаза, а при заболеваниях, сопровождающихся
врожденным нарушением метаболизма желчных кислот, при ПБЦ, ПСХ - в течение
длинного времени.
При нарушении целостности каналикул (мембран,
микрофиламентов, клеточных соединений) показано использование гептрала,
кортикостероидов.
Нарушение целостности эпителия просветов и их
проходимости нормализуется на фоне приема гептрала, урсодезоксихолевой кислоты,
метотрексата в дозе 15 мг внутрь 1 раз в неделю.
В лечении кожного зуда доказана эффективность
блокаторов опиатных рецепторов ЦНС: налмефен по 580 мг/сут, налоксон по 20
мг/сут в/в; блокаторов серотониновых рецепторов (ондансетрон 8 мг в/в). С целью
связывания пруритогена в кишечнике используется холестирамин по 4 г до и после
завтрака, 4 г после обеда и после ужина (12-16 г) от 1 мес до нескольких лет.
При симптомах остеопороза целесообразен прием витамина
D3 по 50 000 ME 3 раза в неделю или 100 000 ME в/м 1 раз в месяц в сочетании с
препаратами кальция до 1,5 г/сут (глюконат кальция, кальций D3-никомед). При
выраженных болях в костях назначают кальция глюконат в/в капельно 15 мг/кг в
500 мл 5% раствор глюкозы или декстрозы ежедневно в течение недели.
Больным показаны витамин А в дозе 100 000 ME 1 раз в
месяц, витамин Е по 30 мг/сут в течение 10-20 дней. При геморрагических
проявлениях назначается витамин К (викасол) по 10 мг 1 раз в сутки, курс
лечения 5-10 дней, до ликвидации геморрагии, с последующим переходом на одну
инъекцию. В ряде случаев больным показаны методы экстракорпоральной
гемокоррекции: плазмаферез, лейкоцитаферез, криоплазмосорбция, ультрафиолетовое
облучение крови.
При нарушении пищеварения микрофлоры назначают: а)
Панкреатин (липаза, амилаза); б) антибиотики (нифураксозид); в) пробиотики, пребиотики.
Кроме того, для лечения внепеченочного холестаза
используют хирургические методы.
Прогноз. Функция печени при синдроме холестаза долгое
время остается сохранной. Печеночно-клеточная недостаточность развивается
довольно медленно (как правило, при длительности желтухи более 3 лет). В
терминальной стадии развивается печеночная энцефалопатия.
Список
использованной литературы
1. Вахрушев
Я.М. Внутренние болезни. - Ижевск, 2005 - 608 с.
. Вахрушев
Я.М. Лабораторные методы диагностики. - Ижевск, 2002 - 140 с.
. Вахрушев
Я.М. От симптома к диагнозу. - Ижевск, 2006 - 330 с.
. Вялов
С.С. Алгоритмы диагностики. Практическое руководство. М.: МЕДпресс-информ, 2012
- 128 с.
. Вялов
С.С. Гастроэнтерология. Практическое руководство. М.: МЕДпресс-информ, 2012 -
196 с.
. Иваников
И.О., Сюткин В.Е., Говорун В.М. Общая гепатология. - Москва: Масс-пресс, 2002 -
114 с.
. Минушкин
О.Н. Урсодеоксихолевая кислота (Урсосан) в практике терапевта и
гастроэнтеролога. М., 2009 - 20 с.
. Полунина
Т.Е. Холестаз: патофизиологические механизмы развития, диагностика и лечение //
Эффективная фармакотерапия. Гастроэнтерология. 2012 - 1015 с.
. Радченко
В.Г., Шабров А.В., Зиновьева Е.Н. Основы клинической гепатологии. -
Санкт-Петербург: Диалект, 2005 - 860 с.
. Топчий
Н.В., Топорков А.С. Холелитиаз и билиарный сладж: современные методы
диагностики и лечения // Эффективная фармакотерапия. Гастроэнтерология. 2011.
№3. 36-44 с.
11. Beckh K. Differenzialdiagnose wichtiger
leitsymptome // Koop I. Gastroenterologie compact. Alles für station und
weiterbildung. Stuttgart: Georg Thieme Verlag, 2002. S. 21-22.
12. Green
R.M., Flamm S. AGA technical review on the evaluation of the liver chemistry
tests // Gastroenterology. 2002. Vol. 123. №4. P. 1367-1384.
13. Lankisch P.G., Lübbers H., Mahlke R.,
Müller C.H. Gastroenterologie. Von symptom zur diagnose. Ein Leitfaden
für Klinik und Praxis, 2009.
. Pares
A., Caballeria L., Rodes J. Excellent long-term survival in patients with
primary biliary chirrosis and biochemical response to ursodeoxycholic acid //
Gastroenterology. 2006. Vol. 130. №3. P. 715-720.
. Pratt
D.S., Kaplan M.M. Evaluation of liver function / Ed. by D.L. Kasper, A.S.
Fauci, D.L. Longo, E. Braunwald, S.L. Hauser, J.L Jameson. Harrison's
principles of internal medicine. 16th ed. NY: McGraw-Hill Medical Publishing
Division, 2005. P. 1813-1816.
. Zollner
G., Trauner M. Mechanisms of cholestasis // Clin. Liver Dis. 2008. Vol. 12. №1.
P. 1-26.