Применение биоматериала Аллоплант в хирургии нейрофиброматоза век
Применение биоматериала Аллоплант в хирургии
нейрофиброматоза век
А.Ю. Салихов
ГУ «Всероссийский центр глазной и пластической
хирургии МЗ РФ»
г. Уфа
Нейрофиброматоз
I типа (болезнь Реклингаузена) – это врожденное системное заболевание,
характеризующееся развитием доброкачественных новообразований периферических
нервов (нейрофибром и неврином) различных органов и тканей организма, чаще
кожи. По данным А.Ф. Бровкиной (1993), нейрофиброматоз составляет от 1,4 до
1,5% всех опухолей области орбиты, причем наиболее часто поражаются веки [9].
Вовлечение в процесс век и орбиты, помимо офтальмологических изменений
(обскурационная и анизометропическая амблиопия, атрофия зрительного нерва и
т.д.), приводит к развитию обширных косметических дефектов в виде птоза,
лицевой асимметрии, смещения глазного яблока. В целом нейрофиброматоз области
лица подразделяют на нейрофиброматоз полулица (элефантизм) и локализованный
нейрофиброматоз с поражением век, височной области и орбиты [13]. При
нейрофиброматозе Реклингаузена производят максимально возможное удаление
опухолевой ткани с замещением дефекта аутотканями [8, 3]. Однако при этом
трудно достигнуть устойчивой ремиссии и хороших косметических результатов ввиду
того, что при этой болезни идет диффузное поражение всех мягких тканей (поэтому
успешная пластика аутотканями невозможна). Перед хирургом стоит непростая
задача – иссечение опухоли, которая практически не имеет границ, и максимальное
восстановление анатомии века. Особые трудности представляет собой хирургия при
элефантизме, когда веки увеличены во всех направлениях, а в тяжелых случаях
полностью закрывают глазную щель и опускаются на область щеки. Кожа при этом
резко растягивается, истончается, слизистая конъюнктивы при избыточной
деформации способствует вывороту века, а при небольшом растяжении образуется
заворот.
На
базе Всероссийского центра глазной и пластической хирургии разработан способ
хирургического лечения болезни Реклингаузена с преимущественным поражением век
[4]. Метод основан на удалении опухоли в пределах здоровых тканей и пластике
дефекта век с применением биоматериалов Аллоплант. По нашему мнению,
использование аллогенных биоматериалов позволяет заполнить дефекты век любых
размеров, упрощает технику и предотвращает многоэтапность операций.
Материалы и методы
На
основе анализа комплекса морфологических признаков и биомеханических параметров
аллотрансплантатов серии Аллоплант нами выбраны следующие биоматериалы для восстановления
анатомических структур век после иссечения, пораженных нейрофиброматозом тканей
(ТУ 42–2–537–2002, ТУ 9431–001–27701282–2002):
–
восстановление хряща век – аллоплант для каркасной пластики (на его основе
изготовлена серия специальных видов Аллопланта для пластики век);
–
выполнение фиксирующих и подвешивающих элементов в реконструктивной
офтальмохирургии – аллоплант для фиксирующей пластики.
Модификацией
биоматериалов для фиксирующей пластики являются аллосухожильные нити. Данные
нити по своей структуре и биомеханическим свойствам позволяют обеспечить
надежную и длительную фиксацию как аутологичных лоскутов, так и
аллотрансплантатов.
Методика
операций при различных проявлениях нейрофиброматоза Реклингаузена (авторское
свидетельство №153664)
При
поражении верхнего века, оно берется на уздечные швы–держалки и производится
сквозная резекция избытка века в наружной трети (рис. 1). Производится разрез
кожи по предполагаемой кожной складке верхнего века. Кожа отсепаровывается
вверх и вниз, удаляются все пораженные ткани (рис. 2). Как правило, остается
очень тонкая кожа и конъюнктива, так как хрящевая пластинка полностью поражена.
Производится восстановление каркаса (рис. 3) за счет аллотрансплантата для
пластики век, к которому подшивается, если сохранились волокна леватора.
«Каркас» подшивается по углам к сохранившимся спайкам аллосухожильными нитями.
В других точках фик сации (по ребру века) можно использовать викрил 5/0, 6/0.
Швы на кожу (рис. 4).
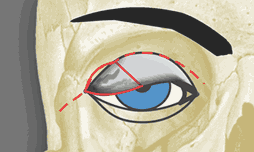
Рис.
1. Сквозная резекция наружной трети верхнего века

Рис.
2. Отсепаровка кожи и удаление узлов
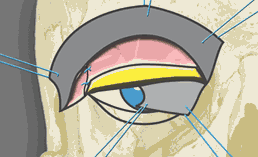
Рис.
3. Восстановление каркаса верхнего века
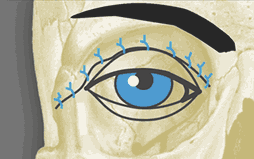
При
полном птозе верхнего века или наличии заворота сформированный каркас является
основой для устранения этих дефектов одномоментно или через 6–8 месяцев: путем
трансконъюнктивального подвешивания верхнего века к лобной мышце и устранения
заворота век с помощью аллосухожильных нитей [10; 11]. При поражении мягких
тканей внутреннего угла после иссечения опухолевых элементов можно удалить
дефект по типу устранения эпикантуса [12]. Поражение процессом нижнего века
может иметь разные размеры. Разрез кожи производится, отступая 2–3 мм от
ресничного края нижнего века с отслоением кожи и удалением опухолевых
элементов. Если нижнее веко перерастянуто, вывернуто, то производится резекция
избытка века. Восстановление каркаса нижнего века – за счет аллотрансплантата с
фиксацией аллосухожильными нитями за спайки или к проделанным отверстиям в
костных стенках орбиты.
Клиническая характеристика пациентов с
нейрофиброматозом Реклингаузена
Нами
прооперировано 33 пациента (16 мужчин и 17 женщин) с нейрофиброматозом. У всех
пациентов наблюдалось поражение век.
Средний
возраст пациентов – 26,18±13,4 лет.
Средняя
давность возникновения заболевания составила 22,58±12,81 лет.
Все
диагнозы цитологически и гистологически верифицированы.
В
работе использовали адаптированную нами классификацию нейрофиброматоза
периокулярной области, основой которой послужила классификация Jackson I.T. et
al. (1993).
Клиническая
классификация периокулярного нейрофиброматоза
1
степень – блефаронейрофиброматоз и/или изолированные (единичные или
множественные) мягкотканые поражения периокулярной области.
2
степень – орбитотемпоральный нейрофиброматоз
2а
– поражение мягких тканей орбиты и височной области со зрячим глазом
2б
– поражение мягких тканей орбиты и височной области со зрячим глазом и с
минимальными поражениями костей (костные каналы, минимальные – костные дефекты
до 5 мм)
2в
– с обширным поражением костей (дефекты орбитальных стенок)
3
степень – гемифациальный нейрофиброматоз:
–
с поражением костного скелета;
–
без поражения костного скелета.
Область
поражения:
Изолированное
поражение века и орбиты наблюдали у 9 пациентов. У 24 пациентов, кроме век,
диагносцировали поражения дополнительных областей, смежных с веками: с
переходом на височную область – у 14, гемифациальный нейрофиброматоз – у 10.
С
рецидивами после проведенного ранее хирургического лечения в других лечебных учреждениях,
в нашу клинику обратилось 25 пациентов. Отдаленные результаты прослежены в
сроки от 1 до 15 лет. В среднем срок наблюдения за пациентами в
послеоперационном периоде составил 5,36±4,03 года.
Полученные результаты
Функциональные
и косметические результаты оценивали как хорошие у 4 пациентов. Все 4 пациента
имели область поражения, ограниченную верхним веком и орбитой, у остальных 29
пациентов функциональные и косметические результаты оценивали, как
удовлетворительные.
У
всех больных (100%) в отдаленные сроки от 2 до 15 лет отмечалась стойкая
ремиссия, сохранялись достигнутые косметические и функциональные результаты.
Несмотря на довольно травматичные и большие по объему операции, нам ни разу не
пришлось проводить гемотрансфузию. Почти во всех случаях проводилось
дренирование раны с активной аспирацией. В результате нарушения путей
лимфооттока и развивающегося лимфостаза отеки в послеоперационном периоде
держались длительно – от 1 до 3 месяцев. В последующем (через несколько месяцев
после операции) происходило оздоровление перерастянутой кожи и патологически
измененной конъюнктивы. Через год после операции, когда полностью спадали отеки
и происходило «приживление» аллотрансплантата, можно было приступать к
дальнейшему хирургическому лечению. Через год после операции на веках 15
пациентам были проведены хирургические вмешательства, связанные с удалением
опухоли в смежных с веками областях.
На
основании представленного материала нами сделано заключение, что сочетание
принципов регенеративной хирургии [5; 6; 2] с адекватным хирургическим
вмешательством [7] позволяет повысить комфортность жизни больных
нейрофиброматозом Реклингаузена.
Выводы
Таким
образом, очевидными преимуществами применения биоматериалов Аллоплант для
хирургического лечения и реабилитации больных нейрофиброматозом Реклингаузена
являются:
–
возможность радикального удаления опухоли благодаря наличию пластических
материалов;
–
одноэтапное выполнение восстановительной операции даже при самых обширных
хирургических вмешательствах с удалением разнообразных анатомических структур;
–
пластика биоматериалами при удалении опухолей, восстанавливая анатомическую
целостность топографической области, создает оптимальные условия для
последующих корригирующих вмешательств косметического характера.
Список литературы
1.
Бровкина А.Ф. Болезни орбиты.–М.: Медицина, 1993.–с.38–39.
2.
Галимова В.У. Пигментная дегенерация сетчатки.–1999.–с.167.
3.
Зайкова М.В. Пластическая офтальмохирургия.–М.:Медицина.– 1980.– С.68–143.
4.
Мулдашев Э.Р., Салихов А.Ю., Булатов Р.Т., Нигматуллин Р.Т., Малоярославцев
В.Д.. Способ хирургического лечения нейрофиброматоза Реклингаузена: А. с.
№1533664.– Открытия, изобретения и товарные знаки.–Бюллетень №1, 1989г.
5.
Мулдашев Э.Р. Теоретические и прикладные аспекты создания аллотрансплантатов
серии «Аллоплант» для пластической хирургии лица: Дис. д–ра мед.наук.–
Санкт–Петербург, 1994.– С. 23–24.
6.
Муслимов С.А. Морфологические аспекты регенеративной хирургии.–Уфа:
Башкортостан.–2000.–с.168.
7.
Махсон А.Н. Реконструктивная и пластическая хирургия в онкологии//Анналы
пластической, реконструктивной и эстетической хирургии.–№3 1997.–с.7–10
8.
Пучковская А.Н. (ред.) Опухоли глаза, его придатков и орбиты.–Киев.–1978.–с.173–175.
9.
Савицкий В.А., Черепанов А.Н. Нейрофиброматоз
Реклингаузена.–Москва.–1972.–с.141–220.
10.
Федоров С.Н., Линник Л.Ф., Мулдашев Э.Р., А.Ю.Салихов, Булатов Р.Т.,
Нигматуллин Р.Т., Малоярославцев В.Д. Способ лечения птоза верхнего века: А. с
№1251898.– Открытия, изобретения и товарные знаки.– Бюллетень №31, 1986г.
11.
Федоров С.Н., Линник Л.Ф., Мулдашев Э.Р., Салихов А.Ю., Булатов Р.Т.,
Нигматуллин Р.Т. Способ хирургического лечения рецидивирующего заворота век: А.
с. №1261653.–Открытия, изобретения и товарные знаки. –Бюллетень №37, 1986г.,
13. Hornblass A. Oculoplastic, Orbital and Reconstructive
Surgery.–Baltimore:Williams & Wilkins, 1988.– Vol.1.– P.193–211, 640.
14. Jackson IT, Carbonnel A, Potparic Z, Shaw K. Orbitotemporal
neurofibromatosis: classification and treatment. Plast Reconstr Surg
1993; 92: 1–11.