Особенности хронической сердечной недостаточности у пожилых и старых людей
ГОСУДАРСТВЕННОЕ
ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
"ПЕРМСКАЯ
ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ ФЕДЕРАЛЬНОГО АГЕНСТВА ПО ЗДАВОХРАНИЕНИЮ И
СОЦИАЛЬНОМУ РАЗВИТИЮ"
Факультет:
ВСО
Контрольная
работа по Гериатрии
Тема:
"Особенности хронической сердечной недостаточности у пожилых и старых
людей"
Студентки 301
группы
Иртеговой И.Б.
Пермь
г.
Введение
Человек не чувствует своего сердца до тех пор,
пока оно работает исправно. Но мы мало думаем и заботимся о неутомимом труженике
сердце, которое изо дня в день, из года в год обеспечивает питанием и
кислородом все органы и ткани нашего тела. Мы не думаем о нем, когда
отравляемся табачным дымом, когда
злоупотребляем алкоголем, крепким чаем и кофе, когда ленимся лишний раз сделать
утреннюю зарядку или совершить пробежку.
С улучшением условий жизни люди все больше
отвыкают от ходьбы, физической культуры, спорта. Телевизор, диван, газета,
сытная еда - все эти факторы ведут к гиподинамии и мешают работе сердца. А
взять ожирение, которым в настоящее время страдает около 30 процентов всего
населения цивилизованного мира!
Мало того, что на сердце ложится работа по
ежечасному перекачиванию 210 литров крови (за сутки около 5 тонн!), так мы еще
взваливаем на него дополнительную нагрузку по обеспечению кровью лишней
мышечной массы.
У 4/5 всех больных с сердечной недостаточностью
это заболевание ассоциируется с систолической артериальной гипертонией, у 2/3
пациентов- с ишемической болезнью сердца.
Ежегодно в России умирает около одного миллиона
больных хронической сердечной недостаточностью.
1. Этиология
хронической сердечной недостаточности
Хроническая сердечная недостаточность чаще
развивается в результате заболеваний сердечно-сосудистой системы, но может
иметь первично и "внесердечную" этиологию. В большинстве экономически
развитых стран мира наиболее частой причиной ХСН является ишемическая болезнь
сердца в сочетании с артериальной гипертонией или без нее. На втором месте
среди причин развития ХСН стоит артериальная гипертония и на третьем -
приобретенные пороки сердца, чаще ревматического генеза. Другими причинами ХСН
могут быть дилатационная кардиомиопатия, миокардиты, поражение миокарда
вследствие хронической алкогольной, кокаиновой и иной интоксикации,
конструктивный перикардит, гипертоническая и реструктивная кардиомиопатии,
инфекционный эндокардит, опухоли сердца, врожденные пороки сердца. Среди
внесердечных причин, приводящих к появлению ХСН, необходимо отметить болезни
органов дыхания с сопутствующей легочной гипертензией, тромбоэмболию легочной
артерии, гипо- и гипертиреоз, диффузные болезни соединительной ткани, анемии,
гемохроматоз, амилоидоз, саркоидоз, бери-бери, дефицит селена, карнитина,
кардиотоксическое действие лекарственных препаратов, лучевую терапию с
вовлечением средостения, интоксикацию солями тяжелых металлов.
У
больных пожилого и старческого возраста нередко имеется несколько
этиологических факторов, приводящих к развитию ХСН. Например, наличие в
анамнезе инфаркта миокарда и сопутствующего хронического обструктивного
бронхита и/или артериальной гипертонии. Именно больным старших возрастных групп
свойственна полиморбидность, и сердечная недостаточность у этого контингента
носит многофакторный характер. Также необходимо учитывать и возрастные
изменения миокарда, которые снижают его сократительную способность, а отложение
амилоида в тканях сердца лишь усугубляет этот процесс.
2. Патогенез
хронической сердечной недостаточности
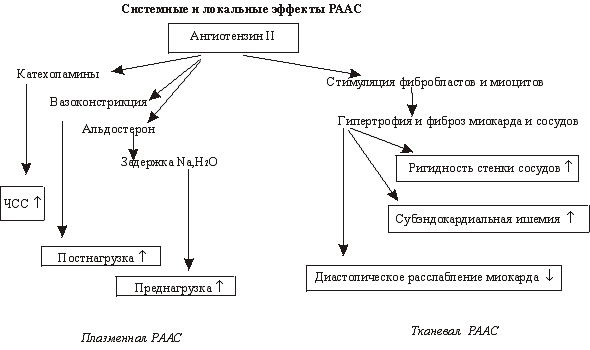
Ведущим звеном патогенеза сердечной
недостаточности в настоящее время считается активация важнейших
нейрогуморальных систем организма - ренин-ангиотензин-альдостероновой (РААС) и
симпатико-адреналовой (САС) - на фоне снижения сердечного выброса. В результате
происходит образование биологически активного вещества - ангиотензина II,
который является мощным вазоконстриктором, стимулирует выброс альдостерона,
повышает активность САС (стимулирует выброс норадреналина). Норадреналин, в
свою очередь, может активировать РААС (стимулирует синтез ренина). Также
следует учитывать, что активируются и локальные гормональные системы (прежде
всего РААС), которые существуют в различных органах и тканях организма.
Активация тканевых РААС происходит параллельно плазменной (циркулирующей), но
действие этих систем различается. Плазменная РААС активируется быстро, но ее
эффект сохраняется недолго (см. схему). Активность тканевых РААС сохраняется
длительное время. Синтезирующийся в миокарде ангиотензин II стимулирует
гипертрофию и фиброз мышечных волокон. Кроме того, он активирует локальный
синтез норадреналина. Аналогичные изменения наблюдаются в гладкой мускулатуре
периферических сосудов и приводят к ее гипертрофии.
В конечном итоге повышение активности этих двух
систем организма вызывает мощную вазоконстрикцию, задержку натрия и воды,
гипокалиемию, увеличение частоты сердечных сокращений (ЧСС), что приводит к
увеличению сердечного выброса, поддерживающего функцию кровообращения на
оптимальном уровне. Однако длительное снижение сердечного выброса вызывает
практически постоянную активацию РААС и САС и формирует патологический процесс.
"Срыв" компенсаторных реакций приводит к появлению клинических
признаков СН.
. Возрастные
изменения органов и систем
Показатели деятельности сердечно-сосудистой
системы значительно изменяются с возрастом. Верхушечный толчок обычно очень
легко обнаруживается у детей и молодых людей, но по мере того как грудная
клетка вытягивается в переднезаднем направлении, его становится всё сложнее
обнаружить. По той же причине сложнее выслушать расщепление II тона у пожилых
людей, так как его лёгочный компонент практически не слышен. Физиологический
III тон, обычно выслушиваемый у детей и молодых людей, может быть слышен до 40
лет, особенно у женщин. Тем не менее примерно после 40 лет наличие III тона
может указывать либо на желудочковую недостаточность, либо на перегрузку
объёмом вследствие поражения клапанов, например, при регургитации в результате
недостаточности митрального клапана. Напротив, IV тон редко выслушивается у
молодых людей, за исключением хорошо тренированных спортсменов. IV тон может
выслушиваться у здоровых пожилых людей, но он нередко указывает на какое-либо
заболевание сердца.
Практически у любого человека в какой-то период
жизни появляется сердечный шум. Большинство шумов возникает без какой-либо патологии
со стороны сердечнососудистой системы и может рассматриваться как вариант
нормы. Характер этих физиологических шумов значительно изменяется с возрастом,
и знакомство с их вариантами поможет отличить патологический шум от
физиологического.
У людей средних лет и пожилых обычно
выслушивается аортальный систолический шум. Этот шум определяется примерно у
трети людей в возрасте 60 лет и более чем у половины достигших 85 лет. С
возрастом замещение фиброзной тканью и кальцификация створок аортальных клапанов
приводят к их утолщению, что в свою очередь вызывает слышимую вибрацию.
Турбулентный ток крови в расширенной аорте также может участвовать в
образовании этого шума. У большинства людей процессы фиброза и кальциноза,
известные как аортальный склероз, не препятствуют току крови. Тем не менее у
некоторых людей створки клапанов вследствие кальцификации становятся
неподвижными и развивается аортальный стеноз, препятствующий току крови.
Дифференциальная диагностика аортального склероза и аортального стеноза может
быть очень сложной.
Такие же возрастные изменения обнаруживаются и в
митральном клапане, но обычно это происходит примерно на 10 лет позже.
Дегенеративные процессы и кальцификация нарушают способность створок
митрального клапана смыкаться во время систолы, и появляется систолический шум
вследствие регургитации крови через митральное отверстие. Из-за повышенной
нагрузки на сердце при обратном поступлении крови через митральный клапан шум
при регургитации крови не может рассматриваться как физиологический.
Так же как и в сердце, шумы могут появляться в
крупных сосудах. Наглядным примером может служить яремный "шум
волчка", который характерен для детского возраста и может также
выслушиваться в юношеском возрасте. Вторым очень важным примером может служить
систолический шум на сонной артерии. У пожилых людей систолический шум,
выслушиваемый на середине или верхней части сонной артерии, заставляет
предположить (но не доказывает) частичную артериальную окклюзию вследствие
атеросклероза.
Вследствие атеросклеротических процессов стенки
аорты и крупных артерий с возрастом уплотняются. Стенка аорты становится менее
растяжимой, и ударный объём вызывает значительный подъём систолического АД, в
результате чего возникает систолическая гипертензия и увеличивается пульсовое
давление. Периферические артерии стремятся вытянуться в длину, приобретают
извилистую форму и становятся более плотными и менее упругими. Вместе с тем эти
изменения не обязательно указывают на атеросклероз и не доказывают, что
атеросклерозом поражены коронарные и мозговые сосуды. Удлинение и извилистость
аорты и её ветвей иногда приводят к изгибу или перекруту сонной артерии в
нижней части шеи, особенно справа. В результате это пульсирующее образование,
которое чаще всего встречается у женщин с артериальной гипертензией, может быть
ошибочно принято за аневризму истинное расширение сонной артерии. Иногда
извитая аорта повышает давление в яремных венах на левой стороне шеи, нарушая
приток крови по ним в грудную полость.
Систолическое АД имеет тенденцию к повышению с
детских лет до пожилого возраста. Диастолическое АД перестаёт повышаться
примерно в возрасте 60 лет. Вместе с тем иногда у людей пожилого возраста
появляется склонность к постуральной (ортостатической) гипотензии неожиданному
падению АД при переходе из горизонтального положения в вертикальное. У пожилых
людей также чаще встречаются нарушения сердечного ритма. Эти аритмии, как и
ортостатическая гипотензия, могут привести к синкопалъному состоянию (обморок).
4. Особенности
клиники хронической сердечной недостаточности
Клиническая картина хронической сердечной
недостаточности у пожилых и старых людей имеет ряд особенностей и затрудняет
диагностику. Встречаются случаи гипер- и гиподиагностики этого состояния. Так,
у пациентов могут отсутствовать жалобы на одышку из-за низкой активности.
Тахикардия и отеки могут быть связанны с сопутствующей патологией.
Чаще хроническая сердечная недостаточность у
пожилых и старых людей протекает в виде масок. Существуют несколько масок
хронической сердечной недостаточности:
1. Аритмическая маска-
появляется нарушение ритма, пациенты при этом предъявляют жалобы на
сердцебиение, перебои в деятельности сердца, редкое биение сердца.
2. Абдоминальная маска-
проявляется чувством тяжести в животе, метеоризмом, запорами, снижением
аппетита.
3. Легочная маска-
доминирующие симптомы - одышка, кашель, усиливающийся в горизонтальном
положении и при физической нагрузке.
4. Церебральная маска-
проявляется немотивированной слабостью, сонливостью, нарушением ориентации,
раздражительностью, резкими колебаниями настроения, эпизодами длительного
беспокойства.
5. Почечная маска-
отмечается олигурия, высокое содержание белка в моче с наличием форменных
элементов. Стойкие отеки, рефракторные к диуретикам.
Особенности ИБС в пожилом возрасте:
Атеросклероз сразу нескольких коронарных артерий
Часто встречается стеноз ствола левой коронарной
артерии
Часто встречается снижение функции левого
желудочка
Часто встречаются атипичная стенокардия,
безболевая ишемия миокарда (вплоть до безболевых форм инфаркта миокарда).
Сердечная недостаточность характеризуется
падением насосной функции сердца. На начальных стадиях сердечной
недостаточности изменяется способность сердца расслабляться (диастолическая
дисфункция), камера левого желудочка меньше заполняется кровью и,
соответственно, уменьшается объем выталкиваемой желудочком крови. При этом в
покое сердце справляется, объем крови компенсирует потребности. Во время
нагрузки, когда сердце начинает биться чаще, суммарный выброс крови уменьшается
и человек начинает ощущать недостаток кислорода - появляется слабость, одышка
при подъеме по лестнице и т.д. Но практически у каждого человека при подъеме по
лестнице появиться одышка. Сердечная недостаточность начинается там, где
снижается переносимость физической нагрузки.
Выделяют 4 функциональных класса:
К I ФК относятся пациенты с заболеванием сердца,
не приводящим, однако, к ограничению физической активности. Обычная физическая
нагрузка не вызывает слабости, сердцебиения, одышки, стенокардии.
Ко II ФК относятся пациенты с заболеванием
сердца, которое вызывает небольшое ограничение физической активности. В
условиях покоя пациенты чувствуют себя хорошо, однако обычная физическая
нагрузка вызывает появление слабости, сердцебиения, одышки или стенокардии.
К III ФК относятся пациенты с заболеванием
сердца, которое вызывает значительное ограничение физической активности. В
условиях покоя пациенты чувствуют себя хорошо, однако небольшая физическая
нагрузка вызывает появление слабости, сердцебиения, одышки или стенокардии.
К IV ФК относятся пациенты с заболеванием
сердца, из-за которого они не способны выполнять физическую нагрузку без
неприятных ощущений. Симптомы СН или стенокардия могут наблюдаться в условиях
покоя, при любой физической нагрузке эти симптомы усиливаются.
5. Особенности
диагностики хронической сердечной недостаточности
Для правильной диагностики ХСН необходимо
уточнение данных анамнеза (указание на перенесенный инфаркт миокарда, наличие
артериальной гипертензии, стенокардии, порока сердца, аритмий и т.д.) и осмотра
(наличие тахикардии, смещенного влево верхушечного толчка, расширение границ
сердца по данным перкуссии, наличие III тона сердца, сердечных шумов, набухание
шейных вен, отеки и др.). Подтвердить предположение о наличии ХСН и выявить
возможные причинные факторы можно только с помощью инструментально-лабораторных
методов диагностики, и в первую очередь на основании результатов
эхокардиографии. Этот неинвазивный метод ультразвукового исследования позволяет
визуализировать камеры сердца, клапанный аппарат. С его помощью оценивают
систолическую функцию желудочков, размеры полостей, толщину стенок, локальные
нарушения сократимости. Допплер-эхокардиография позволяет выявить стенозы и
недостаточность клапанов, оценить диастолическую функцию левого желудочка.
Диагностируются врожденные сердечные аномалии, опухоли, вегетации на клапанах,
тромбы, выпот в полость перикарда и др. У пациентов с ХСН нередко
регистрируются изменения на ЭКГ (признаки гипертрофии левого желудочка,
перенесенного инфаркта миокарда, блокада левой ножки пучка Гиса,
трепетание-мерцание предсердий, низкий вольтаж комплекса QRS и др.). При
рентгенологическом исследовании органов грудной клетки нередко обнаруживаются
кардиомегалия (увеличение кардиоторакального индекса - отношение поперечного
размера сердца к поперечному размеру грудной клетки - 0,5, застойные явления в
легких, плевральный выпот. При острой или декомпенсированной ХСН на
рентгенограммах могут наблюдаться интерстициальный или альвеолярный отек
легких.
С помощью "нагрузочных тестов" -
например, при использовании велоэргометра - можно уточнить, какая нагрузка
вызывает нарушения деятельности сердца. Существуют нормы деятельности сердца
при нагрузке, поэтому, при подозрении на появление скрытой сердечной
недостаточности необходимо провести такое исследование с дозированной нагрузкой
и ультразвуковым исследованием сердца (доплероэхокардиография). Другого способа
определить начальные стадии сердечной недостаточности не существует. К
сожалению значительная часть пожилых больных не может выполнить необходимую для
исследования физическую нагрузку и тогда просто проводится
доплерэхокардиография.
. Лечение
хронической сердечной недостаточности
Цели при лечении ХСН:
• профилактика прогрессирования ХСН;
• устранение симптомов ХСН;
• улучшение качества жизни;
• улучшение прогноза (длительности жизни
больных).
Схема лечения ХСН
Диагностика сердечной недостаточности
Определение наличия симптомов
(одышка/утомляемость во время физической нагрузки, периферические отеки)
Определение причины ХСН
Выявление сопутствующих заболеваний и
определение их роли в развитии (усугублении) ХСН
Оценка степени тяжести симптомов
Определение прогноза заболевания
Профилактика возникновения осложнений
Обучение больного и его родственников
Подбор соответствующей фармакотерапии
Наблюдение за течением заболевания,
эффективностью и переносимостью фармакотерапии и соответствующая коррекция
лечения
Лечение ХСН включает общие мероприятия,
немедикаментозное лечение, фармакотерапию и хирургические методы
Общие мероприятия
Фармакологическое лечение хронической сердечной
недостаточности
Основные препараты для лечения:
Ингибиторы АПФ,
b-адреноблокаторы,
антагонисты альдостерона,
диуретики,
сердечные гликозиды,
антагонисты рецепторов атгиотензина
К лечению необходимо добавлять дополнительные
препараты(статины, антикоагулянты) и вспомогательные (нитраты, антиаритмики).
Медикаментозная терапия направлена на разгрузку
сердца путем воздействия на нейрогормональные механизмы патогенеза ХСН;
нормализацию водно-солевого баланса; повышение сократимости сердца (инотропная
стимуляция); воздействие на нарушенные процессы метаболизма миокарда.
Разгрузка сердца путем воздействия на
нейрогормональные механизмы патогенеза ХСН занимает важнейшее место в лечении.
С этой целью назначают ингибиторы ангиотензинпревращающего фермента (ИАПФ),
препятствующие переходу ангиотензина I в ангиотензин II, который обладает
мощным вазопрессорным действием и стимулирует образование альдостерона. Кроме
того, ИАПФ препятствуют избыточному синтезу норадреналина и вазопрессина.
Наконец особенностью ИАПФ является их способность воздействовать не только на
циркулирующие, но и локальные (органные) РААС. Вопрос об оптимальных дозах ИАПФ
достаточно сложен. Дело в том, что в повседневной практике препараты назначают
в существенно меньших дозах, нежели они использовались в многочисленных
многоцентровых исследованиях. Рекомендуется применять нижеследующие препараты в
дозах:
каптоприл -
начальная доза составляет 6,25 мг 2-3 раза в день с постепенным повышением до
оптимума (25 мг 2-3 раза в день). Во избежание гипотензии увеличение дозы
осуществляется медленно (удвоение дозы не чаще, чем 1 раз в неделю при систолическом
АД>90 мм рт. ст.);
эналаприл
- начальная доза 2,5 мг с постепенным повышением до 10 мг 2 раза в день,
максимальная доза - 30-40 мг/сут;
рамиприл
- начальная доза 1,25 мг с постепенным повышением дозы до 5 мг 2 раза в день
(максимальная доза - 20 мг/сут).
Эффективность Ингибиторы
ангиотензинпревращающего фермента (ИАПФ) проявляется как на самых начальных,
так и на самых поздних стадиях ХСН, включая бессимптомную дисфункцию ЛЖ и
декомпенсацию при сохраненной систолической, насосной функции сердца. Чем
раньше начинается лечение, тем больше шансов на продление жизни больных ХСН.
Следует помнить, что гипотония и начальные проявления почечной дисфункции не
являются противопоказаниями для назначения ИАПФ, а требуют лишь более частого
контроля (особенно в первые дни лечения). Указанные выше дозы ИАПФ обычно не
приводят к побочным реакциям в виде сухого кашля, но если он и возникает, то
выраженность его такова, что отмены препарата не требуется.
Мочегонные препараты издавна являются одними из
важнейших средств лечения ХСН. Эти препараты показаны всем больным с
отчетливыми признаками ХСН и симптомами избыточной задержки жидкости в
организме. Несмотря на положительное их действие, нерациональное применение
мочегонных обусловливает активизацию нейрогормонов (прежде всего РААС) и
развитие электролитных нарушений. В связи с этим при использовании мочегонных
препаратов необходимо следовать правилам: назначать мочегонные вместе с ИАПФ;
назначать мочегонные в минимальных дозах, не стремиться к форсированному диурезу;
не следует сразу назначать наиболее сильнодействующие препараты. Наиболее часто
назначают гидрохлортиазид в дозе 25 мг (натощак), при отсутствии достаточного
эффекта дозу повышают до 75-100 мг на прием. Фуросемид - наиболее мощный
диуретик, с началом действия через 15-30 мин после приема (максимум действия
через 1-2 ч). В случаях выраженной ХСН дозы фуросемида варьируют в пределах
20-500 мг (при рефрактерных отеках). Этакриновая кислота (урегит)
назначается в дозах 50-100.
Сердечные гликозиды (препараты дигиталиса)
применяются при лечении ХСН многие годы, однако лишь в последнее время
выяснились ранее неизвестные свойства этих препаратов. В малых дозах (0,25
мг/сут) дигоксин у больных ХСН при нарушении синусового ритма, в
основном, проявляет нейромодуляторное действие (снижение активности
симпатико-адреналовой системы), тогда как в больших дозировках доминирует
инотропный эффект, но в то же время возрастает вероятность появления
дигиталисной интоксикации, в частности, проаритмический эффект. В то же время эффект
сердечных гликозидов зависит не только от того, имеются ли нарушения синусового
ритма или мерцательная аритмия, но и от самого заболевания, приведшего к ХСН
(ИБС или ревматический порок сердца). мг (реже 200 мг), обладает сходным
эффектом с фуросемидом.
7. Методы
нефармакологического лечения
Нефармакологическое лечение ХСН
Больного и/или его родственников предупреждают о
необходимости:
• ограничения употребления поваренной соли до 5
- 6 г/сут
• снижения массы тела при ожирении (индекс массы
тела1 более 30 кг/м2)
• соблюдения гиполипидемической диеты при
дислипидемиях
• ограничения потребления жидкости до 1 - 1,5
л/сут
• исключения приема алкоголя
• прекращения курения
• регулярной умеренной (с учетом состояния
больного, исключая периоды острой или декомпенсированной ХСН) физической
активности с интенсивностью, которая комфортна для данного пациента (например,
ходьба 3 - 5 раз в неделю в течение 20 - 30 мин или езда на велосипеде в т
. Хирургические
методы лечения ХСН
Хирургические методы лечения ХСН включают:
• реваскуляризация миокарда;
• электрокардиостимуляция, имплантация
кардиовертеров-дефибрилляторов;
• коррекция порока сердца;
• перикардэктомия, перикардиоцентез;
• резекция опухоли;
• трансплантация сердца.
Пожилой возраст больных не служит противопоказанием
к использованию хирургических методов лечения ХСН, за исключением
трансплантации сердца.
Реваскуляризация миокарда у больных с ХСН
"ишемической" этиологии является перспективным методом, однако для
успешного вмешательства необходимы подтверждение жизнеспособности миокарда,
выявление сократительных резервов миокарда до операции. Периоперационная
смертность высока и достигает 15 - 20%.
Искусственный водитель сердечного ритма (ИВР)
выполняет несколько функций в лечении ХСН. ИВР применяется для коррекции
слишком низкой ЧСС или для оптимизации предсердно-желудочкового интервала с
целью увеличения сердечного выброса. ИВР следует применять по строгим
индивидуальным показаниям. Необходимо особо отметить, что только двухкамерная
стимуляция с сохранением атриовентрикулярной последовательности сокращения
способна улучшить прогноз больных с ХСН. Изолированная стимуляция желудочка,
наоборот, провоцирует развитие или прогрессирование ХСН. Имплантация
кардиовертеров-дефибрилляторов, вероятно, может улучшить выживаемость больных с
ХСН с документированной устойчивой желудочковой тахикардией или фибрилляцией
желудочков.
У пациентов старших возрастных групп коррекцию
порока сердца (стеноза) предпочтительнее осуществлять с помощью баллонной
ангиопластики. Протезирование клапанов используется реже.
9. Планирование
сестринского ухода за пациентами с хронической сердечной недостаточностью
хронический сердечный
недостаточность пациент
В связи с тем что заболевания
сердечно-сосудистой системы являются наиболее тяжелыми, правильный уход имеет
большое значение для выздоровления больных. Роль медицинской сестры в таких
случаях очень велика.
Основная задача ухода за больными с хронической
сердечной недостаточностью- облегчить работу сердца. Большое значение при этом
имеет обеспечение физического и психического покоя.
В тяжелых случаях сердечной недостаточности
необходимо создать в постели удобное положение, под спину и под голову положить
несколько подушечек или поднять подголовник. Можно посадить больного в мягкое
удобное кресло или поперек кровати, подложить под спину достаточное количество
подушек, а под ноги подставить небольшую скамеечку.
Необходимо проводить профилактику пролежней.
Медицинская сестра должна следить за регулярным
опорожнением кишечника у больного и по назначению врача ставить очистительную
клизму.
Необходимо часто проветривать палату. Большое
значение имеет достаточное снабжение организма больного кислородом, так как при
заболеваниях сердца наблюдается кислородное голодание.
В комплексной терапии большое значение имеет
лечебное питание. Пищевой режим составляется таким образом, чтобы увеличить
диурез. Это достигается путем назначения щадящих диет с ограничением жидкости,
поваренной соли и некоторым ограничением белков и жиров (диета № 10 и 10а).
Пищу дают 5-6 раз в сутки. Последний прием не
позже чем за 3 часа до сна.
В пищевой рацион больного с сердечной
недостаточностью включают: нежирное мясо, и достаточное количество углеводов
(сахар, варенье, кисели), фрукты, витамины В и С.
Чтобы обеспечить хороший сон, надо следить за
соблюдением тишины, придать ему удобное положение, создать приток в палату
свежего воздуха.
. Профилактика
недостаточности кровообращения
Одной из основных мер по предотвращению
недостаточности кровообращения является рациональное отношение к физической
работе. Мышечная нагрузка в большой степени влияет на развитие недостаточности
миокарда. Но для каждого индивидуума эта нагрузка должна быть различной. При
хорошей компенсации сердца физические упражнения не только не противопоказаны, но
и полезны. Поэтому пациенты с хронической сердечной недостаточностью
обязательно должны активно двигаться, выполнять посильные физические нагрузки,
умеренно заниматься спортом и физическими упражнениями. Им не подходят
профессии, связанные с постоянным перенапряжением (грузчики, каменщики,
носильщики), противопоказаны спортивные состязания, продолжительный бег на
лыжах, борьба, тяжелая атлетика и т. д. Таким больным больше подойдут
дозированная ходьба, лечебная гимнастика, плавание.
При первых признаках появления сердечной
недостаточности все физические нагрузки должны быть резко сокращены, а при ее
прогрессировании больному должен быть назначен постельный режим.
Очень важное значение в лечении больных с
заболеваниями сердца играет режим. Такие больные должны быть по возможности
ограждены от слишком сильных психоэмоциональных переживаний, сильных волнений и
стрессовых состояний. Замечено, что именно эмоциональные травмы чаще всего
ведут сердце к декомпенсации. Умственные занятия должны быть сокращены до разумных
пределов, больной должен соблюдать выходные дни, придерживаться определенного
режима сна, отдыха, питания.
Требуется соблюдать умеренность в еде, продукты
должны быть легкоусвояемыми, что предупреждает прилив крови к брюшной полости и
предохраняет от вздутия живота.
Жидкость следует употреблять в количествах, не
нарушающих водный баланс организма, о чем судят по количеству выделенной мочи
(количество выделенной мочи приблизительно должно соответствовать количеству
выпитой жидкости).
Больные с заболеваниями сердца должны постоянно
следить за своим весом и не допускать ожирения (жировые отложения и увеличение
массы тела оказывают дополнительную нагрузку на сердце и, в конечном итоге,
ведут к декомпенсации).
В отношении самой пищи можно сказать, что количество
белков в ней должно быть понижено. Также необходимо ограничить потребление
поваренной соли (количество потребляемой поваренной соли желательно снизить до
минимума, т. к. соль "притягивает воду", что ведет к появлению
отеков).
В пище должно содержаться необходимое количество
витаминов (особенно группы В и С) и микроэлементов.
Очень положительно на самочувствии больных
сказывается пребывание на курортах. Отдых в санатории или пансионате улучшает
нервно-психический тонус больного человека, создает более совершенный отдых,
устраняет нерегулярность питания.
Список используемой литературы
1. Сестринский процесс в
Гериатрии. Учебное пособие. / Аверьянова Н.И., Шепелева А.Н., Ковтун Е.И.,
Одегова Т.В., Петрищева А.В. / Пермь 2008.
2. Общий уход за больными. Учебное
пособие. / Под редакцией Л.С. Заликиной. / Москва 1989.
. Котельников Г.П., Яковлев
О.Г., Захарова Н.О. Геронтология и гериатрия: учебник- Москва, Самара, 1997.
. Е. Незлобина. Полная
медицинская энциклопедия- 2004.