Физическая реабилитация прооперированных больных с грыжами живота
Вищий
навчальний заклад
Відкритий
міжнародний університет розвитку людини „Україна”
Горлівський
регіональний інститут
Кафедра
фізичної реабілітації
Дипломна робота
за
темою: «фізична реабілітація оперованих
хворих з грижами живота»
Науковий керівник: д.м.н. проф.
Кабанова Н.В.
2012
СОДЕРЖАНИЕ
Введение
ГЛАВА I. БОЛЬНЫЕ, ОПЕРИРОВАННЫЕ ПО ПОВОДУ ГРЫЖ И
ИХ РЕАБИЛИТАЦИЯ (обзор литературных данных)
.1 Анатомо-топографические данные и общие
сведения о брюшной стенке
.1.1 Послойное строение брюшной стенки
.2 Этиология, патогенез и классификация грыж
брюшной стенки
.2.1 Классификация грыж брюшной стенки по
анатомическим и клиническим признакам
.3 Клиническое обследование больных с грыжами
брюшной стенки
.3.1 Обследование больных с грыжами различной
локализации
.3.2 Грыжа пищевого отверстия диафрагмы
.4 Осложненные грыжи
.4.1 Ущемление
.4.2 Флегмона грыжи
.4.3 Воспаление грыжи
.4.4 Повреждение грыжи
.4.5 Другие осложнения грыжи
.5 Паллиативные мероприятия при грыжах и
профилактика
.6 Оперативное лечение грыж
.7 Средства и методы физической реабилитации,
применяемые у больных, оперированных по поводу грыж
.7.1 Физиотерапия
.1.2 Синусоидные модулированные токи
.1.3 Импульсное электрическое поле УВЧ
.1.4 Ультразвуковая терапия
.1.5 Физиотерапия в предоперационный период
.1.6 Физиотерапия в послеоперационный период
.1.7 Особенности физической реабилитации в
зависимости от характера и локализации грыж
ГЛАВА II. СОБСТВЕННЫЕ ИССЛЕДОВАНИЯ
.1 Общая характеристика исследуемых больных
.2 Ход проведения исследований
.3 Математико - статистический метод обработки
полученных экспериментальных данных по Стьюденту
.4 Анализ полученных исследований
ВЫВОД
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
Введение
Считается, что грыжи
встречаются у 3-4% населения. По частоте первое место занимают паховые грыжи,
около 66,8%, бедренные - 21,7%, пупочные -6%, эпигастральные - 4,5%, и,
наконец, все остальные - 1%.
Больные грыжей не могут
выполнять тяжелой физической работы и должны считаться лицами с ограниченной
трудоспособностью. Наличие грыжи ограничивает и спортивные занятия. При
определении трудоспособности больных, страдающих грыжей, надо считаться с видом
грыжи, характером выполняемой работы, возрастом больного и рядом других
факторов, которые могут способствовать дальнейшему увеличению грыжи или ее
ущемлению. Результаты оперативного лечения неосложненных грыж вполне
благоприятны. Смертельные исходы после операций, производимых при неосложненных
грыжах, крайне редки.
В экспертной практике
считается, что временная нетрудоспособность после грыжесечений в среднем
равняется один месяц. Лица, выполняющие тяжелую физическую работу, по
заключению ВКК, переводятся на легкий труд, сроком до полугода. При
формировании послеоперационной или рецидивной грыжи противопоказаны все виды
труда, связанные со значительным или умеренным физическим напряжением,
длительной ходьбой, разъездами и командировками с удалением на длительный срок
от медицинских учреждений. Угроза ущемления, выраженные нарушения функции
органов грудной или брюшной полости могут служить основанием для определения
инвалидности 2 или 3 группы. Именно это обусловливает актуальность выбранной
темы исследования, ведь физическая реабилитация является важным компонентом
всего лечебного процесса и играет важную роль в восстановлении трудоспособности
личности.
Целью данной работы является
изучение и применение методов и средств физической реабилитации при грыжах
живота.
ГЛАВА I. БОЛЬНЫЕ,
ОПЕРИРОВАННЫЕ ПО ПОВОДУ ГРЫЖ И ИХ РЕАБИЛИТАЦИЯ (обзор литературных данных)
.1
Анатомо-топографические данные и общие сведения о брюшной стенке
В анатомо-топографическом
отношении передняя брюшная стенка разделяется на области, границами которых
являются две основные лини: первая - между границами ІХ-Х ребер - linea
costarum s. linea bicostalis, вторая между передними верхними остями
подвздошных костей - linea spinarum s. linea bispinalis.
Эти линии разделяют переднюю
брюшную стенку на три области - надчревную (regio epigastricsa), чревную (regio
mesogastrica) и подчревную (regio hypogastica).
Линиями, проведенными
вертикально от лонных бугорков, брюшная с гонка разделяется на средние и
боковые отделы.
Надчревная область разделяется
на собственно надчревную (подложечная regio epigastrica propria) и подреберные
области, правую и левую (regio hypochondriaca, dextra et sinisrta).
Чревная область в свою очередь
делится на пупочную (regio iimbilicalis), или собственно чревную область, и на
боковые области животa (regio abdominalis lateralis, dextra et sinistra).
Подчревная область разделяется
на надлобковую область (regio suprapubicas. pubica) и на паховые области (regio
inguinalis, dextra et sinistra). Паховые области называются также
подвздошно-паховыми (regio ilionguinalis). Хирургическая анатомия передней
брюшной стенки ниже паховой складки рассматривается в непосредственной
анатомической связи с бедренным треугольником (trigonum femorale Scarpae),
сосудистой и мышечной лакунами, в области которых развиваются различные виды
бедренных грыж. Это анатомическое объединение двух областей имеет большое
практическое значение, так как при операциях бедренных грыж паховая связка
может пересекаться, а при операции типичной бедренной грыжи грыжевой мешок
может быть переведен в паховый канал. Паховой связкой также закрывают бедренный
канал, подшивая ее к гребешковой связке. При пластике широкой фасцией бедра,
последняя проводится под паховую связку.
Исходя из
анатомо-физиологического единства, Н. И. Пирогов назвал эти области
пахово-бедренным сгибом. [19].
1.1.1 Послойное
строение брюшной стенки
Передняя брюшная стенка имеет
следующие слои: кожа, подкожная жировая клетчатка, поверхностная и собственная
фасции, предбрюшинная клетчатка, пристеночная брюшина.
Поверхностная фасция (fascia
propia abdominis) состоит из двух листков. Поверхностный листок переходит на
бедро, не прикрепляясь к паховой связке. Глубокий листок фасции выражен лучше в
подчревной области и содержит больше фиброзных волокон. Глубокий листок
прикрепляется к паховой связке, что необходимо учитывать при операции по поводу
паховой грыжи (наложение швов на подкожную клетчатку с захватыванием глубокого
листка фасции как опорной анатомической ткани.
Собственная фасция живота
(fascia propria abdominis) покрывает наружную косую мышцу и апоневроз ее.
Собственная фасция подходит к паховой связке и прикрепляется к ней; она является
анатомическим препятствием для опускания паховой грыжи ниже паховой связки и
так же препятствует продвижению кверху бедренной грыжи. Хорошо выраженный
листок собственной фасции у детей и женщин иногда принимается при операции за
апоневроз наружной косой мышцы живота.
Кровоснабжение брюшной стенки
обеспечивается сосудами поверхностной и глубокой систем. Каждая из них
подразделяется на продольную и поперечную, в связи с анатомическим направлением
кровеносных сосудов. Поверхностная продольная система: a. epigastrica nferiori,
отходящая от бедренной артерии, и а. epigastriorica superior superficial is,
которая является ветвью a. thoracica interna. Эти сосуды анастомозируют в
окружности пупка. Поперечная поверхностная система кровоснабжения: rami perforantes
(от 6 межреберных и 4 поясничных аріерий), отходящих в сегментарном порядке
сзади и кпереди, направляющаяся параллельно паховой связке к spina ossis ilii anterior
superior с обеих сторон глубокая система кровоснабжения брюшной стенки:
продольная - являющаяся продолжением a. thoracica interna, - залегает позади
прямой мышцы живота. Поперечная глубокая система - шесть нижних межреберных и 4
поясничные артерии - расположена между внутренней косой и поперечными мышцами.
Венозный отток осуществляется по одноименным венам, обеспечивая связь между
системами подмышечной и бедренной вен. Подкожные вены живота анастомозируют в
области пупка с глубоким (vv. Epigastricae superior et inferior).
Иннервация передней брюшной
стенки (поверхностных ее слоев) обеспечивается шестью нижними межреберными
нервами, которые проходят между внутренней косой и поперечной мышцами. Кожные
ветви распределяются на боковые и передние, причем первые проходят над косыми,
а вторые - над прямыми мышцами живота. В нижнем отделе брюшной стенки
иннервация обеспечивается подвздошно-подчревным нервом и подвздошно-паховым
нервом. Лимфатическая система передней брюшной стенки состоит из поверхностных
и глубоких лимфатических сосудов; поверхностные сосуды верхнего отдела брюшной
стенки впадают в подмышечные лимфатические узлы нижнего отдела в паховые узлы.
При операциях по поводу грыж
брюшной стенки различных локализаций, хирург учитывает расположение кровеносных
сосудов и нервов для полноценного анатомического доступа, выкраивания
мышечно-апоневротических лоскутов для пластики брюшной стенки с целью
наименьшей травмы их, для обеспечения наилучшего заживления раны.
Мышечный массив передней стенки
живота слагается из трех слоев. В каждой половине брюшной стенки имеются три
широкие мышцы (m. obliquus abdominis externus et internus , т. transverses) и
одна прямая мышца, которые определяют равновесие брюшной стенки, устойчивость
ее к внутрибрюшному давлению. Эти мышцы связаны апоневротическими и
фасциальными элементами, поддерживающими анатомическую связь обеих сторон.
Наружная косая мышца (m.
obliquus externus) покрыта собственной фасцией живота. Нижний край апоневроза
наружной косой мышцы образует паховую связку, располагающуюся между передней
верхней остью подвздошной кости и лонным бугорком. Апоневроз наружной
косой мышцы переходит на прямую мышцу, образуя переднюю стенку ее влагалища.
Необходимо отметить, что волокна апоневроза наружной косой мышцы по белой линии
взаимно перекрещиваются с волокнами противоположной стороны. Анатомическая
связь, весьма важная для укрепления паховой области, расположенной в
непосредственной близости к бедренному треугольнику, осуществляется
продолжением сухожильных волокон апоневроза для образования двух связок -
лакунарной (lig. Lacunare s. Gimbernati) и завороченной связки (Jig retlexum),
которые одновременно вплетаются и в переднюю стенку живота. Эти целесообразные
анатомические связи учитываются при операциях паховых и бедренных грыж.
Волокна апоневроза наружной
косой мышцы у лонного бугорка образуют две ножки поверхностного пахового кольца
(cms mediale et laterale), через щели в которых проходит кожная ветвь
подвздошно-подчревного нерва и конечные ветви подвздошно-пахового нерва,
снабжающие кожу в области поверхностного пахового кольца и лобка [7].
Внутренняя косая мышца
отделяется от наружной косой мышцы фасциальной межмышечной пластинкой. Эта
мышца является наиболее развитой из мышц брюшной стенки. Нижние пучки ее
направлены книзу и кнутри, располагаясь параллельно паховой связке.
От внутренней косой и
поперечной мышц отходят пучки, формирующие мускул, поднимающий яичко (m.
cremaster), переходящий на семенной канатик в виде fascia cremasterica. В
состав мышцы входят и волокна поперечной мышцы. Фасция поперечной мышцы живота
как анатомический слой отделяет внутренюю мышцу от поперечной. По
передней поверхности поперечной мышцы располагаются nn. intercostals (VII-
XII), n. Iliohypogastricus, иннервирующие боковую и переднюю стенки живота и
проходящие далее во влагалище прямой мышцы. Указанное расположение
нервных стволов на передней брюшной стенке дает возможность эффективного
обезболивания половины передней брюшной стенки, что особенно важно при обширных
операциях по поводу рецидивных и послеоперационных грыж.
К задней поверхности поперечной
мышцы прилегает поперечная фасция (fascia transversalis). Анатомическая
плотность этой фасции и толщина ее увеличиваются ближе к паховой связке и к
наружному краю прямой мышцы. Поперечная фасция соединяется с апоневротической
растяжкой внутренней косой и поперечной мышц, взаимно сплетаясь с ними
волокнами. Значение этой взаимной связи поддержки для нормальных
соотношений соответствующей области велико. Это данные учитываются хирургами
при проведении операции на анатомо-физиологической основе, с использованием
всех возможностей для нормализации вновь создаваемых укрепляющих анатомических
слоев.
Поперечная фасция является
частью внутрибрюшной фасции (fascia endobdominalis), в которой выделяются
отдельные участки, определяющие анатомическую близость этой фасции к различным
областям брюшной стенки (пупочная фасция, прямая фасция), в области
прямых мышц (подвздошная фасция). За поперечной фасцией располагается
предбрюшинная клетчатка, предбрюшинный жировой слой (stratum adiposum preperitoneal
is), который отделяет поперечную фасцию от брюшины. При операции по поводу
грыжи брюшной стенки грыжевой мешок выпячивает на себе поперечную фасцию с
предбрюшинным жировым слоем. Эти жировые отложения лучше выражены нижней
половине живота и переходят в забрюшинную клетчатку, с которой хирург
встречается при паховых, бедренных и мочепузырных грыжах.
При операциях по поводу грыж
брюшной стенки в нижней половине живота поперечная фасция может быть отделена
как слой, в верхней же половине брюшной стенки предбрюшинной жировой слой
развит слабо и брюшина отделяется от поперечной фасции с трудом. Трудности в
отделении фасции встречаются у глубокого (внутреннего) пахового кольца и в
пупочной области.
Прямые мышцы живота. Передняя
стенка влагалища прямой мышцы живота (vagina m. recti abdominis) образована в
верхних двух третях апоневрозом наружной и внутренних косых мышц, в нижней
трети - апоневрозами всех грех мышц (наружной косой, внутренней косой и
поперечной). Задняя стенка влагалища прямой мышцы в верхних двух третях
образована листками апоневроза внутренней косой и поперечной мышц. В нижней
трети прямая мышца прилежит к поперечной фасции и брюшине, которые разделяются
предбрюшинным жировым слоем.
Сухожильные перемычки (intersectionts
tendintneae) в количестве 3-4 спаяны с передней стенкой влагалища, проникают в
толщу мышцы, не срастаясь с зал ней стенкой влагалища в верхних двух третях и с
поперечной фасцией. Две перемычки располагаются выше пупка, одна на уровне
пупка и четвертая (непостоянная) - ниже пупка. В связи с наличием
сухожильных перемычек между передней стенкой влагалища и прямой мышцей имеются
пространства щели, которые разделяют влагалища на отдельные сегменты, что
затрудняет выделение передней поверхности прямой мышцы при операции. По задней
же поверхности прямая мышца может быть отслоена по всему своему протяжению.
Кровоснабжение прямой мышцы
обеспечивается двумя артериями (а. epigastrica superior и a. epgasstrica
interior), которые имеют продольное направление. Дополнительное питание
обеспечивают поперечно расположенные межреберные артерии. Межреберные нервы
иннервируют прямые мышцы, входя в них со стороны задней поверхности у
латерального края.
Данные о кровоснабжении и
иннервации передней брюшной стенки и прямых мышц живота должны учитываться
хирургами при выборе доступа и метода операции при грыжах (пупочных, белой
линии, рецидивных и послеоперационных), чтобы обеспечить наибольшее сохранение
анатомо-физиологических соотношений. Парамедиальные разрезы, производящиеся по
медиальному краю влагалища прямой мышцы кнаружи от белой линии на 1,5-2см со
вскрытием передней и задней стенок влагалища прямой мышце, не влекут за собой
значительного повреждения кровеносных сосудов и нервов. При больших
параректальных разрезах, параллельных наружному краю прямой мышцы, пересекаются
кровеносные сосуды и нервы, которые проходят почти поперечно. Нарушение целости
кровеносных сосудов не сопровождается расстройствами кровообращения мышцы, так
как имеется второй источник кровоснабжения межреберные артерии. Пересечение же
нервов нарушает иннервацию мышц с последующей атрофией их и ослаблением брюшной
стенки, что способствует развитию послеоперационных грыж. При небольших
параректальных разрезах так же пересекаются нервные стволы, но имеющиеся
анастомозы с соседними ветвями обеспечивают достаточную иннервацию
прямой мышцы на данном протяжении разреза [14].
Белая линия живота ( linea alba
abdominis). R хирургии грыж перечней брюшной стенки белая линия живота
определяемся как узкая сухожильная полоска от мочевидного отростка до симфиза.
Белая линия образована перекрещивающимися пучками апоневрозов трех широких мышц
живота и прилегает к медиальным краям влагалища прямых мышц. На всем протяжении
белой линии проводятся операции по поводу грыж белой линии, пупочных и
послеоперационных грыж. Эти разрезы широко распространены, технически несложны,
но требуют тщательного выполнения с учетом анатомических слоев и ширины белой
линии, значительно увеличивающейся при диастазе. После рассечения кожи,
подкожной клетчатки и поверхностной фасции легко обнажается сухожильный
слой белой линии, под которой располагается поперечная фасция; слой рыхлой,
предбрюшинной клетчатки выше пупка выражен слабо, поэтому при наложении швов на
этом участке белую линию обычно захватывают вместе с брюшиной. На протяжении
белой линии ниже пупка располагается достаточный слой предбрюшинной клечатке.
Это даст возможность наложить швы отдельно и на брюшину, и на белую
линию без особого натяжения.
Срединные разрезы по белой
линии выше пупка, требуют, при сшивании краев разреза, значительного
растяжения, так как они расходятся в стороны под влиянием тяги косых и
поперечной мышц, волокна которых направлены по отношению к белой линии косо и
поперечно.
Пупочная область: по своему
внешнему виду пупок должен быть втянутым, плоским выпяченным. В пупке различают
следующие участки: периферический кожный валик, являющейся границей
подкожножирового слоя у пупка, пупочная бороздка полукруглой формы,
соответствующая линии спаяния кожи с пупочным кольцом, и кожная культя сосок,
связанная в своем образовании с отпадением пупка и его последующим рубцеванием.
Кожа пупка плотна, малоподвижна, к ней прилежит пупочная фасция и брюшина.
Пупочная фасция является частью fascia endoabdominalis. При нормальном развитии
она плотна, волокна ее идут поперечно, переходя на заднюю стенку влагалища прямой
мышцы живота. При слабом развитии фасции создаются условия, способствующие
выпячиванию брюшины с последующим формированием грыжевого мешка. Выпячивание
брюшины (дивертикул) может считаться предуготовленным грыжевым мешком.
Со стороны брюшной полости в
области пупка хорошо видны четыре соединительнотканных тяжа: заросшая пупочная
вена, прилегающая к верхнему краю пупочного кольца, две заросшие пупочные
артерии и заросший мочевой проток (urachus), прилегающие к нижнему
краю пупочного кольца и срастающиеся с кожным пупочным рубцом. Между
пупочной фасцией и белой линией живота располагается пупочный канал, который
ограничен спереди задней поверхностью белой линии живота, срединными краями
прямых мышц живота, сзади передней поверхностью пупочной фасции. Передняя
стенка пупочного канала имеет ширину до 3 см. Таким образом в пупочном канале
имеется две стенки передняя и задняя, два отверстия- верхнее и нижнее, из
которых первое чаще бывает облитерировано.
Полулунная линия (linea semilunaris)
и полукружная линия (linea semicircularis). Поперечная мышца живота переходит в
апоневротическое растяжение по дугообразной линии, идущей от грудины к паховой
связке. Эта линия, проходящая к наружи от латерального края влагалища прямой
мышцы живота, выражена четко и носит название полулунной (спигелиевой). Ниже
пупка на 4-5см в непосредственной к полулунной линии располагается свободный
нижний край задней стенки влагалища прямой мышцы живота в виде полукруглой
линии, изогнутой к верху. Эта полукружная (дугласова) линия может быть
видна после рассечения передней стенки влагалища передней мышцы живота с
последующим удалением прямой мышцы на данном участке.
Полукружная линия располагается
поперечно на уровне непостояиной сухожильной перемычки прямой мышцы. На данном
участке анатомической близости полулунной и полукружной линии
стойкость брюшной стенки может быть ослаблена наличием сосудистых щелей
(отверстий) в апоневрозе поперечной мышцы. Эти щели, увеличиваясь в связи с
ослаблением брюшной стенки, способствуют выпячиванию брюшины с формированием
грыжевого мешка. Расширение сосудистых щелей и выпячивание через них
предбрюшинного жира аналогично образованию предбрюшинных жировиков белой линии
живота.
Грыжами живота называют
выхождение внутренних органов вместе с париетальной брюшиной через различные
отверстия брюшной стенки, таза, диафрагмы.
При выхождении органов через
брюшную стенку или таз грыжи именуют наружными, через диафрагму или складки
брюшины - внутренними.
В зависимости от локализации,
наружные грыжи делят на паховые, бедренные, пупочные, белой линии
живота, запирательные, седалищные и др. внутренние грыжи бывают диафрагмальные,
отверстия Винслоу и др.
Различают: а) грыжевые ворота -
отверстие, через которое выходит грыжевое содержимое; б) грыжевой мешок часть
париетальной брюшины, которая выпячивается через грыжевые ворота и
покрывает внутренние органы; в) содержимое грыжевого мешка - наиболее часто
петли тонкой кишки и сальник [10].
1.2 Этиология,
патогенез и классификация грыж брюшной стенки
Вопрос этиологии и патогенеза грыж
брюшной стенки являются актуальным, как теоретически, так и практически.
Причины развития грыж брюшной стенки разделяются на основные группы:
местные и общие. На первом месте стоят анатомические особенности строения
брюшной стенки, на отдельных участках которой создаются благоприятные
условия для образования выпячивания брюшины с последующим образованием
грыжевого мешка со всеми элементами - составными частями его: шейка, тело, дно
мешка.
Эти условия заключаются в
особом анатомическом устройстве или, лучше сказать, неустройстве той
области, где образуется грыжа. На брюшной стенке имеются неполноценные участки,
которые могут быть названы «слабыми» и при благоприятных условиях являются
местом выпячивания брюшины еще до рождения ребенка.
К этим «слабым» участкам
относятся паховая область (паховый канал), область пупка (пупочное отверстие),
белая линия (щели в апоневрозе), полулунная линия, отверстие в мечевидном
отростке или расщепление его.
Наибольшая часть этих «слабых»
участков брюшной стенки находится в связи с наличием врожденных дефектов,
неполноценным закрытием отдельных участков ее, почему грыжи, развившиеся при
наличии «анатомического неустройства», дефекты эмбрионального развития, носят
название врожденных грыж. К ним относятся грыжи, выявляющиеся непосредственно
после рождения ребенка (паховые, пупочные). Но в практике необходимо
иметь в вид), что в дальнейшем брюшные грыжи могут развиваться на отдельных
участках брюшной стенки, которые имели врожденные анатомические дефекты, предрасполагающие
к дальнейшему развитию грыжевых выпячиваний (пупочное отверстие,
незаращенный брюшинно-паховый отросток). При наличии четко выраженных признаков
грыжи, установленных непосредственно при рождении ребенка, термин «врожденная»
будет правильным. Если выполнение брюшинно-пахового отростка произошло не в
день рождения ребенка, а позже, то нельзя сбрасывать со счетов этого важного
этиологического момента. Такую грыжу надо определять как развившуюся в
связи с существовавшими при рождении ребенка дефектами брюшной стенки дефектами
врожденного характера. Это касается не только первых месяцев или первого года
развития ребенка, но и последующей жизни ребенка, подростка, взрослого. Таким
образам развиваются пупочные грыжи, косые паховые при одновременном влиянии
внешней среды на ослабленные участки брюшной стенки (внезапное
напряжение с повышением внутрибрюшного давления, различные заболевания, ведущие
к ослаблению брюшной стенки, нарушение трофики, значительное отражение жировой
ткани).
Составными частями грыж живота
являются грыжевые ворота, грыжевой мешок, образуемый париетальным листком
брюшины, и содержимое, которым может быть любой орган брюшной полости. В
грыжевом мешке различают устье, шейку, тело и дно. Устьем называют место
сообщения грыжевою мешка с брюшной полостью, шейкой является наиболее узкий
участок, соединяющий устье и тело. Встречаются также многокамерные грыжевые
мешки. Грыжевой мешок может не полностью покрывать выпячивающий орган,
что бывает при его мезоперитонеальном расположении - скользящая грыжа.
Появление грыжи обусловливается
причинами общего и местного характера. Первые делятся на
предрасполагающие и производящие. К группе предрасполагающих причин относится
наследственность, возраст пол. степень упитанности, особенности телосложения.
Производящие причины повышение внутрибрюшного давления (вследствие запоров,
кашля, затруднения мочеиспускания, трудных родов, поднятия тяжестей и др.) и
ослабление брюшной стенки в результате ее растяжения и истончения при повторных
беременностях, травмах, снижении мышечного тонуса при параличах, в
старческом возрасте и т. д. К местным предрасполагающим причинам относятся
особенности анатомического строения той области, где появляется грыжа (область
пахового и бедренного каналов, пупок, эпигастральная область, полулунная линия,
поясничный треугольник). У ряда больных можно отметить наследственное
предрасположение к развитию грыжи.
Основным патогенетическим
фактором, способствующим развитию грыжи живота, следует считать слабость
мышечного и связочного аппарата брюшной стенки, повышение внутрибрюшного
давления. Имеет значение также положение брюшной стенки по отношению к
лобковой кости: при более переднем положении брюшной стенки и большем ее
наклоне она испытывает большое давление со стороны органов брюшной
полости. Постоянное давление, испытываемое брюшной стенкой, усиливается во
время резких и некоординированных сокращением мышц брюшной стенки при
натуживании. Указанное давление вызывает постепенное истончение слоев брюшной
стенки в области ее слабых мест и выпячивание их. Образовавшееся углубление на
внутренней поверхности брюшной стенки способствует внедрению в него кишечных
петель и увеличению давления, оказываемого на брюшную стенку. После
этого обычно происходит неотвратимое увеличение грыжи. Растягивающие ткани
брюшной стенки постепенно претерпевают значительные изменения и образуют
грыжевые оболочки, выпячивание париетальной брюшины образует грыжевой мешок.
Застой содержимого в кишечных
петлях, находящихся в грыже, а также травматизация грыжи способствуют развитию
спаек между грыжевым содержимым и стенками грыжевого мешка. Рубцовым
изменениям стенки грыжевого мешка, что является причиной невправимости грыжи
[12].
1.2.1 Классификация
грыж брюшной стенки по анатомическим и клиническим признакам
Классификация грыж по анатомическим
признакам. В зависимости от области, в которой происходит грыжевое выпячивание,
грыжи брюшной стенки разделяются на следующие виды: паховая грыжа, бедренная
грыжа (hernia femoralis), грыжа белой линии (hernia lineae albae), пупочная
грыжа (hernia umbilicalis). Эти виды грыж наблюдаются наиболее часто. Редко
встречаются грыжи полулунной линии (спигеливые), грыжи мечевидного отростка.
В хирургической практике особо
выделяется группа грыж, возникающих на различных участках брюшной стенки после
операций, ранее произведенных по поводу грыж, - рецидивные грыжи (hernia
recidiva). Грыжевые выпячивания брюшной стенки после произведенных лапаротомий
(острые и хронические заболевание органов брюшной полости, травмы, ранения
брюшной стенки и ее органов) объединяются в группу послеоперационных
грыж (hernia postoperative). Грыжевые выпячивания брюшной стенки на различных
участках ее после травм без нарушения кожи, но с дефектом других анатомических
слоев, кроме брюшины, носят название травматических грыж (hernia traumatica). Грыжевые
выпячивания в связи с ослаблением брюшной стенки (врожденная слабость брюшной
стенки, недоразвитие ее, остаточные явления после полиомиелита) обозначаются
как невропатические грыжи (hernia neuropatica). После различных патологических
процессов в брюшной стенке с нарушением отдельных слоев и последующим
ослаблением ее развиваются грыжевые выпячивания патологические грыжи (hernia
pathologica).
Классификация грыж брюшной
стенки по клиническим признакам:
. Грыжи неущемленные,
вправимые, свободные (hernia libera, hernia reponibilis):
а) вправляющиеся свободно и в
горизонтальном положении больного. грыжевые ворота прощупываются хорошо;
б) грыжевые выпячивание
вправляется самостоятельно, но для полного вправления требуется некоторое
время, а также особое положение при осмотре (с приподнятым тазом);
. Грыжи невправимые (hernia
irreponibilis):
а) грыжи частично вправимые,
когда грыжевое кольцо определяется неполностью;
б) грыжи полностью невправимые,
когда грыжевое кольцо не определяется или определяется нечетко.
. Грыжи ущемленные (hernia
incarcerata):
а) ущемленные органы
жизнеспособны;
б) ущемленные органы с
необратимыми патологическими изменениями;
в) ущемленные грыжи с
флегмонозным процессом в области грыжевого выпячивания.
Руководствуясь этой схемой,
хирург намечает план предстоящего хирургического вмешательства и определяет
возможные затруднения при операции.
1.3 Клиническое
обследование больных с грыжами брюшной стенки
Отдаленные результаты
оперативного лечения грыж брюшной стенки, несмотря на имеющиеся сдвиги, не
могут на настоящем этапе развития медицины удовлетворять хирургов. Наблюдаются
осложнения во время операции и в послеоперационном периоде, что записи а также
oт ряда упущений в обследовании больного до операции. Правильно проведенное
комплексное обследование позволяет расширить показания к операции у пожилых.
Предварительные данные осмотра
больного до операции позволяют наметить вид обезболивания, план операции,
своевременно обеспечить и дополнительную помощь ассистента, а также правильно
распределить участников операции с учетом их квалификации в зависимости от
сложности оперативного вмешательства.
Схема обследования. Возраст
больного, профессия, стаж. Трудовой анамнез. Влияние смены профессии на общее
состояние (увеличение болей в области грыжевого выпячивания, увеличение
размеров его, симптомы ущемления), режим трудового дня. Эти данные будут
необходимы для решения вопроса об отпуске после операции и трудоустройстве
больного с учетом сложности операции и возраста больного. Учитываются
заболевания детского возраста и болезни, перенесенные больным до его осмотра.
При осмотре детей обращается
внимание на заявления родителей о наблюдавшихся ими периодических увеличениях
мошонки, диагнозе грыжи в первые годы после рождения. Эти сведения позволяю!
проанализировать данные осмотра, и при отсутствии каких-либо признаков грыжи
посоветовать родителям через некоторое время обратиться для повторного
осмотра ребенка, а при болевых ощущениях и паховой области немедленно показать
ребенка врачу. Важны анамнестические данные о травмах живота, ранениях его и
перенесенных операциях на брюшной стенке и органах брюшной полости. Эти
сведения необходимы для уточнения отдельных деталей при оперированных ранее
грыжах брюшной стенки (резекция кишки, резекция сальника, удаление
червеобразного отростка); они значительно дополняют всю клиническую картину,
давая возможность предусмотреть сложные патологические изменения в брюшной
полости. Необходимо ознакомиться с имеющими справками о произведенных
ранее операциях в брюшной полости и на брюшной стенке. Это важно и при грыжах
брюшной стенки в случае рецидива, при послеоперационных грыжах, а также для
исключения острого аппендицита при болях в паховой области.
При осмотре больного
учитывается и ношение бандажа. В связи с этим проводится осмотр кожи,
определяется вправимость грыжевого выпячивания. Больного необходимо спросить,
были ли у него приступы сильных болей при наложенном уже бандаже и проходили ли
эти боли после снятия его. Эти данные могут указывать на неполноценность
бандажа, на прогрессирующие увеличение грыжевого выпячивания и частичное
ущемление содержимого.
Больному задаются вопросы о
характере болевых ощущений, локализации их и длительности, сопровождались ли
эти болевые ощущения тошнотой, рвотой, вздутием живота, неотхождением газов,
запорами, расстройствами мочеиспускания. Особенно важно проанализировать эти
жалобы у лиц пожилых, с избыточно развитым жировым слоем, с опущенным животом и
в комплексном обследовании обратить внимание на деятельность сердечнососудистой
системы, мочеотделение. Важно выяснить, успокаиваются ли боли в положении
лежа, уменьшается ли в течении ночи грыжевое выпячивание. Ответы больного на
эти вопросы обычно бывают четкими.
Больного осматривают в
положении стоя и в горизонтальном, при этом необходимо обнажить
полностью грудную клетку ниже сосков, паховые области и верхнюю треть обоих
бедер. Только такой осмотр дает возможность определить иногда незаметную
асимметрию в паховой области и под паховой складкой. Больной натуживается, кашляет,
и при этом определяются незначительные выпячивания, ранее незаметные, а
при больших грыжевых выпячиваниях устанавливается наибольший размер их. Далее
производится прощупывание отдельных участков живота, на которых обычно
развиваются грыжи брюшной стенки (грыжевые точки). Тем самым определяется
состояние брюшной стенки на отдельных ее участках. В лежачем положении
определяется вправимость грыжевого выпячивания (полная, частичная, свободная).
Эти данные важны для характеристики грыжи и должны быть отражены в диагнозе как
поликлинике, так и больницы.
Одновременно проводится
пальпация грыжевого выпячивания, перкуссия, которые определяют характер
содержимого (кишечные петли, наполненные газом, кишечные петли, при явлениях
калового застоя, перистальтика кишечных петель, прощупывающиеся плотные участки
- яичник в паховой грыже, матка, прилегающая к грыжевому мешку почка, сращенные
участки сальника).
Вопрос о вправимости и
невправимости грыжевого выпячивания не всегда возможно решить при обследовании
больного в горизонтальном положении.
Наиболее удобным будет осмотр
не на кровати, а на столе, который позволяет придавать больному различные
положения и подойти к нему со всех сторон. Больного укладывают на стол в
горизонтальном положении -грыжевое выпячивание уменьшается в объеме. Далее стол
переводят в положение Тренделенбурга - грыжевое выпячивание уменьшается и,
наконец, полностью исчезает без каких-либо дополнительных манипуляций для
вправления. Имеется возможность хорошо прощупать края грыжевых ворот, определить
податливость их. Женщины, обследующиеся по поводу грыж брюшной стенки, должны
пройти гинекологический осмотр для исключения заболеваний половых органов,
после чего могут определяться показания к операции по поводу грыжи. При
собирании анамнеза перед направлением в больницу выясняются сроки
менструального периода и беременности. В связи с этими данными назначаются и
сроки операции.
Кроме обследования отдельных
грыжевых участков брюшной стенки необходимо провести осмотр глотки (для
исключения ангин, выяснения состояния миндалин), полости рта (кариозные зубы,
альвеолярная пиорея). Как было установлено, этим важным заболеваниям не всегда
уделяется внимание, что не может не отражаться и на течении послеоперационного
периода.
грыжа брюшной физический реабилитация
1.3.1 Обследование
больных с грыжами различной локализации
При обследовании больных при
паховых грыжах проводится внешний осмотр в положении стоя и лежа обеих паховых
областей для выявления в неясных случаях асимметрии, даже малозаметной, но
дающий некоторые указание на возможное наличие грыжи. Намечается линия,
определяющая положение паховой связки, для дифференциальной диагностики между
паховой и бедренной грыжами. Определение этой линии несколько затрудняется при
значительной полноте больного. Одновременно проводится осмотр обеих половин
мошонки, определяется форма и величина яичек, также фиксируется и наличие
расширенных вен семенного канатика. Натуживание больного,
кашлевые толчки позволяют получить объективные данные и при внешнем осмотре в
виде появления умеренного выпячивания соответствующей паховой области.
Умеренное выпячивание паховой
области без выпячивания в области поверхностного пахового кольца и у корня
мошонки определяется иногда как «слабый пах» или грыжа Зудека. Эти данные
осмотра могут привести к заключению об отсутствии паховой грыжи со всеми
ее признаками и определению «слабого паха». Такое заключение не всегда будет
правильным, так как в пределах пахового канала может размещаться грыжевой мешок
малых размеров, так называемая канальная форма грыжи. В этих случаях
необходимы повторные осмотры и дополнительные анамнестические данные о болевых
ощущениях в области выпячивания, хотя бы и недолговременных.
При ощупывании мошонки
необходимо проводить одновременное сравнительное ощупывание с обеих сторон
семенного канатика при натуживании, кашле. Это ощупывание дает полезные
указания на «утолщение» области корня мошонки, на более выраженную, чем обычно,
эластичность семенного канатика и поперечно расположенную складку, которая
является дном узкого грыжевого мешка (брюшинно-пахового отростка), не
выполненного содержимым, но содержащим небольшого количество выпота.
Повторное обследование таких
больных по окончании рабочего дня или после длительного хождения выявляет
большее утолщение семенного канатика, которое утром уменьшается и почти не
определяется. При жалобах на болевые ощущения в паховом канале, на припухлость
в паховой области после физической нагрузке для определения узкого грыжевого
мешка косой паховой грыжи при ощупывание семенного канатика надо слегка
потягивать его книзу за яичко. При этом можно определить спускающееся
эластическое уплотнение - дно малого грыжевого мешка. Дальнейшее наблюдение за
больным подтвердит диагноз малой косой паховой грыжи.
Ощупывание поверхностного
пахового кольца при введении (покашливает) пальца и одновременном напряжении
брюшной стенки дает «симптом толчка». Исследования пальцем должны
совершаться мягко, без болевых ощущений. Указательный палец проводится к
поверхностному паховому кольцу без грубого нажима на него. Пальцем определяемся
наиболее тонкий участок кожи у корня мошонки. После наложения пальца проводится
нежное вдавливание кожи пальцем по направлению к кольцу для нащупывания вначале
только ножек кольца. Дальнейшее продвижение кончика пальца проводится осторожными
движениями без надавливания на ductus deferens, избегая «сверлящих» движений
пальцем.
Исследование поверхностного
пахового кольца у мужчин разбиты на три этапа:
а) указательный палец руки
исследующего, захватывая значительный участок складчатой кожи мошонки,
вводится по направлению к паховому каналу;
б) определяется лонный бугорок;
в) палец продвигаемся несколько
проксимальнее и кзади, входит в поверхностное паховое кольцо, края которого
определяются довольно отчетливо. В норме поверхностное паховое кольцо
пропускает кончик указательного пальца.
Исследование поверхностного
пахового кольца у женщин значительно сложнее, чем у мужчин, и удается лишь при
дряблой коже и значительном расширении поверхностного пахового кольца. Бейли
(Bailey) рекомендует производить ощупывание поверхностного пахового кольца при
помощи мизинца. Обследование поверхностного пахового кольца дает возможность
провести дифференциальный диагноз между паховой и бедренной грыжами.
Одновременно с ощупыванием
корня мошонки, поверхностного кольца прощупываются лимфатические узлы паховой
области и области скарповского треугольника. При наличии узлов
проводится обследование всех участков, связанных с лимфатической
системой данных областей. Это обследование является обязательным и важным для
своевременной сигнализации о наличии процессов, являющихся временным или
абсолютными противопоказаниями к операции по поводу грыжи. Так же тщательно
хирург должен обследовать и нижнюю конечность по протяжению, начиная с
пальцев ног и межпальцевых промежутков [10].
При частичной невправимости
паховой грыжи, более выраженной с латеральной поверхности грыжевого
выпячивания, можно предположить наличие скользящей грыжи, более точной
диагностике которой поможет и дополнительная контрастная рентгеноскопия кишечника.
При наличии резких болевых
ощущений в паховой области больного срочно направляют в хирургическое
отделение.
Анамнестические сведения могут
содержать указания на расстройства мочеиспускания, что обычно сопутствует
заболевания мочевыводящих путей и предстательной железы, а также могут вызвать
предположение о непосредственном прилегании мочевого пузыря к грыжевому мешку,
наличии дивертикулов пузыря с выпячиванием их в полость мешка. Требуется
подробное обследование больного, включая по показаниям хромоцистоскопию,
цистографию. В этих случаях целесообразна консультация уролога.
Обследования больных с
бедренными грыжами проводится по общему плану. Паховая связка и линия
направления ее обеспечивают уточнение локализации грыжи. В некоторых случаях
может наблюдаться отклонение грыжевого выпячивания над паховой складкой.
Исследования поверхностною пахового кольца облегчит распознавание бедренной
грыжи При бедренных грыжах, так же как и при паховых, может наблюдаться
расстройство мочеиспускания, что объясняется прилеганием к грыжевому мешку
бедренной грыжи стенки мочевого пузыря или дивертикула его, или же заболеванием
мочевого пузыря и предстательной железы.
При невправимости выпячивания
важно учесть данные анамнеза для исключения бывших ущемлений. Диагноз невправимой
грыжи может зависеть и от наличия узких грыжевых ворот и медленного
освобождения грыжевого мешка от содержимого, или же от приращения
сальника. Необходимо обратить внимания на появление болевых ощущений при
полном выпрямлении туловища. Этот симптом натяжения сальника называется
симптомом «натянутой струны», он наблюдается также и приращении сальника к
грыжевому мешку при паховых грыжах. При осмотре больных с жалобами на боли в
животе, в паховых областях и под паховой связкой следует учитывать возможность
развития форм бедренной грыжи. Трудности могут возникать при резкой полноте
больных, малых грыжевых выпячиваниях, но в каждом случае необходимо,
помимо сравнительного осмотра, проводить и тщательное ощупывание для
определения возможных болевых точек.
При наличии хотя бы умеренного
выпячивания в области бедренного треугольника целесообразно провести
обследование по общему плану, дополнив его рентгенологическим исследованием для
исключения возможной (редко встречающейся) грыжи запирательного отверстия.
Обследование при пупочных
грыжах. При пупочных грыжах, особенно больших размеров, обследование должно
выяснить наличие диастаза прямых грыж и степень его протяжения и исключить
наличие грыж белой линии. Это обследование особенно важно при
значительной полноте, чаще наблюдается у женщин. Выявление сопутствующих грыж
белой линии изменяет и план операции.
При жалобах на боли в пупке без
заметного грыжевого выпячивания хирург обращает внимание на надпупочную и
подпупочную области и ощупыванием определяет иногда мало выявляющуюся
резистентность, умеренно болезненную - околопупочную грыжу, косую
пупочную грыжу. При обследовании невправимых больших пупочных грыж обращается
внимание на периодическое увеличение грыжевого выпячивания. Напряженность его,
что указывает на явления калового застоя [11].
Обследование при грыжах белой
линии и грыжах мечевидного отросткa. Ощупывание белой линии проводится по всему
протяжению ее. Тщательно анализируются все анамнестические данные и особенно
жалобы на боли в подложечной области, тошноту, изжогу, рвоту, похудание. При
наличии таких жалоб необходимо полное обследование желудочно-кишечного тракта.
включая рентгенографию и рентгеноскопию. При болевых ощущениях в области
мочевидного отростка ощупывание грыжевого выпячивания должно проводиться с
учетом возможного захождения высоко расположенной грыжи белой линии на
мочевидный отросток. Рентгенологическое исследование является обязательным.
Одновременно с этим, при жалобах на боли в подложечной области и за грудиной,
проверяемся состояние сердечнососудистой системы. Необходимо учесть, что
ангиозные боли могут иррадиировать и в подложечную область.
Обследование при грыжах
полулунной линии (спигелиевых). При жалобах на боли в животе около пупка, в
подвздошных областях одной из задам обследования является исключение грыжи
спигелиевой линии. Уделяется внимание ощупыванию линии, соединяющей пупок и
переднюю верхнюю ость подвздошной кости. Выпячивание может быть
незаметным при расположении грыжевого выпячивания под апоневрозом наружной
косой мышцы живота. Помогает и осмотр больного в полупрофильном положении.
Необходимо определить болезненную точку и усилие болей при пальпации, что может
указывать на грыжевое выпячивание с узкими воротами и, наоборот, когда при
пальпации болевые ощущения проходят, можно думать о вправимой грыже спигелевой
линии.
Наблюдения свидетельствуют, что
в ряде случаев больные указывают на выпячивание в соответствующей области и
жалуются на болевые ощущения, но только при повторных осмотрах можно
определить наличие грыжевого выпячивания. При невропатических патологических
грыжах важны все данные анамнеза, специальное обследование неврологического
статуса. При патологических грыжах рентгенологическое исследование позволит
установить отсутствие патологических процессов в области грыжевого выпячивания.
При послеоперационных грыжах брюшной стенки, а также рецидивных,
рентгенологическое исследование поможет выявить спаечный процесс, органы,
прилегающие к грыжевому выпячиванию, что значительно облегчит оперативное
вмешательство. Учитывая сложность операции и длительность ее, необходимо
провести все необходимые исследования, которые дадут возможность определить
состояние важнейших органов и резистентность организма, особенно у пожилых
[14].
1.3.2 Грыжа
пищеводного отверстия диафрагмы
Диафрагмальная грыжа - это
выход части желудка в грудную клетку через расширенное отверстие диафрагмы. При
этом в средостении смещается дистальный отрезок пищевода и проксимальная
часть желудка. Грыжи пищеводного отверстия диафрагмы бывают скользящими, фиксированными
и параэзофагальными. Скользящая грыжа возникает, если нижняя часть
пищевода или верхняя часть желудка скользит в грудную клетку через отверстие в
диафрагме.
Обычно они внедряются в
средостение в положении лежа и во время физических нагрузок; в положении
больного стоя могут самостоятельно вправляться. Фиксированными чаще всего
бывают грыжи больших размеров, постоянно удерживаемые в грудной клетке ее
присасывающим действием. Параэзофагальная грыжа - часть желудка выходит через
расширенное диафрагмальное отверстие и прилегает к нижнему отделу пищевода. Во
всех этих случаях органы брюшной полости выходят в грудную клетку через
патологически измененное отверстие в диафрагмы.
В этипатогинезе диафрагмальных
грыж ведущее значение имеют гипокинетическая или возрастная инволюция
соединительной ткани диафрагмы (особенно при недостаточном употреблении белка и
минеральных веществ), атрофия и снижение тонуса диафрагмальной мышцы. В
результате диафрагма опускается и пищеводное отверстие расширяется. Чаще всего это
наблюдается при длительной гиподинамии и недостаточном диафрагмальном дыхании у
лиц, ведущих сидячий образ жизни, а также у физически нетренированных и пожилых
людей.
К провоцирующим моментам
относятся: резкое повышение внутрибрюшного давления вследствие чрезмерных
физических нагрузок и тяжелой физической работы, выполнения упражнений,
связанных с выраженным напряжением мышц брюшного пресса. Способствуют
возникновению грыж пищеводного отверстия диафрагмы запоры, частая рвота,
ожирение и беременность.
Клинические проявления грыжи
пищевого отверстия диафрагмы зависят от трех основных факторов: сдавления и
перегибов органов брюшной полости, выпавших в грудную клетку через
грыжевые ворота; компрессии легкого и смещения сердца выпавшим брюшными
органами; нарушения пли прекращения функции самой диафрагмы. Основу клинических
проявлений составляют различные диспепсические симптомы: изжога, тошнота,
рвота. срыгивание. Нередко они усиливаются по ночам в положении больного лежа
на спине и на левом боку. Одним из частых симптомов является боль,
локализующаяся за грудниной, часто иррадиирующая вверх по ходу пищевода, а
также в спину, шею, левую половину, грудной клетки, напоминая боль, характерную
для обострения ишемической болезни сердца или рефлекторной стенокардии. От
коронарной боли она отличается прямой зависимостью от приема пищи, отсутствием
связи с физическими нагрузками и эффекта от приема коронарорасширяющих средств.
Помимо рефлекторной боли при
грыжах пищеводного отверстия диафрагмы может развиваться так называемый
гастрокардинальный синдром: давящие боли в области сердца, изменения
артериального давления сердечною ритма, вплоть до развития мерцательной
аритмии.
Причина грыж - общая слабость
или атрофия мышц живота, их фасций и апоневрозов в результате гиподинамии,
возрастной инволюции и нерационального питания (недостаток белка и
микроэлементов). Возникновению грыж способствуют врожденные дефекты и
род занятий, связанных с перенапряжением мышц брюшного пресса и повышением
внутрибрюшного давления.
Непосредственной, часто
случайной причиной может быть сильное напряжение и натуживание, при котором
внутренние органы резко сдавливаются и прижимаются книзу, например, подъем
тяжести, резкий смех или крик, чиханье, кашель, частая длительная рвота,
резкие прыжки, сильное натуживание при запорах, травмы живота и воспаление,
врожденная предрасположенность и др.
Ущемленная грыжа. Под
ущемленной грыжей подразумевается сдавливание в грыжевом мешке грыжевого
содержимого за счет спастического сокращения грыжевых ворот. При ущемлении
значительно нарушается кровообращение, что может вначале привести к застойным
явлениям в ущемленном органе с последующим омертвением и образованием
экссудата. В этих случаях ткани, окружающие грыжевой мешок, подвергаются
воспалительным изменениям: кожа краснеет, повышается местная температура,
наступает местное уплотнение тканей. При ущемлении петли кишечника может
присоединиться кишечная непроходимость. При ущемленных грыжах производят
срочное оперативное вмешательство. Вправлять ущемленную грыжу запрещается.
Грыжевой мешок вскрывают, его содержимое выводят наружу, рассекают ущемляющие
грыжевые ворога, грыжевое содержимое обкладывают салфетками с горячим
физиологическим раствором, если жизнеспособность тканей не восстанавливается,
производят их резекцию (при ущемлении кишки накладывают анастомоз между
здоровыми участками кишечника).
Послеоперационные вентральные
грыжи. Наблюдаются после оперативных вмешательств на органах брюшной полости и
нагноении операционной раны. После нагноения операционной раны заживление, как
правило, происходит путем вторичного натяжения. Образуются рубцы. Рубцовые
грыжевые ворота могут иметь различные размеры. При этих грыжах на первое место
выступает боль, которая усиливается при физической нагрузке. Часто
наблюдается диспепсические расстройства, метеоризм. Петли тонкой кишки и
сальник часто срастаются с брюшной стенкой, что может привести к кишечной
непроходимости. Может наблюдаться ущемление.
Лечение оперативное. Иссекают
рубцовую ткань. Дефект в брюшной стенке ушивают [2].
1.4 Осложненные
грыжи
Основными осложнениями брюшных
грыж является ущемление, невправимость, воспаление грыжи, повреждение грыжи,
новообразования, инородные тела грыжи. Наибольшее практическое значение в силу
частоты и опасности для жизни имеет ущемление грыжи [12].
1.4.1 Ущемление
Ущемление грыжи (incarceratio)
связано с внезапным сдавлением ее содержимого в грыжевых воротах, обычно после
поднятия тяжести, сильного натуживания, кашля и т. д.
Ущемление грыжи объясняется
рефлекторным спазмом мыши, а самопроизвольное вправление ущемленной грыжи под
влиянием тепла, наркотиков и покоя является косвенным доказательством спазма.
Из других причин ущемления грыжи имеют значения перегибы, повороты, вздутие
кишки; несответствие грыжевого отверстия и объема выпавших в грыжу
внутренностей. В редких случаях ущемление может происходить не в
грыжевых воротах, а в самом грыжевом мешке, особенно при многокамерных мешках и
при наличии его рубцовых перетяжек.
Степень ишемического
повреждения ущемленного органа зависит от степени сдавления его
ущемляющим кольцом, от срока ущемления и 01 строения органа. Чаще ущемляется
гонкая кишка, на месте сжатия которой, ущемляющим кольцом образуется
странгуляционная борозда, занимающая 1/4
окружности кишечной стенки, с резким истончением ее, сужением просвета кишки и
нарушением кровообращения в ней.
При омертвении кишки нередко
наступает ее прободение, и кишечное содержимое изливается в грыжевой мешок,
вызывая тяжелое воспаление в окружающих тканях (грыжевая флегмона). При порыве
содержимого грыжевого мешка наружу образуется кишечный свищ, а при прорыве его
в брюшную полость развивается перитонит.
Особой формой ущемления грыжи
является ретроградное (обратное) ущемление, при котором в грыжевом мешке
располагаются две малоизмененные кишечные петли, а промежуточная, связующая их
петля, находящаяся в брюшной полости, оказывается резко измененной.
Клиника ущемления кишки
является классическим примером стран-гуляционной кишечной непроходимости и
сопровождается тяжелой интоксикацией. При этом возникает сильнейшие боли в
области грыжи, иногда сопровождающиеся шоком. Боли могут быть не резкими,
тупыми. Иррадация их различна. Боли не являются адекватными изменениями в кишке
и при некрозе ее могут даже ослабевать. Важным признаком ущемление грыжи является
со невправимость. Грыжа становится напряженной, увеличенной в объеме, резко
болезненной при ощупывании. Часто наблюдается рвота, сначала желудочным
содержимым, потом желчью, а потом она становится калоподобной.
Прекращается отхождение1 кала и газов, и создается картина
непроходимости кишечника с метеоризмом и видимой кишечной перистальтикой.
Ущемление стенки мочевого пузыря вызывает дизурические явления. Из общих
симптомов при ущемлении грыжи отмечается слабый и частый пульс, похолодание
конечностей, иногда помрачение сознания, бред, цианоз, сухой язык, высокая
температура тела.
В диагностике ущемления грыжи
допускаются ошибки при отсутствии типичных симптомов или если они бывают
неполными. Так, пристеночное ущемление кишки (рихтеровское), противолежащей брыжейке
не всегда сопровождается картиной непроходимости кишечника и припухлосью
в месте ущемления. Нераспознанное пристеночное ущемление грозит прорывом
содержимого кишки через омертвевшую стенку пли в грыжевой мешок с образованием
грыжевой флегмоны, или в брюшную полость с развитием перитонита. Затруднителен
диагноз при одновременном ущемлении воспалении грыжи, например, при грыжевом
аппендиците, воспаление яичка или придатков матки в грыже, при кишечной
непроходимости.
Попытки вправления ущемленной
грыжи недопустимы. Однако вправление ущемленной грыжи при кахексии, свежем
инфаркте миокарда, дыхательной или сердечной декомпенсации возможно, но не
позднее 2 часов от момента ущемления. Бескровное вправление допускается в
течении 1-2 час. После ущемления путем опорожнения мочевого пузыря и кишечника,
приподнимания таза, назначения теплой грелки, введения морфина. Ручной способ
может привести к мнимому вправлению грыжи в предбрюшинную клетчатку
вместе с ущемляющим кольцом.
Ущемление других органов
(помимо кишки и сальника) встречается редко. Бывают ущемления червеобразного
отростка, внутренних женских половых органов, стенки мочевого пузыря.
Находящийся в грыжевом мешке червеобразный отросток даже при подозрении на
нарушение его кровообращения должен быть удален. Другие органы подлежат
резекции только в случае безусловного нарушения их кровоснабжения. Причиной смерти
при ущемлении грыжи чаще всего является перитонит [11].
1.4.2 Флегмона
грыжи
При флегмоне грыжи брюшную
полость вскрывают вне грыжевого мешка, а после резекции кишки измененный ее
участок вместе с грыжевым мешком удаляют через отдельный разрез блоком.
В послеоперационном периоде
атония кишечника и интоксикация могут продолжаться несколько дней. Применение
желудочного зонда, паранефральной блокады, назначения средств для усиления
перистальтики, внутривенное введение жидкостей является у этих больных
обязательным. Смертельные исходы наблюдаются при запоздалых вмешательствах,
реже от технических ошибок, чаще у лиц пожилого и старческого возраста,
страдающих атеросклерозом, кардиосклерозом, инфарктом миокарда.
При тромбозе сосудов брыжейки
могут наблюдаться ранние и поздние кишечные кровотечения, требующие переливания
крови и кровезаменителей. После ущемления кишки могут наблюдаться рубцовые
сужения ее трубчатые, кольцевидные и смешанные. Первые образуются иногда на
значительном протяжении (до 10см и более) на месте отторжения некротических
участков слизистой, подслизистой и мышечной оболочек. Кольцевидные сужения
возникают обычно на месте странгуляционной борозды. Клиническая картина сужения
подобна картине кишечной непроходимости, возникающей остро или хронически.
Последняя может вызываться и спаечным процессом [12].
1.4.3 Воспаление
грыжи
Острое воспаление грыжи чаще
обусловливается аппендицитом. Червеобразный отросток попадает в грыжевой мешок.
Резкие боли, рвота, повышение температуры, напряжение и болезненность в области
грыжи дают повод к смешиванию этого осложнения ущемлением грыжи. Лечение
заключается в срочной операции.
Наиболее частой причиной хронического
воспаления грыжи является ее постоянное травмирование, что имеет место при
больших пахово-мошоночных грыжах и при ношении бандажа.
Хроническое воспаление грыжи
наблюдается также при туберкулезе брюшины, которой может поражать грыжевой
мешок или только ее содержимое. Туберкулезное поражение грыжи может быть
милиарным и казеозным и требует после грыжесечения специфической
антибактериальной терапии.
Хроническое воспаление грыжи,
чаще в результате ее травмирования, ведет к образованию сращений между стенками
грыжевого мешка и грыжевым содержимым, что служит причиной невправимости грыжи.
При невправимых грыжах может наблюдаться копростаз или застой в кишечной петле,
лежащей в грыже, клиническая картина при этом может быть похожей на ущемление.
1.4.4 Повреждение
грыжи
Повреждение грыжи могут быть
следующих видов:
) разрыв кишки свободной грыжи,
вследствие резкого повышения внутрибрюшного давления;
) разрыв содержимого грыжи
вследствие ушиба брюшной стенки вдали от грыжи;
) разрыв внутренностей при
прямой травме грыжи.
Травматическое повреждение
грыжи может происходить также при ее ранениях и ушибах. Раны грыжи могут быть
огнестрельными, резаными, колотыми, рубленными. При ранении грыжи показана
срочная операция. Ушиб грыжи может возникать от прямого удара или при падении.
В зависимости от силы удара или при падении. В зависимости от силы удара могут
быть небольшие кровоизлияния в области грыжи или тяжелое повреждение
органов, находящихся в грыжевом мешка. Лечение оперативное [12].
1.4.5 Другие
осложнения грыжи
Новообразования грыжи редки.
Они могут исходить:
) из окружающих тканей и
органов, сдавливая грыжевой мешок и его содержимое;
) из грыжевого мешка;
) из содержимого грыжи. Чаще
наблюдаются липомы грыжевою мешка. Лечение оперативное.
Инородные тела наблюдались в
содержимом грыжи: проточенные больными предметы, аскариды, камни мочевого
пузыря и др. Свободно лежащие в грыжевом мешке инородные тела могут
образовываться вследствие отшнурования жировых привесков толстой кишки,
участков сальника, фибрина. При инородных телах в грыже показано оперативное
лечение [12].
1.5 Паллиативные
мероприятия при грыжах и профилактика
Применение бандажа при
вправимых грыжах. Ношение бандажа не излечивает паховую грыжу, а только
препятствует выхождению внутренних органов в грыжевой мешок вследствие давления
на область грыжевых ворот, но известны случаи временного исчезновения грыжи на
тот или иной срок, в основном при косых грыжах.
Грыжевой бандаж (bracherpum).
Ношение бандажа показано тем больным, у которых риск операции превышает
сохранение жизни больному, при рецидивных или послеоперационных грыжах, когда
после осложненного нагноением послеоперационного периода. вторая операция еще
не показана из-за краткого срока, прошедшего после нагноения, а большое
выпячивание весьма обременяет больного, можно рекомендовать носить временный
бандаж. Бандажи неизбежны и при больших рецидивных послеоперационных грыжах,
копа состояние тканей, преклонный возраст больного, нарушение функций
сердечнососудистой системы и другие причины, делают операцию явно
противопоказанной.
Ношение бандажа в какой-то мере
предупреждает дальнейшее увеличение грыжевого выпячивания и ущемления и дает
возможное больному, в известной мере, продолжать свою трудовую деятельность.
Необходимо знакомство врачей с бандажом, так как мало рекомендовать его
применение, но надо уметь указать, как подогнать и скорректировать его
устройство, как надевать и носить.
Бандаж должен быть изготовлен и
подобран индивидуально для данного больного, чтобы анатомически правильно и
механически надежно удерживать грыжу почти во всех условиях значительного
повышения внутрибрюшного давления и при всех движениях. Бандаж должен быть
удобным при ношении, мало ощутим и не беспокоить, не смещаться при различных
положениях тела; он должен избавлять больного от болей и сохранять его
трудоспособность. Применение бандажа у детей очень затруднительно.
Противопоказано ношение бандажа
при невправимых паховых грыжах, наличие грыжи с фуникулоцеле и гидроцеле. При
грыжах с неопущением или с неполным опущением яичка бандаж тоже противопоказан.
Бандажи для паховых грыж бывают
односторонними и двусторонними. В разных странах изготовляются бандажи
несколько различных типов. При паховых грыжах применяют в основном бандажи,
усовершенствованные, с дугообразной, изогнутой стальной пружинящей пластинкой и
носящие название французских, более удобных и проще сконструированных.
В бандаже различают расширенную
часть - пел от, пружинную пластину - каркас, который обхватывает таз, ремень на
свободном конце пластины, пристегиваемый к штифту на пелоте, и вспомогательные
ремни. Пелот закрывает грыжевые ворота, паховый канал, наружное отверстие, он
может быть более плоским или выпуклым и по величине и форме должен
индивидуально соответствовать паховому промежутку, величине грыжи, возрасту
больного и выполняемой работе.
Пелот может быть различных
размеров и формы: прямоугольной, овальной или, в редких случаях,
подковообразной. Пелоты-подушки изготовляют из разных материалов: дерева,
воска, слоновой кости, резины, целлоидана и др.
Молодым больным рекомендуется
применение пелота несколько меньших размеров, пожилым - большего размера
треугольной формы, полным овальной формы. Пелоты подковообразной формы
назначают при грыжах с задержкой яичка в паховом канале, чтобы избежать
давление на яичко.
Пелоты могут быть подвижными и
неподвижными. Хотя подвижные пелоты более могут для подгонки, но неподвижные
более надежны, гак как они не теряют со временем достаточную силу давления.
Стальная пластинка должна быть легкой, плотно прилегать к тазу, достаточно
сдавливать паховую область, не давить на позвоночник, для чего в этих случаях
приделывают специальные подушечки или пружине придают несколько дугообразную
форму; стальная пружина должна иметь длину не менее 3/4 окружности таза.
Внутренняя часть бандажа должна быть обшита замшей, чтобы не вызывать
раздражения и хорошо прилегать к коже. Бандаж должен мало промокать от пота.
Из вспомогательных ремней для
лучшего удерживания пелота от смещения кверху чаще всего применяют бедренный,
который начинается от задней стенки бандажа, через промежность обхватывает
бедро и пристегивается к другому штифту на пелоте. Брюшной вспомогательный
ремень применяют гораздо реже; он обхватывает живот в виде пояса и соединен с
пружиной двумя дополнительными петлями, чтобы удержать пелот от смещения.
Плечевые ремни в виде помочей применяют еще реже, но в некоторых случаях они
необходимы, чтобы не давать бандажу смещаться книзу. У худых людей пелот
смещается больше к верху, поэтому ношение бедренного ремня становится необходимым;
у полных, бандаж редко смещается кверху, поэтому у них ремень часто излишен. К
ношению бандажа надо привыкнуть. Первая примерка бандажа не всегда приносит
больному полное удовлетворение, поэтому целесообразно будет посоветовать ему
постепенно ежедневно увеличивать время ношения бандажа. Обычно в течение 1-2
недель больной осваивает бандаж, привыкает к нему [11].
Надевать бандаж рекомендуется
на голое тело в лежачем положении после вправления грыжи, иначе он легко
смещается. На ночь его надо снимать, хотя возможны случаи настолько
значительного предрасположения к ущемлению при повышении внутрибрюшного
давления даже в лежачем положении больного, что приходится рекомендовать
оставление бандажа на ночь.
Ношение бандажа имеет
значительные отрицательные стороны, из которых основной является атрофия мышц
паховой области, что намного ухудшает результаты последующих вмешательств. Не
все больные переносят ношения бандажа, очень часто раздражается кожа, могут
наблюдаться дерматиты, воспаления регионарных лимфатических узлов паховой и
бедренной области и даже атрофия яичка. Нельзя считать, что бандаж гарантирует
от ущемления. Больной должен быть осведомлен о признаках ущемления и о
недопустимости вправления.
При ношении бандажа при паховых
грыжах наблюдается выпячивание кверху от бандажа, что указывает на
прогрессирующее увеличение грыжевых ворот и неполноценность бандажа, уже не
соответствующего своему назначению. Если бандаж надет правильно и пелот его
хорошо прилежит к грыжевому кольцу, выпячивание не появляется.
Бандажи при бедренных грыжах не
всегда удовлетворяют больного, так как трудно обеспечить достаточно плотное
прилегание пелота при движении в тазобедренных суставах. Кроме того, он
оказывает давление и на бедренные сосуды. Учитывая эти обстоятельства, а также
большую склонность бедренных грыж к ущемлению, следует настойчиво рекомендовать
раннюю операцию.
При ношении двухсторонних
бандажей при паховых грыжах необходимо следить, чтобы задняя предохранительная
подушечка располагалась в центре крестца.
При пупочных грыжах,
достигающих у женщин больших размеров, в случае противопоказаний к операции
следует носить бандаж без пелотов, надеваемые также в положении лежа на спине.
При грыжах белой линии, не достигающих больших размеров, показаний к ношению
бандажа нет. При паховых грыжах бандаж может назначаться лишь в исключительных
случаях, когда имеются противопоказания к хирургическому вмешательству. При
пупочных грыжах применение бандажа с пелотом пользы не приносит, давление же
пелота на пупочное кольцо приводит лишь к расширению его.
При послеоперационных грыжах
передней брюшной стенки до решения вопроса об операции показано ношение мягкого
бандажа без пелота. Бандаж должен надеваться в положении лежа на спине. При
больших выпячиваниях рекомендуется до наложения бандажа подкладывать под таз
подушечку.
При ношении бандажа надо
настоятельно рекомендовать лечение, устраняющее или уменьшающее запоры, кашель,
расстройство мочеиспускания; больной должен избегать очень сильных напряжений и
резких движений. Рекомендуется уход за кожей с частыми обтираниями, легким
массажем для улучшения кровоснабжения, присыпки тальком; при раздражениях кожи
- своевременное лечение. Как удобное гигиеническое мероприятие рекомендуется
ношение матерчатого чехла на пелоте, если это не вызывает более легкое смещение
его.
В редких случаях очень больших
и невправимых паховых грыж, кома ношение бандажа невозможно, приходиться
рекомендовать индивидуально приспособленные подвешивающие повязки - суспензории
[5].
Ношение бандажа после
грыжесечений надо считать неправильным и вредным как способствующее атрофии
мышц и рецидиву.
Существующие представления об
этиологии, патогенезе и лечении паховых грыж диктуют также необходимость
проведения определенных профилактических мероприятий:
) систематическое, правильное,
общее физическое воспитание с детства;
) проведение врачебного
обследования с целью выявления лиц со слабой брюшной стенкой, чтобы
своевременной рекомендацией целесообразного выбора профессии и трудоустройства
предупредить влияние непосильною труда и чрезмерного напряжения мышц брюшного
пресса;
) организация правильного
режима труда и механизации работ;
) диспансерное выявление и
наблюдение за больными, v которых появилась грыжа, и своевременное направление
на операцию, в том числе и лиц болee пожилого возраста, чтобы предупредить
дальнейшее увеличение грыжи и различные осложнения;
) изменение условий работы
людей более пожилого возраста после операций по поводу прямых, больших косых,
скользящих и рецидивных грыж, особенно если нет уверенности в надежности
оперативною воздействия, а также при сопутствующих хронических заболеваниях
легких, выраженной декомпенсации сердечно-сосудистой системы, заболеваниях
мочевыводящих путей и др.
Положительный опыт
профилактических мероприятий в школах, на фабриках, заводах, в колхозах,
районов и городов, показал их большое значение в повышении производительности
труда [8].
1.6 Оперативное
лечение грыж
Лечение всех грыж должно
проводиться оперативным путем, для достижения наилучшего эффекта. Операцию
можно не производить лишь по общим противопоказаниям. Предоперационная
подготовка заключаемся в назначении накануне операции гигиенической ванны,
бритья волос в области операционного поля, назначения клизмы. Перед операцией
больному необходимо опорожнить мочевой пузырь.
Операция по поводу грыж брюшной
стенки состоит из трех основных этапов: 1) послойное анатомичное рассечение
тканей в области грыжевого выпячивания с учетом хирургических отношений в
данной области; 2) выделение грыжевого мешка с атравматичным разделением оболочек,
покрывающих его, и высокая перевязка мешка у шейки; 3) пластическое закрытие
грыжевых ворот с возможным сохранением анаюмо-топографических отношений и
физиологических функций. Тщательное выполнение отдельных этапов определяет
ближайшие и отдаленные результаты операции. Отдельные этапы операции отличаются
друг от друга в зависимости от вида грыж, состояния тканей, размеров грыжевого
выпячивания [12].
.7 Средства и
методы физической реабилитации, применяемые у больных, оперированных по поводу
грыж
.7.1 Физиотерапия
Большое значение в
послеоперационном периоде имеет физиотерапия. В первые три дня после операции
для снижения болевых ощущении и предотвращения развития отека и гематомы,
назначают местную гипотермию на 20-30 мин. с перерывом на 1-2 часа, 5-6
процедур. Для активизации минерального обмена, повышение иммунобиологических
процессов при нормальном течении послеоперационного периода уже через 7-10
дней, после перенесенной операции, показано общее УФ-облучение по ускоренной
схеме в сочетании с электрофорезом. При развитии атонического пареза кишечника
проводят электростимуляцию мышц кишечника или воздействуют на область чревного
сплетения импульсными токами, ультразвуком, микроволнами. Задержка
мочеиспускания является показанием для назначения высокочастотной терапии
(индуктотермии), УВЧ-терапии, микроволн, УФ-облучений и аппликаций парафина на
область мочевого пузыря. Охарактеризуем основные физиотерапевтические меры [7].
1.7.2 Синусоидные
модулированные токи
Лечение синусоидальными
модулированными токами - метод импульсной электротерапии, основанный на
применении переменного синусоидального тока частотой 5000 Гц, модулированного
синусоидальными колебаниями низкой частоты (в пределах 10-150 Гц). В отличие от
токов низкой частоты, оказывающих выраженное возбуждающее действие на
нервно-мышечную систему. Ток высокой частоты (порядка 5000 Гц) не встречает
большого сопротивления со стороны кожи, глубоко проникает в ткани, не вызывает
заметного раздражения кожных рецепторов. Он хорошо переносится больными,
оказывает возбуждающее действие на глубоко расположенные ткани. В результате
усиленного оттока продуктов обмена из патологического очага, уменьшается
отечность - одна из причин вызывающих боль. Прекращение боли способствует
уменьшению спазма кровеносных сосудов, они расширяются, улучшается питание
тканей.
Действуя синхронно с
нормальными собственными колебаниями биотоков организма, возникающими в
процессе деятельности головного мозга, нервов и мышц (от 10 до 150 Гц), и
усиливая их действие синусоидальными модулированными токами, мы тем самым
восстанавливаем нормальную функцию ткани и органа. Для уменьшения явлений
адаптации, расширения диапазона тканей, вовлекаемых в процесс возбуждения, и
повышения эффективности лечения прибегают к чередованию двух различных
модулированных частот. При этом одна из них остается неизменной - 1-50 Гц, а
вторая регулируется в пределах 10-50 Гц с раздельной регулировкой их
длительности в пределах 1-5 сек. Применяется также чередование модулированных
колебаний с паузами, а также модулированных и смодулированных колебаний.
Выраженный обезболивающий
эффект, улучшение функционального состояния центральных и периферических
отделов нервной системы, улучшение периферического кровообращения и трофики
тканей при отсутствии раздражения диод-электродами определяют основные
показания к применению синусоидных модулированных токов. Способность токов
оказывать двигательное возбуждение позволяет применять их для электростимуляции
поперечно-полосатых мышц, в том числе для стимуляции дыхания, функции
желудочно-кишечного тракта, перистальтики мочеточников. В связи с отсутствием
раздражения и неприятных ощущений этот метод широко применяется у детей.
Противопоказания:
злокачественные новообразования, активный туберкулез, тромбофлебит в области
воздействия, нарушение функции свертывающей системы крови, свежие кровоизлияния
в полости и ткани, разрывы мышц и связок, переломы костей с нефиксированными
костными отломками [3].
1.7.3 Импульсное
электрическое поле УВЧ
В целях возможно полного
исключения теплового действия электрического поля УВЧ и сохранения его
осцилляторного эффекта (прямого действия колебаний), усиления тормозных
процессов в центральной нервной системе, уменьшение сосудистой проницаемости,
повышение тканевого дыхания и обмена веществ и снижения артериального давления
предложено воздействие электрическим полем УВЧ в импульсном режиме. В основе
метода лежит применение отдельных кратковременных мощных импульсов
электрического поля УВЧ. Установлено, что один и тот же фактор при непрерывном
и прерывистом, то есть импульсном, воздействии на организм вызывает различные
ответные реакции. При импульсном воздействии за счет уменьшения времени
действия физического фактора можно значительно увеличить интенсивность
воздействия и глубину проникновения в организм электрического поля без
повреждения поверхностных тканей.
Импульсное электрическое поле
УВЗ, как и непрерывное поле УВЧ, подводится к больному с помощью вынесенных
электродов. Больной во время сеансов не испытывает никаких ощущений.
Продолжительность сеанса -5-10-15 мин, ежедневно или через день. Курс лечения
составляет 10-15 процедур. Не рекомендуется проводить лечение через влажную
повязку Наличие в тканях области воздействия (вблизи крупных сосудов и нервов)
металлического тела размером более 2x2 см является противопоказаниям для
применения импульсивного УВЧ-поля [3].
1.7. 4
Ультразвуковая терапия
Ультразвуковая терапия - метод
лечения механическими колебаниями упругой среды с частотой от 400 до 2500 кГц,
лежащей выше предела слышимости уха человека (выше 20кГц). Ультразвук получают
с помощью аппаратов, состоящих из генератора переменного электромагнитного поля
высокой частоты и ультразвукового излучателя - вибратора. В алюминиевом корпусе
вибратора расположена пластинка кристалла (кварц, титанат бария и др.),
обладающего пьезоэлектрическим свойством, то ecть способностью превращать
поступающие от генератора высокочастотные электрические колебания в
высокочастотные механические, передаваемые с той же частотой. Колебания через
кожу передаются тканями в форме микромассажа Скорость прохождения ультразвука
через ткани равна в среднем 1500 м/сек, а величина переменного давления в них -
около 3 атм. Глубина проникновения ультразвука обратно пропорциональна частоте
колебаний. В результате трения между движущимися с большой скоростью частицами
растворителя и белковыми молекулами образуется эндогенное тепло, более
выраженной в разнородных тканях. В основе лечебного эффекта ультразвука лежит
механическое, тепловое, физико - биохимическое действие [7].
1.7.5 Физиотерапия
в предоперационный период
Лечебная физическая культура
применяется при оперативном лечении паховых и бедренных грыж, пупочных грыж и
грыж белой линии живота, расхождений прямых мышц живота, грыж живота других
локализаций (боковых, поясничных, седалищных, промежностных, запирательного
канала), послеоперационных и рубцовых (посттравматических) грыж живота.
В предоперационный период цель
занятий лечебной физической культурой - систематическое тонизирующее
воздействие на организм больного.
В предоперационный период при
небольших и среднего размера грыжах живота наряду с использованием
общетонизирующего влияния занятий физическими упражнениями, особое внимание
должно обращаться на укрепление мышц брюшного пресса, а у женщин - и мышц
тазового дна. Наиболее важно это воздействие у больных с расхождением прямых
мышц живота, с грыжами белой линии и пупочными грыжами, послеоперационными и
рубцовыми грыжами. Улучшение васкуляризации, иннервации, повышение тонуса силы
мышц перед операцией, под влиянием лечебной гимнастики, может оказать
существенное влияние на успешность вмешательствах [1].
Одной из причин ранних
рецидивов грыж является многократное значительное повышение внутрибрюшного
давления в первые щи послеоперационного периоде при кашле, возникающем в связи
с осложнениями со стороны дыхательных путей. Очень существенно поэтому в
предоперационном периоде обучить произвольному управлению дыханием и умению
откашливаться без значительного напряжения мышц брюшного пресса.
У больных с грыжами нередко
наблюдается сниженная моторика кишечника, сопровождающаяся копростазами и
запорами со значительным повышением внутрибрюшного давления при актах
дефекации. Нормализация моторики кишечника и борьба с запорами - одна из
существенных задач лечебного применения физических упражнений в
предоперационный период. Учитывая часто наблюдаемые задержки мочеиспускания
после грыжесечений, особенно по поводу паховых и бедренных грыж, большое
значение имеет обучение больных произвольной смене статических напряжений и
последующих расслаблений мышц живота. Целесообразно в предоперационном периоде
обучать больных мочиться в положении лежа.
После грыжесечений необходимо
щадить ткани в области закрытого дефекта в брюшной стенке от повышений
внутрибрюшного давления и натяжений. Соответственно, в предоперационном периоде
приобретает особое значение обучение больных технике щадящих брюшную стенку
поворотов на бок, перехода в положении сидя и вставания. Подбор упражнений
должен производиться с учетом того, на какой бок будет осуществляться поворот в
послеоперационном периоде [2].
Для невправимых грыж и грыж
большого размера вопрос о назначении лечебной физической культуры и методике ее
проведения решается в каждом отдельном случае применительно к клиническим
данным
Особое внимание обращается на
профилактику осложнении со стороны дыхательных путей, используя упражнения,
щадящие брюшную стенку (особенно при посттравматических и рецидивирующих грыжах
различных локализаций).
Средства физической терапии
должны быть направлены на улучшение кровообращения и трофики тканей брюшной
стенки, повышение тонуса и эластичности фиброзно-мышечного аппарата живота,
укрепление прямых. косых и поперечных мышц живота и их фасций, особенно в
области грыжевого канала. Этого достигают с помощью комплексных реабилитационных
мероприятий: полноценное белковое питание (животные белки); для восполнения
дефицита кальция - ежедневно сыр и творог; прием в достаточном количестве
овощей и фруктов, содержащих необходимые минеральные вещества; для профилактики
запоров следует употреблять салаты с нерафинированным постным маслом (3-4
ложки); лучше овсяная каша с отрубями (30-40 г в сутки); физиотерапия и
гидротерапия, электростимуляция, различные средства и формы ЛФК [4].
В предоперационный период
ведущее значение имеют ЛГ и массаж мышц живота. Перед проведением физических
нагрузок грыжевое содержимое должно быть вправлено в брюшную полость. Для этого
больному, лежащему на спине, предлагают приподнять ноги и таз и легко
надавливать рукой на область грыжи, медленно сводя и разводя ноги. С целью
более легкого вправления грыжи, перед занятием физическими упражнениями
больном) назначают слабительные или клизму, рекомендуют избегать кашля, смеха,
напряжения мышц живота.
Начинают физическую тренировку
с массажа живота; поглаживания, растирания, надавливания, особое внимание
уделяют нижней части живота и месту выхода грыжи. Все массажные движения
следует делать по направлению грыжевого канала и места выхода грыжи. Необходимо
несколько раз в день выполнять кругообразные растирания и разминания места
выхода грыжи и грыжевого канала продолжительностью 2-5 мин.[6]
Среди упражнений ЛГ следует
отдавать предпочтение упражнениям изометрической направленности, в исходном
положении больною лежа на спине (приподнимания туловища в положении сидя с
фиксированными ногами; приподнимание и удерживание ног в течении 15-30 с;
отведение ног в стороны и их приведение при сопротивлении рукой больного или
методиста; притягивая ноги к туловищу, сначала попеременно, затем обе, методист
в это время оказывает противодействие движению; скрещенные движения ног и
«велосипед» в течение 15-30 с несколько раз в день; упражнениями для туловища
из исходного положения сидя или полусидя.
Хороший лечебный и укрепляющий
эффект для мышц брюшного пресса достигается при применении гидропроцедур по
Кнейппу полное ежедневное обтирание и 4-5 компрессов на живот (через 2-3 ч) при
температуре воды 22-25°С (индифферентная температура); возбуждающее обливание
водой (20-22°С) с последующим растиранием; обливание мышц живота и области
грыжи струей воды под давлением и последующим растиранием жестким полотенцем;
ванны с подводным массажем 1-2 раза в день, температура воды 27-30°С,
длительность 5-10 мин.; ношение бандажа, под него - компресс из экстракта
дубовой коры [8].
1.7.6 Физиотерапия
в послеоперационный период
Существенным является
использование в послеоперационном периоде упражнений, активизирующих
перистальтику кишечника для предупреждения запоров и связанных с ними
значительных повышений внутрибрюшного давления при актах дефекации.
После операции паховых и
бедренных грыж часто происходит задержка мочеиспускания. Косвенное влияние на
нормализацию мочеиспускания может оказать продолжающееся применение
использованных в дооперационном периоде упражнений в смене статических
напряжений и последующих расслаблений мышц живота, а также упражнений,
активизирующих перистальтику кишечника.
Переход в положение сидя,
вставание и ходьба, должны осуществляться при наличии плотно наложенной
поддерживающей повязки (типа пояса из эластической ткани). Сроки перехода в
положение сидя, вставания и ходьбы, а также длительность ношения поддерживающих
повязок определяются индивидуально по клиническим показаниям. Особенно
существенны эти требования после повторных вмешательств по поводу
посттравматических и послеоперационных грыж брюшной стенки и закрытия дефекта
различными синтетическими материалами.
Выполнения этого требования не
исключает применение во всех случаях большого числа упражнений для мышц
брюшного пресса в И.п. лежа на спине. При этом следует учитывать, что после
операции по поводу больших грыж белой линии живота, все упражнения, связанные с
напряжением косых мышц, даются сначала (до 2 недель) только с одновременным
напряжением прямых мышц живота [2].
Это требование обусловлено тем,
что косые мышцы вплетаются в апоневроз прямой мышцы и при расслаблении
последней напряжение косых мышц увеличивает диастаз.
При грыжах на боковых стенках
брюшной полости не всегда удается заместить дефект мышцами, и он закрывается
апоневрозом или аллопластическим материалом. В занятиях лечебной гимнастикой у
таких больных в первые дни после операции следует упражнения для мышц брюшного
пресса включить с особой осторожностью. Одновременно с максимальной
постепенностью увеличивается нагрузка в упражнениях, вызывающих растягивание тканей
в области наложения швов. В частности, должна с большой постепенностью
возрастать амплитуда движений в тазобедренном суставе на стороне вмешательства,
особенно по поводу паховых и бедренных грыж. При вставании не следует сразу
требовать от больного сохранения хорошей выпрямленной осанки, поскольку при
этом происходит значительное натяжение подтянутой при операции брюшной стенки
[1].
После операций при
промежностных, седалищных грыжах и грыжах запирательного канала, положение сидя
исключается на срок не менее 10-12 дней, поскольку при нем значительная часть
нагрузки от возрастающего при этом внутрибрюшного давления падает на
промежность. Вставание разрешается раньше сидения. Его рекомендуется
осуществлять из положения стоя на коленях с опорой руками о спинку кровати.
Если, при операциях по поводу
рецидивирующих, послеоперационных и травматических грыж произведено
пластическое замещение дефектов брюшной стенки, физические упражнения
способствуют приспособлению структур перемещенных на место дефекта тканей к
новым функциональным требованиям.
При частичном замещении
дефектов брюшной стенки различными протезами (лавсановыми, капроновыми и т. д.)
применение физических упражнений может стимулировать их прорастание и
постепенное замещение соединительной тканью.
При значительном натяжении кожи
на месте дефекта непосредственно прилегающая к рубцу часть кожи подвергается
под влиянием функциональных воздействий после операции регенерационной
гипертрофии. Очень существенно при этом воздействие упражнений, вызывающих растягивание
и перемещение этого участка брюшной стенки.
Широко применяются также
упражнения, способствующие нормализации моторики кишечника и дыхательной
функции, упражнения, нормализующего осанку больного, на фоне возрастающих по
нагрузке общетонизирующих упражнений.
При грыжесечении физическая
реабилитация должна носить опережающий характер. При отсутствии осложнений
ранний послеоперационный период длится 1-2 дня. Основные задачи этого периода:
профилактика тромбоэмболических осложнений (физические упражнения в исходном
положении лежа на спине для всех суставов нижних верхних конечностей,
отсасывающий массаж ног, электростимуляция, если есть возможность -
пневмокомпрессия); предупреждение гипостатических пневмоний (статистические,
динамические и специальные дыхательные упражнения). Нормализация функций
кишечника, снижения давления в нижнем отделе брюшной полости, уменьшение
времени «газового периода». Для этого используют исходное положение лежа на
спине с несколько приподнятым ножным концом кровати. В таком положении
выполняют П-образный массаж по ходу толстого кишечника, обходя область
операционной раны (поглаживания, растирание), физические упражнения для таза и
суставов нижних конечностей. Все упражнения ЛГ выполняют в медленном темпе без
напряжения и усилия (3-4 раза в день, 10-15 мин). Исключают изометрические и
силовые нагрузки для мышц брюшного пресса.
При благоприятном течении
послеоперационного периода и отсутствии каких
либо заболеваний на 2-й день больного поворачивают на бок, придерживая область
раны рукой, и делают массаж боковых поверхности спины. Несколько раз в день
больной приподнимает таз (самостоятельно или с помощью методиста). К концу 2-го
дня пациента переводят в вертикальное положение, минуя положение сидя. Методист
или сам больной в это время поддерживают область операционной раны рукой. В
положении стоя пациент вначале находится 30-40 с (во избежание статической
реакции). Затем время в положении стоя постепенно увеличивается до 3-5 мин и
включается ходьба по палате, коридору и лестнице. В течении 6-8 дней исключают
или ограничивают пребывание в положении сидя.
В послеоперационный период (3-8
день) постепенно увеличивают амплитуду, интенсивность и длительность физических
нагрузок для верхних и нижних конечностей в исходном положении лежа и стоя в
сочетании со статическими и динамическими дыхательными упражнениями. Включают
гимнастические упражнения для туловища. Физические упражнения для туловища
следует выполнять с ограниченной амплитудой. Дистанцию ходьбы постепенно
увеличивают до 3-5 км в день (по 1-1,5 км через каждые 4-5ч). Во время ходьбы
больному необходимо максимально выпрямиться и постоянно следить за осанкой.
В поздней и отдаленной фазах
послеоперационного периода наибольшее внимание уделяется упражнениям,
способствующим формированию хороших плотных рубцов на месте пластического
закрытия дефекта брюшной стенки и восстановлению дееспособности мышц брюшного
пресса. В этих целях наиболее безопасно применение упражнений в И.п. лежа на
спине, исключающих сочетанное воздействие на брюшную стенку повышения
внутрибрюшного давления и веса органов брюшной полости Постепенно включаются
упражнения, вызывающие умеренное растягивание брюшном стенки типа прогибания
туловища в положении лежа, небольших по амплитуде движений туловища назад в
положении сидя и стоя, возрастающих по амплитуде отведений прямой ноги назад в
положении лежа на боку и в положении стоя и т.п.
Полноценное и достаточно
длительное лечебное применение физических упражнений в отдаленной фазе
послеоперационного периода способствует предотвращению рецидивов.
В каждом и отдельном случае
методика подбирается с учетом локализации грыжи, технике операции, особенностей
послеоперационного течения, возраста, профессии, физического развития и
состояния здоровья, спортивного анамнеза и других показателей.[8]
1.7.7 Особенности
физической реабилитации в зависимости от характера и локализации грыж
При невправимых грыжах и грыжах
большого размера вопрос о назначении лечебной физической культуры и методике ее
проведения решается в каждом отдельном случае в соответствии с клиническими
данными Назначаемые некоторым больным бандажи или корсеты при занятиях ЛГ
снимаются лишь при выполнении упражнений в положении лежа.
В послеоперационный период
необходимо ранее применение упражнений, активизирующих перистальтику кишечника,
для предупреждения запоров и связанных с ними значительных повышений
внутрибрюшного давления при актах дефекации. При задержке мочеиспускания
благоприятное влияние может оказать смена статических напряжений и расслаблений
мышц живота.
Переход в положение сидя,
вставание и к ходьбе у больных с грыжами передней брюшной стенки должны
осуществляться при плотно поддерживающей повязке (типа пояса из эластичной
ткани). Больным, оперированным по поводу паховой грыжи, надевают суспензорий и
аи накладывают заменяющую его повязку. Сроки перехода в положение сидя, к
вставанию и ходьбе, а также длительность ношения поддерживающих повязок
определяются индивидуально по клиническим показаниям. Особенно существенны эти
требования после повторных вмешательств по поводу рецидивных посттравматических
и послеоперационных грыж брюшной стенки, а также при использовании для закрытия
грыжевых ворот различных синтетических материалов. Сказанное не исключает
применение значительного числа упражнений для мышц брюшного пресса в исходном
положении лежа на спине.
После операции по поводу
больших грыж белой линии живота все упражнения, связанные с напряжением косых
мышц, даются сначала (до 2 недель) только с одновременным напряжением прямых
мышц живота.
Например:
. И.п. - лежа на спине,
приподняв голову и плечи и напрягая прямые мышцы живота, потянуться правой
рукой влево, затем левой рукой вправо; вернуться в и.п.
. И.п. - то же, приподняв
голову и напрягая прямые мышцы живота. Движение правой ноги вверх-влево с
небольшим поворотом таза влево; вернуться в и.п.; то же левой ногой вправо;
вернуться в и.п.
Это требование обусловлено тем,
что косые мышцы живота вплетаются в апоневроз прямой мышцы. При расслаблении
последней напряжение косых мышц увеличивает диастаз.
При грыжах боковых стенок
брюшной полости не удается в большинстве случаев заметить дефект мышц и он
закрывается апоневрозом. Иногда производят свободную пластику, в том числе с
использованием аллопластических материалов. В занятия ЛГ после операции следует
включать с особой осторожностью упражнения для мышц брюшного пресса. Очень
постепенно увеличивают нагрузку в упражнениях, вызывающих растягивание тканей в
области наложенных швов. В частности, постепенно должна возрастать амплитуда
движений в тазобедренном суставе на стороне вмешательств.
При вставании после любого
грыжесечения не следует сразу требовать от больного сохранения хорошей
выпрямленной осанки, поскольку при этом происходит значительное натяжение
подтянутой при операции брюшной стенки.
После операций при
промежностных, седалищных грыжах и грыжах запирательного канала, следует
пользоваться методикой, применяемой после гинекологических операций,
восстанавливающих тазовое дно. Положение сидя исключается не менее чем на 10-12
дней, поскольку при нем значительная часть нагрузки от возрастающего при этом
внутрибрюшного давления падает на промежность. Переход в положении стоя, минуя
положение сидя, разрешается раньше на 3-5 дней. Осуществляют его из положения
стоя на коленях с опорой руками о спинку кровати.
В поздней и отдаленной фазах
послеоперационного периода наибольшее внимание уделяется упражнениям,
способствующим формированию эластичных и плотных рубцов на месте пластического
закрытия дефекта брюшной стенки и восстановлению дееспособности мышц брюшного пресса.
В этих целях наиболее целесообразно применение исходных положений лежа на
спине. Постепенно включаются упражнения, вызывающие умеренное растягивание
брюшной стенки, типа прогибания туловища в положении лежа на спине, небольшие
по амплитуде движения туловища назад в положении сидя и стоя, возрастающие по
амплитуде отведения прямой ноги назад в положении лежа на боку и в положении
стоя. Когда при операции происходит значительное натяжение кожи в
послеоперационный период, желательна стимуляция процессов ее регенерационной
гипертрофии. Этому способствуют упражнения, вызывающее осторожное растягивание
и перемещение брюшной стенки в области оперативного вмешательства.
При пластическом замещении
дефекта брюшной стенки применение физических упражнений способствует
ускоренному и более полноценному приспособлению перемещенных тканей к новым
функциональным требованиям. При замещении таких дефектов аллопластическими
материалами (лавсан, капрон и др.) физические упражнения могут стимулировать
постепенное прорастание их соединительной тканью. В поздней и отдаленной фазах
занятия ЛГ способствуют нормализации моторики кишечника, дыхательной функции и
восстановлению осанки.
Полноценное и достаточно
длительное лечебное применение физических упражнений в отдаленной фазе послеоперационного
периода после грыж способствует предотвращению рецидивов. Методику подбирают с
учетом локализации грыж, техники операции, особенностей послеоперационного
течения, возраста, профессии, физической подготовленности, общего состояния и
спортивного анамнеза оперированного [8].
После операции по поводу
большой грыжи белой линии живота все упражнения, связанные с сокращением косых
мышц, следует в течение первых 2-3 недель с одновременным напряжением прямой
мышцы живота, поскольку при расслабленной прямой мышце сокращение косых мышц,
вплетающихся в ее фасцию, способствует увеличению диастаза.
В качестве примера таких
упражнений, выполняемых в исходном положении лежа на спине, можно привести
следующие:
. Приподняв голову и плечи
(напрягая прямые мышцы живога), по1яну1ься правой рукой влево. Тоже левой рукой
вправо.
. Приподняв голову (напрягая
прямые мышцы живота), правую ногe влево (с небольшим поворотом таза). То же
левой ногой.
После операций по поводу
паховой или бедренной грыжи упражнения, вызывающие растягивание тканей в
области оперативного вмешательства, следует выполнять очень осторожно,
постепенно увеличивая амплитуду движений в тазобедренном суставе на стороне
операции.
Постгоспитальный период
характерен для всех больных, оперированных на органах брюшной полости. В этот
период происходит активный процесс формирования подвижного послеоперационного
рубца, полное восстановление нарушенного тонуса мышц брюшного пресса, моторной
и эвакуаторной функции кишечника, восстанавливаются правильная походка и
осанка. Поэтому кинезитерапия в указанный период должна состоять из
гимнастических упражнений, способствующих формированию подвижного
послеоперационного рубца, скорейшему восстановлению тонуса мышц брюшного пресса
и эластичности фиброзных структур скелетных мышц, улучшению
моторно-эвакуаторной функции кишечника, формированию правильной осанки за счет
укрепления мышц спины, подготовки к повседневным физическим нагрузкам и
предстоящей трудовой деятельности. Для этого постепенно увеличивают объем и
интенсивность физических нагрузок для всех мышечных групп. Предпочтение отдают
разным мышечным нагрузкам, выполняемым в исходном положении лежа, сидя, стоя.
Используют упражнения с предметами (гантели, эспандеры, гимнастические палки) и
на снарядах (скамейка, гимнастическая стенка). В течение года исключаются висы.
Подтягивание, отжимание, подъем тяжестей перед собой и ношение тяжелых
предметов, т.е. физические упражнения, способствующие разному повышению
внутрибрюшного давления. В крайних случаях эти нагрузки следует выполнять на
выдохе и с фиксацией области операционной раны, где бы она не находилась,
бандажом, поясом штангиста или обычной плотной тканью. Невыполнение указанных
рекомендаций может привести к рецидиву грыжи или развитию абдоминальных грыж.
Наряду с гимнастическими в этот период
широко используют циклические физические упражнения: разные виды ходьбы,
плавание, бег трусцой по мягкому грунту, терренкур, плавание, езду на
велосипеде. Дистанцию динамических физических нагрузок в течении года
увеличивают постепенно (от 3 до 10 км в день), продолжительностью 30-60 мин по
2-3 раза в день 3-5 занятий в неделю.
Реакцию организма на
выполняемую мышечную работу контролируют по общему состоянию и величине ЧСС,
которая сразу составляет 65% максимальной возрастной, а к концу первого года
после операции 75-85% максимальной возрастной, но не более.
В отдаленный послеоперационный
период особое внимание необходимо уделять упражнениям для укрепления мышц
живота и туловища, способствующим восстановлению их дееспособности и
формированию подвижных послеоперационных рубцов. Длительное применение
физических упражнений в отдаленной фазе способствует предотвращению рецидивов.
Упражнения в воде - важная
часть программы кинезитерапии. Эти упражнения дают прекрасное расслабление и дополнительные
возможности укрепления мышц живота. Упражнения в воде назначают больным с того
момента, когда они без увеличения боли могут перейти в положение сидя. Кроме
вихревого массажа применяются расслабляющие упражнения в бассейне. Позиция
отдыха в воде обеспечивает полное расслабление и растяжение мышц спины при
почти полной разгрузке. Укладка надувных резиновых колец под голову и под
согнутые в тазобедренных и коленных суставах ноги образует позицию,
напоминающую кресельное вытяжение. Время пребывания в позиции отдыха в воде
15-20 мин, температура воды 36°С. По мере увеличения двигательной возможности
больного новые упражнения в воде, увеличивающие силу мышц живота.
Примеры упражнений в воде:
. И.п. - лежа на спине, ноги
согнуты в тазобедренных составах, стабилизированных между жердями. Быстрое
подтягивание туловища к коленям.
. И.п. - лежа на спине, ноги
согнуты в тазобедренных и коленных cуставах. Боковые наклоны туловища.
. И.п. - лежа на спине, руки на
бортике бассейна, ноги согнуты в тазобедренных и коленных суставах, между
коленями зажата плавательная доска. Перенос коленей влево и вправо (доска
создает дополнительное сопротивление для косых мышц живота). Площадь доски и
скорость выполнения движения определяют величину сопротивления.
. И.п. - лежа на спине между
жердями. Подтягивание коленей к грудной клетке. Во время этого упражнения
проделывается вихревой массаж мышц спины.
Примерный комплекс лечебной
гимнастики в послеоперационный период
. И.п. - лежа на спине, ноги
согнуты, стопы расставлены на расстояние чуть шире плеч. После глубокого вдоха
на выдохе поочередно наклонять колени внутрь, доставая матрац. 15-20 раз.
. И.п. - то же, стопы вместе.
После глубокого вдоха наклонить колени то в одну, то в другую сторону. 15-20
раз.
. И.п. - то же, ног согнуты,
слегка расставлены, руки согнуты в локтевых суставах. Опираясь на стопы, плечи
и локти, после вдоха на выдохе приподнимать и опускать таз.
. И.п. - то же. Мешочек с
песком на животе (то в верхней, то в нижней части живота). На выходе поднять
его как можно выше, на вдохе - опустить. 5. И.п. - то же. После глубокого вдоха
на выдохе - попеременное поднимание прямой ноги с круговыми вращениями в
тазобедренном суставе то в одну, то в другую сторону.
. И.п. - лежа на левом, затем
на правом боку, ноги согнуты в коленных и тазобедренных суставах. На выходе
отвести ногу назад, постепенно увеличивая амплитуду отведения ноги и уменьшая
угол сгибания.
. И.п. - руки вдоль туловища.
Перекрестное движение прямых ног (правая над левой, левая над правой).
. И.п. - лежа на спине, ноги
максимально вытянуты и максимально разведены в стороны, стопы помещены в петли
из эластичных бинтов, закрепленных за спинку кровати. Сведение ног с
сопротивлением; то же - в обратную сторону при сведенных ногах, разводить их с
сопротивлением.
. И.п. - то же. Между
внутренними сводами стопы медицинбол массой от 2-3 до 5 кг. После глубокого
вдоха на выдохе поднять мяч до yгла 15-20°.
. И.п. - стоя. После глубокого
вдоха на выдохе поднять ногу, согнуть
в коленном и тазобедренном суставе и подтянуть к брюшной и грудной стенке.
. И.п. - то же. Полное
разгибание туловища назад с последующим возвращением в И.п.
. И п. - стоя, руки вдоль
туловища, ноги вместе. После глубокого вдоха попеременные наклоны туловища
вправо и влево с поднятием вверх руки (противоположной наклону туловище)
. И.п. - стоя, ноги расставлены
чуть шире плеч. После глубокого вдоха наклоны туловища вперед, доставая
поочередно носок правой и левой ноги. Наклон вперед, доставая кистями рук пола.
. И.п. - стоя, держась за
спинку стула. После глубокою вдоха на выдохе попеременное отведение ног в
сторону и назад.
. И.п. - то же. После глубокого
вдоха на выходе попеременное вращение ног в тазобедренном суставе (колено чуть
согнуто) вправо и влево.
. И.п. - стоя, ногу на ширине
плеч, руки на поясе. Поворот туловище вправо и влево.
. И.п. - стоя. Ходьба, на 2-3
шага - вдох, 4-5 шагов; ходьба с поворотом туловища с одновременным махом обеих
рук влево, то же - вправо.
Примерное занятие лечебной
гимнастикой на 2-день после грыжесечения
Упражнения 1-8 выполняют из
и.п. лежа на спине, руки вдоль 1уловища.
. Кисти сжать, согнуть руки к
плечам; вернуться в И.п. 8-10 раз.
. Поднимание поочередно прямых
рук вверх - вдох; вериться в и.п. выдох 5-6 раз.
. Попеременное сгибание и
разгибание в голеностопных суставах. 16-20 раз.
. Поднимание одновременно обеих
рук - вдох. 4-5 раз.
. Руки согнуть к плечам,
отвести локти в стороны - вдох; привести - выдох. 5-6 раз.
. Согнуть ногу (не
оперированной стороны), скользя стопой по постели, вернуться в И.п. 4-5 раз.
. Круговые движения в
голеностопных суставах, меняя направление движения. По 10 движений в каждую
сторону.
. Согнуть поочередно обе ноги,
скользя по постели стопами (ногу с оперированной стороны сгибать с помощью
методиста); опираясь на стопы, руки плечи и голову, приподнять таз - вдох;
опустить - выдох. 3-4 раза.
. И.п. - ноги согнуты. Поворот
на бок (оперированной стороны).
. И.п. - лежа на боку. Согнуть
в локте рук, расположенную сверху, отвести ее - вдох, опустить - выдох. 6-7
раз. После выполнения упражнения oстаться лежать на боку.
Упражнения включаемые на 4-5
день после грыжесечения
И.п. - лежа на спине или
на боку; руки вдоль туловища
. Поднимание одновременно обеих
рук - вдох; вернуться в И.п. - выдох. 5-6 раз.
. Одновременное сгибание и
разгибание ног в коленных и тазобедренных суставах, скользя стопами по постели.
5-6 раз.
. Диафрагмальное дыхание. 4-5
раз.
. Отведение прямой ноги в
сторону поочередно, пятки скользят по постели (амплитуда движений ноги на
стороне операции небольшая - в пределах; не вызывающих болевого синдрома).
. Кисти сжаты в кулак, руки
согнуты в локтевых суставах; поочередное выпрямление рук вперед (имитация
ударов бокса). Дыхание свободное. 12-16 раз.
. Приподнять голову от подушки
и руки от постели, потянуться вперед, слегка напрягая мышцы живота - выдох;
вернуться в И.п. - вдох. 6-8 раз
. И.п. - руки в стороны.
Потянуться правой рукой к левой и коснуться ее ладони - выдох; вернуться в И.п.
- вдох, то же левой рукой к правой ладони - выдох; вернуться в И.п. вдох. 5-6
раз каждой рукой.
. Согнув поочередно ноги,
повернуться на бок (оперированной стороны).
. Лежа на боку, положить руку
на живот. Диафрагмальное дыхание, 5-6 раз.
. Лежа на боку отвести прямую
руку вверх - вдох, вернуться в И.п. - выдох. 5-6 раз.
Примеры упражнений в исходном
положении лежа на спине
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, голени опираются о верхнюю часть
гимнастической скамейки, руки расположены вдоль туловища. Отрывание головы и
плеч от гимнастического стола. Благодаря опоре голеней о гимнастическую
скамейку, выпрямляется поясничный лордоз, в связи с чем обеспечивается
расслабляющее положение для нижнего отдела позвоночника и снимается давление на
корешки спинного мозга и седалищный нерв. Такое укладывание больного
обеспечивает удобную и безопасную позицию для упражнений мышц брюшной стенки.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, голени опираются о скамью, между стопами
зажат тяжелый мяч. Перенесение мяча вправо и влево.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, голени опираются о скамью, между стопами
зажат тяжелый мяч. Подтягивание коленей к подбородку с отрывом головы от стола
. И.п. ноги согнуты в
тазобедренных и коленных суставах, голени опираются о скамью, руки расположены
вдоль туловища, в кистях зажаты гантели. Стабилизация голеней, противодействие
приложено к передней стенки живота. Переход из положения лежа в положение сидя.
Гантели в руках облегчают безопасное начало движения (ноги, выдвинутые вперед
вместе с гантелями, ведут за собой туловище). Давление на брюшной пресс
дополнительно мобилизует мышцы передней стенки живота к работе.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах стопы о стоп. давления на переднюю стенку
живота. Приподнимание бедер. Это упражнение укрепляет мышцы-разгибатели
тазобедренного сустава. Противодействие, прилагаемое к передней стенки живота,
вовлекает в работу мышцы брюшного пресса и допускает при этом увеличение
лордоза в поясничном отделе.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, стопы опираются о стол, противодействие на
боковую поверхность колен, руки подняты вверх, в кистях зажаты гантели.
Попеременное передвижение с противодействием коленей - вправо, рук с гантелями
- влево.
. И.п. - ноги согнуты в
коленных суставах, бедра подняты, противодействие прикладывается к передней
стенке живота. Попеременное подтягивание коленей к подбородку. Приподнимание
бедер. 6-8 раз.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, противодействие прикладывается к правому
бедру и левому плеч}- (и наоборот), голова поднята. Подтягивание по диагонали
плеча к колену с противодействием.
. И.п. - лежа на спине на
наклонно установленном столе, в руках эспандеры, прикрепленные к арматуре.
Переход в положение сидя с самовспоможением.
. И.п. - лежа на спине на
наклонном столе, ноги согнуты в тазобедренных и коленных суставах, голова за
пределами стола, противодействие прикладывается ко лбу. Изометрическое
напряжение мышц живота, управляемое сверху; 20 с - напряжение, 30 с - отдых.
8-10 раз. Во время упражнения необходимо обращать внимание на правильность
ритма дыхания (не задерживать выдох). Во время 30-секундного отдыха голова
должна лежать на столе и поддерживаться рукой методиста.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, руки отведены в стороны наискосок, в кистях
зажаты гантели, стабилизация стоп, туловище поднято под углом 30-40°. Удержание
туловища в и.п. в течение 20 с, отдых 20-30 с. 8-10 раз. Данное упражнение
применяют у больных с достаточной силой мышц живота. Больные в худшем
физическом состоянии делают это упражнение без дополнительного противодействия
(без гантелей) или сокращают время изометрического напряжения от 20-25 с. При
таких коротких изометрических напряжениях время отдыха также сокращается до 5 с
8-10 раз.
. И.п. - то же. Опускание
туловища до угла 10° от уровня стола (без опоры о стол плечами) и возвращения в
исходное положение под углом 40° над уровнем стола. 6-8 раз. Это упражнение
содержит в себе элементы как изометрического напряжения, так и изотоническою
сокращения.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, между стопами зажат тяжелый мяч, руки
расположены вдоль туловища, в руках гантели. Принять сбалансированное положение
сидя.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах: на животе удерживается гиря. Поднятие бедер
вверх с противодействием. 6-8 раз. Отрыв бедер от стола вовлекает в работу
ягодичные мышцы, большая нагрузка на передней брюшной стенке, помимо создания
противодействия для разгибателей тазобедренных суставов, стимулирует напряжение
мышц брюшного пресса, предохраняющее от давления на внутренние органы.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах. Перенесение гири с левой стороны стола на
правую. Перенесение тяжести с одной стороны стола на другую требуют наклона и
вращения туловища и вовлекает в работу прямые и косые мышцы и живота.
. И.п. - сидя на краю стола,
руки в стороны, в руках гантели, ноги согнуты в тазобедренных и коленных
суставах, стабилизация стоп и коленей Опускается туловища до уровня плоскости
стола и затем поворот туловища вправо и влево.
. И.п. - сидя на краю стола,
ноги согнуты в тазобедренных и коленных суставах, руки стороны наискосок, в
кистях зажаты гантели, стабилизации стоп и коленей. Спад туловища до уровня
плоскости стола и возвращения в и.п.
. И.п. - сидя на краю стола,
руки скрещены на грудной клетке, ноги согнуты в тазобедренных и коленных
суставах, стабилизация стоп и коленей. Повороты туловища влево и вправо.
. И.п. - сидя на краю стола,
руки вдоль туловища, гантели зажаты в кистях, ноги согнуты в тазобедренных и
коленных суставах, стабилизация стоп и коленей. Спад туловища до уровня
плоскости стола, а затем боковые наклоны туловища. Упражнения на краю стола,
создавая угрожающее положение (боязнь падения), в большой степени вовлекают в
работу упражняющиеся мышцы и стимулируют дополнительные возможности, увеличивая
интенсивность движения. Эти упражнения относятся только к лицам с хорошей
подвижностью. Во время упражнений следует обратить внимание на точную и
уверенную стабилизацию ног.
. И.п. - лежа на спине, ноги
согнуты в тазобедренных и коленных суставах, руки захватывают арматуру за
головой. Подтягивание коленей к подбородку с одновременным подниманием бедер.
Медленное опускание бедер и ног. При этом упражнении мышцы живот работают во
время поднимания бедер и подтягивания коленей к подбородку, так и во время
медленного возвращения в и.п.
Примеры упражнений в исходном
положении лежа на боку
. И.п. - ноги согнуты в
тазобедренных и копенных суставах, противодействие методиста прилагается к
обоим коленям. Подтягивание коленей к подбородку.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, отрыв соединенных ног (стоп и коленей) от
стола.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, стабилизация ног. Наклон туловища вперед в
сагиттальной плоскости.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, руки скрещены на груди, стабилизация ног
ремнем или руками методиста. Наклон туловища в сторону во фронтальной
плоскости.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, туловище за пределом стола в положении
бокового наклона, руки опираются о стол, прочная стабилизация ног. Поднимание
туловища во фронтальной плоскости.
. И.п. - ноги согнуты в
тазобедренных и коленных суставах, за пределом стола в среднем положении,
прочная стабилизация ног. Наклон туловища вперед в сагиттальной плоскости и
возвращение в и.п. Удержание туловища в плоскости стола требует изометрического
напряжения мышц, стабилизирующих туловище, - четырехглавой мышцы бедра,
ягодичной мышцы, косых мышц живота. Наклоны туловища вперед мобилизуют прямые
мышцы живота.
ГЛАВА II. СОБСТВЕННЫЕ ИССЛЕДОВАНИЯ
.1 Общая
характеристика исследуемых больных
Мною были проведены
исследования в хирургическом отделении городской больницы № 2, по поводу необходимости
применения реабилитационных мероприятий (РМ) к больным, перенесших операцию по
поводу грыжи разной локализации. Я набрала 18 больных, которые на тот момент
находились в стационаре по поводу перенесенных операций, с данной мне
патологией. В свою очередь разбила их на группы: первая - экспериментальная и
втора - контрольная, стараясь разбить их так, чтобы показать достоверность
исследований. Все приведенные мною ниже результаты и расчеты включают
достоверную информацию.
.2 Ход проведения
исследований
В первую группу вошли больные к
которым я широко применяла РМ, т.е. мною были использованы средства и методы
физической реабилитации, которые я подбирала в отдельности для каждого больного
индивидуально (табл. 2.1).
Таблица 2.1
|
№
|
Фамилия
|
Возр,
|
Кол
|
Диагноз
|
Название
|
Пол
|
Послеоперационный
|
|
1.
|
Савченко
|
57
|
6
|
Правосторонняя
|
Грыжесечение
|
муж
|
Операция
|
|
2.
|
Евдокимов
|
55
|
5
|
вправляемая
|
пласт. по
|
муж
|
проведена успешно,
|
|
3.
|
Сидоров
|
54
|
6
|
паховая грыжа
|
Постемскому
|
муж
|
операционный
|
|
|
|
|
|
|
|
период без
|
|
|
|
|
|
|
|
осложнений
|
|
4.
|
Малинка
|
65
|
7
|
Невправимая
|
Грыжесечение
|
жен
|
Применялись также
|
|
5.
|
Юрасик
|
63
|
6
|
пупочная
|
пласт. по
|
муж
|
методики РМ, как
|
|
6.
|
Бергер
|
60
|
6
|
грыжа
|
Постемскому
|
жен
|
ЛГ, массаж,
|
|
|
|
|
|
|
|
методика, как при
|
|
7.
|
Кононенко
|
51
|
5
|
Правосторонняя
|
Грыжесечение
|
муж
|
радикулите: т.e.
|
|
8.
|
Пинчук
|
54
|
6
|
бедренная
|
пласт. по
|
жен
|
около шва щядящие
|
|
9.
|
Новак
|
55
|
6
|
грыжа
|
Фабрициусу
|
жен
|
движения.
|
Во вторую группу вошли больные,
которым РМ не применялись (табл. 2.2).
Таблица 2.2
|
№
|
Фамилия
|
Возраст,
|
Кол
|
Диагноз
|
Название
|
Пол
|
Послеоперационный
|
|
1.
|
Брешко
|
53
|
7
|
Правосторонняя
|
Грыжесечение
|
муж
|
Операция
|
|
2. 3.
|
Быков Кукуев
|
54 55
|
7 6
|
вправляемая паховая грыжа
|
пласт. По Постемскому
|
муж муж
|
проведена успешно,
послеоперационный период без осложнений, у всех
|
|
4. 5.
|
Давыдов Еля
|
52 63
|
7 6
|
Невправимая пупочная
|
Грыжесечение пласт. по
|
муж жен
|
без исключения больных этой группы
|
|
6.
|
Зарубин
|
63
|
7
|
грыжа
|
Сапежко
|
муж
|
|
|
7.
|
Булкин
|
52
|
6
|
Правосторонняя
|
Грыжесечение
|
муж
|
|
|
8.
|
Икун
|
53
|
7
|
бедренная
|
Пласт. по
|
жен
|
|
|
9.
|
Юрко
|
54
|
7
|
грыжа
|
Фабрициусу
|
жен
|
|
.3
Математико-статистический метод обработки полученных экспериментальных данных
по Стьюденту
Следовательно по тем данным,
что у меня получились, я провела расчеты по каждой группе, составила
вариационные ряды, нашла ошибку и сделала расчеты по критерию х2
(хи-квадрат), которые приводятся ниже. Вторая контрольная группа: х 7;7;6 7;6;7
6;7;7 n=9
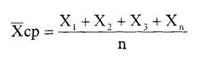
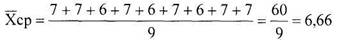
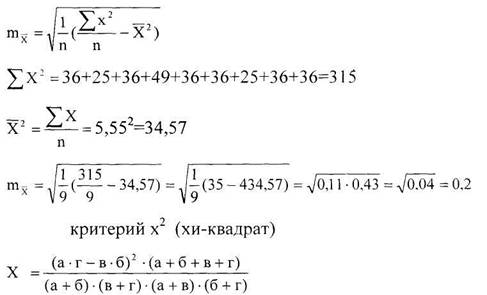
ошибка
∑Х2=49+49+36+49+36+49+36+49+49=402
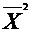 =
= 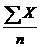 =6,662=44,35(х2)
=6,662=44,35(х2)
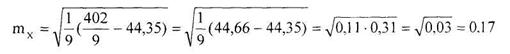
Первая экспериментальная
группа: х 6;5;6;7;6;6;5;6;6 n=9

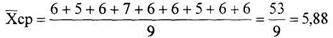
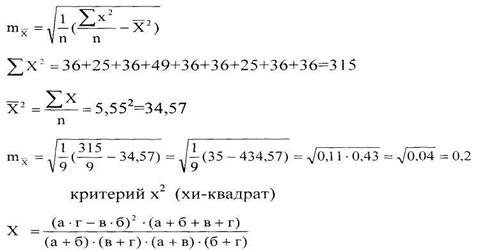
где, а - количество
положительных случаев в 1 группе;
б - количество отрицательных
случаев в 1 группе;
в - количество положительных
случаев во 2 группе;
г - количество отрицательных
случаев во 2 группе.
Все отрицательные случаи я
считала, когда больной был выписан из стационара на 7-ой день. Все, что было
меньше 7-ми дней - это были положительные результаты.
а) 8+
)1-
в)3+
г) 6-
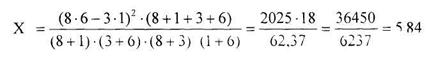
Полученный результат достоверен
с вероятностью ошибки составляющей 2%, Р<2% .
2.4 Анализ
полученных исследований
В целях экономии я считаю, что
также РМ идут в пользу, ниже я приведу статистические данные, где это будет
видно. Я узнала сколько выделяется на одного больного в день, эта сумма
составила 80 коп., позже я узнала, что за 2004 год, количество больных
составило 508 человек. Проведенных койка дней, за год составило 3908, а
следовательно среднее количество койка дней на одного человека составило 7,69
(3908:508). В свою очередь мы умножили количество проведенных койка дней всех
больных за год на сумму, выделяемую из городского бюджета и она составила
3126,4 (3908-0,80). В результате моих исследований пришли к выводу, что это
количество дней (7.69), в целях экономии, можно уменьшить до 5,84, благодаря РМ,
охарактеризованные в моей работе, что позволяет уменьшить расход
государственного бюджета.
Вывод
На основании анализа данных
литературы, собственных исследований определены наиболее эффективные средства и
методы физическом реабилитации на различных этапах хирургического лечения
больных по поводу грыж разной локализации. Установлено, что только адекватная
двигательная терапия, начатая в максимально ранние сроки после проведенных
хирургических вмешательств, благоприятствует эффективности хирургических мероприятий
по ликвидации возникшего патологического процесса и его последствий. Она
повышает функциональные резервы и защитные силы организма, способствует
предупреждению серьезных осложнений.
Адекватно подобранные средства
и методы физической реабилитации, среди которых ведущее место занимает
кинезотерапия - лечение движением. ускоряют процессы регенерации, улучшают
трофику органов и тканей. Ведут к более быстрому восстановлению нарушенных
функций и предупреждению не только ранних, но поздних послеоперационных
осложнений, (абдоминальные грыжи, спаечная болезнь, кишечная непроходимость,
келлоидные рубцы и дp ) Поэтому физическая реабилитация, основу которой
составляют различные виды физических упражнений, должна являться неотъемлемой
составной частью лечебно-профилактических мероприятий, направленных как на
предупреждение осложнений, рецидивов заболевания, так и на восстановление
здоровья, активной, профессиональной деятельности и социальной значимости
больных, т.е. улучшение качество их жизни. Здесь уместно напомнить образное
определение реабилитации, данное Тибиттсом - «реабилитация - это процесс,
способный не только продлить жизнь, но и сделать продленную жизнь достойной
жизни».
Список использованной литературы
1. Физическая реабилитация Под общей редакцией
профессора С.Н. Попова, Ростов-на-Дону: Феникс, 1999. - 604 с.
.. Пархотик И.И. Физическая реабилитация при
заболеваниях органов брюшной полости. - К.: Олимпийская литература, 2003. - 223
с.
. Справочник по физиотерапии. Под редакцией
профессора В.Г. Ясногородского, М.: Медицина, 1992. - 511 с.
. Большая энциклопедия массажа. - М.: ACT
Астрель, 2002. - 552 с.
. Дт.Х. Уилмор, Д.Л. Кистил. Физиология спорта.
- К.: Олимпийская литература, 2001. - 502 с.
. В.П. Мурза. Физическая реабилитация. - К.:
Орлан, 2004. - 558 с.
. Клиническая физиотерапия. Под редакцией
профессора В.В. Ортешковского, К.: Здоровья, 1984. - 445 с.
. Лечебная физкультура и врачебный контроль. Под
редакцией профессора В.А. Апанасенко, М.: Медицина, 1990. - 366 с.
. Оперативная хирургия и топографическая
анатомия. Под редакцией профессора И.И. Бобрика, К.: Высшая школа, 1989. - 469
с.
. Руководство к практическим занятиям по
хирургии. Под редакцией профессора И.И. Бобрика, К.: Высшая школа, 1988. -477
с.
. Хирургические болезни с уходом за больными.
Под редакцией профессора И.И. Бобрика, М.: Медицина, 1976. - 584 с.
. Воскресенский Н.В., С.Л. Горелик. Хирургия
грыж брюшной стенки. М.: 1965. - 543 с.
. Кукуджанов Н.И.. Паховые грыжи, М.: Медицина,
1969. - 245 с.
. Краткий терапевтический справочник. Под
редакцией И. А. Афанасьева, Саратов, 1959. - 919 с.
. Камков В.В, Кудинова Т.В, Дейнега И.В., Основы
общей и частной патологии. Донецк.: 2001. - 59 с.