Кровотечение из варикозно-расшеренных вен пищевода
Введение
Формирование коллатерального кровообращения
через портокавальные анастамозы при портальной гипертензии (чаще всего при
циррозе печени) приводят к к расширению вен нижней трети, кардиального отдела
пищевода и желудка: гастроэзофагеальные, соединяющие воротную вену с верхней
полой веной через венечную вену желудка, непарные и полунепарные вены.
Наряду с повышенным внутрибрюшным давлением
(асцит, запоры, тяжелый физический труд), увеличивающего вероятность разрыва
варикозно расширенных вен пищевода, провоцирующими факторами развития
пищеводно-желудочного кровотечения являются
" пептический фактор - (рефлюкс-эзофагит)
" травма вен пищевода грубой пищей (кости)
" нарушения гемостаза, вследствие
печеночной недостаточности и явлений гиперспленизма.
Воздействие факторов инициирующих эрозирование,
разрыв варикозно расширенных вен, приводит к интенсивному пищеводно-желудочному
кровотечению, объем и интенсивность которого прямо пропорционально влияет на
прогрессирование печеночной недостаточности (некроз гепатоцитов), результаты
лечения и перспективы для жизни пациента. У пациентов с далеко зашедшим
циррозом печени вероятность смерти - около 60% в течение года.
Для оценки тяжести течения и решения о
хирургическом лечении пациента в клинической практике используют классификацию
по Чайлд-Пью.
Классификация по Чайлд-Пью 1973г - оценка
функции печеночных клеток при циррозе печени.
|
Параметр
|
Баллы
|
|
1
|
2
|
3
|
|
Асцит
<https://ru.wikipedia.org/wiki/%D0%90%D1%81%D1%86%D0%B8%D1%82>НетМягкий,
легко поддаётся лечениюНапряжённый, плохо поддаётся лечению
|
|
|
|
|
Энцефалопатия
<https://ru.wikipedia.org/wiki/%D0%AD%D0%BD%D1%86%D0%B5%D1%84%D0%B0%D0%BB%D0%BE%D0%BF%D0%B0%D1%82%D0%B8%D1%8F>НетЛёгкая
(I-II)Тяжёлая (III-IV)
|
|
|
|
|
Билирубин
<https://ru.wikipedia.org/wiki/%D0%91%D0%B8%D0%BB%D0%B8%D1%80%D1%83%D0%B1%D0%B8%D0%BD>,
мкмоль/л(мг%)менее 34 (2,0)34-51 (2,0-3,0)более 51 (3,0)
|
|
|
|
|
Альбумин
<https://ru.wikipedia.org/wiki/%D0%90%D0%BB%D1%8C%D0%B1%D1%83%D0%BC%D0%B8%D0%BD>,
гболее 3528-35менее 28
|
|
|
|
|
ПТВ,
(сек) или ПТИ (%)
|
1-4
(более 60)
|
4-6
(40-60)
|
более
6 (менее 40)
|
варикозный вена пищевод кровотечение
Класс цирроза выставляется в зависимости от
суммы баллов по всем параметрам. Сумма баллов 5-6 соответствует классу A, при
сумме 7-9 - класс B, а при общей сумме в 10-15
баллов выставляется класс C
Варикозное расширение вен пищевода вследствие
портальной гипертензии классифицируется по степеням (А.Г. Шерцингер):степени -
расширение до 2-3 мм - вероятность возникновения кровотечения 25-9%.степени -
расширение до 3-4 мм - возникновения кровотечения 42-15%..степени - расширение
более 5 мм возникновения кровотечения 87-54%.
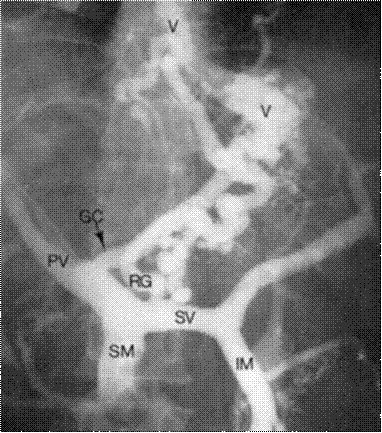
— Портограмма (PV - воротная вена, SV
- селезеночная вена, SM
- верхняя брыжеечная вена, IM - нижняя брыжеечная вена, RG - правая вена
желудка, GC - коронарная вена желудка, V - варикоз вен кардии и пищевода)
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ВРВП
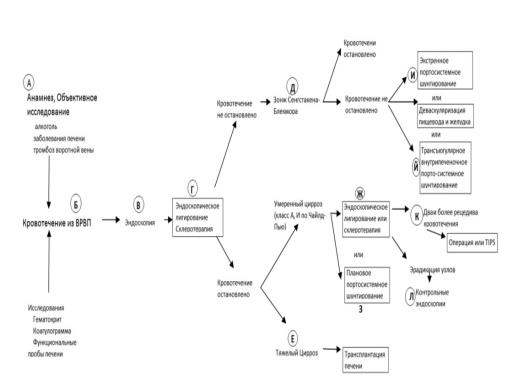
А) Прогноз для больных с кровотечением из
варикозно расширенных вен пищевода напрямую зависит от функций печени. У
больных с далеко зашедшим циррозом печени вероятность смерти от таких
кровотечений может быть очень высока - до 60% в течение года.
Б) Лечение вазоактивными препаратами (например,
внутривенное введение октреотида от 25 до 50 мг/ч) следует начинать до
проведения эндоскопии, как только у больного стабилизируется гемодинамика.
Назначение вазоактивных препаратов в сочетании с эндоскопической терапией
обеспечивает лучший контроль кровотечения из варикозных узлов, чем одно лишь
эндоскопическое лечение. Также следует начать введение антибиотиков широкого
спектра и продолжить его в течение недели. Доказано, что антибиотикотерапия
уменьшает частоту рецидивов кровотечений и тяжёлых инфекций у больных с
циррозом печени.
В) Эндоскопию выполняют после достижения
гемодинамической стабильности. У больных с варикозным расширением вен пищевода
более чем в 25% случаев находят другой источник кровотечения (например, разрывы
слизистой оболочки при синдроме Мэлори-Вейса или гастрит). Наличие варикозных
вен в пищеводе и отсутствие иных источников, способных вызвать кровотечение,
подтверждает предположение о кровотечении именно из разорвавшихся вен пищевода.
Г) Эндоскопическую терапию (например,
лигирование кольцами или склеротерапию) следует произвести, как только будет подтверждено
наличие кровоточащих варикозных узлов в пищеводе. Терапию вазоактивными
лекарствами следует продолжать от 3 до 5 дней после эндоскопических процедур.
При таком подходе удаётся взять под контроль активное кровотечение почти у 90%
больных.
Д) Тампонада баллоном останавливает кровотечение
у 80-90% пациентов, однако у 60% из них кровотечение возобновляется. Она
чревата различными осложнениями, в том числе аспирацией и перфорацией.
Е) Наилучшим из возможных методов лечения
больных с далеко зашедшим циррозом печени, осложнённым кровотечением из
варикозных вен пищевода, считают трансплантацию печени. Больных с меньшей
степенью риска (группы А и В по Чайлду) можно лечить эндоскопически до тех пор,
пока не наступит ухудшение функций печени или на время ожидания донора.
Ж) Эндоскопическое лигирование или склеротерапию
повторяют с интервалами в 1-2 недели до тех пор, пока узлы в дистальном отделе
пищевода не уменьшатся или не исчезнут совсем. Эндоскопическое лигирование даёт
меньше осложнений и требует меньше процедур для искоренения узлов. По
статистике оно обеспечивает меньшую частоту повторных кровотечений. Повторные
эндоскопии, направленные на искоренение варикозных узлов, проводятся
амбулаторно.
З) Плановые хирургические операции шунтирования
назначают больным с хорошей функцией печени, а также тем из них, которые живут
в отдалении от госпиталя. Портокавальных шунтов следует избегать, если пациенту
можно выполнить трансплантацию печени. Варианты хирургических операций
включают:
• Селективный
спленоренальный шунт,
• Стандартный
центральный порто канальный шунт,
• Н-образное
порто-кавальное шунтирование узким протезом.
И) Неотложные операции шунтирования - в
большинстве случаев центральные портокавальные анастомозы, иногда с
использованием сосудистого протеза. Операции пересечения пищевода или
деваскуляризации желудка и дистального пищевода в комбинации со спленэктомией
больше подходят кандидатам на трансплантацию печени. Пациенты, которым операция
будет выполнена в последующем, требуют эндоскопического контру и проведения
эндоскопической терапии при рощ. Диве варикозного расширения вен пищевода.
Й) Трансъюгулярное внутрипечёночное
портокавальное шунтирование (TIPS)
дополнило хирургические операции по поводу неконтролируемого пищеводного
кровотечения в большинстве специализированных клиник. Его можно провести с
успехом примерно у 90% больных, причём летальность, связанная с этой
процедурой, низкая. Декомпрессию воротной вены нередко комбинируют с
чресшунтовой змболизацией источников, кровоснабжающих варикозно расширенные
вены. Контроль гемостаза получается очень хороший, причем частота рецидивов
кровотечения в течение последующих 2 лет составляет 15-20%. После
трансъюгулярного внутрипечёночного портокавального шунтирования необходим
контроль в динамике, поскольку шунты могут суживаться или тромбироваться. При
необходимости производят ревизию суженных шунтов. Во многих наблюдениях
сообщают о 50% частоте ревизий в течение 18 мес после введения шунтов.
К) Существуют различные мнения о неудачной
эндоскопической терапии. Некоторые клинициты считают, что если больной после
эндоскопических процедур перенёс более двух кровотечений вследствие портальной
гипертензии, ему следует предлагать операцию и, возможно, трансплантацию
печени.
Л) Контрольные эндоскопии проводят с интервалами
в 3 или 6 мес для выявления и лечения вновь возникающих варикозных узлов.
Основные принципы
ведения больных с кровотечением
— Госпитализация в РАО
— Мониторное наблюдение (пульс, НИАД,
ИАД)
— Эндоскопия
— Зонд-обтуратор (Blakemore-Sengstaken)
— Очистка кишечника от крови (убретид)
— Энтеросорбция (лактулоза, полифепан)
— Снижение портального давления (b-блокаторы,
нитраты, питуитрин, сандостатин)
— Заместительная терапия (ЭМ, СЗП,
альбумин)
— Подготовка больного к операции!
Условия которые необходимо соблюдать (учитывать)
при операциях по поводу портальной гипертензии:
. Степень компенсации активности процесса
в печени по Чайлду-Пью - в стадии С - операция противопоказана, как экстренная,
так и плановая.
. Аккуратность манипуляций и тщательность
гемостаза. - больной с циррозом печени очень чувствителен к кровопотере
(целесообразно использовать Cell sever).
. Важным моментом послеоперационного
ведения шунтированных больных является назначение гепаринотерапии,
реокорректоров (под контролем АЧТВ) для поддержания состояния легкой
гипокоагуляции. Это необходимо не столько для сохранения шунтов, но и для
предупреждения легочных осложнений, которые могут происходить из-за
микроэмболизации легких из шунтированных сосудов.
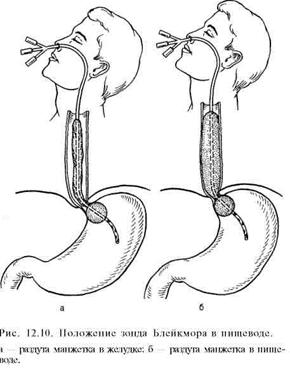
Постановка
зонда Блекмора
Зонд Блекмора состоит из
трехпросветной резиновой трубки с двумя баллонами. Два канала зонда служат для
раздувания баллонов, третий (открывающийся в дистальной части зонда) - для
аспирации желудочного содержимого и контроля за эффективностью гемостаза. Зонд
вводят через нос в желудок, раздувают дистальный (желудочный) баллон, нагнетая
60-70 мл воздуха. Затем зонд подтягивают до ощущения сопротивления,
возникающего при локализации баллона в области кардии.
После этого в пищеводный баллон
нагнетают 100-150 мл воздуха. В таком состоянии стенки эластичного баллона
оказывают равномерное давление по всей окружности пищевода, сдавливая
кровоточащие вены его дистального отдела и кардиального отдела желудка. Через
несколько часов ослабляют давление в баллонах, контролируя путем аспирации
содержимого желудка через зонд эффект гемостаза. Зонд в пищеводе не должен
находиться более 2 сут в связи с опасностью развития пролежней.
Осложнения при применении зонда
следующие: эзофагит, язвы, пролежни пищевода, дыхательная и сердечная
недостаточность, острая спленомегалия. Ранние рецидивы кровотечений после
извлечения зонда отмечаются у 20 - 50% больных.
Эндоскопические методы
остановки кровотчения из ВРВП
Задачи при выполнении эндоскопии:
— Диагностика
— Локализация вен
— Тип расширения
— Количество вен
— Диагностика сопутствующих
заболеваний
— Оценка источника кровотечения
— Оценка вероятности рецидива
% перфораций ВРВ происходит в области
пищеводно-желудочного соединения (+ 1,5 - 2,0 см). Источник кровотечения
обнаруживается в нижней трети пищевода у 58% больных и в кардиальном отделе - у
37% больных. Любое повышение ЦВД приводит к повышению портального давления. В
воротной вене может быть коагуляция при нормальной свертываемости
периферической крови.
Как самостоятельный метод лечения ВРВП
эндоскопические методы показаны:
) больным с крайне высоким риском операции
(декомпенсированный цирроз печени, желтуха, асцит), у которых консервативная
терапия неэффективна;
) больным старше 60 лет с циррозом печени и
тяжелыми сопутствующими заболеваниями;
) больным, неоднократно оперированным по поводу
портальной гипертензии.
Противопоказаниями к выполнению являются
печеночная кома, проффузное кровотечение у агонирующих больных, выраженные
нарушения свертывающей системы крови.
Эндоскопическая склеротерапия. Преимуществами
метода являются возможность селективной облитерации вен пищевода и желудка в
подслизистом слое, там, где риск их разрыва максимальный, и сохранение других
(периэзофагеальных) коллатералей и портокавальных анастомозов, простота и малая
инвазивность метода, отсутствие отрицательного воздействия на функцию печени
при циррозе. ЭС может производиться на высоте кровотечения, выявленного во
время диагностической эндоскопии, либо в течение 6 - 24 ч после предварительной
медикаментозной терапии и баллонной тампонады. В случае, если на момент осмотра
кровотечение остановилось спонтанно, ЭС показана для предотвращения раннего его
рецидива.
Сушествуют два основных способа введения
склерозирующего вещества - интра- и перивазальный. При интравазальном способе
склерозант вводится непосредственно в ВРВП с исходом в их тромбоз. При
перивазальном способе склерозант вводится в подслизистый слой вокруг вены, в
этом случае эффект достигается за счет отека под слизистого слоя с последующим
перивазальным фиброзом.
Наиболее часто применяются следующие
склерозирующие вещества: этаноламинолеат для интравазального, полидоканол - для
паравазального введения, а также используемые в нашей стране тромбовар,
варикоцид, этоксисклерол. В последние годы получили распространение
полимеризующиеся материалы (букрилат, гистоакрил), преимуществом которых
является быстрое достижение гемостаза.
ЭС позволяет добиться остановки кровотечения в
70% наблюдений после первого и в 90 - 95% - после повторных сеансов. Рецидивы
кровотечений после ЭС отмечаются у 30 - 60% больных. Большая частота рецидивов
объясняется тем, что ЭС не устраняет причину образования ВРВП - портальную
гипертензию. В половине наблюдений причиной рецидива являются так называемые
"вновь образованные" варикозные узлы, поэтому все больные после ЭС
нуждаются в регулярном эндоскопическом контроле. Результаты ЭС при повторных
кровотечениях значительно хуже. Другой недостаток метода - невозможность его
применения при кровотечениях из вен дна желудка и кардии.
Осложнения при ЭС следующие:
· перфорация пищевода (от 1 - 2% до 5%
при использовании жестких эзофагоскопов),
· некроз стенки пищевода при попадании
склерозанта в мышечный слой, изъязвления слизистой, в той или иной степени,
наблюдаемые у 78% больных. В большинстве наблюдений некрозы слизистой в виде
плоских эрозий и язв обратимы и эпителизируются к 3-й неделе, однако, обширные
некротически-измененные участки сами по себе могут стать источниками кровотечения.
· У 40% больных отмечаются лихорадка и
загрудинные боли после ЭС.
· В отдаленные сроки у 3-8% больных
образуются стриктуры пищевода, у 10 - 20% пациентов значительно нарушается его
моторика, возникает гастроэзофагеальный рефлюкс.
Широкое распространение получила
профилактическая ЭС у больных, перенесших кровотечение или имеющих высокий риск
его возникновения. Метод позволяет уменьшить частоту возникновения кровотечений
из ВРВП на 20 - 40%.
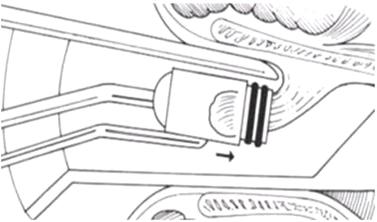
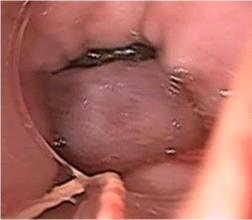
Эндоскопическая склеротерапия (ЭС) и
эндоскопическое лигирование (ЭЛ) в последние десятилетия стали «золотым
стандартом» лечения и профилактики кровотечений из гастроэзофагеальных
вариксов. При одинаковой эффективности в отношении первичного гемостаза,
эрадикации вен, снижении уровня летальности, ЭЛ имеет существенны епреимущества
перед ЭС. В частности, большинство авторов отмечают меньшую частоту развития
осложнений и более быстрое достижение эффекта эрадикации варикозных вен. В то
же время, ЭЛ ассоциировано с высоким уровнем рецидива вариксов в отдаленном
периоде после лечения, что создает угрозу рецидива кровотечения. Вероятно, что
оптимальное использование положительных качеств обоих методов позволит надежно
и быстро достигнуть эрадикации вен и снизить частоту развития рецидива вариксов
и рецидивных кровотечений в отдаленном периоде. Это определило цель
исследования - провести сравнительный анализ результатов ЭЛ и комбинированного
лечения (ЭЛ + ЭС).
Суть ЭЛ состоит в том, что вены перевязывают с
помощью небольших эластических (латексных) колец, при этом на каждую
варикозно-расширенную вену накладывают 1-2 кольца. Целью данной манипуляции
является полное спадение вен с дальнейшим их склерозированием.
Эндоскоп с торцевой оптикой и прямым колпачком
вводится в дистальный отдел пищевода, выявляют варикозно-расширенную вену и
аспирируют её в просвет лигирующего устройства, затем, нажимая на
присоединённый к нему проволочный рычаг, на вену надевали латексное кольцо.
Процесс повторяется до полной перевязки всех варикозно-расширенных вен.
Учитывая, что на местах наложения колец развиваются «постлигатурные» язвы,
которые могут осложниться массивным кровотечением, рекомендуется ЭЛ выполнять
только в профильных медицинских учреждениях. Однако, постлигатурные язвы
характеруются быстрым заживлением. Метод лигирования, учитывая его быстрый
эффект эрадикациивен, меньшее число сеансов, необходимых для ее достижения,
низкий уровень осложнений при одновременно высокой склонности к рецидиву
варикозных вен, предпочтителен для пациентов, проживающих территориально близко
от специализированных эндоскопических центров, что создает благоприятную
возможность осуществлять постоянный эндоскопический мониторинг после лечения и
при необходимости выполнять превентивные сеансы лигирования. Для пациентов,
проживающих далеко от мест специализированной эндоскопической помощи,
целесообразнее сразу в стационарных условиях проводить комбинированное лечение
варикозных вен пищевода, так как это создает предпосылки для длительной стойкой
облитерации вариксов.
Эндоваскулярные методы
остановки кровотечения из ВРВП
Альтернативной ЭС, ЭЛ у больных с
внутрипеченочной ПГ может служить эмболизация кровоточащих вен, имеющая
аналогичные показания. Эмболизации могут подвергаться левая желудочная,
селезеночная и короткие вены желудка, а также левая желудочная и селезеночная
артерии. Эмболизирующими материалами служат тромбин, абсолютный спирт,
гемостатическая губка, спирали. Осложнениями данной процедуры могут быть
кровотечение из печени, желчный перитонит, тромбоз воротной вены. Частота
рецидивов после чрескожной чреспеченочной эмболизации кровоточащих вен
составляет 43%, 5-летняя выживаемость - 52%. Высокая летальность (22%)
обусловлена тяжестью состояния больных.
Противопоказаниями к эмболизации считают
интерпозицию кишки между печенью и брюшной стенкой, объемные образования в
правой доле печени.
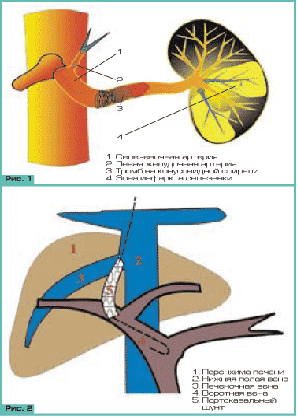
Среди рентгенхирургических методов лечения
осложнений портальной гипертензии широкое распространение получила эмболизация
селезеночной и левой желудочной артерий. Суть этого метода состоит в
эндоваскулярной катетеризации упомянутых артерий и введении в их просвет
эмболизирующего материала, заключающаяся во введении в просвет селезеночной
артерии, например, 5-15 эмболов из органосовместимого пенополиуретана. С током
крови эмболы переносятся в селезеночные сосуды ІІ-ІІІ порядка и окклюзируют их.
Затем в просвет селезеночной артерии устанавливается конусовидная спираль,
которая обеспечивает как механическое препятствие кровотоку, так и хроническую
эмболизацию внутриселезеночных артериальных ветвей аутотромбами, образующимися
на малых витках спирали.
В случае высокой вероятности варикозных
пищеводно-желудочных кровотечений описанное вмешательство может дополняться эмболизацией
левой желудочной артерии, что ведет к уменьшению артериального компонента
кровенаполнения варикозных узлов.
Таким образом, сочетанная
паренхиматозно-стволовая эмболизация селезеночной и левой желудочной артерий
обеспечивает:
· снижение кровотока по селезеночной артерии,
уменьшение размеров селезенки и уменьшение селезеночного компонента портального
кровотока, что, в свою очередь, приводит к снижению портального давления;
· уменьшение объема функционирующей паренхимы
селезенки за счет возникновения ее инфарктов, что ведет к коррекции
гиперспленизма;
· уменьшение артериального компонента наполнения
варикозных узлов пищевода и желудка, что ведет к уменьшению вероятности
пищеводно-желудочных кровотечений без разрушения естественных портосистемных
шунтов.
Transjugular
Intrahepatic Portosystemic Shunting (TIPS)
В последнее время все большее распространение в
мире получает такой эндоваскулярный метод лечения больных с портальной
гипертензией, как чрезкожное внутрипеченочное портосистемное шунтирование -
Transjugular Intrahepatic Portosystemic Shunting (TIPS) - миниинвазивный метод
создания портокавального шунта для декомпрессии системы воротной вены. Его
сутью является создание сообщения между ветвями печеночной и воротной вен путем
пункции воротной вены из ветви печеночной через паренхиму печени с последующей
дилатацией образованного канала и установкой в него стента.
В настоящее время TIPS широко выполняется во
всех ведущих клиниках мира - как самостоятельная процедура, повышающая качество
жизни таких больных, а также как этап подготовки к пересадке печени. Было
предложено множество модификаций этого метода, однако общий принцип остается
неизменным. TIPS очень эффективен для остановки кровотечения из варикозно
измененных вен пищевода (кровотечения останавливаются у 90-100 % больных) и для
предотвращения возникновения повторных кровотечений в дальнейшем (у 80 %
больных). Изучение результатов выполненных TIPS свидетельствует, что повторные
варикозные кровотечения обнаружены у 5,6 % больных в первые 3 месяца, у 16,6 %
- в первый год, у 20,7 % - в первые 2 года. Отмечают, что TIPS обеспечивает
непосредственный гемостатический эффект у 90-98 % больных с продолжающимся
кровотечением. Оценивая результаты TIPS, большинство исследователей считают
важными его преимуществами высокий уровень успешного выполнения вмешательства и
сравнительно небольшую частоту осложнений. В различных центрах удается успешно
выполнить более 90 % процедур. Гистологические исследования показывают, что в
короткие сроки стенты покрываются эндотелием и не вызывают реакции отторжения.
Наиболее частым осложнением портосистемного шунтирования является печеночная
энцефалопатия. Энцефалопатия, как первичная, так и ранее существовавшая,
встречается в 18-32 %, однако в большинстве случаев поддается консервативному
лечению.
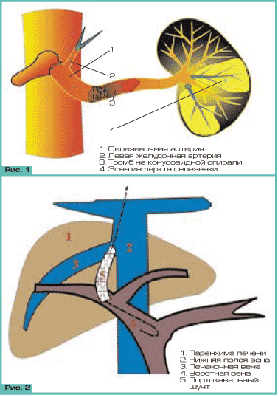
Возникновение острого тромбоза шунта связывают с
повреждением желчных протоков и образованием желчной фистулы, а также с
активацией процессов тромбообразования, возникающей после TIPS.
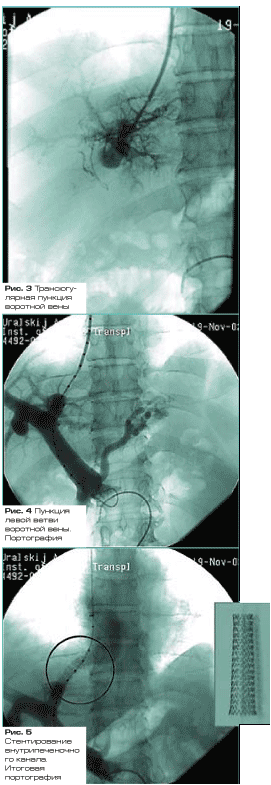
Стандартная методика выполнения TIPS состоит из
следующих этапов:
· производят пункцию правой внутренней яремной
вены, катетер проводят в правую ветвь печеночной вены;
· затем производят пункцию ветви воротной вены
через стенку печеночной при помощи специальной пункционной системы (рисунки 3,
4);
· затем в воротную вену проводят баллон-катетер,
которым производят дилатацию канала печеночной паренхимы;
· после этого новообразованное портокавальное
соустье “армируют” внутрисосудистым стентом.
Основными преимуществами портосистемного
шунтирования являются:
. Миниинвазивность.
. Возможность управления кровотоком по шунту
(дополнительная дилатация, сужение просвета шунта).
. Возможность дополнительного вмешательства на
венах желудка.
. Возможность многократного восстановления
проходимости шунта, наложения нового.
К недостаткам методики можно отнести:
. Высокий риск возникновения энцефалопатии.
. Высокая частота возникновения стенозов и
окклюзий.
. Сложность, длительность выполнения.
. Не устраняет причину заболевания, не влияет на
функцию печени.
Таким образом, TIPS - не панацея, однако
является весомой альтернативой хирургическим методам лечения больных с
портальной гипертензией. Эндоваскулярное лечение является методом выбора у
больных с осложненной портальной гипертензией.
Заключение
Эндоваскулярные методы лечения осложнений
портальной гипертензии являются малоинвазивными, не требующими общего наркоза и
нарушения целостности кожных покровов, и поэтому лишены большинства осложнений,
связанных с традиционными хирургическими вмешательствами. Эндоваскулярное
лечение может являться как самостоятельным методом у больных с высокой степенью
операционного риска, так и этапом комплексного хирургического лечения больных с
портальной гипертензией, в том числе этапом подготовки пациента к
трансплантации печени.
Несмотря на большое разнообразие предложенных
методов лечения кровотечений из ВРВП у пациентов с внутрипеченочной ПГ,
результаты лечения, особенно в группе больных с декомпенсированным циррозом,
остаются неудовлетворительными. В настоящее время считается, что единственным
эффективным методом лечения у этих больных является трансплантация печени. В
плане предоперационной подготовки к пересадке печени пациентов с кровотечением
или высоким риском его возникновения широко применяются как медикаментозная и склеротерапия,
так и шунтирующие операции. Летальность после трансплантации составляет 5-7%,
5-летняя выживаемость в группе В (по Чайлду-Пью) - 92%, в группе С - 71 - 73%.
Список
использованной литературы
1. Алгоритмы диагностики и лечения в
хирургии., Р.Б. Мак-Интайр, Г.В.Стигманн, Б.Айсман// Перевод с английского под
ред. акад.РАМН В.Д.Федорова, чл-кор. РАМН В.А.Кубышкина// Издат.гр.
«ГЭОТАР-Медиа», 2009 г. - Глава 46. Кровотечение из варикозно-расширенных вен
пищевода. Грегори Ван Стигманн, стр. 218-221.
2. «Методические
рекомендации и разработки по хирургии»
<http://surgerycom.net/Surgery_lib/Recomendation/17.htm>
. «Варикозное
расширение вен пищевода и желудка при портальной гипертензии. Эндоскопические
методы остановки и профилактики кровотечений пищевода», Винокуров М.М.,
Яковлева З.А., Булдакова Л.В., Тимофеева М.С. ФГАОУ ВПО «Северо-восточный
федеральный университет имени М.К. Аммосова», УДК 616.149-008.341.1,
«Медицинские науки» №7, 2013, стр. 281-285.
www.rae.ru/fs/?section=content&op=show_article&article_id=10001032
<http://www.rae.ru/fs/?section=content&op=show_article&article_id=10001032>
. «Воротная
вена как объект операции трансъюгулярного внутрипеченочного портосистемного
шунтирования (tips/типс) при портальной гипертензии, вызванной циррозом»,
Хоронько Ю.В., Дмитриев А.В., Шитиков И.В., Ерошенко О.Л., Микрюков В.А., УДК
616.149-008.341.1:616.36-004-089, «Медицинские науки» №11, 2013, стр. 95-99.
<http://rae.ru/fs/pdf/2013/11-1/33016.pdf>
. «Портальная
гипертензия: современные интервенционные сетодики лечения», С.Н. Фуркало,
В.А.Кондратюк, Институт хирургии и трансплантологии, Киев.
<http://m-l.com.ua/?aid=263>
. «Опыт
применения эндоскопического лигирования варикозно-расширенных вен пищевода в
лечении осложнений портальной гипертензии»., Л.Л. Спиридонов, В.И. Варламов,
В.Б. Антонов, А.Л. Иванова, УДК 616.329-072.1, «Здравохранение Чувашии», №4,
2012г. <http://giduv.com/journal/2012/4/opyt_primenenija>
. «Оценка
эффективности эндоскопического лигирования и комбинированого лечения
(лигирование + склерозирование) в профилактике варикозных кровотечений при
циррозе печени», Д.В.Распераза, Е.А.Сишкова, УДК
616.36-004:616.15-007.64:616-089.81, «Вестник Санкт-Петербургского
университета», приложение к вып.1, 2008г. <http://www.med.spbu.ru/archiv/vest/8_1_1/1_21.pdf>
. Лекции
по госпитальной хирургии, ГБОУ ВПО «ДАЛЬНЕВОСТОЧНЫЙ ГОСУДАРСТВЕННЫЙ МЕДЦИНСКИЙ
УНИВЕРСИТЕТ», зав.каф. Госпитальной хирургии, к.м.н. доцент С.Н. Качалов, 2013
г.