Классификация, диагностика и лечение ожогов
По данным Всемирной организации здравоохранения (ВОЗ) ожоги
занимают третье место среди прочих травм. Ежегодно в развитых странах
регистрируется около 300 ожогов на 100 тыс. населения. При этом 90-95 %
пострадавших лечатся амбулаторно. Ожоги лица, как изолированные, так и
сочетанные, по данным различных авторов, составляют 27-50 % от всех поражений
других участков тела (Арьев Т.Я., 1966; Карваял X.Ф., Паркс Д. X., 1990).
Несмотря на то что лицо составляет относительно небольшую часть поверхности
тела, его ожоги могут вызвать очень серьезные изменения организма. Ожог таких
важных органов, как нос, губы, уши, глаза влечет за собой нарушения функции
жевания, речи, слуха, зрения. Страх и отчаяние, связанные с обезображиванием
лица, могут являться причиной тяжелого стресса (Александров Н.М., 1976).
Ожог - повреждение тканей, вызванное местным
воздействием высоких температур (более 55-60 С), агрессивными химическими
веществами, электрическим током, световым и ионизирующим излучением.
Классификация
ожогов
В основе классификации ожогов, принятой на XXVII Всесоюзном
съезде хирургов (1960), - глубина поражения кожи и других тканейстепень -
гиперемия и отек кожи; II степень - образование пузырей; IlIa степень -
неполный некроз кожи; IIIб степень - полный некроз всей толщи кожи; IV степень
- омертвение кожи и тканей, расположенных под глубокой фасцией.
ожог лечение реабилитация степень
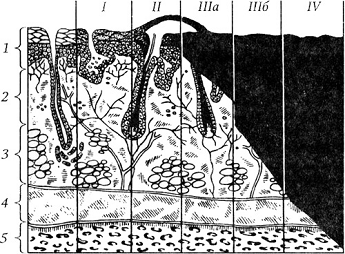
Классификация ожогов по степени в зависимости от глубины поражения
тканей: по вертикали: 1 -
эпидермис; 2 - дерма; 3 - подкожный жировой слой; 4 - мышцы; 5 - кость.
Ожоги I степени характеризуются повреждением клеток поверхностных
слоев эпидермиса, сопровождающимся воспалительной экссудацией и стойкой
гиперемией кожи. Возникают боли в области поражения, которые стихают через 1-2
дня, а спустя 3-4 сут. исчезают отек и покраснение. Слущивание эпидермиса
наступает на 5-7-й день. Иногда на месте обожженного участка остается
пигментация кожи.
Ожоги II степени характеризуются гибелью поверхностных слоев
эпидермиса с его отслойкой и образованием пузырей, наполненных прозрачным
содержимым. Дном раны в этом случае является ярко - розовый болезненный
базальный слой эпидермиса. Пузыри возникают сразу или появляются в первые 10-12
ч. На месте ожога в течение некоторого времени держатся сильные боли и жжение.
При благоприятном течении ожога к концу 2-й нед. поврежденные участки кожи
полностью эпителизируются без образования рубцов.
При ожогах IIIa степени имеет место частичный некроз кожи с
сохранением глубжележащих слоев дермы и ее дериватов - потовых и сальных желез,
волосяных луковиц, из эпителия которых возможно самостоятельное восстановление
кожного покрова. Возможно образование многокамерных пузырей с желеобразным
желтоватым содержимым. Эпителизация обожженных участков наступает в течение 4-6
нед., иногда с образованием незначительно выраженных поверхностных рубцов кожи
с участками гипер - и депигментации.
При ожогах IIIб степени наступает полная гибель кожи и ее
дериватов, нередко поражается и подкожная клетчатка. Эпителизация возможна лишь
с краев раны, происходит она очень медленно. Самостоятельно может зажить только
рана небольших размеров.
Ожоги IV степени характеризуются гибелью кожи и подлежащих тканей
- фасций, мышц, костей и т.д. На месте таких ожогов образуются глубокие раны,
не имеющие тенденции к самостоятельному заживлению и эпителизации или
рубцеванию.
По способности (или неспособности) к самостоятельному заживлению
ожоги можно подразделить на две группы:
· 1-я группа -
поверхностные ожоги (I, II и IlIa степени), которые протекают сравнительно
нетяжело, без осложнений. Их заживление происходит самостоятельно, путем
эпителизации ожоговой раны. Причиной поверхностных ожогов чаще всего является
воздействие светового излучения, кипятка, пара, горячей жидкости, пламени при
кратковременной экспозиции;
· 2-я группа - глубокие
ожоги (IIIб и IV степени). Восстановление кожного покрова при таких ожогах
возможно только оперативным путем в специализированных стационарах. Местные
изменения при глубоких ожогах характеризуются образованием черного,
темно-коричневого или серого цвета струпа.
Ожоги I-IIIА степени считаются поверхностными и могут
заживать самостоятельно (если не произошло вторичное углубление раны в
результате нагноения). При ожогах IIIБ и IV степени требуется удаление некроза
с последующей кожной пластикой. Точное определение степени ожога возможно
только в специализированном медицинском учреждении
Чаще всего у пострадавших наблюдается сочетание ожогов
различной степени.
По
типу повреждения:
Термические
ожоги:
воздействие высокой температуры: пламени, кипятка, пара, при
воздействии раскаленного воздуха
При термических ожогах необратимые изменения белков и
липидов, инактивация ферментов клеток начинаются при их длительном нагревании
(от 44 до 70°С).
Ожоги пламенем. Как правило, II степени. Возможно поражение
большой площади кожи, ожог глаз и верхних дыхательных путей.
Ожоги жидкостью. Преимущественно II-III степень. Как правило,
характеризуются малой площадью и большой глубиной поражения.
Ожоги паром. Большая площадь и небольшая глубина поражения.
Часто сопровождаются ожогом дыхательных путей.
Ожоги раскаленными предметами. II-IV степень. Четкая граница,
значительная глубина. Сопровождаются отслоением поврежденных тканей при
прекращении контакта с предметом.
Химические
ожоги:
Гибель тканей при воздействии на них концентрированных
химических веществ наступает либо вследствие коагуляции белков и дегидратации
тканей (кислотные ожоги), либо вследствие омыления жиров с образованием
щелочных альбуминатов (щелочные ожоги).
· Ожоги кислотой. При
воздействии кислоты происходит коагуляция (сворачивание) белка в тканях, что
обуславливает небольшую глубину поражения.
· Ожоги щелочью.
Коагуляции, в данном случае не происходит, поэтому повреждение может достигать
значительной глубины.
· Ожоги солями тяжелых
металлов. Обычно поверхностные.
Электрические
ожоги:
электрический ток. Входит в тело, создавая температуру
3000-5000°С. При таком воздействии кожа полностью разрушается и обугливается.
Сухая кожа замедляет движение тока или же останавливает его. В точке входа тока
в тело энергия превращается в тепло, и возникает ожог как эпидермиса, так и
дермы, а также подкожно-жировой клетчатки. Малая площадь (небольшие ранки в
точках входа и выхода заряда), большая глубина. Сопровождаются электротравмой
(поражением внутренних органов при воздействии электромагнитного поля).
Лучевые
ожоги:
· Ожоги в результате
воздействия солнечных лучей. Обычно I, реже - II степень.
· Ожоги в результате воздействия лазерного оружия, воздушных
и наземных ядерных взрывов. Вызывают мгновенное поражение частей тела,
обращенных в сторону взрыва, могут сопровождаться ожогами глаз
<#"704908.files/image002.gif">
Электроожог лба IV степени
В большинстве случаев окончательное распознавание степени ожогов
возможно лишь по мере отторжения ожогового струпа (спустя 2-3 нед.).
Большое значение имеет определение общей площади ожога. Существует
ряд способов и схем определения площади ожоговой поверхности.
"Правило девяток" основано на том, что площадь
кожных покровов отдельных частей тела взрослых людей равна или кратна 9 %
поверхности тела: площадь покровов головы и шеи составляет 9 %, передней и задней
поверхности туловища - по 18 %, верхних конечностей - по 9 %, нижних - по 18 %.
При определении площади ожогов на голове и шее можно ориентироваться на
следующие соотношения: площади лица, волосистой части головы и шеи составляют
примерно по 3 % поверхности тела.
"Правило ладони". Площадь ладони у взрослого
человека составляет 1,0-1,2 %. Применяется этот способ при определении процента
обожженной поверхности при небольших участках ожога и при множественных
поражениях, расположенных на различных участках тела.
При локализации ожогов пламенем на лице практически всегда имеется
ингаляционная травма. Различают ожоги верхних дыхательных путей,
распространяющиеся от слизистой оболочки губ и передних носовых ходов до
гортани и термохимические поражения дыхательных путей продуктами горения (чаще
всего соединениями углерода и азота), распространяющиеся на весь дыхательный
тракт. При осмотре выявляются опаление волосков носовых ходов, хриплый голос,
кашель (сухой или с выделением мокроты черного цвета), затруднение дыхания,
гиперемия и закопчение слизистой оболочки рта и носоглотки. Однако достоверная
диагностика тяжести поражения слизистой оболочки трахеи и бронхов возможна
только при использовании фибробронхоскопа. При отравлении оксидом углерода (или
другими токсическими продуктами горения) пострадавшие могут быть в
бессознательном состоянии.
Электроожоги на голове, как правило, сопровождаются
электротравмой.
При локализации ожогов, особенно химических, на веках необходимо
исключить поражение глаз.
Клиническая
картина после ожогов
Местные
процессы
Поверхностные ожоги до 10-12% и глубокие ожоги до 5-6%
протекают преимущественно в форме местного процесса. Нарушения деятельности
других органов и систем не наблюдается. У детей, пожилых людей и лиц с тяжелыми
сопутствующими заболеваниями "граница" между местным страданием и
общим процессом может снижаться вдвое: до 5-6% при поверхностных ожогах и до 3%
при глубоких ожогах.
Местные патологические изменения определяются степенью ожога,
периодом времени с момента травмы, вторичной инфекцией и некоторыми другими
условиями. Ожоги I степени сопровождаются развитием эритемы (покраснения). Для
ожогов II степени характерны везикулы (небольшие пузырьки), для ожогов III
степени - буллы (большие пузыри с тенденцией к слиянию). При отслоении кожи,
самопроизвольном вскрытии или снятии пузыря обнажается эрозия (ярко-красно
красная кровоточащая поверхность, лишенная поверхностного слоя кожи).
При глубоких ожогах образуется участок сухого или влажного
некроза. Сухой некроз протекает более благоприятно, выглядит, как черная или
коричневая корка. Влажный некроз развивается при большом количестве влаги в
тканях, значительных участках и большой глубине поражения. Является
благоприятной средой для бактерий, часто распространяется на здоровые ткани.
После отторжения участков сухого и влажного некроза образуются язвы различной
глубины.
Заживление ожога происходит в несколько стадий:
· I стадия. Воспаление,
очищение раны от погибших тканей. 1-10 сутки после травмы.
· II стадия. Регенерация,
заполнение раны грануляционной тканью. Состоит из двух подстадий: 10-17 сутки -
очищение раны от некротических тканей, 15-21 сутки - развитие грануляций.
· III стадия. Формирование
рубца, закрытие раны.
В тяжелых случаях возможно развитие осложнений: гнойного
целлюлита, лимфаденита
<http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/lymphadenitis>,
абсцессов и гангрены конечностей.
Общие
процессы
Обширные поражения вызывают ожоговую болезнь - патологические
изменения со стороны различных органов и систем, при которых нарушается
белковый и водно-солевой обмен, накапливаются токсины, снижаются защитные силы
организма, развивается ожоговое истощение.
Ожоговая болезнь в сочетании с резким снижением двигательной
активности может вызывать нарушения функций дыхательной, сердечно-сосудистой,
мочевыводящей системы и желудочно-кишечного тракта.
Ожоговая болезнь протекает поэтапно:
I этап. Ожоговый шок. Развивается из-за
сильной боли и значительной потери жидкости через поверхность ожога.
Представляет опасность для жизни больного. Продолжается 12-48 часов, в
отдельных случаях - до 72 часов.
Короткий период возбуждения сменяется нарастающей
заторможенностью. Характерна жажда, мышечная дрожь, озноб. Сознание спутано. В
отличие от других видов шока, артериальное давление повышается или остается в
пределах нормы. Учащается пульс, уменьшается выделение мочи.
Моча становится коричневой, черной или темно-вишневой,
приобретает запах гари. В тяжелых случаях возможна потеря сознания. Адекватное
лечение ожогового шока возможно только в специализированном мед. учреждении.
II этап. Ожоговая токсемия. Возникает при
всасывании в кровь продуктов распада тканей и бактериальных токсинов.
Развивается на 2-4 сутки с момента повреждения. Продолжается от 2-4 до 10-15
суток.
Температура тела повышена. Больной возбужден, его сознание
спутано. Возможны судороги
<http://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/epilepsy>,
бред, слуховые и зрительные галлюцинации. На этом этапе проявляются осложнения
со стороны различных органов и систем.
Со стороны сердечно-сосудистой системы - токсический миокардит
<http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/myocarditis>,
тромбозы
<http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombosis>,
перикардит <http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/pericarditis>.
Со стороны ЖКТ - стрессовые эрозии и язвы
<http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/gastric_ulcer>
(могут осложняться желудочным кровотечением), динамическая кишечная
непроходимость
<http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/ileus>,
токсический гепатит
<http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/hepatitis>,
панкреатит <http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/pancreatitis>.
Со стороны дыхательной системы - отек легких, экссудативный плеврит
<http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/exudative-pleurisy>,
пневмония <http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/pneumonia>,
бронхит
<http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/bronchitis>.
Со стороны почек - пиелит
<http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/pyelonephritis>,
нефрит <http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/glomerulonephritis>.
III этап. Септикотоксемия. Обусловлена большой потерей белка через раневую поверхность и
реакцией организма на инфекцию. Продолжается от нескольких недель до нескольких
месяцев.
Раны с большим количеством гнойного отделяемого. Заживление ожогов
приостанавливается, участки эпителизации уменьшаются или исчезают.
Характерна лихорадка с большими колебаниями температуры тела.
Больной вялый, страдает от нарушения сна <http://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/sleep-disorders>.
Аппетит отсутствует. Отмечается значительное снижение веса (в тяжелых случаях
возможна потеря 1/3 массы тела). Мышцы атрофируются, уменьшается подвижность
суставов, усиливается кровоточивость. Развиваются пролежни. Смерть наступает от
общих инфекционных осложнений (сепсиса, пневмонии).
При благоприятном варианте развития событий ожоговая болезнь
заканчивается восстановлением, во время которого раны очищаются и закрываются,
а состояние больного постепенно улучшается.
Первая помощь
при ожогах
Необходимо как можно быстрее прекратить контакт с
повреждающим агентом (пламенем, паром, химическим веществом и т.д.). При
термических ожогах разрушение тканей из-за их нагрева продолжается некоторое
время после прекращения разрушающего воздействия, поэтому обожженную
поверхность нужно охлаждать льдом, снегом или холодной водой в течение 10-15
минут.
Затем аккуратно, стараясь не повредить рану, срезают одежду и
накладывают чистую повязку. Свежий ожог нельзя смазывать кремом, маслом или
мазью - это может усложнить последующую обработку и ухудшить заживление раны.
При химических ожогах нужно обильно промыть рану проточной
водой. Ожоги щелочью промывают слабым раствором лимонной кислоты, ожоги
кислотой - слабым раствором питьевой соды. Ожог негашеной известью водой
промывать нельзя, вместо этого следует использовать растительное масло.
При обширных и глубоких ожогах больного необходимо укутать,
дать обезболивающее и теплое питье (лучше - содово-солевой раствор или щелочную
минеральную воду).
Пострадавшего с ожогом следует как можно быстрее доставить в
специализированное мед. учреждение.
Лечение
ожогов
Местные
лечебные мероприятия
Закрытое
лечение ожогов
Прежде всего производят обработку ожоговой поверхности
<http://www.krasotaimedicina.ru/treatment/open-manipulation-trauma/burn>.
С поврежденной поверхности удаляют инородные тела, кожу вокруг раны
обрабатывают антисептиком. Большие пузыри подрезают и опорожняют, не удаляя.
Отслоившаяся кожа прилипает к ожогу и защищает раневую поверхность. Обожженной
конечности придают возвышенное положение.
На первой стадии заживления применяют препараты с обезболивающим и
охлаждающим действием и лекарственные средства для нормализации состояния
тканей, удаления раневого содержимого, профилактики инфекции и отторжения
некротических участков.
Используют аэрозоли (Пантенол, Олазоль), мази и растворы на
гидрофильной основе (Левосин, Мирамистин, Офлокаин, Нитацид). Растворы
антисептиков и гипертонический раствор применяют только при оказании первой
помощи. В дальнейшем их использование нецелесообразно, поскольку повязки быстро
высыхают и препятствуют оттоку содержимого из раны.
При ожогах IIIА степени струп сохраняют до момента
самостоятельного отторжения. Вначале накладывают асептические повязки, после
отторжения струпа - мазевые.
Цель местного лечения ожогов на второй и третьей стадии заживления
- защита от инфекции, активизация обменных процессов, улучшение местного
кровоснабжения. Применяют лекарственные средства с гиперосмолярным действием
(Метилурацил, Стрептонитол и т.д.), гидрофобные покрытия с воском и парафином,
обеспечивающие сохранение растущего эпителия при перевязках.
При глубоких ожогах проводится стимуляция отторжения некротических
тканей. Для расплавления струпа используют салициловую мазь и протеолитические
ферменты. После очищения раны выполняют кожную пластику.
Открытое
лечение ожогов
Проводится в специальных асептических ожоговых палатах. Ожоги
обрабатывают высушивающими растворами антисептиков (раствор марганцовки,
бриллиантового зеленого и т.д.) и оставляют без повязки. Кроме того, открыто
обычно лечат ожоги промежности, лица и других областей, на которые сложно
наложить повязку. Для обработки ран в этом случае используют мази с
антисептиками (фурацилиновая, стрептомициновая м т.д.)
Общие
лечебные мероприятия
У пациентов со свежими ожогами повышается чувствительность к
анальгетикам. В раннем периоде наилучший эффект обеспечивается частым введением
малых доз обезболивающих препаратов. В последующем может потребоваться
увеличение дозы. Наркотические анальгетики угнетают дыхательный центр, поэтому
вводятся травматологом
<http://www.krasotaimedicina.ru/treatment/consultation-traumatology/traumatologist>
под контролем дыхания.
Подбор антибиотиков осуществляется на основании определения
чувствительности микроорганизмов. Профилактически антибиотики не назначают,
поскольку это может привести к образованию устойчивых штаммов, невосприимчивых
к антибактериальной терапии.
В ходе лечения необходимо возместить большие потери белка и
жидкости. При поверхностных ожогах более 10% и глубоких более 5% показана
инфузионная терапия. Под контролем пульса, диуреза, артериального и
центрального венозного давления пациенту вводят глюкозу, питательные растворы,
растворы для нормализации кровообращения и кислотно-щелочного состояния.
В поликлинике обожженному вводят анальгетики и седативные
препараты, противостолбнячную сыворотку. После этого удаляют отслоившийся на
больших участках эпидермис, а пузыри надсекают и выпускают из них жидкость.
Ожоговая поверхность при поверхностных ожогах болезненна, поэтому механическая
очистка ее допускается лишь в случае сильного загрязнения землей путем орошения
растворами антисептиков. Не следует пытаться отмывать битум при ожогах им. На
ожоговые раны накладывают противоожоговые не прилипающие к ранам повязки с
металлизированной поверхностью или стерильные повязки с мазями на
водорастворимой основе (левомеколь, левосин, диоксиколь, дермазин). Последующие
перевязки с этими же мазями проводят ежедневно или через день вплоть до полного
заживления ран.
После заживления ожогов IIIА степени на их месте возможно развитие
келоидных рубцов. С целью их профилактики, особенно при ожогах лица, кистей и
стоп, на только что зажившие раны накладывают эластичные давящие повязки. С
этой же целью назначают физиотерапевтическое лечение (ультразвук,
магнитотерапию, грязелечение).
При поступлении пострадавшего в амбулаторно-поликлиническое
учреждение в состоянии, расцененном как шок, ему вводят анальгетики, начинают
инфузионную противошоковую терапию и транспортируют в стационар. В
специализированной машине скорой помощи продолжают комплекс реанимационных
мероприятий, направленных в первую очередь на восстановление гемодинамики.
В стационаре продолжают инфузионную терапию. При глубоких
циркулярных ожогах конечностей и туловища, нарушающих кровообращение и дыхание,
показано неотложное рассечение ожогового струпа до появления кровотечения с
последующим наложением асептической повязки. Наркотические анальгетики
комбинируют с антигистаминными средствами (димедролом, дипразином и др.),
оксибутиратом натрия, сибазоном, нейролептиком - дроперидолом (4 - 6 раз в
сутки). Улучшения реологических свойств крови достигают назначением дезагрегантов
(пентоксифиллина, дипиридамола) и гепарина. При выраженной артериальной
гипотензии показаны кортикостероиды в больших дозах. Рано начатое интенсивное
лечение ожогового шока заметно улучшает ближайшие и отдаленные результаты
лечения, предупреждает ряд серьезных осложнений.
Контроль за состоянием больного и эффективностью терапии
осуществляют по показателям диуреза, АД, центрального венозного давления
(ежечасно), гематокрита, кислотно-щелочного состояния. Пострадавшим с ожогами
площадью 15 - 20% поверхности тела, поступившим в стационар без признаков шока,
необходима инфузионная терапия, направленная на профилактику развития
гемоконцентрации, гиповолемии и расстройств микроциркуляции.
После выведения из шока на первый план выдвигается защита
обожженных от алиментарного и энергетического истощения, интоксикации и
госпитальной инфекции.
Лечебные мероприятия в периоде острой ожоговой токсемии направлены
на дезинтоксикацию, коррекцию метаболических и энергетических расстройств,
борьбу с инфекцией. Дезинтоксикационная терапия включает внутривенное введение
гемодеза, реополиглюкина, проведение гемодилюции с форсированным диурезом.
Пострадавшим с интоксикационно-делириозным состоянием производят плазмаферез,
гемосорбцию, плазмосорбцию. Показано усиленное питание. Эффективно проведение
дополнительного энтерального питания, при котором через постоянный зонд в
желудок дозированно вводят высококалорийные смеси. Внутривенно вливают растворы
аминокислот, белковые гидролизаты, жировые эмульсии, раствор глюкозы. Антибактериальные
препараты назначают в соответствии с результатами посева из раны и определения
чувствительности флоры к антибиотикам и антисептикам. Больные должны постоянно
получать обезболивающие и антигистаминные препараты, кардиотонические средства,
витамины С, группы В. Для предотвращения осложнений со стороны
желудочно-кишечного тракта необходимо применение препаратов, снижающих
кислотность желудочного сока (атропин, алмагель).
Лечение ожоговых ран осуществляют открытым и закрытым способами.
Открытый способ применяют в палате с ламинарным потоком подогретого до 30 -
33°С воздуха или в палате с инфракрасными источниками тепла и системой очистки
воздуха. При ожогах задней поверхности тела эффективно лечение на
флюидизированных кроватях. При ожогах конечностей открытое лечение проводят в
аэротерапевтических установках.
Закрытый способ лечения показан при отсутствии технического
обеспечения открытого ведения ран и заключается в применении повязок с
антисептическими мазями и растворами антисептиков. Перевязки проводят ежедневно
или через день в зависимости от количества раневого отделяемого. Особенно
эффективно проведение перевязок в ваннах с растворами антисептиков,
приготовленных в виде шампуней (йодопирон). При открытом методе ведения
ожоговые поверхности обрабатывают раствором йодопирона 3 - 4 раза в сутки.
Раннее удаление погибших от термического воздействия тканей и
пластическое закрытие образовавшихся ран собственной кожей предотвращает или
сокращает следующие периоды ожоговой болезни. Поэтому некротические ткани при
глубоких ожогах площадью до 15% поверхности тела иссекают хирургическим путем
на 3 - 5-й день после ожога и сразу же закрывают образовавшуюся рану
расцепленным перфорированным аутодермотрансплантатом. При благоприятном исходе
операции заживление ран наступает через 3 - 3,5 нед после ожога.
Больной, перенесший глубокие ожоги площадью более 10% поверхности
тела (или более 3-4%, но в области суставов), должен пройти курс реабилитации
(лечебная физкультура, съемная иммобилизация, грязевые аппликации и др.) в
отделениях восстановительного лечения поликлиник и больниц. При развитии
выраженных послеожоговых рубцовых деформаций, обезображивающих или вызывающих
нарушение функции, проводят пластические операции.
Реабилитация
после ожогов
Реабилитация включает в себя мероприятия по восстановлению
физического (лечебная гимнастика
<http://www.krasotaimedicina.ru/treatment/lfk-neurology/>, физиотерапия
<http://www.krasotaimedicina.ru/treatment/physiotherapy/>) и
психологического состояния пациента. Основные принципы реабилитации:
· раннее начало;
· четкий план;
· исключение периодов
длительной неподвижности;
· постоянное наращивание
двигательной активности.
По окончании периода первичной реабилитации определяется
необходимость дополнительной психологической и хирургической помощи.
Осложнения. Лицо характеризуется сложным рельефом,
поэтому при ожогах обычными термическими агентами (пламя, горячие жидкости и
др.) глубина повреждения может быть разнообразной, больше страдают выступающие
части лица.
. Область носа - кончик и крылья носа поражаются чаще других
и нередко здесь ожоги 3-Б или 4 степени. Хрящи носа при этом расправляются,
обуславливая его деформацию. Часто наблюдается частичная или полная облитерация
ноздрей.
. Область губ - ожог кожной части и каймы губ приводит к их
вывороту, образованию грубой рубцовой поверхности, уменьшает растяжение,
нередки микростомы, вследствие слипания и срастания тканей в области углов рта.
. Область подбородка - нередко повреждается вместе с губами,
усиливая выворот нижней губы.
. Щека и область скуловых дуг, околоушно-жевательная область
- возможно развитие нарушения мимики лица, при глубоком рубцевании - возможен
вторичный выворот нижнего века, деформации угла рта. При поражении слюнной
железы ожоги долго не заживают, вследствие выделения слюны, слюнные свищи.
. Веки и глазное яблоко. При ожоге кожи век, вследствие
рубцевания дефекта, происходит выворот века, что нередко приводит к вторичному
заболеванию глаз. При контактных ожогах раскаленным металлом или напалмом
возможно поражение и тканей глазного яблока.
. Брови и надбровные дуги. Вследствие рубцевания в области
бровей, нередко возникает выворот верхнего века.
. Волосистая поверхность головы. Ожоги костных тканей требуют
дополнительных мероприятий для удаления омертвевших участков кости и
последующей пересадки кожи.
. Ушные раковины. Образуются дефекты, а после перихондрита и
деформация раковин иногда с облитерацией наружного слухового прохода.
. Шея. После рубцевания образуются стягивающие рубцы,
вызывающие контрактуру головы. У детей опасно в плане деформации челюсти и
шейных позвонков. Кольцевидные ожоги шеи опасны при образовании сухого струпа -
возможно нарушение дыхания.
. Ожог дыхательных путей (ОДП) встречается при ожоге головы и
шеи, особенно при ожогах напалмом. (Напалм - вязкая зажигательная смесь,
приготовленная из нефтепродуктов. Горит красным пламенем 5-10 мин при
температуре 800-1200 С, выделяет густой черный дым, содержащий большое
количество окиси углерода. Поэтому, кроме глубоких ожогов, нагревает воздух,
вызывает ожоги дыхательных путей, отравление угарным газом, оказывает
психическое воздействие. Напалм легче воды, поэтому плавает на воде, продолжая
гореть.)
Осложнения. Ожоговая болезнь может осложниться развитием сепсиса,
эрозивно-язвенных поражений желудочно-кишечного тракта, гепатита. Крайне
тяжелым осложнением является ожоговое истощение, которое характеризуется
прекращением репаративных процессов и прогрессирующим некрозом в ранах, резким
похуданием, вплоть до кахексии, анемией, гипопротеинемией. У пострадавших могут
возникнуть также абсцессы мягких тканей, рожистое воспаление, тромбофлебиты,
флегмоны <http://infomed.by/zabolevania/sel/11554.html>, артриты,
лимфангииты и лимфадениты.
Хирургическое
лечение ожогов на специфических участках
Ключевым моментом в успешном лечении ожогов на лице является
диагностика глубины ожога.
Если вы убеждены, что это поверхностный ожог, тогда лучший
способ лечить его - это накладывать антимикробные препараты и ждать заживления.
От инфекции ожог защитят либо сульфадиазин серебра (Сильваден, Фламмазин), либо
бацитрацин.
Если вы диагностировали ожог на лице как глубокий, тогда
поврежденную ткань следует иссечь и применить технику танценциального иссечения
и покрыть кожей. В этом случае проблема заключается во времени.
Если кроме ожога на лице у ребенка сильно обожжены другие
области, тогда в первую очередь выполняется операция на теле.
Если обожжено только лицо, тогда следует поставить правильный
диагноз и определить день операции и покрытия. В таких случаях многие хирурги
также лечат больных местными агентами, ждут 7-10 дней и затем проводят операцию
по иссечению и покрытию. Причиной этому ожиданию служит разграничение ожога,
чтобы убедиться какие ткани жизненноспособные, а какие нужно иссечь.
Ожидание дольше 7-10 дней подвергает ребенка риску
длительного отделения струпа, образования грануляций и вторичному заживлению,
все это ведет далее к образованию деформаций и контрактур на лице после
окончательного выздоровления.
Иссечение глубокого ожога на лице должно выполняться ручным
лезвием (типа Уотсона) для иссечения больших участков кожи. Для тангенциального
иссечения на закругленных участках лица рекомендуется использовать лезвие
Гулиана. Иссечение нужно проводить только нежизненноспособных тканей, до того,
пока вы не увидите кровотечение из раны. Небрежное глубокое иссечение приводит
к лишним деформациям и возможно к параличу нерва. Гемостаз, как и при любом
другом иссечении, должен быть полным и аккуратным. Если же кровотечение трудно
остановить, тогда следует наложить мокрую повязку с физиологическим раствором
или с антибиотиком. Спустя 24 часа ребенка опять следует взять в операционную
для смены повязки и наложения кожи.
Покрытие кожей иссеченных ожогов на лице должно проводиться
одним лоскутом. Перфорированную кожу применять не следует, поскольку эффект
"замащивания мостовой" в дальнейшем приведет к дефектам. Если это
вообще возможно, нужно постараться наложить лоскут так, чтобы он состыковался с
эстетическими участками на лице для достижения наилучшего результата. В общем,
лоскуты можно оставить открытыми для наблюдения за ними. Медсестра должна
следить за тем, чтобы ребенок не сместил их во время движения в первые дни
после операции. Если у вас возникают сомнения по поводу надежности такого
метода, тогда поверх лоскутов нужно наложить повязку и снять ее через 3-4 дня.
После приживления лоскутов на лице, нужен дополнительный уход
для предотвращения появления гипертрофических рубцов. Лучшим средством для
предотвращения гипертрофических рубцов является постоянное давление на лоскуты.
Это достигается при ношении хорошо подобранной плотно прилегающей эластичной
маски для лица (например, фирмы Джобст), которую нужно носить постоянно первые
2-3 месяца и затем меньше по мере созревания рубцов. Лучше иметь две маски,
потому что пока одна стирается, другая должна быть на лице.
Существует другой способ, который достигается также ношением
плотной маски, осторожно подогнанной и сделанной из непрозрачного
термоматериала или прозрачного фибростекла. Такие маски дорогие, должны быть
сделаны опытным терапевтом и требуют частых примерок поскольку формы лица
меняются. Прозрачные маски позволяют терапевту видеть какое давление
оказывается и где его не хватает.
Рубцы по краям и на линиях состыковок кожи с лоскутом - это
место, где может образоваться гипертрофический рубец. Другим методом
предотвращения гипертрофии является массаж рубцов. Массаж заживающих рубцов
должен начинаться спустя 2 недели после заживания и должен проводиться 3 раза в
день с любым кремом для сокращения трения между пальцами и рубцом. Массаж
должен быть твердым и постоянным, но не болезненным, с использованием
вращательных или прямых движений в зависимости от геометрии рубцов. Массаж
также должен проводиться в течение 2-3 месяцев после заживления, а после
необходимость в нем должна быть пересмотрена. Для массажа послеожоговых рубцов
рекомендуется применять мази с кортизоном и витамином Е и такими агентами, на
которые реагирует больной.
Окологлазные области и глаза
Глаза и окологлазное пространство - это такое место, где
требуется участие хирурга и офтальмолога. Если есть подозрение на ожог
роговицы, кератит, развивающийся при несмыкании глазной щели или повреждения
глазного яблока, знающий офтальмолог должен принять участие в лечении.
Эктропион с обнажением роговицы - это самая важная проблема у
ребенка с ожогом лица. Если обнажение роговицы не лечить несколько часов, оно
может прогрессировать в образование язвы с очень быстрой перфорацией. Выворот
века с обнажением роговицы у обожженного ребенка может наступить по той или
иной причине и лечение будет зависеть от причины.
Отек обожженных орбитальных тканей может привести к вывороту
века с покраснением конъюктивальной ткани века. Такие вывороты обычно
сопровождаются таким большим отеком, что обнажение роговицы вначале не является
проблемой, но если оно продолжается дольше, это рискованно. Офтальмолог должен
осмотреть глаз до того, как произойдет отек, после это будет трудно сделать.
Лечением выворота века из-за раннего отека является наложение мази или влажной
повязки пока не спадет отек и выворот сам не исправится.
Потеря века из-за глубокого ожога представляет собой основную
проблему. Отгоревшая ткань века обычно держится какое-то время, а после
отторгается и возникает повреждение роговицы. До операции вокруг открытого
глаза нужно создать увлажненную камеру. Возле глаза можно положить тонкую
влажную пленку и часто смачивать ее физиологически сбалансированным
электролитным раствором. Другим средством является использование большой
склеральной линзы, которая будет держаться под краями оставшейся ткани. Через
склеральную линзу легко делать промывание глаза.
Если нельзя создать увлажняющую камеру возле глаза, тогда
роговицу нужно покрыть конъюктивальным лоскутом для предотвращения ее травмы.
Это сохранит функцию роговицы, с последующим проведением реконструктивной
операции.
Рубцовая контрактура также приводит к эктропиону обожженной
орбиты, которые возникает спустя 10-14 дней после ожога или несколько недель. В
обоих случаях, если роговицу нельзя защитить, то следует провести операцию по
освобождению выворота века с покрытием его кожей как можно раньше. В основном,
больше всего страдает нижнее веко. После освобождения на нижнее веко
предпочтительнее накладывать полнослойный лоскут и сделать перевязку со
стентом, чтобы веко находилось в закрытом положении. В некоторых случаях по
техническим причинам используют расщепленный лоскут при раннем послеожоговом
вывороте века, но это происходит не очень часто. Когда выворот века произошел
сверху, восстановление нужно производить расщепленным лоскутом после адекватного
освобождения.
Для достижения аппозиции у детей использование тарсорафии не
показано. Причиной этому служит то, что несмотря на то, что тарсорафия
находится на самой латеральной границе глазного отверствия, тарсорафия временно
ослепит ребенка. Оставлять ребенка в таком положении несколько дней или недель
нельзя, потому что это приведет к постоянной кортикальной слепоте.
Уши
Глубокие ожоги ушей заслуживают раннего агрессивного лечения
для предотвращения осложнений хондрита. Если при глубоком ожоге обнажается
хрящевая ткань, хондрит может быть очень болезненным и может привести к большой
потере хряща - хрящ почти что расплавляется. В результате после заживания ухо
становится деформированным, уменьшенным и требует сложной реконструктивной
операции.
В общем, лучше в любом случае лечить обожженные уши,
независимо от глубины ожога и применять сульфат мафенида (Сульфамилон). Вроде
бы такое избыточное лечение является ненужным, но это не так, потому что
сульфамилон предотвращает превращение поверхностного ожога в глубокий.
Хондрит представляет собой болезненное опухание обожженного
уха в первые несколько дней после ожога. Это происходит из-за нескольких
микроорганизмов и первое время из уха непроизвольно может выделяться
содержимое. Лечением хондрита служит хирургический дренаж и открытие как можно
больше ткани для того, чтобы снять отек и после наложить повязку с сульфатом
мафенида и антибиотиками. Повязки должны меняться каждые 2 дня до того, как
закроются раны.
Нос
При тяжелых ожогах на лице, часто страдает нос, потому что
повреждается нежная кожа и хрящ, а также и кончики ноздрей. Если ребенка сразу
не оперировать, это может привести к потере хряща и последующей деформации при
росте, обычно происходит потеря крыла носа как следствие нарушение дыхания и изменение
внешнего вида.
Для предотвращения такого глубокого повреждения следует
закрыть этот участок расщепленным лоскутом как можно скорее. Обнаженные кости
на носу нужно лечить таким же способом.
Ятрогенная потеря тканей на носу происходит во время закрепления
назотрахеальной трубки на носовой перегородке, на краю ноздри или хряще.
Часто происходит некроз под воздействием давления на эти
структуры, особенно у маленьких детей, что потом приводит к деформациям,
требующим реконструктивную операцию после заживления.
Поэтому у обожженного ребенка следует закреплять
назотрахеальную или назогастральную трубку очень осторожно.
Послеожоговые
реконструктивные операции головы и шеи. Техника и принципы
Реконструкция повреждений и рубцов на лице и на шее после
ожоговой травмы ставит хирурга в самое щекотливое положение.
Хирурги все еще ограничены в своих действиях из-за того, как
заживают ткани и образуются рубцы, а также и из-за недостатка донорских.
Через знания и существующие методы, точный диагноз недостатка
тканей и вторичное отторжение, планирование лечения и осторожное, но смелое
выполнение своих планов - все это необходимо при лечении ребенка с ожогом на
лице.
Дело обстоит еще труднее у ребенка с ожогом из-за осложняющих
факторов, например, постоянного физического роста а также эмоционального и
психологического развития.
В этой главе мы рассмотрим два основных аспекта послеожоговой
реконструкции головы и шеи:
. Техника реконструктивных операций на лице и шее.
2. Принципы, лежащие в основе применения этой техники.
Техника. Неоперативные методы.
Существуют несколько неоперативных способов, которые
позволяют улучшить некоторые рубцы на лице или делают возможным проведение
операции с большим успехом.
Некоторые коммерческие компании (например, Джобст)
изготавливают эластичные маски, которые они шьют по индивидуальному заказу.
Обычно, больной с рубцами на лице при выписке из больницы получает маску для
лица.
Эластичные давящие повязки также имеют преимущество в лечении
гипертрофических рубцов. В обоих случаях повязки, применяемые для профилактики
и для лечения, нужно носить несколько месяцев, периодически меняя их.
Твердые давящие повязки. Кроме эластичных масок для лица
существует разнообразие термопластического материала, который позволяет сделать
твердую, индивидуально подогнанную маску, которая будет постоянно давить на
обожженную зажившую кожу. Такие маски держутся при помощи эластичных повязок,
которые крепятся вокруг головы.
Такие материалы либо прозрачные, либо однотонные,
преимущество за прозрачными материалами, потому что тогда за рубцами можно
наблюдать не снимая маску.
При изготовлении твердой маски важен опыт и техническое
мастерство и часто они требуют переделывания во время ношения для того, чтобы
она идеально контролировала давление, оказываемое на рубец.
Фармакологические вещества.
Есть несколько фармакологических веществ, которые могут
использоваться при лечении рубцов на лице.
Витамин Е. Применение витамина Е (альфа-токорол) оказывает
пользу, если рубцы не очень большие и лечение начато рано. Смазывание рубцов
дважды в день концентрированным масляным раствором витамина Е не дает видимых
результатов первые несколько недель. Не у всех больных такое применение
вызывает размягчение и есть некоторые больные, которые проявляют гиперчувствительность
к этому витамину.
Стероиды. Использование их либо наружно, либо в виде инъекций
кажется одним из наиболее полезных способов лечения гипертрофических рубцов.
Самый распространенный стероид наружного применения это триамсинолон в виде
мази 0.025 %. Но для того, чтобы были заметны результаты, должно пройти
несколько недель. Одним из преимуществ наружного применения триамсинола
является прекращение зуда, которое сопровождает образование гипертрофического
рубца. Если наружное применение не эффективно и не уменьшает гипертрофию рубца,
триамсинолон 0.1 % можно вводить шприцом в места где есть рубец, но не превышая
максимальной дозировки. В некоторых случаях смягчение сопровождается
покраснением и в конечном результате чем мягче рубец, тем он быстрее бледнеет.
Возраст.
Хотя возраст не влияет на принятие решения о неоперативных
способах лечения, следует упомянуть что между возрастом и процессом рубцевания
существует взаимосвязь.
У большинства детей ожоговые рубцы продолжают меняться,
улучшаться на протяжении нескольких лет. Рубцы, полученные в младенчестве
реагируют на время по другому, чем рубцы, полученные ребенком в более старшем
возрасте. Рубцы, полученные в младенчестве в будущем часто превосходно
заживают, они мягкие, что не наблюдается у детей более старшего возраста.
Как противоположность вышенаписанному, рубцы плохо заживают у
девочек в подростковом возрасте. Такие рубцы как правило плохо созревают, часто
нет улучшения пока не наступит первая менструация.
Методы операций
Ревизия рубца. Есть много способов ревизии местных рубцов на
лице при послеожоговой реконструкции и часто хирург не обращает внимания на
лицо, поскольку занят более обширными участками.
Прямое иссечение рубца с ограниченным движением при его
закрытии обеспечивает удовлетворительный внешний вид, особенно когда внимание
обращается на послеоперативный уход за раной. Эта техника в основном применима
по краям прежде пересаженной кожи и лоскутов и она улучшает внешний вид рубцов
и лучше гармонирует с кожей.
Литература
1. А.К.
Иорданишвили "Заболевания, повреждения и опухоли челюстно-лицевой
области" 2007. - 494с
2. Т.Г.
Робустова /Хирургическая стоматология: учебник - 2-е изд., перераб. и доп. -
М.: Медицина, 1996. - 688с.
3. Автор: Б.А.
Парамонов, Я.О. Порембский, В.Г. Яблонский Ожоги: Руководство для врачей 2000.
- 488с.
<http://www.zipsites.ru/me/medic/BA_Paramonov_YaO_Porembskiy_VG_Yablonskiy_Ozhogi_Rukovodstvo/>