Центральный нейрофиброматоз
ОДЕССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра нейрохирургии и неврологии
РЕФЕРАТ
на тему:
«Центральный нейрофиброматоз»
Выполнила:
врач-интерн невропатолог
Дидыч В.Ю.
ОДЕССА - 2008
Клиническая картина центрального
нейрофиброматоза чрезвычайно многообразна и широко варьирует.
Тщательный анализ анамнестических
данных позволяет выяснить, что у большинства начальный период заболевания
совпадает с появлением кожных опухолей и пигментных пятен на теле больного.
Период кожных высыпаний особенно часто совпадает с периодом полового
созревания, роста и формирования молодого организма.
Первые признаки болезни выявляются в
первом десятилетии жизни, причем начало заболевания иногда бывает трудно
уточнить.
В большинстве случаев больные сообщают,
что у них с раннего детства имелись пигментные пятна кофейного цвета или
опухоли кожных покровов, но так как они не вызывали никаких субъективных
ощущений, то на них не обращали внимания.
Клиническая картина центрального
нейрофиброматоза Реклингаузена во многом зависит от локализации опухолей,
однако характерно то, что из множества опухолей, поражающих черепномозговые
нервы и спинномозговые корешки, проявляет себя обычно один какой-либо узел, а
большинство новообразований головного и спинного мозга чаще всего является
неожиданной находкой на секции.
При церебральной форме ведущими
симптомами являются симптомы поражения VIII пары черепномозговых нервов -
односторонней или двусторонней невриномы слухового нерва.
Клиника односторонней невриномы VIII
нерва при болезни Реклингаузена ничем существенным не отличается от клиники
изолированной невриномы слухового нерва.
Лишь другие проявления центрального
нейрофиброматоза - кофейные пятна на коже, гиперпигментация, кожные опухоли,
опухоли периферических нервов, опухоли других черепномозговых нервов и пр. -
могут свидетельствовать о наличии у больного общего нейрофиброматозного
процесса.
У некоторых больных провоцирующим
моментом в проявлении нейрофиброматоза служит травма, чаще тяжелая, связанная с
ушибом головы и позвоночника, иногда с потерей сознания, в ряде случаев
повторная.
Неврологическая характеристика церебральной формы нейрофиброматоза
Клиническая картина центрального
нейрофиброматоза, кроме постоянных симптомов, присущих общим формам
нейрофиброматоза, складывается из ряда общемозговых и очаговых симптомов.
Общемозговые симптомы. Головные боли. Одним из наиболее частых общемозговых симптомов при
опухолях головного мозга являются головные боли.
В основном головные боли наблюдались
при церебральной и комбинированной форме нейрофиброматоза и отсутствовали при
спинальной форме.
У некоторых больных начало
заболевания связано с появлением головных болей, причем у части больных они
сочетались со снижением слуха. Интенсивность и характер головных болей зависели
от степени блокады ликворных путей. В начале заболевания головные боли не
постоянны и возникают периодически, по мере развития заболевания они
усиливаются и становятся постоянными. Развитие временной или постоянной блокады
ликворных путей приводит к повышению внутричерепного давления, развитию
вторичной гидроцефалии и возникновению гидроцефально-гипертензионных головных
болей. В этих случаях головные боли возникают приступообразно, чаще по утрам. У
большинства больных головные боли носят постоянный характер, локализуясь чаще в
области лба и затылка. Иногда головные боли располагаются в лобно-орбитальной
или лобно-височной области, нередко они бывают диффузными. Головные боли
усиливаются во время работы, ходьбы, при поворотах головы. В некоторых случаях
они бывают весьма интенсивными, резкими, с утратой сознания. Они могут носить
оболочечный характер - отдавать в лоб, глазное яблоко и даже ухо, что связано с
воздействием опухолей (особенно арахноид-эндотелиом при комбинированной форме)
на твердую мозговую оболочку. Иногда наблюдаются пульсирующие головные боли.
Нередко на высоте приступа головных болей может отмечаться временное ухудшение
зрения.
К числу весьма частых
гипертензионно-гидроцефальных симптомов при церебральной форме нейрофиброматоза
относится рвота. Это частый спутник головной боли, чаще всего развивающийся на
высоте головных болей с последующим временным облегчением состояния больного.
Рвота сопровождается икотой, иногда потерей сознания. При центральном
нейрофиброматозе рвота возникает в основном в результате раздражения ядер
блуждающего нерва.
Застойные соски зрительных нервов.
Основными объективными признаками гипетензионно-гидроцефального синдрома при
центральном нейрофиброматозе являются изменения со стороны глазного дна. У
большинства больных с центральным иейрофиброматозом наблюдались выраженные в
различной степени застойные соски зрительных нервов.
У больных с преимущественно
церебральной формой поражения с наличием двусторонних неврином VIII пары нервов
обнаруживаются изменения на глазном дне в виде застоя или атрофии. Нормальное
глазное дно выявляется преимущественно при спинальной форме нейрофиброматоза.
Анализ нарушения зрительной функции показал, что между степенью выраженности
застойного соска и степенью нарушения зрения нет параллелизма. Почти у всех
больных, кроме застойных сосков, имеется механическое сдавление зрительных
путей на основании мозга, это было непосредственное влияние опухоли на один или
оба зрительных нерва. Чаще это давление обусловлено арахноидэндотелиомами,
расположенными в средней или передней черепной ямке, реже опухолевым процессом
в хиазмально-селлярной области или глиомой зрительных нервов. В одном
наблюдении дислокацию прехиазмального участка зрительного нерва вызывала
астроцитома прозрачной перегородки.
Первичная атрофия обусловливалась
местным процессом в области хиазмы и зрительных нервов (глиома хиазмы и
зрительных нервов), оптохиазмальным арахноидитом, супраселлярной
арахно-пдэндотелиомой.
Обнаруживается симптом
Фостера-Кеннеди. Застойный сосок зрительного нерва вызван наличием двусторонних
неврином VIII пары нервов, которые вызывают повышение внутричерепного давления.
Первичная атрофия на противоположном глазу обусловливается местной компрессией
зрительного нерва арахноидэндотелиомами основания и множественными невриномами
в средней черепной ямке.
Застойные соски на глазном дне
обычно развиваются постепенно, по мере нарастания блокады ликворных путей.
Очень часто при центральном нейрофиброматозе застойные соски впервые
обнаруживаются спустя много лет после начала заболевания. Это наблюдается
тогда, когда заболевание начинается с симптомов поражения спинного мозга и лишь
впоследствии выявляются гипертензионные симптомы, говорящие о поражении
черепномозговых нервов. У одного больного застойные соски в начальной стадии
были обнаружены впервые через 6 лет после начала заболевания, у другого - через
21 (!) год после появления симптомов поражения спинного мозга.
У больного С., 39 лет, в 1927 г.
появилось небольшое уплотнение величиной с горошину по наружной поверхности
правого бедра в средней трети. В том же году эта опухоль, оказавшаяся невромой,
удалена амбулаторно. Вскоре появилась болезненная опухоль в левой подколенной
ямке, боли отдавали в левую стопу, больной с трудом разгибал голень. В 1933 г.
удалена нейрофиброма левого малоберцового нерва с резекцией его части, после
чего остался стойкий паралич левой стопы. В том же году появились непостоянные
боли в пояснице, правой ягодице, в области правой паховой складки, правом
бедре. Боли возникали в покое и проходили при ходьбе. Больной принимал
физиотерапевтические процедуры. Осенью 1940 г.- острые боли в пояснице,
передней и задней поверхности правого бедра, в правом коленном суставе. С
февраля 1941 г.- боли постоянного характера, жгучие, стреляющие, пульсирующие, локализующиеся
в пояснице, правой ягодице и паху, над правым коленом. В конце февраля -
длительная задержка мочеиспускания в течение 20 часов, с этого времени
постоянные небольшие задержки перед актом мочеиспускания. В том же году
произведена ламинэктомия и удалена невринома, исходящая из заднего корешка L2 с преходящим парезом нижних
конечностей и тазовыми нарушениями. В 1951 г. удалены две невриномы правого
седалищного нерва. После удаления опухолей появился преходящий парез правой
стопы; с этого же года - головные боли. С 1964 г. головные боли усилились, в
том же году были впервые найдены застойные соски на глазном дне. Последнее
время беспокоят периодические затемнения перед глазами, снижение зрения.
Головные боли редки и локализуются преимущественно в левой височно-теменной
области. Непостоянные ноющие боли в пояснично-крестцовой области. При
поступлении: на глазном дне застойные соски с резким отеком. Неврологическая
симптоматика множественных неврином уровня задней черепной ямки, неврином
конского хвоста.
У некоторых больных можно отметить
колебания интенсивности застойных сосков в течение заболевания вплоть до
временного полного их исчезновения. Иллюстрацией может служить следующее
наблюдение.
У больной Г., 17 лет, год назад
появились головные боли, сопровождающиеся тошнотой и рвотой, пошатывание при
ходьбе, глухота па правое ухо, двоение в глазах и снижение зрения. При
поступлении в институт (в 1947 г.) на глазном дне резко выраженные застойные
соски, острота зрения справа - 0,5, слева - 1,0. Неврологически - картина
невриномы VIII нерва справа. Операция - тотальное удаление невриномы правого
слухового нерва, пластическая операция на правом лицевом нерве. В течение
последующих 4 лет самочувствие больной удовлетворительное, редкие головные
боли. В апреле 1951 г.- нарастающая слабость в ногах, судорожные подергивания в
них. При поступлении в институт (в 1951 г.) па глазном дне легкая стушеванность
границ сосков зрительных нервов, острота зрения 1.0 на оба глаза.
Неврологически - симптоматика опухолей спинного мозга на нижнегрудном уровне.
Операция- удаление 4 неврином на уровне D10 позвонка. Быстрое восстановление
движений и чувствительности. В конце 1954 г.- шум в голове, снижение слуха на
левое ухо, нарушение глотания, ухудшение походки. При поступлении в институт (в
1955 г.) на глазном дне стушеванность границ сосков зрительных нервов при
нормальной остроте зрения. Неврологическая симптоматика поражения левого
слухового нерва. При поступлении в институт для обследования в 1959 г. глазное
дно нормальное, острота зрения 1,0 на оба глаза. Нет симптомов повышения
внутричерепного давления. Остаются полная глухота и выпадение вестибулярной
возбудимости с двух сторон.
Очаговые симптомы. Очаговые симптомы при центральном нейрофиброматозе складывались из
симптомов мозжечкового поражения и поражения черепномозговых нервов.
Мозжечковые симптомы. Из мозжечковых
симптомов чаще всего наблюдаются нарушения статики, походки и координационные
нарушения. Координационные нарушения в конечностях наблюдаются преимущественно
на стороне локализации опухоли, а при двусторонних невриномах VIII нерва - с
обеих сторон.
Отмечаются адиадохокинез, гипотония,
повышение мышечного тонуса.
Вестибулярные расстройства.
Головокружения при невриномах VIII нерва наблюдаются лишь в начальном периоде
заболевания, когда еще не произошло полного выпадения вестибулярной
возбудимости. Типичные головокружения при односторонних невриномах бывают
крайне редко, что объясняется очень медленным развитием процесса и компенсацией
вестибулярных нарушений зрением, глубоким мышечно-суставным чувством и здоровым
лабиринтом противоположной стороны. Приступы головокружения нередко возникают
на высоте гипертензии временного нарушения ликвороттока и сочетаются с
побледнением или покраснением лица, ощущением жара во всем теле, сердцебиением,
потливостью, учащением дыхания, а иногда и кратковременной потерей сознания.
Очень часто головокружения появляются только при определенном положении головы,
при положении больного на спине или на боку и сопровождаются шумом в голове. Весьма
редки системные головокружения.
Спонтанный нистагм является частым и
характерным симптомом опухолей задней черепной ямки. Нистагма не наблюдалось у
некоторых больных с односторонней невриномой VIII нерва. И. С. Благовещенская
объясняет отсутствие спонтанного нистагма у больных с невриномой слухового
нерва в ранней стадии болезни небольшим размером опухоли, латеральным ее
расположением и наличием компенсаторных механизмов.
В стадии выраженных клинических
симптомов и в далеко зашедшей стадии неврином VIII нерва наблюдается
множественный спонтанный нистагм.
У больных также отмечается снижение
и выпадение вестибулярной возбудимости в результате поражения вестибулярного
аппарата VIII нерва
Характерно нарушение или выпадение
оптокинетического нистагма, причем отмечено, что чем сильнее влияние процесса
на ствол мозга (особенно у больных с двусторонними невриномами слухового нерва,
резко сдавливающими ствол), тем грубее и чаще нарушается оптокинетический
нистагм.
Поражения
черепномозговых нервов. Степень нарушения
функции черепномозговых нервов и последовательность развития этих нарушений
зависят от локализации опухолей, направления роста, сдавления различных
образований в области задней черепной ямки, а также первичного роста опухолей
на черепномозговых нервах. При церебральной форме нейрофиброматоза, в частности
при невриномах слухового нерва, часто в процесс вовлечены все нервы
мосто-мозжечкового угла и каудальной группы, а также отводящий нерв. В поздней
стадии заболевания при наличии резко выраженной гидроцефалии страдают
обонятельные, зрительные, глазодвигательные и блоковидные нервы.
Поражение обонятельных нервов обычно
выявляется в поздней стадии и связано с наличием резко выраженной гидроцефалии.
Поражение блоковидных нервов
клинически может быть не выявлено, в то время как на секции на блоковидных
нервах найдены мелкие опухолевые узелки неврином. И у этих больных прижизненная
диагностика поражения IV нерва отсутствует.
Поражение тройничных нервов при
невриномах слуховых нервов - довольно частое явление в силу того, что
тройничные нервы или бывают непосредственно сращены с опухолью, или сдавлены
ею. При церебральной и комбинированной формах нейрофиброматоза поражение
тройничных нервов имеет вид снижения или отсутствия роговичного рефлекса на
одной или обеих сторонах, снижения болевой чувствительности на лице, атрофии и
пареза жевательных мышц, болезненность тригеминальных точек при надавливании, у
немногих больных имелась гиперестезия болевой чувствительности на лице.
Придается большое значение
исследованию чувствительности в полости носа, т. к. снижение чувствительности в
носу наряду со снижением роговичного рефлекса и наличием спонтанного нистагма
считается одним из наиболее частых и ранних симптомов при опухолях задней
черепной ямки. Чувствительность в носу может быть снижена с одной или двух
сторон. У больных с односторонними невриномами VIII нерва снижение
чувствительности выражено на гемолатеральной стороне. У больных с двусторонними
невриномами снижение чувствительности в носу наблюдается на стороне наиболее
выраженного (или наиболее раннего) клинически или морфологически очага
поражения. Редко снижение чувствительности в носу наблюдается на
противоположной очагу стороне.
Поражение отводящих нервов
встречается часто при невриномах слуховых нервов. Двустороннее поражение
отводящих нервов наблюдается чаще, чем одностороннее. Отметить какую-либо
зависимость одно- или двустороннего поражения отводящего нерва от локализации
неврином в той или другой боковой цистерне варолиева моста не представлялось
возможным.
Поражение лицевых нервов клинически
наблюдается в виде преобладания одностороннего периферического пареза лицевого
нерва на стороне поражения. Лицевой нерв является спутником слухового и при
невриномах VIII нерва поражается часто вместе с последним.
Поражение слуховых нервов является
доминирующим симптомом в клинике церебральной формы и сопутствующим при других
формах нейрофиброматоза и преобладает над остальными расстройствами. В клинике
поражения слуховых нервов снижение слуха происходит обычно рано и является
одним из первых и основных симптомов невриномы VIII нерва. Впрочем, иногда
снижение слуха при нейрофиброматозе развивается вследствие роста крупных
нейрофибром вблизи наружного слухового прохода, как это наблюдается при
периферических формах. Б. О. Фарберов наблюдал больного, у которого опухоли,
спускаясь в, виде мешков в правой височной области, закрывали половину лица и
правый наружный слуховой проход, в результате чего понизился слух. Подобное
наблюдение описано М. Д. Злотниковым: опухоли локализовались на темени и,
опускаясь на грудь, закрывали левое ухо, механически препятствуя
звукопроведению. П. Г. Рудня вписал 2 больных, у которых нейрофибромы,
локализуясь в области/ушной раковины и закрывая слуховой проход, тем самым
нарушали нормальную звукопроводимость.
Очень часто снижению слуха
предшествует шум в голове, в затылочной области, в области одного или обоих
ушей. При невриномах VIII нерва шум локализуется в том ухе, которым больные
совершенно не слышат. Шум в ушах подвержен значительным колебаниям, возникая
или резко усиливаясь во время приступа головной боли. Он может исчезать после
операции и вновь появляться при продолженном росте новообразования. Редко шум в
ушах возникает после снижения слуха.
При невриномах VIII нерва обычно
отмечается полное выключение слуховой и вестибулярной функции на стороне
поражения при односторонних невриномах и на обеих сторонах при двусторонних. В
ранней стадии неврином страдает слух преимущественно на высокие звуки, порядка
400, 800 гц, что можно было наблюдать на аудиограмме. Чаще всего больные
поступают в стадии выраженных клинических симптомов, когда слух выпадает
полностью на все тона. При этом костная проводимость укорочена, звук в опыте
Вебера латерализуется в здоровое ухо или латерализации не отмечается.
Поражение языкоглоточных нервов -
далеко не редкое явление в клинике церебральной формы нейрофиброматоза. При
поражении этих нервов нарушается или выпадает вкус на соответствующей стороне.
В клинике опухолей задней черепной ямки нарушения вкуса имеют существенное
значение. Исчезновение вкуса на передних 2/3 языка на стороне опухоли является
почти постоянным и ранним симптомом при невриномах VIII нерва в связи с
повреждением вкусовых волокон опухолью в неподатливом кольце внутреннего
слухового прохода. Вследствие повреждения барабанной струны может наступить
расстройство слюноотделения. В более поздних стадиях вкус выпадает из задней
трети языка на стороне опухоли вследствие сдавления ядер языко-глоточного нерва
в продолговатом мозге или корешках IX нерва.
При поражении portio intermedio Wrisbergi в боковой цистерне
моста и во внутреннем слуховом проходе, где все вкусовые волокна идут
компактным пучком, обычно наблюдается равномерное снижение или выпадение вкуса
на все вкусовые вещества, что имело место у большинства наших больных. У одного
больного наблюдалось извращение вкуса, которое выражалось в том, что он ощущал
сладкое как соленое.
При изолированном поражении
языкоглоточного нерва, помимо нарушения вкуса в задней трети языка, может
наблюдаться анестезия верхней половины глотки, застревание пищи и затруднение
акта глотания вследствие паралича отдельных мышц глотки при отсутствии
поражения мышц мягкого неба.
Поражение блуждающих нервов -
наиболее частое явление при центральном нейрофиброматозе. Особенно часто блуждающие
нервы страдают при двусторонних невриномах VIII нерва.
Часто бульбарные нарушения,
связанные с поражением блуждающих нервов, особенно резко выражены в
послеоперационном периоде обычно после удаления неврином слуховых нервов. Из-за
паралича надгортанника возникают по-перхивание пищей при еде, кашель;
проникновение пищевых частиц в трахею и бронхи нередко инфицирует легкие,
способствуя возникновению послеоперационных застойных бронхитов и пневмоний.
При одновременном поражении нервов каудальной группы (IX, X и XII) наблюдается
картина периферического бульбарного паралича, при этом выражены расстройства,
характерные для поражения этой группы нервов. В полной мере эти расстройства
выявляются при двустороннем поражении.
Поражение добавочных нервов - нередкое
явление.
Определенное анатомическое
расположение добавочных нервов обусловливает их поражения в основном при
краниоспинальных опухолях и невриномах верхнешейного отдела спинного мозга.
При поражении ядер, корешков пли
нервов грудинно-ключично-сосковые и верхние отделы трапециевидных мышц
атрофированы, затруднен поворот головы в здоровую сторону; плечо на больной
стороне опущено, лопатка нижним своим углом отходит от позвоночника кнаружи и
вверх. При этом затруднено пожимание плечами, ограничено поднимание рук. У
некоторых больных наблюдается лишь вынужденное положение головы и резкая
болезненность при ее поворотах. Вместе с тем необходимо отметить, что в ряде
случаев опухоли черёпномозговых нервов, в том числе и добавочных, ничем не
проявляясь при жизни больного, сплошь и рядом обнаруживаются на секции.
При поражении подъязычных нервов
наряду с отклонением языка в ту или другую сторону имеются выраженные в разной
степени фибриллярные подергивания языка, выраженная атрофия языка с двух
сторон.
Заканчивая вопрос о поражении
черёпномозговых нервов при церебральной форме нейрофиброматоза, необходимо
отметить сравнительную частоту этих поражений. Однако сложность прижизненной
дифференциальной диагностики между поражениями собственно черёпномозговых
нервов при нейрофиброматозе и клинической симптоматикой поражения
черёпномозговых нервов боковой цистерны моста и каудальной группы, вовлеченных
в опухоль VIII нерва, не дает нам полной уверенности в суждении о частоте
данных поражений. При анализе церебральной формы всегда нужно думать о
возможном вовлечении в общий нейрофиброматозный процесс черёпномозговых нервов.
Неврологическая характеристика спинальной формы нейрофиброматоза
Общие симптомы. В клинической картине центрального нейрофиброматоза, кроме
очаговых и гипертензионно-гидроцефальных признаков, характерных для
церебральной формы заболевания, выявляются также симптомы поражения спинного
мозга, характерные для спинальной формы.
Клиническая картина спинальной формы
центрального нейрофиброматоза зависит в основном от уровня расположения
наиболее крупного основного очага поражения; перекрывающего своими симптомами
другие симптомы множественных опухолей спинного мозга на разных уровнях. В
данном случае речь идет об отдельных солитарных узлах неврином, которые, существуя
наряду с множеством мелких опухолевых узелков на спинномозговых корешках,
определяют основную клиническую симптоматику сдавления спинного мозга. К таким
опухолям можно отнести кранио-спинальные опухоли, опухоли типа песчаных часов,
отдельные крупные опухолевые узлы неврином в шейном и грудном отделах спинного
мозга, в области конского хвоста. Всем этим опухолям присущи так называемые
общие симптомы опухолей спинного мозга. К ним относятся синдром поперечного
поражения спинного мозга, механическая блокада субарахноидального пространства,
белковоклеточная диссоциация в спинномозговой жидкости, симптом ликворного
толчка, синдром вклинения, симптом остистого отростка, корешковых болей
положения, Эльсберга- Дайка и т.д. Все эти симптомы характерны как для
одиночных, так и для множественных опухолей спинномозговых корешков.
Очаговые симптомы. Очаговые симптомы связаны с локализацией опухоли. В основном это
проводниковые и сегментарные нарушения чувствительности и двигательной функции
ниже уровня поражения.
Различают три стадии в развитии
экстрамедуллярных опухолей спинного мозга: невралгическую, броун-секаровскую и
параплегическую. Для невралгической стадии характерно наличие корешковых болей
и легких расстройств чувствительности, для броун-секаровской- типичных
нарушений всех видов чувствительности, для параплегической - парезов и
параличей, мышечных атрофии, тазовых нарушений и трофических расстройств.
Расстройства чувствительности.
Корешковые боли являются первым симптомом экстрамедуллярных опухолей спинного
мозга.
Корешковые боли чрезвычайно
многообразны. Чаще они носят рвущий, дергающий характер, иногда настолько
невыносимы, что больной не находит себе места. Вначале боли односторонние,
затем часто приобретают двусторонний характер. На стороне расположения опухоли
боли обусловлены раздражением корешков самой опухолью, на противоположной -
натяжением корешка или сдавлением его оттесненным спинным мозгом. При опухолях,
расположенных в шейном и особенно пояснично-крестцовом отделе и области
конского хвоста, боли имеют продольное распространение вдоль верхних и нижних
конечностей и порой принимаются за простудные или радикулярные. Иногда больные
безрезультатно лечатся по поводу предполагаемого радикулита и лишь
впоследствии, когда к сильным болям в нижних конечностях и поясничной области
присоединятся расстройства чувствительности и тазовые нарушения, а также боли в
области позвоночника на других уровнях, возникает предположение о множественных
невриномах корешков спинного мозга.
При опухолях, располагающихся в
области грудного отдела спинного мозга, боли имеют опоясывающий, сжимающий
характер. Их иногда ошибочно принимают за боли, обусловленные заболеваниями
внутренних органов (плевральные, миокардитические, желудочные, почечные и т. п.
боли).
Корешковые боли в начале заболевания
обычно непостоянны, в дальнейшем они принимают постоянный характер, временами
усиливаясь. Кашель, физическое напряжение усиливают боли. Иногда корешковые
боли усиливаются в ночное время при лежании на спине или на боку и затихают в положении
сидя или стоя (симптом корешковых болей положения). Иногда больные могут только
сидеть или стоять, некоторые больные вынуждены спать в таком положении.
По мере роста опухолей и сдавления
спинного мозга к корешковым болям могут присоединяться проводниковые боли и
парестезии. Проводниковые боли обычно локализуются глубоко и ощущаются в
мышцах, костях и т. п. Корешковые и проводниковые боли часто сопровождаются
парестезиями по ходу раздражаемых корешков в виде покалывания, онемения;
ползания мурашек, ощущения холода, тепла и т. д. Кроме локализованных болей
(корешковых и проводниковых), могут наблюдаться диффузные боли. Они отмечаются
в проксимальных по отношению к очагу отделах тела, например в руках при
опухолях верхне- и среднегрудного отделов спинного мозга, в то время как
проводниковые боли возникают в дистальных отделах. Иногда диффузные боли носят
характер симпатических (глубокие жгучие боли) вследствие повреждения
симпатических центров в спинном мозге на уровне D4-D9 и сопровождаются вазомоторными
расстройствами.
Вторым важным симптомом
спинномозговых поражений при нейрофиброматозе после корешковых болей являются
нарушения чувствительности. Расстройства чувствительности довольно часты.
Нарушения чувствительности обусловлены поражением спинного мозга и в ряде
случаев-головного мозга.
Уже в невралгической стадии наряду с
корешковыми болями могут наблюдаться легкие нарушения чувствительности в зонах,
иннервируемых пораженными корешками. В ряде случаев это может быть гипестезия,
иногда гиперстезия, особенно при раздражении кожи легким прикосновением, даже
сорочкой; в других случаях неприятные ощущения возникают при сдавливании кожной
складки пальцами.
Нередко при нейрофиброматозе
нарушения чувствительности обусловлены церебральными, а не только спинальными
поражениями.
У больных с выраженной спинальной
формой нейрофиброматоза болевая и тактильная гипестезия располагается на уровне
пораженных спинномозговых корешков и может служить отправным пунктом для
топической диагностики поражения спинного мозга на разных уровнях.
По мере роста опухоль сдавливает
весь поперечник спинного мозга, и броун-секаровский синдром сменяется
парапарезом, а в дальнейшем параплегией. В результате сдавления проводников,
проходящих по спинному мозгу на уровне расположения опухоли, возникают
двусторонние нарушения двигательных, чувствительных и тазовых функций. В силу
того что при спинальной форме нейрофиброматоза мы имеем дело с множественными
невриномами спинномозговых корешков на разных уровнях спинного мозга, а также
вследствие того, что больные чаще поступают в запущенной стадии заболевания,
обычно в стадии парапареза и параплегии, то чаще приходится встречаться с
параплегиями и тетрапарезами. Вообще надо отметить большое разнообразие
чувствительных нарушений при центральном нейрофиброматозе.
Двигательные нарушения. Двигательные
нарушения при центральном нейрофиброматозе крайне разнообразны и могут
выявляться в виде монопареза или тетрапареза и тетраплегий. Двигательные
расстройства могут быть как спинального, так и церебрального происхождения.
Уже в неврологической стадии могут
наблюдаться парезы мышц, сопровождающихся атрофией. Выраженной степени атрофия
мышц достигает в стадии парапареза и параплегии.
При опухолях спинномозговых корешков
в области шейного, поясничного отделов и конского хвоста угнетаются те или иные
сухожильные и периостальные рефлексы, при опухолях средне- и нижнегрудного
отделов спинного мозга выпадают брюшные рефлексы. Рефлексы, дуги которых
проходят через корешки и сдавленные сегменты спинного мозга, ослабляются или
полностью выпадают, а в мышцах, иннервируемых этими корешками или
спинномозговыми сегментами, развиваются атрофии. Рефлексы, дуги которых
проходят выше сдавленных сегментов, остаются нормальными, а ниже - повышаются.
Так как при нейрофиброматозе
невриномы средне- и нижнегрудного отделов и конского хвоста наблюдаются
довольно часто, то вследствие этого очень часто резко снижены или полностью
отсутствуют брюшные, а также коленные и ахилловы рефлексы.
Подобная пестрота рефлекторных
нарушений при спинальной форме нейрофиброматоза (как и при смешанных формах)
обусловлена наличием многочисленных опухолей корешков на различных уровнях
спинного мозга.
Нарушения тазовых фу н к ц и й.
Нарушения тазовых функций - мочеиспускания и дефекации часто встречаются при
спинальной форме нейрофиброматоза. Мочеиспускание и дефекация у больных
нарушаются параллельно развитию парапареза. Они бывают выражены наиболее
постоянно и тем резче, чем сильнее сдавление спинного мозга и чем ниже оно
расположено. При опухолях, сдавливающих спинной мозг на уровне шейного
утолщения, нарушения тазовых функций при тех же степенях двигательного пареза
появляются поздно и бывают выражены слабее, чем при опухолях среднего и нижнего
отделов грудной части спинного мозга. Они проявляются ослаблением активной
иннервации мочеиспускания - задержкой мочи, а при полной
па-раплегии-автоматическим опорожнением мочевого пузыря. Последнее может
смениться недержанием мочи вследствие растяжения внутреннего сфинктера в связи
с постоянной катетеризацией или присоединением цистита.
При опухолях конуса и конского
хвоста может развиться как задержка мочеиспускания, так и недержание в
зависимости от уровня воздействия опухоли на спинной мозг или его корешки.
Часто тазовые нарушения влекут за
собой необходимость ношения постоянного катетера или производят высокое сечение
мочевого пузыря с наложением надлобкового свища. Нередко тазовые нарушения
являются причиной тяжелого осложнения - восходящей гнойной инфекции мочевых
путей. Тазовым нарушениям часто сопутствуют пролежни.
Неврологическая характеристика комбинированной формы нейрофиброматоза
В клинической картине
нейрофиброматоза, особенно его форм, сочетающихся с арахноидэндотелиоматозом,
имеется ряд симптомов, указывающих на распространенность нейрофиброматозного
процесса по коре головного мозга, по оболочкам головного и спинного мозга и т.
п.
Эпилептические припадки, которые
наблюдаются при опухолях, расположенных на поверхности головного мозга, не
отличаются от припадков при опухолях, находящихся в коре. При нейрофиброматозе
они чаще всего наблюдаются в тех случаях, когда невриномы черёпномозговых
нервов и спинномозговых корешков сочетаются с множественными
арахноидэндотелиомами, которые, располагаясь поверхностно в области больших
полушарий, вызывают раздражение корковых анализаторов головного мозга.
Психические нарушения при болезни
Реклингаузена встречаются довольно часто. А.А. Волков отмечал психическую
отсталость у больных, их тупость, вялость, апатичность, безразличие и
некритичное отношение к окружающему. Среди больных Т.Ф. Белугина было «много
тяжелых неврастеников», описаны случаи депрессии и попыток самоубийства.
Изменения психики при церебральной и
комбинированной формах нейрофиброматоза проявляются в виде как резкого
торможения психических процессов, так и расторможенности. Психические нарушения
особенно выражены в случаях с полисистемным бластоматозом, при сочетании
неврином с множественными арахноидэндотелиомами головного мозга и т. п. В
динамике заболевания явления торможения могут сменяться расторможенностью и
наоборот.
При выраженности тормозных процессов
больные обычно бывают очень инертными, аспонтанными, безынициативными, у них
полностью отсутствует критика к своему состоянию и поведению, которое резко
меняется. Они перестают интересоваться своей семьей, работой, не дают никаких
эмоциональных реакций. Сообщение о необходимости операции они воспринимают
легко и равнодушно, без соответствующей критической оценки. Они бывают
полностью дезориентированы в месте и времени; у них резко нарушается память,
значительно снижается интеллект.
При нарастании состояния инертности
иногда совершенно не представляется возможным вывести больных из этого
состояния. Они перестают отвечать на вопросы, даже самые простые, хотя у них
нет никаких афатических нарушений, не выполняют ни одного предложения,
становятся неопрятными. У некоторых больных подобные психические нарушения в
виде загруженности, вялости, заторможенности, грубой дезориентировки во времени
и пространстве можно объяснить тяжестью их общего состояния, выраженностью
гипертензионного синдрома.
При преобладании явлений расторможенности
больные становятся агрессивными. Малейшее прикосновение, укол вызывают у них
очень бурную защитную реакцию. Они отказываются от обследования', апатичное
состояние легко сменяется веселым, игривым настроением. Больные шутят, у них
появляется наклонность к остротам, они становятся очень болтливыми, поют,
кричат. У некоторых больных отмечаются психическое благодушие, застревание на
одном предмете, прилипчивость, обидчивость, детальность. Они легко
расстраиваются, очень эмотивны и впечатлительны. У ряда больных наблюдается
выраженный параноидный синдром, в патогенезе которого наряду с особенностями
развития может лежать и сопутствующий нейрофиброматоз- глиоз мозга. Как
нередкое явление наличие тревожно-параноидного синдрома отмечают у больных с
невриномами VIII нерва, причем у некоторых больных этот синдром сочетается с
обонятельными и вкусовыми галлюцинациями (а также с единичными слуховыми и
вестибулярными нарушениями), что характерно для раздражения базальных отделов
височной доли при большом размере неврином VIII нерва и высоком их
расположении. Временами у некоторых больных наблюдается нечто подобное
маниакальному состоянию; больные расторможены, возбуждены, агрессивны, у них
могут наблюдаться попытки к самоубийству.
К нарушениям психики при нейрофиброматозе
можно также отнести снижение памяти без других симптомов психической
неполноценности.
М е н и н г е а л ь н ы е симптомы.
У большинства больных имелись выраженные менингеальные симптомы в виде симптома
Кернига и ригидности затылочных мышц, причем у некоторых эти симптомы
сочетались с местной болезненностью при пальпации и перкуссии черепа; они были
обусловлены воздействием множественных арахноидэндотелиом на оболочки головного
мозга при комбинированной форме заболевания. Связывают менингеальные симптомы
при опухолях мозга с отеком и сильным растяжением оболочек и относят их к
общемозговым симптомам, здесь же менингеальные симптомы явились результатом
местного очагового воздействия опухолей на оболочки мозга.
У некоторых больных с опухолями
черепномозговых нервов и верхнешейного отдела спинного мозга мы наблюдали
вынужденное положение головы и ограничение ее движений из-за резкой
болезненности, что, по-видимому, было связано с натяжением пораженных опухолями
корешков. У некоторых больных имелась болезненность при пальпации и перкуссии
по остистым отросткам позвонков (так называемый симптом остистого отростка).
Диагностика
Как правило, типичные случаи
центрального нейрофиброматоза с опухолями слуховых нервов и спинальнымп
очагами, опухолями периферических нервов и кожи, пигментными пятнами
диагностируются легко. В случаях с преимущественным церебральным или спинальным
поражением приходится дифференцировать центральный нейрофиброматоз с отдельными
солитарными невриномами VIII нерва или с отдельными опухолями спинного мозга.
За центральный нейрофиброматоз в случае, когда имеется клиническая картина
невриномы слухового нерва с одной стороны, говорит наличие множественных
опухолей кожи и периферических нервов, пигментных пятен цвета кофе с молоком, а
также сопутствующих спинальных поражений. Случаи двусторонней невриномы VIII
нерва обычно почти всегда являются проявлением центрального нейрофиброматоза.
нейрофиброматоз симптом диагностика
неврологический
Множественный арахноидэндотелиоматоз
головного и спинного мозга, который, так же как и нейрофиброматоз, дает
многофокальную симптоматику, очень часто сочетается с последним, так что в
данном случае нужда в дифференциальной диагностике отпадает.
Множественность поражений головного
и спинного мозга при центральном нейрофиброматозе надо дифференцировать с
метастазами ракового процесса по оболочкам головного и спинного мозга, однако в
последнем случае всегда проявляется один какой-либо основной очаг, основной
процесс в легких, почках, грудной железе, матке и т. п. О наличии ракового
процесса говорит быстрое развитие заболевания с ухудшением общего состояния
больного, развитием кахексии. Кроме того, отсутствие типичных кожных проявлений
в подобных случаях говорит против центрального нейрофиброматоза.
Множественная локализация узлов
может нередко встретиться при метастатических опухолях позвоночника. В этих
случаях, помимо клинической картины, которая иногда может и не дать опорных
пунктов для диагностики различных уровней, большую помощь может оказать
рентгенологическое исследование, которое позволит выявить многогнездность
поражения позвоночника.
При дифференциальной диагностике
следует иметь в виду и цистицеркоз головного и спинного мозга, однако
отсутствие при нем пигментных пятен, наличие обызвествленных цистицерков в
мышцах (необходимо помнить о возможности обызвествления нейрофибром в мягких
тканях), отсутствие признаков поражения черепномозговых и периферических
нервов, отсутствие других сопутствующих признаков - аномалий развития костного
скелета, психической неполноценности и т. п. дают возможность легко отличить
его от центрального нейрофиброматоза. Необходимо также учитывать анамнез,
течение заболевания и данные исследования ликвора.
Утолщение свода черепа при
центральном нейрофиброматозе иногда может быть ошибочно принято за
обезображивающую фиброзную остеодистрофию.
Наличие постоянных признаков
нейрофиброматоза (пигментные пятна кожи, опухоли кожи, опухоли нервов)
позволяет избежать ошибок.
В большинстве случаев постановка
диагноза центрального нейрофиброматоза проста и нет необходимости в
дифференциальной диагностике, в сомнительных случаях показана биопсия кожных и
подкожных опухолевых узлов.
Рентгенологическое
исследование. Краниография.
Рентгенографическое исследование черепа и его содержимого (краниография) должно
применяться при диагностике нейрофиброматоза Реклингаузена во всех случаях, так
как оно в большинстве случаев помогает правильному установлению диагноза.
Особенно необходима краниография при центральном нейрофиброматозе.
Как правило, всем больным делают 2
обзорных рентгеновских снимка: боковой снимок черепа и прямой задне-передний
снимок. Боковой снимок черепа - исходный. Он дает общее представление о
размерах и конфигурации черепа (свода, основания, полости турецкого седла), о
соотношении этих отделов по величине, форме и расположению, о структуре
черепных костей и их рельефе, о наличии гипертензии и гидроцефалии. Прямой
задне-передний снимок дает представление о пирамидах височной кости, наличии
изменений в лобной области, состоянии лобных пазух и пазух основной кости и др.
Кроме обзорных снимков, при центральном нейрофиброматозе необходимы следующие
проекции: поперечные снимки пирамид височных костей (по Stenvers) с двух сторон и косой
снимок орбит (по Rhese). Поперечные снимки каждой из пирамид (по (Stenvers) дают представление о
верхней и нижней стенках отверстия внутреннего слухового прохода, о вершинах
пирамид. Невриномы слуховых нервов чаще, чем другие опухоли, вызывают
экспансивное расширение внутренних слуховых проходов и деструкцию их стенок. На
снимке (по Stenvers) такие слуховые проходы колбовидно расширены, растянуты. Косой
снимок орбит (по Rhese) позволяет выявить расширение зрительных отверстий при глиомах
зрительных нервов и хиазме. В отдельных случаях применяются и другие проекции -
аксиальный обзорный снимок и задний полуаксиальный снимок черепа. Все
рентгенологические изменения со стороны костей черепа, длинных костей и
позвоночника, которые могут встретиться при центральном и общем
нейрофиб-роматозе Реклингаузена, можно условно разделить на три группы или
категории: 1) общие или системные, встречающиеся только при данном заболевании;
эти изменения возникают в результате трофических расстройств и аномалий
развития преимущественно врожденного характера; 2) местные изменения, образующиеся
в процессе заболевания, при непосредственном давлении опухолей на кости черепа,
позвоночника, длинных трубчатых и плоских костей; эти изменения имеют характер
дефектов, деструкции, экзостозов, периостальных наслоений и т. п-;3)
гипертензионные изменения; эти изменения также приобретены в процессе
заболевания и возникают вследствие длительного воздействия повышенного
внутричерепного давления на кости черепа при окклюзии ликворных путей
опухолевыми узлами.
К системным изменениям относятся
различные асимметрии костей черепа и лицевого скелета, утолщения и удлинения
костей, образование кистевидных дефектов в костях и т. п.
К местным изменениям могут быть
отнесены деструкции костей черепа и позвоночника и их отверстий, связанные с
давлением прилежащих к ним опухолевых узлов. Развитие нейрофиброматозных узлов,
связанных с черепномозговыми нервами, преимущественно VIII и иногда V пары,
сопровождается деструкцией костной ткани на месте расположения опухолей. Так,
при наличии неврином слуховых нервов внутренние слуховые проходы обычно резко
расширены: при двусторонних невриномах - с двух сторон (рис. 1), при
односторонних - с одной. Верхушки пирамид, при этом истончены и деструктированы
(рис. 2). Расширение внутреннего слухового прохода и деструкция (узура, порозность)
верхушки пирамиды височной кости, которые всегда можно увидеть на прицельных
рентгенограммах этой области, являются одним из основных краниографических.
симптомов невриномы VIII нерва.

Рис. 1. Больной Л., 14 лет, с
двусторонней невриномой VIII нерва. Резкое расширение внутренних слуховых
проходов (снимки пирамид височных костей по Stenvers).
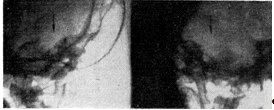
Рис. 2. Больная Г., 15 лет.
Расширение внутренних слуховых проходов с разрушением верхней грани пирамид
(снимки пирамид височных костей по Stenvers).
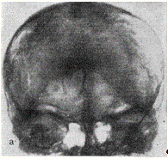
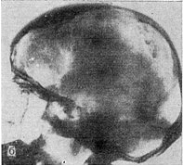
Рис. 3. Больной М„ 44 лет. Двойной
системный бластоматоз: арахноидэндотелиоматоз и нев-риноматоз, В костях свода
черепа множественные округлые костные уплотнения (кранио-грамма).
Таким образом, мы видим, что
расширение внутренних слуховых проходов при опухолях слухового нерва является
наиболее частым краниографическим симптомом в диагностике центрального
нейрофиброматоза.
При опухолях (глиомах) зрительных
нервов, как правило, наблюдаются расширение и деструкция зрительных отверстий.
По мнению некоторых авторов, при
болезни Реклингаузена иногда наблюдается и сужение зрительных отверстий.
Нередко может наблюдаться расширение
и других костных отверстий и щелей черепа.
Очень часто при односторонних и
двусторонних невриномах VIII нерва, как и при других опухолях головного мозга,
на краниограмме могут быть выявлены значительные гипертензионные изменения
костей черепа. Эти изменения развиваются в результате длительной и стойкой
окклюзии ликворных путей. При этом у больных краниографически имеются
выраженные гипертензионные изменения в костях черепа. К гипертензионным
изменениям, которые чаще всего встречаются при нейрофиброматозе, можно отнести
пальцевые вдавления, расширение коронарного и сагиттального швов, углубление
черепных ям и дна турецкого седла, развитие сосудистых артериальных и венозных
борозд и крупных венозных выпускников, особенно в затылочной области и др.
Довольно часто, особенно тогда,
когда наряду с опухолями черёпномозговых нервов имеются множественные
арахноидэндотелиомы головного мозга, на краниограмме можно наблюдать различные
костные изменения типа гиперостозов и костных уплотнений (рис. 3, а, б), а
также множественные петрифицированные образования в веществе головного мозга. В
большинстве случаев эти петрификаты образованы за счет обызвествления
сосудистых сплетений боковых желудочков, реже они представляют, по-видимому,
мелкие обызвествленные псаммоматозные арахноидэндотелиомы.
С п о н д и л о г р а ф и я. В
позвоночнике могут наблюдаться различные искривления в виде "сколиозов,
кифосколиозов, кифозов и лордозов. Отдельные позвонки при этом часто
деформированы, в телах и отростках позвонков вследствие роста опухолей спинного
мозга образуются дефекты костной ткани. Межпозвонковые диски могут быть
разрушены или деформированы.
При образовании узлов опухолей типа
песочных, часов могут возникать узуры с образованием краевых дефектов кости в
области межпозвонковых отверстий. Последние при этом расширены. При наличии
опухолей межреберных нервов наблюдаются узуры и деструкции нижнего края
отдельных ребер. Иногда эти опухоли и опухоли типа песочных часов, главным
образом их экстравер-тебральные узлы, при рентгеноскопии и рентгенографии
грудной клетки видны как гомогенные шаровидные образования, включенные в
легочную ткань без окружающих реактивных изменений в последней. Нередко при
спинальной форме нейрофиброматоза наблюдается деструкцию ребер, истончение
остистых отростков позвонков, деструкцию самих позвонков от давления прилежащих
узлов опухолей. Так, у мальчика 9 лет с семейной формой нейрофиброматоза, с
подозрением па опухоль типа песочных часов в верхнешейном отделе спинного
мозга, и удаленным впоследствии экстравертебральным опухолевым узлом невриномы
на этом уровне рентгенологически имелись незаращение и расхождение дужек
атланта.
Рентгенологически при
нейрофиброматозе могут быть выявлены и изменения со стороны мягких тканей,
которые на рентгенограмме имеют вид множественных мелких включений в местах
расположения подкожных опухолевых узелков нейрофибром. При болезни
Реклингаузена, по мнению ряда авторов, наблюдается гиперкальциемия - повышенное
содержание кальция в крови, а в веществе головного мозга и сосудистых
сплетениях боковых желудочков нами отмечена повышенная склонность. К
образованию множественных петрифицированных образований. Это также
свидетельствует об общем страдании организма, в частности о нарушении
минерального обмена.
В типичных случаях и в далеко
зашедшей стадии заболевания с наличием грубых и распространенных костных
изменений рентгенологический диагноз нейрофиброматоза не представляет
затруднений. Однако в некоторых случаях симптомы не типичны и слабо выражены.
Иногда же рентгенологические изменения, казалось бы столь типичные и
характерные для заболевания, могут привести к грубой ошибке в диагностике.
Диагноз центрального
нейрофиброматоза должен ставиться на основании сопоставления клинической
симптоматики(кожные опухоли, снижение слуха, поражение других черёпномозговых
нервов, мозжечковые нарушения, симптомы поражения спинного мозга) с
рентгенологическими изменениями в костях черепа, позвоночника и длинных
трубчатых костей (расширение внутренних слуховых проходов и зрительных
отверстий, порозность и деструкция вершины пирамиды височной кости,
гипертензионные изменения в костях черепа, деструкция дужек позвонков и
расширение межпозвоночных отверстий, общие и местные изменения в костях
скелета, характерные для болезни Реклингаузена).
Контрастные методы и с с л е д о в а
н и я. Клиническая картина центрального нейрофиброматоза часто предельно ясна и
не нуждается в каком-либо дополнительном обследовании, однако в ряде случаев
необходимо уточнить локализацию основного опухолевого узла, вызывающего
гипертензионный синдром головного мозга пли компрессию спинного мозга.
Иногда дополнительные обследования
могут помочь в решении вопроса о распространенности поражения, операбельности
данного случая и т. п.
К дополнительным диагностическим
обследованиям, которые могут быть применены при центральном нейрофиброматозе,
мы относим контрастные методы исследования: вентрикулографию,
пневмоэнцефалографию, ангиографию, миелографию и т. п. Возможность применения
контрастных методов исследования при болезни Реклингаузена крайне ограничена
ввиду множественности поражения головного и спинного мозга, вследствие чего в
мозговой ткани произошли различные ликвородинамические, ликвороциркулярные,
дислокационные и другие нарушения и вместе с тем установилось такое равновесие,
малейшее изменение которого при диагностических операциях приводит к тяжелым,
подчас необратимым нарушениям и смерти больного. Применяя диагностические
манипуляции, никогда не следует забывать слова И.И. Бурденко: «Недопустимо,
чтобы диагностическое мероприятие было опаснее самого заболевания».
При подозрении на множественность
опухолей головного мозга, особенно в случаях сочетания неврином с
арахноидэндотелиомами, одним из наиболее ценных и безопасных методов
диагностики является каротидная ангиография, которая позволяет выявить
основные, наиболее крупные узлы арахноидэндотелиом, располагающиеся в
полушариях головного мозга и подлежащие хирургическому удалению (рис. 4, а, б).
Несомненна диагностическая ценность вертебральнон ангиографии при опухолях VIII
нерва Н. Федоров). Безусловно перспективной является тотальная церебральная
ангиография.
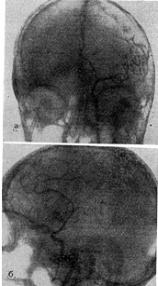
Рис. 4. Больная У., 62 лет, с
двойным системным бластоматозом Каротидная ангиография слева. На артериограмме
значительно удлинена и поднята начальная часть передней мозговой артерии.
Определяется узел арахнондэндотелиомы бугорка турецкого седла
Менее безопасна при комбинированной
форме вентрикулография. Отмечается значительное ухудшение состояния больных с
множественными арахноидэндоте-лиомами после производства вентрикулографии, что
делает ее применение при нейрофиброматозе противопоказанным.
Пневмоэнцефалография без выведения
ликвора позволяет диагностировать невриномы VIII нерва в ранней стадии
заболевания.
За последние годы в связи с быстрым
развитием и применением в промышленности и медицине радиоактивные газов с
успехом стали применять так называемую изотопную миелографию. В основе
применения этого метода лежит введение смеси радиоактивного газа радона или
ксенона с воздухом в субарахноидалыюе пространство спинного мозга путем
поясничного прокола; место наиболее активного гамма-излучения (около
предполагаемого блока) улавливается счетчиком. Метод изотопной мнелографии
бесспорно эффективен, не вызывает осложнений и легко переносится больными.
Исследования крови могут иметь
некоторое значение для диагностики болезни Реклингаузена. Betman. Portman и др. находили в крови
у больных нейрофиброматозом эозинофилию и лейкоцитоз, однако эти изменения не
были постоянно выраженными.
Таким образом, изменения крови типа
эозинофилии и лейкоцитоза, являясь сопутствующим признаком при
нейрофиброматозе, могут встречаться в 45-50% всех случаев заболевания.
Исследование спинномозговой
жидкости. Диагностическая спинномозговая пункция производится между остистыми
отростками III и IV или IV и V поясничных позвонков. Однако вследствие того,
что при болезни Реклингаузена мы очень часто встречаемся с множественными
невриномами на уровне конского хвоста, приходится производить поэтапную
спинномозговую пункцию на более высоких уровнях.
Ряд авторов возражают против
широкого применения спинномозговой пункции с диагностической целью и не
рекомендуют производить ее при опухолях задней черепной ямки, опухолях III и IV
желудочков и височной доли. Отмечается опасность производства спинномозговой
пункции при множественных арахноидэндотелиомах головного мозга. Larson и Stroud приводят случай, когда
смерть наступила после спинномозговой пункции. На вскрытии были обнаружены
множественные арахноидэндотелиомы в передней и средней черепных ямках.
После спинномозговой пункции могут
отмечаться различные побочные явления в виде усиления головной боли, появления
тошноты, рвоты, менингеальных симптомов. При опухолях спинного мозга описаны
случаи усиления корешковых болей после пункции, усиление существующего нижнего
парапареза вплоть до развития полного паралича, усиление чувствительных и
тазовых нарушений.
В условиях нейрохирургического
стационара при соблюдении всех предосторожностей и наличии показаний
спинномозговая пункция может быть произведена при опухолях любой локализации.
Иногда при ликвородинамических
пробах выявляется частичный блок - замедленное повышение и понижение
спинномозгового давления.
При исследовании спинномозговой
жидкости важное значение имеет определение клеточного состава и содержания
белка в ликворе. Количество белка в ликворе при невриномах слуховых нервов
может достигать 12-16°/оо. При опухолях спинного мозга в зависимости от степени
и длительности блокады общее количество белка может достигать еще больших цифр
- 15-20% и выше.
Некоторые авторы для уточнения
содержания белка в ликворе выше и ниже места блока предлагают поэтажную и
цистернальную пункции.
Таким-образом, на основании
клинической симптоматологии заболевания мы выделили три основные формы
центрального нейрофиброматоза: церебральную, спинальную п комбинированную. При
церебральной форме превалировали симптомы поражения VIII нерва, чаще с двух
сторон, при спинальной - преобладали спинномозговые расстройства, при
комбинированной - в большинстве наблюдений доминировали симптомы сопутствующего
нейрофиброматозу арахноидэндотелиоматоза, глиом хиазмы и зрительных нервов,
астроцитом различной локализации, эпендимом спинного мозга и т. п.
Литература
1. Н.Н. Яхно. Болезни
нервной системы: руководство для врачей. - М.: Медицина, 2005.
. В.А. Савицкий, А.Н.
Черепанов. Нейрофиброматоз Реклингаузена
. Е.С. Авербух. К
этиологии и патогенезу болезни Реклингаузена.
. Е.Ф. Воронкина, В.В.
Мартиросян. О центральном нейрофиброматозе Реклингаузена.