Финансирование системы здравоохранения в РФ
СОДЕРЖАНИЕ
Ведение
. Основы
медицинского страхования
.1 История
медицинского страхования в России
.2 Структура
системы ОМС
.3 Финансовые
основы обязательного медицинского страхования
.
Государственные гарантии финансирования системы здравоохранения
.1 Государственные
гарантии, предоставляемые гражданам Российской Федерации по оказанию
медицинской помощи
.2 Реализация
программы государственных гарантий оказания гражданам РФ бесплатной медицинской
помощи
. Проблемы и
перспективы развития системы финансирования здравоохранения
Заключение
Список
использованных источников
Приложение А
ВВЕДЕНИЕ
В настоящее время в РФ все больше уделяется внимание вопросам
медицинского страхования. В то время как в развитых странах медицинское
страхование занимает лидирующие позиции в системе финансирования
здравоохранения, в России значительную часть расходов на обеспечение населения
медицинской помощью берут на себя бюджеты различных уровней. Актуальность темы
работы связана с остротой проблемы финансирования здравоохранения в большом
количестве регионов РФ.
Целью данной работы явилось изучение современного состояния системы
здравоохранения РФ и выявление основных тенденций реформирования системы
финансирования здравоохранения.
Задачи работы:
) изучение понятия, структуры и порядка функционирования системы
финансирования здравоохранения;
) анализ реализации программ государственных гарантий оказания гражданам
медицинской помощи;
) рассмотрение основных тенденций развития системы финансирования
здравоохранения.
Работа состоит из введения, трех глав, заключения и списка использованной
литературы.
В первой главе рассмотрены теоретические основы функционирования системы
обязательного медицинского страхования, отражены принципы финансирования
системы здравоохранения.
Вторая глава посвящена характеристике Программы государственных гарантий
оказания гражданам медицинской помощи. Во второй главе проведен детальный
анализ реализации программы.
Третья глава посвящена основным направлениям стабилизации системы
здравоохранения и медицинского страхования.
При написании работы были использованы нормативно-правовые акты
регулирующие взаимоотношения всех участников системы ОМС, учебники, Гражданский
кодекс РФ, публикации в печати, данные сети Internet.
1. ОСНОВЫ МЕДИЦИНСКОГО СТРАХОВАНИЯ
.1 История медицинского страхования
Предоставление социальной помощи гражданам в случае болезни имеет
достаточно давнюю традицию. Еще в Древней Греции и Римской империи существовали
организации взаимопомощи в рамках профессиональных коллегий, которые занимались
сбором и выплатой средств при наступлении несчастного случая, получении травмы,
утраты трудоспособности, длительного заболевания или увечья. В средние века
защитой населения в случае болезни или наступления инвалидности занимались
цеховые или ремесленные гильдии (союзы) и церковь. В первом случае помощь
оказывалась за счет средств цеховых касс, созданных из членских взносов. Во
втором случае материальная и лечебная помощь предоставлялась нуждающимся за
счет пожертвований.
Однако форму медицинского или, как тогда было принято называть,
больничного страхования социальная помощь при болезни получила только во второй
половине XIX в.
Развитие и формирование системы обязательного медицинского страхования в
России проходило в несколько этапов.
этап. С марта 1861 по июнь1903 года
В 1861 г. был принят первый законодательный акт, вводивший элементы
обязательного страхования в России. В соответствии с этим законом при казенных
горных заводах учреждались товарищества, а при товариществах - вспомогательные
кассы, в задачи которых входило: выдача пособий по временной
нетрудоспособности, а также пенсий участникам товарищества и их семьям, прием
вкладов и выдача ссуд. Участниками вспомогательной кассы при горных заводах
стали рабочие, которые уплачивали в кассу установленные взносы (в пределах 2-3
процентов заработной платы). В 1866 г. был принят Закон, предусматривающий
создание при фабриках и заводах больниц. Согласно этому Закону к работодателям,
владельцам фабрик и заводов предъявлялось требование иметь больницы, число коек
в которых исчислялось по количеству рабочих на предприятии: 1 койка на 100
работающих.
этап. С июня 1903 - по июнь 1912 года
Особое значение в становлении обязательного медицинского страхования в
России имел принятый в 1903 г. Закон "О вознаграждении граждан,
потерпевших вследствие несчастного случая, рабочих и служащих, а равно членов
их семейств на предприятиях фабрично-заводской, горной и горнозаводской
промышленности". По данному Закону работодатель нес ответственность за
ущерб, нанесенный здоровью при несчастных случаях на производстве,
предусматривалась обязанность предпринимателя и казны выплачивать
вознаграждение потерпевшим или членам их семей в виде пособий и пенсий.
этап. С июня 1912 по июль 1917 года
В 1912 г. III Государственной Думой было сделано немало для социального
обновления страны, в том числе 23.06.1912 г. был принят Закон о страховании
рабочих на случай болезни и несчастных случаев. В декабре 1912 г. был учрежден
Совет по делам страхования. В январе 1913 г. в Москве и Санкт-Петербурге
открылись Присутствия по делам страхования. С июня-июля 1913 г. были созданы
больничные кассы на многих территориях Российской Империи. В январе 1914 г.
начали появляться страховые товарищества по обеспечению рабочих при несчастных
случаях. По Закону 1912 г. врачебная помощь за счет предпринимателя оказывалась
участнику больничной кассы в четырех видах:
первоначальная помощь при внезапных заболеваниях и несчастных случаях;
амбулаторное лечение;
родовспоможение;
больничное (коечное) лечение с полным содержанием больного.
этап. С июля 1917 по октябрь 1917 года
После Февральской революции 1917 г. к власти пришло Временное
правительство, которое с первых шагов своей деятельности начало реформы в
области обязательного медицинского страхования, включающие следующие основные
концептуальные положения:
расширение круга застрахованных, но не на все категории работающих
(поскольку одномоментно это технически было сделать невозможно, были выделены
категории застрахованных);
предоставление права больничным кассам объединяться, при необходимости, в
общие кассы без согласия предпринимателей и Страхового присутствия (окружные,
общегородские больничные кассы);
повышены требования к самостоятельным больничным кассам по числу
участников: в них должно было быть не менее 500 человек;
полное самоуправление больничных касс работающими, без участия
предпринимателей.
Временным правительством были приняты четыре законодательных акта по
социальному страхованию, в которых серьёзно пересматривались и исправлялись
многие недостатки Закона, принятого III Государственной Думой в 1912 г.
этап. С октября 1917 по ноябрь 1921 года
Советская власть начала свою деятельность по реформе социального
страхования с Декларации Народного комиссара труда от 30 октября (12 ноября)
1917 г. о введении в России "полного социального страхования".
Основные положения Декларации были следующие:
распространение страхования на всех без исключения наемных рабочих, а
также на городскую и сельскую бедноту;
распространение страхования на все виды потери трудоспособности (на
случай болезни, увечья, инвалидности, старости, материнства, вдовства,
сиротства, безработицы);
возложение всех расходов по страхованию на предпринимателей и
государство;
возмещение полного заработка в случае утраты трудоспособности и
безработицы;
Проводимые Советским Правительством реформы способствовали осуществлению
полного социального страхования на началах полной централизации. Логическим
продолжением начатой политики слияния наркомздравовской и страховой медицины
стало принятие Декрета от 31.10.1918 г., которым было утверждено
"Положение о социальном обеспечении трудящихся". В новом Положении
термин "страхование" был заменен на термин "обеспечение".
Это соответствовало концепции Советского Правительства о том, что через год
после Октябрьской революции капитализм уже ликвидирован и Россия стала
"социалистической" и, следовательно, капиталистический институт
социального страхования должен был уступить свое место социалистическому
институту социального обеспечения. Содержание Декрета от 31.10.1918 г.
полностью этому соответствовало. 19.02.1919 г. В.И. Ленин подписал Декрет
"О передаче всей лечебной части бывших больничных касс Народному
Комиссариату Здравоохранения", в результате чего все лечебное дело
передавалось Народному Комиссариату Здравоохранения и его отделам на местах.
Таким образом, этим Декретом кассовая медицина упразднялась. Результаты такой
реформы на первых порах в деле борьбы с инфекционными заболеваниями были
достаточно убедительными. Значительно снизились уровень заболеваемости социальными
болезнями (туберкулезом, сифилисом и др.), детская смертность и т.д..
этап. С ноября 1921 по 1929 год1921 г. в стране была провозглашена новая
экономическая политика, и Правительство вновь обратилось к элементам страховой
медицины, о чем свидетельствуют постановления Совета Народных Комиссаров и ВЦИК
за период с 1921 по 1929 г. 15.11.1921 г. издается Декрет "О социальном
страховании лиц, занятых наемным трудом", в соответствии с которым вновь
вводится социальное страхование, распространяющееся на все случаи временной и
стойкой утраты трудоспособности. Для организации социального страхования на
случай болезни были установлены страховые взносы, ставки которых определялись
Советом Народных Комиссаров и дифференцировались в зависимости от числа занятых
на предприятии лиц и условий труда. Впервые этим Декретом устанавливался
порядок взимания взносов, при этом основными сборщиками стали комиссии по
охране труда и социального обеспечения.
этап. С 1929 по июнь 1991 года
Этот этап можно охарактеризовать как период государственного
здравоохранения, в течение которого в силу объективной политической и
экономической ситуации сформировался остаточный принцип финансирования системы
охраны здоровья.
этап. С июня 1991 года по настоящее время
Лишь с принятием Закона РСФСР "О медицинском страховании граждан в
РСФСР" 28 июня 1991 г. можно начать говорить о новом этапе в развитии и
дальнейшем продвижении социально значимой идеи обязательного медицинского
страхования в нашей стране.
.2 Структура системы ОМС
Система обязательного медицинского страхования создана с целью
обеспечения конституционных прав граждан на получение бесплатной медицинской
помощи, закрепленных в статье 41 Конституции Российской Федерации.
Медицинское страхование - форма социальной защиты интересов населения в
охране здоровья с целью гарантировать гражданам при возникновении страхового
случая получение медицинской помощи за счет накопленных средств и финансировать
профилактические мероприятия (Закон РФ от 28 июня 1991 г. N 1499-I "О
медицинском страховании граждан в Российской Федерации").
Обязательное медицинское страхование является составной частью
государственного социального страхования и обеспечивает всем гражданам РФ
равные возможности в получении медицинской и лекарственной помощи,
предоставляемой за счет средств обязательного медицинского страхования в объеме
и на условиях, соответствующих программам обязательного медицинского
страхования.
Согласно Закону РФ «О медицинском страховании граждан в Российской
Федерации» субъектами ОМС являются гражданин, страхователь, страховая
медицинская организация, медицинское учреждение. При страховании неработающих
граждан в качестве страхователей выступают государственные органы
исполнительной власти субъектов РФ и органы местного самоуправления.
Страхователями для работающих граждан являются работодатели - предприятия,
организации, учреждения, физические лица, занимающиеся предпринимательской
деятельностью без образования юридического лица.
Страховщиками являются юридические лица - страховые медицинские организации
(СМО), имеющие государственную лицензию на осуществление ОМС.
В качестве медицинских учреждений в системе ОМС выступают
лечебно-профилактические учреждения (поликлиники, больницы, медицинские
центры), научно-исследовательские медицинские институты, другие медицинские
учреждения, имеющие лицензии на оказание медицинской помощи по программам ОМС,
а также прошедшие аккредитацию и получившие соответствующий сертификат.
Медицинские учреждения, осуществляющие свою деятельность на основании договоров
со страховыми медицинскими организациями, получают соответствующую плату за
оказание застрахованным медицинской помощи и иных услуг.
Медицинскую помощь в системе медицинского страхования оказывают
медицинские учреждения с любой формой собственности. Они являются самостоятельно
хозяйствующими субъектами и строят свою деятельность на основе договоров со
страховыми медицинскими организациями.
Медицинские учреждения, выполняющие программы медицинского страхования,
имеют право оказывать медицинскую помощь и вне системы медицинского
страхования.
Медицинская помощь в системе ОМС оказывается на основании договора на
предоставление лечебно-профилактической помощи, представленного соглашением, по
которому медицинское учреждение обязуется предоставлять застрахованному
контингенту медицинскую помощь определенного объема и качества в конкретные
сроки в рамках программ медицинского страхования.
Тарифы на медицинские услуги при обязательном медицинском страховании
определяются соглашением между страховыми медицинскими организациями, Советами
Министров республик в составе Российской Федерации, органами государственного
управления автономной области, автономных округов, краев, областей, городов
Москвы и Санкт-Петербурга, местной администрацией и профессиональными
медицинскими ассоциациями. Тарифы должны обеспечивать рентабельность
медицинских учреждений и современный уровень медицинской помощи.
Застрахованными лицами являются физические лица, в пользу которых
заключен договор ОМС.
Статьей 4 Закона N 1499-1 установлено, что медицинское страхование
осуществляется в форме договора медицинского страхования. Данный договор
является соглашением между страхователем и страховой медицинской организацией,
на основании которого последняя обязуется организовывать и финансировать
предоставление застрахованным медицинской помощи определенного объема и
качества или иных услуг по программам медицинского страхования.
Договоры страхования заключаются в соответствии с требованиями
действующего законодательства (ст. 940, 942,943 ГК РФ). Форма типовых договоров
обязательного и добровольного медицинского страхования, порядок и условия их
заключения устанавливаются Советом министров РФ.
Каждый гражданин, в отношении которого заключен договор медицинского
страхования или который заключил такой договор самостоятельно, получает на руки
страховой медицинский полис. Форма страхового медицинского полиса и инструкция
по его ведению утверждаются Советом министров РФ. В полисе указываются:
фамилия, имя, отчество, пол, возраст, место работы, социальное положение, адрес
застрахованного, а также срок действия договора.
При утрате полиса по личному заявлению гражданина, поданному
представителю страхователя или в страховую медицинскую организацию, выдавшую
полис, ему предоставляется дубликат полиса.
Практически у каждого гражданина Российской Федерации есть страховой
медицинский полис, на основании которого населению оказывается бесплатная
медицинская помощь в рамках программы обязательного медицинского страхования.
Организации и предприниматели, производящие выплаты физическим лицам,
являются плательщиками единого социального налога. Определенная доля ЕСН
уплачивается в фонды обязательного медицинского страхования (ОМС).
С целью реализации государственной политики в области обязательного
медицинского страхования граждан созданы федеральный и территориальные фонды
обязательного медицинского страхования (далее - ФФОМС и ТФОМС). Они
аккумулируют поступающие от страхователей финансовые средства, разрабатывают
правила обязательного медицинского страхования граждан, а также выполняют другие
функции в рамках реализации возложенных на них задач.

Рисунок 1 - Система обязательного медицинского страхования
Регистрацию страхователей осуществляют территориальные фонды
обязательного медицинского страхования.
.3 Финансовые основы обязательного медицинского страхования
Финансовые средства государственной системы обязательного медицинского
страхования формируются за счет отчислений страхователей на обязательное
медицинское страхование. Кроме поступлений в виде ЕСН финансовые средства
Федерального и территориальных фондов ОМС образуются за счет:
поступлений добровольных взносов юридических и физических лиц;
доходов от использования временно свободных финансовых средств и
нормированного страхового запаса;
поступлений из иных источников, не запрещенных законодательством.
Глава 24 Налогового кодекса устанавливает порядок исчисления и уплаты
ЕСН, зачисляемого в федеральный бюджет и внебюджетные фонды.
Все формы налогового контроля в отношении исчисления и своевременности
уплаты налога осуществляют налоговые органы. Кроме того, налоговые органы
привлекают к ответственности за совершение налоговых правонарушений.
Налоговая база по ЕСН в части, зачисляемой в федеральный и
территориальные фонды ОМС, всегда одинакова. Она исчисляется по общим правилам
формирования налоговой базы по ЕСН.
В налоговую базу включаются выплаты и иные вознаграждения, начисляемые в
пользу физических лиц по трудовым, гражданско-правовым и авторским договорам,
предметом которых является выполнение работ и оказание услуг. Об этом сказано в
статье 237 Кодекса.
Не включаются в налоговую базу суммы, перечисленные в статье 238 НК РФ. В
частности, пособия по временной нетрудоспособности, по уходу за больным
ребенком, по безработице и др. Кроме того, из объекта налогообложения согласно
пункту 3 статьи 236 Кодекса исключаются выплаты и вознаграждения, не отнесенные
к расходам, уменьшающим налоговую базу по налогу на прибыль.
Налоговая база по ЕСН, зачисляемому в фонды обязательного медицинского
страхования, определяется отдельно по каждому физическому лицу, в пользу
которого осуществлены выплаты. (п.2ст.237 НК РФ)
Сумма единого социального налога исчисляется налогоплательщиком отдельно
в ФФОМС и ТФОМС и определяется как соответствующая процентная доля налоговой
базы.
Ставки налога установлены в статье 241 Налогового кодекса. Для ЕСН (в том
числе и для части налога, зачисляемой в фонды ОМС) предусмотрена регрессивная
шкала налогообложения (табл. 2).
Если в состав организации входят обособленные подразделения, то порядок
исчисления и уплаты ЕСН в части, зачисляемой в фонды ОМС, имеет свои
особенности. Так, в пункте 8 статьи 243 НК РФ установлено, что обособленные
подразделения исполняют обязанности организации по уплате налога и
представлению налоговых деклараций (расчетов по налогу). Причем это относится
только к тем обособленным подразделениям, которые имеют отдельный баланс,
расчетный счет и начисляют выплаты в пользу физических лиц.
Таблица 1
Ставки ЕСН по обязательному медицинскому страхованию
|
Налоговая база на каждое физическое лицо нарастающим итогом
с начала года
|
Федеральный бюджет
|
Фонд социального страхования
|
Фонды обязательного медицинского страхования
|
Итого
|
|
|
|
ФФОМС
|
ТФОМС
|
|
|
До 280 000 рублей
|
20,0%
|
2,9%
|
1,1%
|
2.0%
|
26.0%
|
|
От 280 001 рубля до 600 000 рублей
|
56 000 рублей + 7,9% суммы, превышающей 280 000 рублей
|
8 120 рублей + 1,0% суммы, превышающей 280 000 рублей
|
3 080 рублей + 0,6% суммы, превышающей 280 000 рублей
|
5 600 рублей + 0,5% суммы, превышающей 280 000 рублей
|
72 800 рублей + 10,0% суммы, превышающей 280 000 рублей
|
|
Свыше 600 000 рублей
|
81 280 рублей + 2,0% суммы, превышающей 600 000 рублей
|
11 320 рублей
|
5000 рублей
|
7 200 рублей
|
107 800 рублей + 2,02,0% суммы, превышающей 600 000 рублей
|
Сведения об исчисленной сумме налога, в том числе подлежащего зачислению
в фонды ОМС, отражаются в налоговой декларации (расчете по авансовым платежам).
Налогоплательщики отчитываются по отчислениям на обязательное медицинское
страхование, представляя декларацию по ЕСН. Срок ее подачи в налоговые органы -
не позднее 30 марта следующего года. Расчет по авансовым платежам по ЕСН
подается не позднее 20-го числа месяца, следующего за отчетным периодом. В
фонды обязательного медицинского страхования отчетность представлять не нужно.
Начисленные суммы ЕСН в части обязательного медицинского страхования
налогоплательщики перечисляют отдельными платежными поручениями в ФФОМС и
ТФОМС.
Финансирование системы ОМС осуществляется по дифференцированным подушевым
нормативам. ТФОМС доводит до сведения СМО дифференцированные подушевые нормативы
в течение 10 дней со дня их пересмотра и утверждения. При недостатке у СМО
средств для оплаты медицинской помощи в рамках территориальной программы ОМС
она обращается в ТФОМС за субвенциями в порядке, установленном ТФОМС.
Территориальный фонд обязательного медицинского страхования обязан
полностью и своевременно в соответствии с договором со страховой медицинской
организацией финансировать ее.
Для обеспечения выполнения принятых обязательств по оплате медицинской
помощи в объеме территориальной программы страховая медицинская организация
образует из полученных от ТФОМС средств необходимые для предстоящих выплат
резервы оплаты медицинских услуг и запасной резерв, а также резерв
финансирования предупредительных мероприятий по ОМС. ТФОМС устанавливает для
страховых компаний единые нормативы финансовых резервов в процентах к
финансовым средствам, передаваемым им на проведение обязательного медицинского
страхования. При этом сумма средств в запасном резерве не должна превышать
одномесячного, а в резерве финансирования предупредительных мероприятий -
двухнедельного запаса средств на оплату медицинской помощи в объеме
территориальной программы.
ТФОМС также устанавливает порядок использования страховыми организациями
финансовых резервов и фондов.
В случае прекращения договора ТФОМС со страховой организацией,
предназначенные для оплаты медицинских услуг средства (в том числе средства
сформированных резервов оплаты медицинских услуг и запасного) в течение 10 дней
возвращаются в ТФОМС, за исключением тех случаев, когда договор пролонгируется
или заключается новый договор.
ТФОМС осуществляет контроль за целевым и рациональным использованием
средств ОМС страховыми медицинскими организациями.
Медицинское учреждение использует поступившие в соответствии с договорами
заключенными со страховыми медицинскими организациями средства на оплату
медицинской помощи по территориальной программе ОМС по тарифам, принятым в
рамках тарифного соглашения по обязательному медицинскому страхованию на
территории субъекта федерации. Расчеты между страховыми организациями и
медицинским учреждением производятся путем оплаты ею счетов медицинского
учреждения. При оказании медицинской помощи на территории другого субъекта
оплата услуг производится путем взаиморасчетов между ТФОМС этих регионов.
2.1
Государственные гарантии, предоставляемые гражданам Российской Федерации по
оказанию медицинской помощи
В целях обеспечения конституционных прав граждан Российской Федерации на
получение бесплатной медицинской помощи Правительство Российской Федерации
ежегодно принимает Программу государственных гарантий оказания гражданам
Российской Федерации бесплатной медицинской помощи. В частности, на 2010 г.
Министерству здравоохранения и социального развития Российской Федерации
предписывается внести до 20 августа 2010 г. в установленном порядке в
Правительство Российской Федерации проект программы государственных гарантий
оказания гражданам Российской Федерации бесплатной медицинской помощи на 2011
год, а до 1 июля 2010г. - доклад о ходе реализации Программы государственных
гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи
на 2009 год. При этом названный государственный орган обязывается давать
разъяснения по вопросам формирования и экономического обоснования Программы
государственных гарантий оказания гражданам Российской Федерации бесплатной
медицинской помощи на 2010 год.
Правительством Российской Федерации рекомендуется органам государственной
власти субъектов Российской Федерации утвердить территориальные программы
государственных гарантий оказания гражданам Российской Федерации бесплатной
медицинской помощи на 2010 год в срок до 25 декабря 2009г.
Программа государственных гарантий оказания гражданам Российской
Федерации бесплатной медицинской помощи на 2010 год определяет виды и условия
оказания медицинской помощи, нормативы объема медицинской помощи, нормативы
финансовых затрат на единицу объема медицинской помощи, подушевые нормативы
финансового обеспечения, порядок и структуру формирования тарифов на
медицинскую помощь, а также предусматривает критерии качества и доступности
медицинской помощи, предоставляемой гражданам Российской Федерации на
территории Российской Федерации бесплатно.
На основе Программы органы государственной власти субъектов Российской
Федерации разрабатывают и утверждают территориальные программы государственных
гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи,
включающие территориальные программы обязательного медицинского страхования.
В территориальных программах органы государственной власти субъектов РФ
вправе определять дополнительные условия и объемы оказания медицинской помощи,
включать в территориальную программу ОМС с обязательным перераспределением
необходимых финансовых средств виды и объемы медицинской помощи, финансирование
которых в соответствии с Программой осуществляется за счет бюджетных
ассигнований субъектов РФ и муниципальных образований.
В рамках Программы бесплатно предоставляются:
. Первичная медико-санитарная помощь, которая включает в себя лечение
наиболее распространенных болезней, травм, отравлений и других состояний,
требующих неотложной медицинской помощи, медицинскую профилактику заболеваний,
осуществление мероприятий по проведению профилактических прививок,
профилактических осмотров, диспансерного наблюдения здоровых детей и лиц с
хроническими заболеваниями, по предупреждению абортов, санитарно-гигиеническое
просвещение граждан и других мероприятий. Данный вид помощи предоставляется в
амбулаторно-поликлинических, стационарно-поликлинических, больничных
учреждениях и других медицинских организациях врачами-терапевтами участковыми,
врачами-педиатрами участковыми, врачами общей практики (семейными врачами),
врачами специалистами, а также соответствующим средним медицинским персоналом.
. Скорая, в том числе специализированная (санитарно-авиационная),
медицинская помощь, которая оказывается безотлагательно гражданам при
состояниях, требующих срочного медицинского, учреждениями и подразделениями
скорой медицинской помощи;
. Специализированная, в том числе высокотехнологичная, медицинская
помощь, предоставляемая в медицинских организациях при заболеваниях, требующих
специальных методов диагностики, лечения и использования сложных, уникальных
или ресурсоемких медицинских технологий.
Территориальная программа включает в себя:
перечень заболеваний и видов медицинской помощи, предоставляемой
гражданам бесплатно за счет бюджетных ассигнований консолидированного бюджета
субъекта Российской Федерации и средств бюджета территориального фонда
обязательного медицинского страхования;
порядок и условия оказания медицинской помощи, в том числе сроки ожидания
медицинской помощи, предоставляемой в плановом порядке;
порядок реализации установленного законодательством Российской Федерации
права внеочередного оказания медицинской помощи отдельным категориям граждан в
учреждениях здравоохранения субъекта Российской Федерации и муниципальных
образований;
перечни жизненно необходимых и важнейших лекарственных средств и изделий
медицинского назначения, необходимых для оказания стационарной медицинской
помощи, а также скорой и неотложной медицинской помощи ;
перечень лекарственных средств, отпускаемых населению в соответствии с
перечнем групп населения и категорий заболеваний, при амбулаторном лечении
которых лекарственные средства и изделия медицинского назначения отпускаются по
рецептам врачей бесплатно или с 50-процентной скидкой со свободных цен;
перечень медицинских организаций, участвующих в реализации
территориальной программы;
государственное (муниципальное) задание медицинским учреждениям и другим
медицинским организациям, участвующим в реализации территориальной программы.
Медицинская помощь на территории Российской Федерации оказывается за счет
бюджетных ассигнований всех бюджетов, в том числе средств бюджетов
государственных фондов обязательного медицинского страхования.
За счет средств обязательного медицинского страхования финансируется
базовая программа обязательного медицинского страхования, которая включает
первичную медико-санитарную, специализированную, за исключением высокотехнологичной,
медицинскую помощь.
За счет бюджетных ассигнований федерального бюджета предоставляются:
дополнительная медицинская помощь, оказываемая медицинским персоналом
федеральных учреждений здравоохранения, находящихся в ведении Федерального медико-биологического
агентства, Российской академии наук, Сибирского отделения Российской академии
наук;
специализированная медицинская помощь, оказываемая в федеральных
специализированных медицинских учреждениях, перечень которых утверждается
Министерством здравоохранения и социального развития Российской Федерации;
высокотехнологичная медицинская помощь, оказываемая в медицинских
организациях в соответствии с государственным заданием, сформированным в
порядке, определяемом Министерством здравоохранения и социального развития
Российской Федерации;
медицинская помощь, предусмотренная федеральными законами для
определенных категорий граждан, оказываемая в соответствии со сформированным
государственным заданием в порядке, определяемом Правительством Российской Федерации;
дополнительные мероприятия по развитию профилактического направления
медицинской помощи;
скорая медицинская помощь, а также первичная медико-санитарная и
специализированная медицинская помощь работникам организаций, включенных в
перечень организаций отдельных отраслей промышленности с особо опасными
условиями труда, а также населению закрытых административно-территориальных
образований, наукоградов Российской Федерации, территорий с опасными для
здоровья человека физическими, химическими и биологическими факторами, которая
оказывается федеральными государственными учреждениями, подведомственными
Федеральному медико-биологическому агентству, за исключением затрат,
финансируемых за счет средств ОМС;
лекарственные средства, предназначенные для лечения больных
злокачественными новообразованиями лимфоидной, кроветворной и родственных им
тканей, по перечню заболеваний, утверждаемому Правительством Российской
Федерации;
лекарственные средства, предназначенные для лечения больных гемофилией,
муковисцидозом, гипофизарным нанизмом, болезнью Гоше, рассеянным склерозом, а
также после трансплантации органов и (или) тканей, по перечню лекарственных
средств, утверждаемому Правительством Российской Федерации.
За счет бюджетных ассигнований федерального бюджета могут предоставляться
субсидии бюджетам субъектов Российской Федерации на финансовое обеспечение
дополнительной медицинской помощи.
За счет бюджетных ассигнований бюджетов субъектов Российской Федерации
предоставляются:
специализированная (санитарно-авиационная) скорая медицинская помощь;
специализированная медицинская помощь, оказываемая в онкологических
диспансерах (в части содержания), кожно-венерологических, противотуберкулезных,
наркологических и других специализированных медицинских учреждениях субъектов Российской
Федерации, при заболеваниях, передаваемых половым путем, туберкулезе,
ВИЧ-инфекции и синдроме приобретенного иммунодефицита, психических
расстройствах и расстройствах поведения, а также при наркологических
заболеваниях;
высокотехнологичная медицинская помощь, оказываемая в медицинских
учреждениях субъектов Российской Федерации дополнительно к государственному
заданию;
лекарственные средства при некоторых заболеваниях определенных в
Программе.
За счет бюджетных ассигнований местных бюджетов предоставляются:
скорая медицинская помощь, за исключением специализированной
(санитарно-авиационной);
первичная медико-санитарная помощь, оказываемая гражданам при
заболеваниях, передаваемых половым путем, туберкулезе, психических
расстройствах, расстройствах поведения и наркологических заболеваниях.
В соответствии с законодательством Российской Федерации расходы
соответствующих бюджетов включают в себя обеспечение медицинских организаций
лекарственными и иными средствами, изделиями медицинского назначения, иммунобиологическими
препаратами и дезинфекционными средствами, донорской кровью и ее компонентами.
Кроме того, за счет бюджетных ассигнований бюджетов всех уровней
осуществляется медицинская помощь в лепрозориях, центрах по профилактике и
борьбе с синдромом приобретенного иммунодефицита и инфекционными заболеваниями,
центрах медицинской профилактики, врачебно-физкультурных диспансерах, центрах
профессиональной патологии, санаториях, бюро судебно-медицинской экспертизы,
патологоанатомических бюро и прочих медицинских учреждениях, входящих в
номенклатуру учреждений здравоохранения, утверждаемую Министерством
здравоохранения и социального развития Российской Федерации, которые не
участвуют в реализации территориальной программы обязательного медицинского
страхования.
Нормативы объема медицинской помощи рассчитываются в единицах объема на 1
человека в год. Нормативы используются в целях планирования и
финансово-экономического обоснования размера подушевых нормативов финансового
обеспечения, и в среднем составляют:
для скорой медицинской помощи - 0,318 вызова;
для амбулаторной - 9,5 посещения, в том числе в рамках базовой программы
обязательного медицинского страхования - 8,762 посещения;
для амбулаторной медицинской помощи в условиях дневных-стационаров - 0,59
пациенто-дня, в том числе в рамках базовой программы обязательного медицинского
страхования - 0,49 пациенто-дня;
для стационарной медицинской помощи - 2,78 койко-дня, в том числе в
рамках базовой программы обязательного медицинского страхования - 1,894
койко-дня.
Нормативы финансовых затрат на единицу объема медицинской помощи,
рассчитаны исходя из расходов на ее оказание и в среднем составляют:
на 1 вызов скорой медицинской помощи - 1710,1 рубля;
на 1 посещение амбулаторно-поликлинических - 218,1 рубля, в том числе
168,4 рубля - за счет средств ОМС;
на 1 пациенто-день лечения в условиях дневных стационаров - 478 рублей, в
том числе 470,5 рубля - за счет средств ОМС;
на 1 койко-день в больничных учреждениях - 1380,6 рубля, в том числе 1167
рублей - за счет средств ОМС.
Тарифы медицинской помощи, оказываемой в рамках территориальной программы
ОМС, включают расходы на заработную плату, начисления на оплату труда,
приобретение медикаментов и перевязочных средств, продуктов питания, мягкого
инвентаря, медицинского инструментария, реактивов и химикатов, стекла,
химпосуды и прочих материальных запасов, расходы по оплате стоимости
лабораторных и инструментальных исследований, производимых в других учреждениях
(при отсутствии своей лаборатории и диагностического оборудования), а также
расходы по оплате организации питания предприятиями общественного питания (при
отсутствии своего пищеблока).
Подушевые нормативы финансового обеспечения, установлены в расчете на 1
человека в год (без учета расходов федерального бюджета) и составляют в среднем
7633,4 рубля, из них:
,6 рубля - за счет средств обязательного медицинского страхования;
,8 рубля - за счет средств соответствующих бюджетов.
Формирование тарифов на медицинскую помощь, оказываемую за счет средств
обязательного медицинского страхования, осуществляется органом исполнительной
власти субъекта Российской Федерации в соответствии с законодательством
Российской Федерации и с учетом определенных Программой нормативов.
При реализации территориальной программы с учетом рекомендаций Министерства
здравоохранения и социального развития Российской Федерации применяются
эффективные способы оплаты медицинской помощи, ориентированные на результат
деятельности медицинских организаций (по законченному случаю, на основе
подушевого финансового обеспечения амбулаторной медицинской помощи в сочетании
с оплатой за единицу объема оказанной медицинской помощи, по средней стоимости
стационарного лечения пациента с учетом профиля отделения, по
клинико-статистической группе болезней, а также по единице объема оказанной
медицинской помощи).
.2 Реализация программы государственных гарантий оказания гражданам РФ
бесплатной медицинской помощи
Формирование и выполнение территориальных программ во всех субъектах
Российской Федерации осуществлялось в 2008 году в соответствии с Программой
государственных гарантий оказания гражданам Российской Федерации бесплатной
медицинской помощи на 2008 год
Правительством РФ на 2008 год установлен подушевой норматив
финансирования Программы в целом, в том числе базовой программы ОМС, в размере
4503 рубля и 2207,1 рубля соответственно, что на 14% выше, чем в 2007 году.
Установленные финансовые нормативы являлись минимальными и не учитывали
районные коэффициенты.
Отличительными особенностями реализации Программы в 2008 году являлись:
продолжение выполнения основных мероприятий Приоритетного национального проекта
«Здоровье», завершение реализации в 19 субъектах Российской Федерации пилотного
проекта, направленного на повышение качества услуг в сфере здравоохранения,
обеспечение лекарственными средствами, предназначенными для лечения больных
гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше,
миелолейкозом, рассеянным склерозом, а также после трансплантации органов и
(или) тканей, ведение медицинскими организациями раздельного учета расходов
финансовых затрат по видам медицинской помощи и условиям ее оказания.
В 2008 году в Российской Федерации в государственных учреждениях
субъектов Российской Федерации и муниципальных учреждениях здравоохранения и
частных медицинских организациях в рамках Программы бесплатно получили
стационарную медицинскую помощь 31,5 млн. человек, медицинскую помощь в дневных
стационарах - 6,2 млн. человек. Общее число лиц, обслуженных скорой медицинской
помощью, составило 49 млн., число обращений в амбулаторно-поликлинические
учреждения и на дому - около 490 млн. Кроме того, федеральными учреждениями
здравоохранения стационарная медицинская помощь оказана 971,4 тыс. человек,
медицинская помощь в условиях дневных стационаров - 33,7 тыс. человек, число
посещений амбулаторно-поликлинических учреждений составило 15,6 млн.
Высокотехнологичную специализированную медицинскую помощь в федеральных
учреждениях здравоохранения получили 190,6 тысяч человек, в государственных и
муниципальных учреждениях субъектов Российской Федерации - свыше 24 тысяч
человек.
Расходы государственных источников финансирования на Программу в 2008
году составили 1 185,1 млрд. руб. и возросли в текущих ценах на 32 % по
сравнению с 2007 годом (таблица 1). Программа финансировалась в отчетном году
за счет бюджетов всех уровней (65,2 %) и средств системы ОМС (34,8 %). Расходы
консолидированных бюджетов субъектов Российской Федерации на Программу
увеличились с 2007 года на 19 % и составили в 2008 году 483,7 млрд. рублей
(40,8 % всех расходов).
Таблица 2
Фактическое
финансирование системы здравоохранения Российской Федерации за 2001 - 2008 гг.
(по источникам финансирования, млрд. рублей)
|
Источники финансирования
|
2001 год
|
2002 год
|
2003 год
|
2004 год
|
2005 год
|
2006 год
|
2007 год
|
2008 год
|
|
абс. Дан-ные
|
%
|
абс. Дан-ные
|
%
|
абс. Дан-ные
|
%
|
абс. Дан-ные
|
|
абс. Дан-ные
|
%
|
абс. Дан-ные
|
%
|
Абс. Дан-ные
|
%
|
Абс. Дан-ные
|
%
|
|
А
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
12
|
13
|
14
|
15
|
16
|
|
1. Федеральный бюджет
|
22,2
|
8,7
|
30,6
|
9,1
|
37,0
|
9,5
|
45,9
|
9,6
|
142,3
|
21,7
|
117,4
|
17,0
|
162,5
|
18,1
|
288,6
|
24,4
|
|
2. Консолидиро-ванные бюджеты субъектов РФ (без учета
взносов на ОМС неработающих граждан)
|
139,9
|
54,9
|
171,7
|
51,2
|
198,9
|
50,8
|
241,9
|
50,4
|
288,0
|
43,9
|
317,2
|
45,9
|
406,6
|
45,3
|
483,7
|
40,8
|
|
3. Средства системы ОМС
|
92,9
|
36,4
|
133,4
|
39,7
|
155,6
|
39,7
|
191,8
|
40,0
|
225,7
|
34,4
|
256,1
|
37,1
|
328,2
|
36,6
|
412,8
|
34,8
|
|
Итого
|
255,0
|
100,0
|
335,7
|
100,0
|
391,5
|
100,0
|
479,6
|
100,0
|
656,0
|
100,0
|
690,7
|
100,0
|
897,3
|
100,0
|
1185,
|
100,0
|
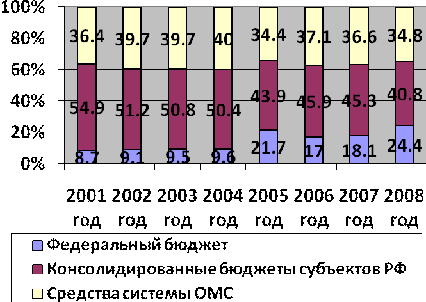
Рисунок 2 -Соотношение источников финансирования системы здравоохранения
в 2001-2008 гг
Расходы системы обязательного медицинского страхования возросли за
последние три года на 61,2 % и составили в 2008 году 412,8 млрд. рублей (34,8%
всех расходов). В 2008 году в территориальные фонды ОМС поступило средств за
счет страховых взносов на ОМС неработающего населения 178,9 млрд. рублей,
единого социального налога и иных налоговых поступлений 162,1 млрд. рублей,
дотаций из бюджета ФФОМС, направляемых на выполнение территориальных программ
ОМС в рамках базовой программы ОМС 71,8 млрд. рублей.
Наиболее существенно (в 2,5 раз) за период 2006-2008 гг. увеличились
расходы федерального бюджета на финансирование Программы, которые составили в
2008 году 288,6 млрд. рублей (24,4 % всех расходов).
Расходы федерального бюджета включали не только затраты на оказание
медицинской помощи в федеральных медицинских организациях (180,4 млрд. рублей),
в том числе высокотехнологичной специализированной медицинской помощи (24,2
млрд. рублей), но и расходы на профилактику, выявление и лечение
ВИЧ-инфекции и гепатитов В и С (8,0 млрд. рублей), дополнительную иммунизацию
населения в рамках Национального календаря профилактических прививок (5,0 млрд.
рублей), денежные выплаты медицинскому персоналу ФАПов и учреждений скорой
медицинской помощи (8,1 млрд. рублей), расходы на обеспечение отдельных
категорий граждан необходимыми лекарственными средствами, изделиями
медицинского назначения, специализированными продуктами лечебного питания для
детей-инвалидов, а также лекарственными средствами, предназначенными для
лечения больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью
Гоше, миелолейкозом, рассеянным склерозом (46,8 млрд. рублей), денежные выплаты
участковым и другим врачам и медицинским сестрам на оказание дополнительной
бесплатной медицинской помощи (21,0 млрд. рублей), дополнительную
диспансеризацию работающих граждан (5,7 млрд. рублей), диспансеризацию
находящихся в стационарных учреждениях детей-сирот (0,5 млрд. рублей),
реализацию пилотного проекта, направленного на повышение качества услуг в сфере
здравоохранения (3,4 млрд. рублей), а также оказание государственной социальной
помощи отдельным категориям граждан по санаторно-курортному лечению (7,7 млрд.
рублей), дополнительные медицинские осмотры граждан, работающих в отраслях с
вредными и (или) опасными производственными условиями (2,0 млрд. рублей).
Доля финансирования Программы в валовом внутреннем продукте составила в
2008 году 2,8 % (в 2006 году - 2,6%, в 2007 году - 2,9 %).
Показатель подушевого финансового обеспечения Программы в целом составил
8 345,1 рубля и за период с 2006 по 2008 гг. в текущих ценах увеличился на 72,5
%.
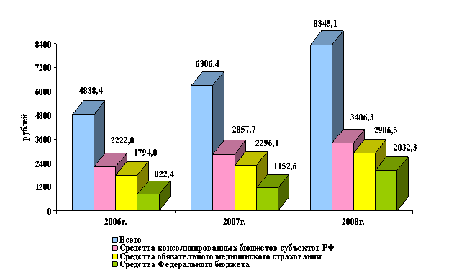
Рисунок 3 - Финансовое обеспечение Программы за период с 2006 по
2008 гг. (рублей в расчете на душу населения)
Анализ финансовых показателей реализации территориальных программ в 2008
году позволил установить дефицит их финансового обеспечения в 49 субъектах
Российской Федерации, который составил 42,8 млрд. рублей (приложение 1).
Наиболее дефицитными в 2008 году были территориальные программы в субъектах
Российской Федерации Южного федерального округа: республиках Ингушетия (56,5
%), Дагестан (32,2 %), Кабардино-Балкарской (32,0 %), Чеченской (23,1%) и
Ставропольском крае (24,8 %). Значительный дефицит финансового обеспечения
территориальных программ установлен также в Приморском крае (26,6 %),
Республике Хакасия (26,1 %), Курганской (25,2 %) и Томской (24,2 %) областях.
Дефицит финансового обеспечения территориальных программ ОМС в 48
субъектах Российской Федерации составлял 11,7 млрд. рублей.
В реализации территориальных программ в 2008 году приняли участие 11,6
тыс. медицинских организаций.
В 2008 году первичная медико-санитарная помощь предоставлялась в
амбулаторных условиях (число посещений - 1,1 млрд. на сумму 194,0 млрд.
рублей), в условиях больничных учреждений (число койко-дней - 219,8 млн. на
сумму 211,5 млрд. рублей), а также в условиях дневных стационаров (число
пациенто-дней - 54,7 млн. на сумму 15,1 млрд. рублей). По неотложной
медицинской помощи в амбулаторных условиях выполнено 40,9 млн. посещений на
сумму 4,2 млрд. рублей.
Специализированная медицинская помощь предоставлялась в амбулаторных
условиях (число посещений - 149,2 млн. на сумму 47,8 млрд. рублей), в условиях
больничных учреждений (число койко-дней - 188,8 млн. на сумму 246,1 млрд.
рублей), а также в условиях дневных стационаров (число пациенто-дней - 15,8
млн. на сумму 5,8 млрд. рублей).
Фактические объемы медицинской помощи, оказываемой населению по условиям
ее оказания в рамках территориальных программ по Российской Федерации в целом
за период 2006-2008 гг., представлены в таблице 2.
Отмечена позитивная тенденция дальнейшего увеличения числа посещений
амбулаторно-поликлинических учреждений в расчете на одного жителя (с 8,527 в
2006 году до 9,126 в 2008 году), а также сокращение числа койко-дней,
проведенных больными в стационарных медицинских учреждениях, в расчете на
одного жителя (с 3,002 в 2006 году до 2,878 в 2008 году). Возросли объемы
медицинской помощи, предоставляемой в дневных стационарах, с 0,456
пациенто-дней на 1 жителя в 2006 году до 0,496 пациенто-дней на 1 жителя в 2008
году. Объемы скорой медицинской помощи увеличивались в 2007 году по сравнению с
2006 годом, однако в 2008 году отмечено их сокращение до 0,343 вызова на 1
жителя.
Вместе с тем, в 2008 году объем медицинской помощи, оказанной в дневных
стационарах, ниже норматива на 14,0 %, объем амбулаторной медицинской помощи -
на 0,8 %. В тоже время, фактически выполненные объемы по наиболее затратным
скорой и стационарной медицинской помощи превышали нормативы на 7,9 % и 2,3 %
соответственно.
Несмотря на то, что фактические среднероссийские показатели объема
медицинской помощи по условиям ее предоставления в 2008 году приблизились к
нормативам, установленным Программой, в субъектах Российской Федерации
сохранялась их существенная дифференциация. Число посещений на одного жителя в
год варьировало от 4,581 в Республике Ингушетия до 13,646 в г. Москве, число
койко-дней на одного жителя в год - от 1,173 в Республике Ингушетия до 5,104 в
Чукотском автономном округе.
Таблица 3
Нормативы объемов медицинской помощи по условиям ее предоставления и их
фактическая реализация в рамках Программы за период с 2006 по 2008 гг. (на
одного жителя в год; по данным статистической формы № 62)
|
Условия оказания медицинской помощи
|
Единица измерения
|
Норматив по РФ на 2008 г.
|
Фактически выполнено в
|
|
|
|
2006 г.
|
2007 г.
|
2008 г.
|
|
А
|
1
|
2
|
3
|
4
|
5
|
|
1. Скорая медицинская помощь
|
вызов
|
0,318
|
0,342
|
0,345
|
0,343
|
|
2. Амбулаторная Медицинская помощь
|
посещение
|
9,198
|
8,527
|
8,736
|
9,126
|
|
3. Стационарная медицинская помощь
|
2,812
|
3,002
|
2,911
|
2,878
|
|
4. Медицинская помощь в дневных стационарах всех типов
|
пациенто-день
|
0,577
|
0,456
|
0,479
|
0,496
|
Фактические объемы по скорой медицинской помощи были в большинстве
субъектов Российской Федерации выше по сравнению с утвержденными (в 67
субъектах Российской Федерации), а по медицинской помощи в условиях дневных
стационаров - ниже по сравнению с утвержденными (в 53 субъектах Российской
Федерации).
Установлено, что отклонения фактических объемов медицинской помощи от
утвержденных ниже 10-процентного уровня выявлены: по скорой медицинской помощи
в 63 субъектах Российской Федерации, по стационарной - в 75, по амбулаторной -
в 61, по медицинской помощи в условиях дневных стационаров - в 47.
Отклонения фактических объемов медицинской помощи от утвержденных на
уровне от 10 % до 20 % выявлены: по скорой медицинской помощи - в 13 субъектах
Российской Федерации, по стационарной - в 8, по амбулаторной - в 18, по
медицинской помощи в условиях дневных стационаров - в 21.
Наибольший размер отклонений фактических объемов медицинской помощи от
утвержденных - более 20 % - наблюдался по медицинской помощи в условиях дневных
стационаров - в 16 субъектах Российской Федерации, по другим видам медицинской
помощи утвержденные показатели заметно отличались от фактических по скорой
медицинской помощи в 8 субъектах Российской Федерации, по амбулаторной
медицинской помощи - в 5 и по стационарной - в 1.
В целом разработка территориальных программ в части планирования объемов
медицинской помощи осуществлялась в соответствии с потребностями населения в 20
субъектах Российской Федерации, где зафиксированы наименьшие отклонения
утвержденных объемов от фактическим по всем видам медицинской помощи (в
республиках Башкортостан, Ингушетия, Архангельской, Владимирской, Ивановской,
Камчатской, Ростовской, Саратовской и др).
В 2008 году фактический и приведенный показатели финансового обеспечения
Программы в расчете на 1 жителя увеличились по сравнению с предыдущим годом на
22,6 % и составили 6312,8 рублей и 5273,8 рублей соответственно.
Таблица 4
Подушевое финансовое обеспечение Программы в 2007 и 2008 гг. по условиям
предоставления медицинской помощи (рублей на одного жителя в год; по данным
статистической формы № 62)
|
Условия предоставления медицинской помощи
|
2007 год
|
2008 год
|
|
Фактический показатель
|
Приведенный показатель*
|
Фактический показатель
|
Приведенный показатель*
|
|
А
|
1
|
2
|
3
|
4
|
|
1. Скорая медицинская
|
306,5
|
256,1
|
381,1
|
318,4
|
|
2. Амбулаторная медицинская помощь
|
1 343,6
|
1 122,5
|
1 702,9
|
1 422,6
|
|
3. Стационарная
|
2 505,2
|
2 092,9
|
3 221,9
|
2 691,6
|
|
4. Медицинская помощь в дневных стационарах
|
115,2
|
96,2
|
147,0
|
122,8
|
|
5. Медицинская помощь в условиях иных учреждений
здравоохранения
|
879,9
|
735,1
|
859,9
|
718,4
|
|
6. Итого
|
5 150,4
|
4 302,8
|
6 312,8
|
5 273,8
|
*без
учета влияния районных коэффициентов
Наиболее значительно увеличилось подушевое финансовое обеспечение
стационарной помощи (на 28,6%). Подушевые расходы на медицинскую помощь в
дневных стационарах возросли на 27,6%, на амбулаторную медицинскую помощь - на
26,7%, на скорую медицинскую помощь - на 24,3%. Показатель подушевого
финансового обеспечения прочих медицинских и иных услуг, несмотря на увеличение
индекса потребительских цен в 2008 году, сократился на 2,3% по сравнению с
предыдущим годом.
Фактические и приведенные показатели стоимости единиц объемов медицинской
помощи увеличились в 2008 году по всем видам, однако, по скорой медицинской
помощи и по медицинской помощи в дневных стационарах всех типов не достигли
установленных финансовых нормативов (таблица 4).
Приведенный показатель стоимости одного вызова скорой медицинской помощи
в 2008 году составил лишь 927,2 рубля при нормативе 1213,3 рубля (76,4 %),
одного пациенто-дня лечения в дневных стационарах - 247,5 рублей при нормативе
268,5 рублей (92,2%).
Таблица 5
Финансовое обеспечение Программы в 2007 и 2008 гг. по условиям
предоставления медицинской помощи (в расчете на единицу объема медицинской
помощи; по данным статистической формы № 62)
|
Условия предоставления медицинской помощи
|
2007 год
|
2008 год
|
|
Фактический показатель
|
Приведенный показатель*
|
Фактический показатель
|
Приведенный показатель
|
|
А
|
1
|
2
|
3
|
4
|
|
1. Скорая медицинская
|
888,3
|
742,1
|
1 109,9
|
927,2
|
|
2. Амбулаторная медицинская помощь
|
153,8
|
128,5
|
186,6
|
155,9
|
|
3. Стационарная
|
860,6
|
719,0
|
1 119,6
|
935,3
|
|
4. Медицинская помощь в дневных стационарах
|
240,6
|
201,0
|
296,2
|
247,5
|
Сохраняется существенная дифференциация подушевых показателей финансового
обеспечения территориальных программ государственных гарантий от 1 959,1 рубля
в Республике Ингушетия до 10 739,1 рублей в Чукотском автономном округе (без
учета районных коэффициентов).
В 2008 году объемы скорой медицинской помощи сократились по сравнению с
2007 годом, и составили 48,8 млн. вызовов (таблица 5). Снизилась дифференциация
показателей объема скорой медицинской помощи по субъектам Российской Федерации.
Таблица 6
Оказание и финансирование скорой медицинской помощи гражданам Российской
Федерации в рамках Программы в 2007 и 2008 гг. (по данным статистической формы
№ 62)
|
Показатели
|
Источники финансирования
|
|
Местные бюджеты
|
Бюджеты субъектов РФ
|
Средства ОМС и конс. бюджетов субъектов на ТП ОМС
|
Всего
|
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
|
А
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
|
Число вызовов за год
|
млн.
|
42,9
|
41,3
|
5,3
|
5,3
|
1,0
|
2,2
|
49,2
|
48,8
|
|
%
|
87,2
|
84,6
|
10,8
|
10,9
|
2,0
|
4,5
|
100,0
|
100,0
|
|
Число обслуженных лиц за год
|
млн.
|
42,9
|
41,5
|
6,0
|
5,4
|
1,4
|
2,1
|
50,3
|
49,0
|
|
%
|
85,3
|
84,7
|
11,9
|
11,0
|
2,8
|
4,3
|
100,0
|
100,0
|
|
Объемы финансирования
|
млрд. рублей
|
33,1
|
38,1
|
10,0
|
14,4
|
0,6
|
1,6
|
43,7
|
54,1
|
|
%
|
75,7
|
70,4
|
22,9
|
26,6
|
1,4
|
3,0
|
100,0
|
100,0
|
|
Средняя стоимость одного вызова (рублей)
|
771,6
|
922,2
|
1 876,3
|
2 718,7
|
653,0
|
745,9
|
888,3
|
1 109,9
|
На скорую медицинскую помощь в 2008 году израсходовано 54,1 млрд. рублей,
из них 38,1 млрд. рублей составляли средства местных бюджетов (70,4%).
Средняя стоимость одного вызова скорой медицинской помощи в 2008 году
составила 1 109,9 рубля (в 2007 году - 888,3 рубля). Стоимость одного вызова
скорой медицинской помощи в 2008 году за счет местных бюджетов составила в
среднем 922,2 рубля, а за счет средств бюджета субъекта Российской Федерации -
2 718,7 рублей.
В амбулаторно-поликлинических учреждениях, оказывающих медицинскую помощь
населению в рамках территориальных программ, число посещений в 2008 году
составило 1 296,0 млн., что на 4,3% больше по сравнению с 2007 годом (таблица
6).
Амбулаторная медицинская помощь гражданам Российской Федерации в основном
оказывалась в рамках территориальных программ ОМС - 1 087,1 млн. посещений
(83,9% всех посещений).
Таблица 7
Оказание и финансирование амбулаторной медицинской помощи гражданам
Российской Федерации в рамках Программы в 2007 и 2008 гг. (по данным
статистической формы № 62)
|
Показатели
|
Источники финансирования
|
|
Местные бюджеты
|
Бюджеты субъектов Российской Федерации
|
Средства ОМС и конс. бюджетов субъектов на ТП ОМС
|
Всего
|
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
|
А
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
|
Число посещений за год
|
млн.
|
108,1
|
126,3
|
82,4
|
82,6
|
1 052,4
|
1 087,1
|
1 242,9
|
1 296,0
|
|
%
|
8,7
|
9,7
|
6,6
|
6,4
|
84,7
|
83,9
|
100,0
|
100,0
|
|
Число обращений за год*
|
млн.
|
…
|
38,7
|
…
|
30,1
|
…
|
420,8
|
…
|
489,6
|
|
%
|
…
|
7,9
|
…
|
6,2
|
…
|
85,9
|
…
|
100,0
|
|
Объемы финансирования
|
млрд. рублей
|
17,3
|
21,7
|
19,0
|
25,5
|
154,9
|
194,6
|
191,2
|
241,8
|
|
%
|
9,1
|
9,0
|
9,9
|
10,5
|
81,0
|
80,5
|
100,0
|
100,0
|
|
Средняя стоимость одного посещения (рублей)
|
159,9
|
171,7
|
230,2
|
308,7
|
147,2
|
179,1
|
153,8
|
186,6
|
|
Средняя стоимость одного обращения (рублей)*
|
…
|
559,7
|
…
|
845,6
|
…
|
462,6
|
…
|
439,9
|
*)данные с отчета за 2008 год
На оказание медицинской помощи в условиях амбулаторно-поликлинических
учреждений в 2008 году израсходовано 241,8 млрд. рублей, из них 194,6 млрд.
рублей - средства ОМС (80,5 % всех средств).
Средняя стоимость одного посещения составила 186,6 рублей (в 2007
г.-153,8 рублей). Стоимость одного посещения медицинского учреждения субъекта
Российской Федерации составила в среднем 308,7 рублей, а посещения
муниципального медицинского учреждения - 171,7 рублей.
Средняя стоимость одного обращения в амбулаторно-поликлинические
учреждения составила 439,9 рублей. В муниципальных медицинских учреждениях
средняя стоимость одного обращения составила 559,7 рублей, в медицинских
учреждениях субъекта Российской Федерации - 845,6 рубля.
В 2008 году число больных в стационарах незначительно снизилось по
сравнению с предыдущим годом и составило 31,5 млн. человек, из них 27,4 млн.
больных (87,0 %) получили медицинскую помощь в рамках территориальных программ
ОМС (таблица 7).
На лечение больных в стационарах израсходовано 457,5 млрд. рублей, в том
числе 334,0 млрд. рублей (73,0 %) за счет средств ОМС. Стоимость лечения одного
больного составила в среднем 14 531,4 рубля, что выше соответствующего
показателя 2007 года на 28,6%. Самым затратным было лечение одного больного в
медицинских организациях субъектов Российской Федерации - в среднем 39 341,3
рубля.
В 2008 году в стационарах больными проведено 408,7 млн. койко-дней, что
на 1,3 % меньше по сравнению с предыдущим годом (414,2 млн. койко-дней).
Таблица 8
Оказание и финансирование стационарной медицинской помощи гражданам
Российской Федерации в рамках Программы в 2007 и 2008 гг. (по данным
статистической формы № 62)
|
Показатели
|
Источники финансирования
|
|
Местные бюджеты
|
Бюджеты субъектов Российской Федерации
|
Средства ОМС и конс. бюджетов субъектов на ТП ОМС
|
Всего
|
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
|
А
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
|
Число больных
|
млн.
|
1,6
|
1,5
|
2,6
|
2,6
|
27,4
|
27,4
|
31,6
|
31,5
|
|
%
|
5,1
|
4,8
|
8,2
|
8,2
|
86,7
|
87,0
|
100,0
|
100,0
|
|
Число койко-дней
|
22,1
|
19,8
|
88,5
|
88,8
|
303,6
|
300,1
|
414,2
|
408,7
|
|
%
|
5,3
|
4,9
|
21,4
|
21,7
|
73,3
|
73,4
|
100,0
|
100,0
|
|
Объемы финансирования
|
млрд. рублей
|
19,0
|
22,0
|
83,0
|
101,5
|
254,5
|
334,0
|
356,5
|
457,5
|
|
%
|
5,3
|
4,8
|
23,3
|
22,2
|
71,4
|
73,0
|
100,0
|
100,0
|
|
Средняя стоимость лечения одного больного (рублей)
|
11 767,4
|
14 440,8
|
32 111,1
|
39 341,3
|
9 306,7
|
12 198,1
|
11 298,7
|
14 531,4
|
|
Средняя стоимость одного койко-дня (рублей)
|
857,9
|
1 107,8
|
937,6
|
1 144,1
|
838,5
|
1 113,2
|
860,6
|
1 119,6
|
|
Средние сроки лечения (дней)
|
13,7
|
13,0
|
34,2
|
34,4
|
11,1
|
11,0
|
13,1
|
13,0
|
Средние сроки лечения одного больного в стационарах в 2008 году составили
13,0 дней (в 2007 году - 13,1 дня). Средняя стоимость одного койко-дня
составила 1 119,6 рублей (в 2007 году - 860,6 рублей).
В 2008 году в дневных стационарах пролечено 6,2 млн. больных, что на 5,1
% больше по сравнению с предыдущим годом (5,9 млн.)
Расходы на лечение больных в дневных стационарах составили 20,9 млрд.
рублей, из них 17,3 млрд. рублей - средства ОМС (82,8% всех средств) и 2,8
млрд. рублей - средства бюджетов субъектов Российской Федерации (13,4 %).
Средняя стоимость лечения одного больного в дневном стационаре в 2008 году
составила 3355,8 рубля (в 2007 году - 2761,4 рубля).
Таблица 9
Оказание и финансирование медицинской помощи в дневных стационарах
гражданам Российской Федерации в рамках Программы в 2007 и 2008 гг. (по данным
статистической формы № 62)
|
Показатели
|
Источники финансирования
|
|
Местные бюджеты
|
Бюджеты субъектов Российской Федерации
|
Средства ОМС и конс. бюджетов субъектов на ТП ОМС
|
Всего
|
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
2007 г.
|
2008 г.
|
|
А
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
|
Число больных
|
млн.
|
0,2
|
0,2
|
0,3
|
0,4
|
5,4
|
5,6
|
5,9
|
6,2
|
|
%
|
3,4
|
3,2
|
5,1
|
6,5
|
91,5
|
90,3
|
100,0
|
100,0
|
|
Число пациенто-дней
|
млн.
|
3,1
|
3,1
|
8,0
|
8,3
|
57,0
|
59,1
|
68,1
|
70,5
|
|
%
|
4,6
|
4,4
|
11,7
|
11,8
|
83,7
|
83,8
|
100,0
|
100,0
|
|
Объемы финансирования
|
млрд. рублей
|
0,8
|
0,8
|
2,3
|
2,8
|
13,3
|
17,3
|
16,4
|
20,9
|
|
%
|
4,9
|
3,8
|
14,0
|
13,4
|
81,1
|
82,8
|
100,0
|
100,0
|
|
Средняя стоимость лечения одного больного (рублей)
|
3 419,0
|
3 244,6
|
6 650,7
|
7 348,4
|
2 487,0
|
3 085,7
|
2 761,4
|
3 355,8
|
|
Средняя стоимость одного пациенто-дня (рублей)
|
259,1
|
258,1
|
279,9
|
341,9
|
234,1
|
292,0
|
240,6
|
296,2
|
|
Средние сроки лечения (дней)
|
13,2
|
12,7
|
23,8
|
21,5
|
10,6
|
10,6
|
11,5
|
11,3
|
В 2008 году в дневных стационарах больными проведено 70,5 млн.
пациенто-дней (в 2007 году 68,1 млн.). Средняя длительность лечения одного
больного в дневных стационарах составила 11,3 дня. Средняя стоимость одного
пациенто-дня в дневном стационаре составила 296,2 рубля (в 2007 году - 240,6
рубля).
Таблица 10
Структура расходов по основным видам медицинской помощи в рамках
Программы за период с 2006 по 2008 гг. (в процентах к итогу)
|
Виды медицинской помощи
|
2006 г.
|
2007 г.
|
2008 г.
|
|
А
|
1
|
2
|
3
|
|
1. Скорая медицинская
|
6,9
|
7,2
|
7,0
|
|
2. Амбулаторная медицинская
|
29,9
|
31,5
|
31,2
|
|
3. Стационарная
|
60,4
|
58,6
|
59,1
|
|
4. Медицинская помощь в дневных стационарах
|
2,8
|
2,7
|
2,7
|
|
Итого
|
100,0
|
100,0
|
100,0
|
Проведен анализ расходов из различных источников финансирования по видам
затрат и видам медицинской помощи.
В структуре всех государственных расходов на медицинскую помощь в 2008
году преобладали расходы на оплату труда с начислениями (58,5%). Прочие расходы
составили 16,7%, расходы на медикаменты и перевязочные средства - 11,8 %,
капитальные вложения в основные фонды - 4,5%, оплату коммунальных услуг - 3,8%,
продукты питания - 3,5%, оплату горюче-смазочных материалов - 0,9 % и мягкий
инвентарь и обмундирование - 0,3%. По сравнению с предыдущим годом
незначительно возросла доля расходов на медикаменты и перевязочные средства (с
11,3% до 11,8%) и на оплату труда с начислениями (с 57% до 58,5%).
В 2008 году завершилась реализация пилотного проекта, направленного на
повышение качества услуг в сфере здравоохранения, в котором приняли участие 19
субъектов Российской Федерации. В 2007 и 2008 гг. из бюджета ФФОМС на
реализацию Проекта были направлены средства в размере 5,4 млрд. рублей.
Субъекты Российской Федерации осуществляли одно или несколько направлений
реализации Проекта, в зависимости от объемов его софинансирования или их
отсутствия. В реализации Проекта участвовали около 600 медицинских организаций.
В ходе реализации основных направлений пилотного проекта достигнуты:
сокращение объемов скорой медицинской помощи. За период 2006-2008 гг. по
пилотным территориям подушевые показатели объема скорой медицинской помощи
сократились с 0,360 в 2006 году до 0,344 вызовов в 2008 году (на 4,4 %).
Наибольшее сокращение произошло в Краснодарском крае (на 15,6 %) и Томской
области (на 11,5 %).
увеличение объемов амбулаторной медицинской помощи, как наиболее
приоритетного вида медицинской помощи. По пилотным регионам территориальные
подушевые показатели объемов амбулаторной медицинской помощи увеличились с
8,029 посещений в 2006 году до 8,590 посещений в 2008 году (на 7,0 %).
сокращение объемов стационарной медицинской помощи. В пилотных
территориях произошло снижение территориальных нормативов объема медицинской
помощи, оказываемой в стационарах: с 2,804 койко-дня в 2006 году до 2,684
койко-дня в 2008 году (на 4,3%).
Необходимо отметить, что в большинстве пилотных территорий отмечена
сбалансированность территориальных программ государственных гарантий по видам и
объемам медицинской помощи, предоставляемой населению бесплатно.
Направление по переходу к преимущественно одноканальному финансированию
учреждений здравоохранения реализовывалось в 12 субъектах Российской Федерации:
Республике Татарстан и Чувашской Республике, Краснодарском, Пермском и
Хабаровском краях, Белгородской,
Владимирской, Вологодской, Калининградской, Калужской, Ленинградской и
Томской областях. За счет увеличения размера платежа на ОМС неработающего
населения из бюджета субъекта Российской Федерации или путем передачи средств
местных бюджетов бюджету субъекта Российской Федерации. При этом в 2008 году 10
из 19 пилотных территорий реализовали территориальные программы без дефицита.
К критериям оценки эффективности реализации Проекта относятся:
положительная динамика показателей смертности населения, включая смертность в
трудоспособном возрасте, стойкое снижение уровня младенческой смертности,
показатели заболеваемости населения социально значимыми болезнями, а также
показатели инвалидности. Динамика снижения показателей смертности и
инвалидности отмечалась во всех пилотных территориях.
Таким образом, реализация Проекта в 2007 и 2008 гг. позволила начать
внедрение модели эффективного использования ресурсов в региональном
здравоохранении, продолжить дальнейшие структурные преобразования в организации
медицинской помощи населению, целью которых является повышение
удовлетворенности населения доступной и качественной медицинской помощью.
Министерство здравоохранения и социального развития Российской Федерации
по результатам изучения и комплексной оценки итогов реализации Проекта в
пилотных территориях рассматривает дальнейшее внедрение результатов и в других
субъектах Российской Федерации при условии отсутствия дефицита финансового
обеспечения территориальных программ государственных гарантий, в том числе
территориальных программ ОМС. При этом важнейшим индикатором эффективности
реализации пилотного проекта в регионах должно стать повышение уровня
удовлетворенности населения доступностью и качеством оказания медицинской
помощи.
Одним из основных направлений реализации приоритетного национального
проекта в сфере здравоохранения является обеспечение населения
высокотехнологичной медицинской помощью.
В 2008 году на оказание высокотехнологичной медицинской помощи
израсходовано 24,2 млрд. рублей (в 2007 году - 15,2 млрд. рублей), в том числе,
федеральными медицинскими учреждениями Российской академии медицинских наук -
6,1 млрд. рублей, Министерства здравоохранения и социального развития
Российской Федерации - 13,9 млрд. рублей, ФМБА - 1,1 млрд. рублей и
медицинскими учреждениями субъектов Российской Федерации - 3,1 млрд. рублей. В
отчетном году получили высокотехнологичную медицинскую помощь 214 622 больных.
медицинский страхование финансирование здравоохранение
3. ПРОБЛЕМЫ ФИНАНСИРОВАНИЯ ОМС
Выработка приоритетов в сфере здравоохранения или выбор между
альтернативными вариантами управленческих решений по распределению ресурсов
приобретает все большую важность в связи с растущим разрывом между имеющимися
ресурсами и потребностями населения. Ресурсы здравоохранения в любой стране
являются ограниченными и не способны в полной мере удовлетворить растущий спрос
населения в медицинских услугах. Это заставляет сделать выбор или отдать
предпочтение наиболее важным и насущным, первоочередным стратегиям и методам
поиска наиболее приемлемых вариантов решений.
Во многих странах мира выработка приоритетов в сфере здравоохранения
приобретает все большую важность, при этом политические дебаты прежде всего
происходят вокруг размера государственного финансирования медицинских услуг.
Так как способность государства обеспечить всеобщее и полное медицинское
обслуживание ставится под сомнение, возникает вопрос, какие базовые услуги
необходимо финансировать за счет бюджета, обязательного медицинского
страхования, а какие услуги можно исключить из государственного финансирования
и передать в сектор коммерческого страхования и прямой оплаты потребителями.
Здравоохранение РФ представляет собой динамично развивающуюся отрасль,
для которой характерен разрыв между выделяемыми ресурсами и растущими
потребностями населения. Это приводит к удорожанию медицинских услуг, а
следовательно, к росту расходов на здравоохранение.
В РФ создана многоканальная, сложно управляемая и контролируемая система
финансирования.
С одной стороны, имеют место остаточный принцип финансирования системы
здравоохранения и присущие ему недостатки, основным из которых является
отсутствие необходимого объема финансовых ресурсов на ее поддержание и
развитие, с другой - при ограниченном финансировании создана затратная
инфраструктура здравоохранения.
Опыт развития цивилизованных стран показывает, что самый надежный способ
компенсации ущербов, связанных с рисками нанесения ущерба здоровью, - это
медицинское страхование, которое является важным стратегическим сектором
экономики страны.
Создание эффективной системы медицинского страхования как важнейшего
компонента финансовой инфраструктуры экономики страны позволяет обеспечивать
условия и возможности для развития страховой защиты населения.
При этом основным способом преодоления сложностей в отечественном
здравоохранении должно стать использование возможностей медицинского
страхования в целях повышения качества и доступности медицинской помощи.
Возникает насущная необходимость в законодательном закреплении базовой
программы ОМС, конкретизации ее объемов на основе медико-экономических
стандартов (нормативов) и механизмов ее оплаты, ориентированных на конечный
результат.
Требуется осуществление реорганизации системы органов управления ОМС с
целью обеспечения равенства прав застрахованных граждан и единства системы.
Становится насущной потребность в введении системы разделения финансовых рисков
между ТФОМС и страховыми медицинскими организациями, которая призвана
мотивировать страховщиков к управлению издержками оказания медицинской помощи
застрахованным.
Предусматривается повышение финансового наполнения системы ОМС, разработка
единой системы стандартов и контроля качества медицинской помощи, внедрение
системы персонифицированного учета медицинского помощи.
Необходимо также обеспечить переход от принципа содержания медицинских
учреждений к принципу оплаты конкретных объемов медицинской помощи: для
амбулаторных учреждений - подушевое финансирование, для стационарных учреждений
- оплата пролеченного больного на основе медико-экономических стандартов, по
клинико-статистическим группам. Планируется перевод на новую (отраслевую) систему
оплаты труда, ориентированную на результат, основанную на контрактной форме с
учетом объема и качества труда медицинского персонала.
В целом предусматривается проведение реструктуризации системы оказания
медицинской помощи в направлении как перемещения части объемов медицинской
помощи со стационарного на амбулаторный этап, развития первичной
медико-санитарной помощи и расширения профилактической ее направленности, так и
внедрения новых организационно-правовых форм медицинских организаций, обладающих
большей самостоятельностью в использовании ресурсов.
Реформирование системы ОМС обеспечивается на основе системного подхода к
планированию и оказанию медицинской помощи. Вводятся жесткие механизмы
регулирования финансовой базы ОМС, единые требования к формированию объема и к
механизмам оплаты медицинской помощи с применением медико-экономических
стандартов. Повышается ответственность СМО за организацию, планирование и
установление согласованных объемов медицинской помощи с поставщиками
медицинских услуг.
Вводится система разделения финансовых рисков между территориальным
отделением фонда ОМС и СМО. При этом СМО несет определенную часть рисков за
отклонение фактических объемов от согласованных объемов медицинской помощи с
медицинской организацией. В системе разделения рисков требуется новый подход,
основанный на определении подушевого финансирования для оплаты амбулаторной
медицинской помощи, перехода на систему фондодержания. При оплате стационарной
помощи нужно отказаться от ретроспективной оплаты медицинской помощи по факту и
внедрить механизм оплаты за согласованные объемы медицинской помощи на основе
медико-экономических нормативов при допустимых отклонениях от их уровня.
В совокупности эти меры направлены на увеличение наполняемости и
достижение финансовой устойчивости системы ОМС, повышение качества и
доступности медицинской помощи.
Следует подчеркнуть, что проблемы здравоохранения и медицинского
страхования не могут мыть решены только за счет увеличения финансовых средств.
К сожалению, сложившаяся модель ОМС не может существенно повлиять на
эффективность использования ресурсов здравоохранения.
Реализация Программа Государственных Гарантий должна осуществляется
преимущественно через систему ОМС. Действующая сегодня двухканальная система
финансирования здравоохранения должна быть преобразована в преимущественно
одноканальную систему финансирования, основанную на страховом принципе.
Для достижения поставленной цели необходимо последовательно решить
следующие задачи:
упорядочить статус и обязанности субъектов правоотношений в системе ОМС;
завершить перевод системы ОМС и в целом отрасли здравоохранения на
страховые принципы;
перенести часть финансовой ответственности за оказание медицинской помощи
в негосударственный сектор;
укрепить финансовую основу системы ОМС за счет более полной реализации
территориальных программ, более жестких обязательств субъектов РФ по ОМС
неработающего населения;
определить порядок ответственности субъектов системы ОМС за доступность и
качество медицинской помощи, оказываемой в рамках этой системы.
В свою очередь, ДМС как форма обеспечения получения дополнительных
медицинских услуг и инструмент для страхового возмещения расходов на
медицинскую помощь достаточно слабо востребовано на страховом рынке несмотря на
высокий уровень качества и сервиса оказываемых медицинских услуг.
Даже активное развитие рынка ДМС не способно в ближайшее время
компенсировать недофинансирование отечественной системы здравоохранения и
довести совокупные расходы на эти цели до уровня европейских стран.
В данном аспекте представляется полезным опыт стран ЕС со страховыми
системами здравоохранения, где лица, застрахованные в ОМС, имеют возможность
заключить договор дополнительного ДМС для расширения объема предоставляемых
медицинских услуг. При этом услуги, оказываемые по программам ДМС, не дублируют
медицинскую помощь, оказываемую в системе ОМС.
ЗАКЛЮЧЕНИЕ
Основная задача медицинского страхования - создание саморегулирующейся,
жизнеспособной и эффективной системы социальной защиты населения страны.
Особенную роль при этом должны играть меры по реализации и совершенствованию
финансового механизма медицинского страхования.
Медицинское страхование должно стать основным источником финансирования
системы здравоохранения. При переходе отрасли к бюджетированию, ориентированному
на результат и введению одноканального финансирования через институты ОМС,
будут совершенствоваться способы оплаты медицинской помощи, а, следовательно,
будут совершенствоваться модели финансирования медицинских организаций. В
целом, в настоящее время система ОМС играет значительную роль в финансировании
здравоохранения, но данная система функционирует с различной эффективностью в
различных субъектах РФ. В ближайшей перспективе планируется реформировать
систему финансирования в сторону сосредоточения функции финансирования
здравоохранения в полном объеме за счет средств ОМС.
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ:
1. Гражданский
кодекс РФ.
2. Федеральный
закон №4015-1 «Об организации страхового дела в Российской федерации» от
27.11.1992.
. Федеральный
закон №1499-1 «О медицинском страховании граждан Российской Федерации» от
28.06.1991.
. Постановление
Правительства РФ «О Программе государственных гарантий оказания гражданам
Российской Федерации бесплатной медицинской помощи на 2009 год» от 05.12.2008
. Соловьев
А.К. Проблемы развития государственного страхования в условиях переходной
экономики /Вестник ПФР - 2003.
. Теоретические
и финансово-организационные основы медицинского страхования. В.Г. Климин Е.Г.
Князева./ Известия УрГЭУ 2007 №1
. Новые
горизонты Российской медицины Н. Юргель / Бюджет 2008 №1
. Разработка
финансовой модели деятельности лечебно-профилактических учреждений при переходе
к одноканальному финансированию здравоохранения. Габуева Л.А. Захарченко Н.Д.
Мартынов В.Н./Экономика здравоохранения 2009 №10
. Организационно-правовые
проблемы реализации прав граждан в системе обязательного медицинского
страхования. О.Ю. Александрова В.В. Мадьянова А.П. Столбов / Здравоохранение
2009 №9
. Стратегия
развития здравоохранения в РФ Ю.М. Комаров / Здравоохранение 2008 №2
. О
ходе реализации Программы государственных гарантий оказания гражданам
Российской Федерации бесплатной медицинской помощи в 2008 г. (по материалам
Минздравсоцразвития России)/Здравоохранение 2009 №10
12. www.raexpert.ru
<http://www.raexpert.ru>
13. www.fssn.ru
<http://www.fssn.ru>
14. www.allinsurance.ru
<http://www.allinsurance.ru>
15. www.ffoms.ru
<http://www.ffoms.ru>
16. www.rosmedstrah.ru
<http://www.rosmedstrah.ru>
ПРИЛОЖЕНИЕ А
Показатели реализации территориальных программ государственных
гарантий по объемам и финансовому обеспечению оказанной медицинской помощи в
2008 году (по статистической форме №62)
|
Субъект Российской Федерации
|
Фактический объем медицинской помощи в расчете на 1-го
жителя
|
Стоимость единицы объема оказанной мед. помощи (приведенные
показатели, рублей)
|
Число дней лечения одного выбывшего из стационара
|
Процент финансирования ПГГ за счет средств ОМС
|
Дефицит (в %)
|
Уровень реалиизации ТПГГ
|
|
вызовов скорой мед. помощи
|
посещений АПУ
|
койко-дней в больницах
|
пациенто-дней в дневных стационарах
|
вызова скорой мед. помощи
|
посещения АПУ
|
койко - дня в больнице
|
пациенто-дня в дневном стационаре
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
А
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
12
|
|
Белгородская область
|
0,317
|
9,218
|
2,680
|
0,855
|
885,0
|
158,9
|
959,6
|
233,4
|
12,4
|
43,7
|
нет
|
1
|
|
Брянская область
|
0,355
|
8,563
|
3,188
|
0,612
|
594,7
|
116,7
|
692,0
|
241,4
|
12,9
|
53,9
|
12,5
|
2
|
|
Владимирская область
|
0,345
|
8,943
|
2,579
|
0,476
|
846,5
|
159,2
|
786,7
|
225,2
|
12,1
|
65,7
|
5,3
|
2
|
|
Воронежская область
|
0,327
|
8,935
|
2,999
|
0,592
|
611,7
|
142,9
|
779,7
|
207,9
|
49,2
|
5,0
|
2
|
|
Ивановская область
|
0,398
|
7,738
|
3,245
|
0,782
|
657,5
|
128,5
|
692,3
|
154,9
|
14,3
|
47,7
|
14,1
|
3
|
|
Калужская область
|
0,323
|
8,711
|
2,658
|
0,551
|
739,3
|
147,0
|
791,1
|
174,3
|
12,4
|
52,4
|
нет
|
2
|
|
Костромская область
|
0,322
|
8,390
|
3,345
|
0,785
|
768,9
|
114,2
|
672,7
|
209,6
|
15,8
|
49,0
|
9,3
|
3
|
|
Курская область
|
0,398
|
8,608
|
3,114
|
0,567
|
479,5
|
111,5
|
705,3
|
174,2
|
13,9
|
50,0
|
12,0
|
4
|
|
Липецкая область
|
0,345
|
9,801
|
3,726
|
0,749
|
1 260,2
|
151,0
|
838,0
|
286,5
|
13,1
|
47,4
|
нет
|
1
|
|
Московская область
|
0,325
|
9,536
|
2,801
|
0,408
|
2 104,5
|
257,9
|
1 418,6
|
415,3
|
13,4
|
46,4
|
нет
|
1
|
|
Орловская область
|
0,307
|
7,078
|
2,886
|
0,321
|
575,7
|
135,3
|
697,0
|
191,6
|
12,2
|
51,9
|
18,3
|
3
|
|
Рязанская область
|
0,351
|
10,362
|
3,336
|
0,439
|
645,5
|
114,7
|
665,4
|
221,5
|
15,2
|
47,2
|
11,8
|
3
|
|
Смоленская область
|
0,400
|
7,631
|
3,319
|
0,504
|
582,3
|
125,0
|
681,4
|
290,5
|
13,0
|
49,1
|
9,8
|
3
|
|
Тамбовская область
|
0,317
|
8,036
|
2,965
|
0,513
|
486,0
|
116,7
|
646,0
|
182,1
|
13,1
|
57,2
|
22,6
|
2
|
|
Тверская область
|
0,386
|
6,330
|
2,944
|
0,484
|
646,2
|
159,0
|
751,4
|
217,4
|
13,1
|
49,4
|
5,3
|
3
|
|
Тульская область
|
0,335
|
8,879
|
3,336
|
0,647
|
829,3
|
147,0
|
981,1
|
242,3
|
13,7
|
33,6
|
нет
|
2
|
|
Ярославская область
|
0,361
|
9,045
|
3,378
|
0,466
|
886,1
|
134,6
|
790,5
|
373,5
|
13,8
|
55,8
|
нет
|
2
|
|
г. Москва
|
0,291
|
13,646
|
2,594
|
0,174
|
3 369,2
|
299,4
|
2 715,4
|
529,8
|
14,6
|
39,0
|
нет
|
2
|
|
Республика Карелия
|
0,385
|
9,700
|
3,057
|
0,759
|
613,8
|
114,9
|
657,0
|
262,0
|
13,8
|
48,2
|
8,4
|
2
|
|
Республика Коми
|
0,368
|
8,952
|
3,100
|
0,665
|
608,9
|
118,0
|
718,3
|
163,6
|
13,2
|
44,8
|
2,7
|
3
|
|
Архангельская область
|
0,393
|
9,920
|
2,945
|
0,608
|
693,2
|
107,9
|
636,5
|
189,1
|
13,2
|
48,0
|
19,9
|
4
|
|
Вологодская область
|
0,395
|
8,334
|
2,941
|
0,615
|
765,5
|
127,8
|
877,6
|
229,6
|
12,9
|
56,9
|
нет
|
2
|
|
Калининградская область
|
0,342
|
7,473
|
2,369
|
0,369
|
894,2
|
107,4
|
728,0
|
194,1
|
14,2
|
61,6
|
20,6
|
4
|
|
Ленинградская область
|
0,308
|
6,708
|
2,486
|
0,438
|
1 150,4
|
201,6
|
1 114,1
|
342,7
|
12,9
|
52,1
|
нет
|
2
|
|
Мурманская область
|
0,381
|
7,865
|
2,872
|
0,436
|
781,3
|
167,6
|
726,2
|
242,6
|
13,9
|
44,6
|
2,4
|
2
|
|
Новгородская область
|
0,409
|
10,104
|
3,064
|
0,836
|
714,4
|
133,4
|
770,6
|
299,4
|
11,9
|
47,8
|
нет
|
2
|
|
Псковская область
|
0,389
|
6,434
|
2,993
|
0,460
|
901,0
|
144,7
|
824,3
|
282,7
|
14,0
|
40,9
|
нет
|
3
|
|
г. Санкт-Петербург
|
0,361
|
8,674
|
2,433
|
0,407
|
1 199,3
|
294,4
|
1 407,8
|
292,1
|
13,1
|
37,8
|
нет
|
2
|
|
Ненецкий АО
|
0,393
|
9,657
|
2,874
|
0,252
|
1 071,7
|
291,5
|
1 872,7
|
558,1
|
11,3
|
34,5
|
нет
|
2
|
|
Республика Адыгея
|
0,413
|
8,778
|
3,229
|
0,529
|
630,8
|
101,1
|
650,3
|
180,5
|
12,4
|
53,9
|
11,5
|
3
|
|
Республика Дагестан
|
0,211
|
8,103
|
2,259
|
0,056
|
629,6
|
93,8
|
798,9
|
263,3
|
63,6
|
32,2
|
3
|
|
Республика Ингушетия
|
0,228
|
4,581
|
1,173
|
0,000
|
530,2
|
118,9
|
925,4
|
0,0
|
10,7
|
55,5
|
56,5
|
4
|
|
Кабардино-Балкарская Республика
|
0,330
|
7,637
|
3,148
|
0,175
|
634,5
|
102,7
|
575,5
|
82,2
|
14,3
|
57,7
|
32,0
|
4
|
|
Республика Калмыкия
|
0,333
|
9,798
|
2,765
|
0,651
|
517,8
|
105,5
|
701,7
|
156,1
|
12,3
|
45,9
|
15,2
|
3
|
|
Карачаево-Черкесская Республика
|
0,419
|
4,770
|
2,683
|
0,187
|
654,7
|
254,6
|
783,0
|
513,1
|
11,3
|
59,0
|
11,0
|
3
|
|
Республика Северная Осетия - Алания
|
0,429
|
8,364
|
2,923
|
0,339
|
591,5
|
99,6
|
697,6
|
202,7
|
13,4
|
56,1
|
22,7
|
4
|
|
Чеченская Республика
|
0,286
|
5,565
|
2,079
|
0,032
|
372,2
|
145,6
|
1 161,8
|
375,0
|
11,4
|
45,8
|
23,1
|
3
|
|
Краснодарский край
|
0,372
|
8,995
|
2,575
|
0,574
|
729,6
|
123,2
|
980,7
|
211,6
|
10,7
|
49,0
|
нет
|
2
|
|
Ставропольский край
|
0,362
|
7,410
|
2,576
|
0,384
|
572,6
|
126,9
|
783,6
|
221,6
|
12,1
|
56,4
|
24,8
|
3
|
|
Астраханская область
|
0,452
|
8,323
|
2,968
|
0,489
|
685,9
|
138,4
|
722,1
|
232,4
|
12,4
|
40,7
|
3,3
|
2
|
|
Волгоградская область
|
0,392
|
8,888
|
2,971
|
0,494
|
729,2
|
125,1
|
741,2
|
256,5
|
13,0
|
44,8
|
нет
|
3
|
|
Ростовская область
|
0,394
|
8,784
|
2,648
|
0,427
|
574,9
|
129,6
|
859,8
|
242,2
|
13,5
|
57,0
|
2,0
|
2
|
|
Республика Башкортостан
|
0,322
|
9,239
|
2,752
|
0,577
|
625,0
|
111,1
|
751,4
|
201,7
|
13,6
|
53,9
|
11,9
|
2
|
|
Республика Марий Эл
|
0,354
|
8,428
|
3,267
|
0,594
|
653,3
|
112,8
|
626,0
|
180,5
|
12,5
|
55,2
|
15,7
|
3
|
|
Республика Мордовия
|
0,340
|
10,388
|
3,435
|
0,744
|
568,8
|
108,6
|
665,6
|
158,8
|
12,0
|
37,0
|
нет
|
3
|
|
Республика Татарстан
|
0,316
|
8,482
|
2,642
|
0,546
|
761,3
|
124,2
|
894,1
|
295,0
|
12,2
|
88,9
|
2,9
|
1
|
|
Республика Удмуртия
|
0,327
|
9,048
|
3,672
|
0,555
|
679,6
|
152,1
|
823,9
|
229,8
|
14,6
|
55,2
|
нет
|
2
|
|
Республика Чувашия
|
0,255
|
10,128
|
2,740
|
0,536
|
845,8
|
118,1
|
852,8
|
306,2
|
12,1
|
55,4
|
7,9
|
1
|
|
Пермский край
|
0,340
|
8,788
|
2,810
|
0,562
|
930,5
|
129,4
|
718,3
|
269,7
|
12,4
|
53,5
|
нет
|
1
|
|
Кировская область
|
0,390
|
7,325
|
4,035
|
0,652
|
628,0
|
136,4
|
545,7
|
181,4
|
14,1
|
51,0
|
15,2
|
4
|
|
Нижегородская область
|
0,338
|
7,061
|
3,135
|
0,526
|
662,8
|
140,9
|
774,0
|
275,9
|
14,2
|
53,7
|
0,8
|
2
|
|
Оренбургская область
|
0,399
|
11,325
|
2,950
|
0,569
|
639,1
|
119,2
|
832,5
|
242,7
|
12,8
|
50,1
|
нет
|
2
|
|
Пензенская область
|
0,322
|
9,184
|
2,995
|
0,612
|
509,7
|
115,7
|
646,5
|
195,5
|
11,8
|
77,5
|
18,8
|
2
|
|
Самарская область
|
0,266
|
8,450
|
2,482
|
0,581
|
958,4
|
175,1
|
903,3
|
311,1
|
12,1
|
50,5
|
нет
|
1
|
|
Саратовская область
|
0,374
|
9,810
|
3,014
|
0,535
|
514,9
|
141,4
|
829,0
|
224,0
|
11,5
|
47,7
|
2,9
|
2
|
|
Ульяновская область
|
0,340
|
9,463
|
3,090
|
0,611
|
811,2
|
141,2
|
791,5
|
266,9
|
13,2
|
31,2
|
нет
|
2
|
|
Курганская область
|
0,343
|
7,446
|
2,639
|
0,545
|
658,9
|
97,4
|
696,4
|
213,4
|
14,5
|
50,0
|
25,2
|
4
|
|
Свердловская область
|
0,315
|
8,482
|
2,897
|
0,603
|
1 281,5
|
179,8
|
1 010,4
|
360,5
|
40,3
|
нет
|
1
|
|
Тюменская область
|
0,350
|
8,399
|
2,462
|
0,468
|
705,4
|
179,4
|
1 092,4
|
315,0
|
11,3
|
78,7
|
нет
|
2
|
|
Челябинская область
|
0,310
|
9,508
|
2,869
|
0,666
|
763,6
|
119,9
|
900,3
|
151,2
|
12,5
|
43,2
|
нет
|
2
|
|
Ханты-Мансийский АО
|
0,342
|
10,644
|
2,854
|
0,534
|
1 146,3
|
302,7
|
1 865,9
|
519,9
|
11,9
|
18,1
|
нет
|
1
|
|
Ямало-Ненецкий АО
|
0,353
|
9,679
|
3,011
|
0,177
|
1 222,8
|
207,2
|
1 145,9
|
373,5
|
10,1
|
19,0
|
нет
|
2
|
|
Республика Алтай
|
0,304
|
11,692
|
3,112
|
0,837
|
715,3
|
106,3
|
657,9
|
186,2
|
9,9
|
45,5
|
8,3
|
3
|
|
Республика Бурятия
|
0,338
|
8,162
|
2,874
|
0,660
|
703,0
|
112,4
|
671,5
|
215,5
|
11,8
|
56,7
|
12,3
|
3
|
|
Республика Тыва
|
0,343
|
8,295
|
4,343
|
0,666
|
506,7
|
104,2
|
498,7
|
144,0
|
11,7
|
55,6
|
14,0
|
3
|
|
Республика Хакасия
|
0,362
|
7,877
|
2,691
|
0,687
|
490,0
|
120,3
|
596,3
|
185,3
|
12,0
|
52,8
|
26,1
|
3
|
|
Алтайский край
|
0,335
|
9,360
|
3,531
|
0,385
|
582,2
|
104,6
|
576,9
|
176,2
|
12,4
|
49,3
|
18,7
|
4
|
|
Красноярский край
|
0,353
|
9,324
|
2,961
|
0,420
|
640,5
|
129,1
|
668,2
|
188,7
|
14,4
|
47,8
|
нет
|
4
|
|
Иркутская область
|
0,394
|
9,124
|
3,454
|
0,508
|
655,2
|
139,1
|
710,8
|
294,1
|
12,8
|
52,1
|
2,8
|
2
|
|
Кемеровская область
|
0,323
|
10,181
|
2,800
|
0,833
|
966,2
|
99,5
|
700,5
|
169,3
|
12,6
|
39,6
|
нет
|
3
|
|
Новосибирская область
|
0,457
|
8,415
|
2,632
|
0,413
|
478,6
|
141,8
|
814,0
|
201,9
|
13,1
|
52,5
|
3,4
|
2
|
|
Омская область
|
0,322
|
10,606
|
3,317
|
0,744
|
720,1
|
116,4
|
784,9
|
242,4
|
12,7
|
28,1
|
нет
|
2
|
|
Томская область
|
0,362
|
7,841
|
2,640
|
0,539
|
761,1
|
133,9
|
656,2
|
158,2
|
13,7
|
66,5
|
24,2
|
2
|
|
Читинская область
|
0,312
|
9,445
|
3,971
|
0,435
|
964,9
|
135,8
|
711,9
|
236,8
|
13,9
|
34,3
|
нет
|
3
|
|
Агинский Бурятский АО
|
0,251
|
7,899
|
2,986
|
0,341
|
663,9
|
211,0
|
802,3
|
132,7
|
12,3
|
22,1
|
3,6
|
3
|
|
Республика Саха (Якутия)
|
0,348
|
9,536
|
3,695
|
0,641
|
1 027,4
|
147,0
|
714,9
|
191,0
|
13,7
|
40,2
|
нет
|
2
|
|
Приморский край
|
0,323
|
7,954
|
2,606
|
0,453
|
848,9
|
99,5
|
720,7
|
204,7
|
13,3
|
56,1
|
26,6
|
3
|
|
Хабаровский край
|
0,422
|
8,654
|
2,759
|
0,513
|
926,9
|
123,8
|
907,4
|
229,9
|
13,1
|
46,8
|
1,5
|
2
|
|
Амурская область
|
0,443
|
8,244
|
3,036
|
0,623
|
629,5
|
145,9
|
800,0
|
290,9
|
13,7
|
41,9
|
4,9
|
2
|
|
Камчатский край
|
0,427
|
7,429
|
3,469
|
0,465
|
608,8
|
147,9
|
658,1
|
217,5
|
14,9
|
42,2
|
нет
|
4
|
|
Магаданская область
|
0,383
|
9,978
|
4,689
|
1,008
|
1 157,6
|
151,2
|
736,3
|
276,1
|
16,8
|
27,0
|
нет
|
3
|
|
Сахалинская область
|
0,455
|
9,219
|
4,282
|
0,623
|
889,7
|
177,2
|
1 125,3
|
297,1
|
15,1
|
19,1
|
нет
|
3
|
|
Еврейская автономная область
|
0,456
|
8,626
|
2,598
|
0,656
|
693,1
|
101,5
|
683,3
|
103,0
|
11,9
|
47,4
|
18,1
|
3
|
|
Чукотский автономный округ
|
0,414
|
7,620
|
5,104
|
0,053
|
1 111,2
|
203,3
|
1 666,2
|
340,6
|
15,4
|
80,4
|
нет
|
3
|
|
1 - высокий (оптимальный) уровень реализации территориальных программ
|
|
2 - уровень реализации территориальных программ выше среднего
|
|
3
- уровень реализации территориальных программ ниже среднего
|
|
4 - низкий уровень реализации территориальных программ
|