Финансовые отношения бюджетных организаций
МИНИСТЕРСТВО ОБРАЗОВАНИЯ РОССИЙСКОЙ
ФЕДЕРАЦИИ
УДМУРТСКИЙ ГОСУДАРСТВЕННЫЙ
УНИВЕРСИТЕТ
Институт экономики и управления
ДИПЛОМНАЯ РАБОТА
на тему: «Финансовые отношения
бюджетных
организаций (на примере Агрызской центральной
районной больницы)»
Выполнил
студент гр.
Руководитель: А.В.
Аношин
Допущен к
защите в ГАК « »__________2004 г.
Зам. директора ИЭиУ
Г.Ю.Галушко
Зав. кафедрой ФиУ
С.Ф.Федулова
Ижевск, 2004
 СОДЕРЖАНИЕ
СОДЕРЖАНИЕ

ВВЕДЕНИЕ 3
1. ТЕОРИЯ ФИНАНСИРОВАНИЯ ДЕЯТЕЛЬНОСТИ БЮДЖЕТНОГО
ПРЕДПРИЯТИЯ 5
1.1. Понятие и система финансирования 5
1.2. Основы финансового планирования деятельности
здравоохранения в рыночных условиях 13
1.3. Средства ОМС как основной источник финансирования
деятельности лечебно-профилактических учреждений 21
2. ЭКОНОМИЧЕСКАЯ ХАРАКТЕРИСТИКА ОБЪЕКТА ИССЛЕДОВАНИЯ 24
2.1. Основные виды деятельности и оценка имущественного
состояния 24
2.2. Характеристика персонала и организация заработной платы 31
3. ОЦЕНКА СИСТЕМЫ ФИНАНСИРОВАНИЯ ДЕЯТЕЛЬНОСТИ АЦРБ 43
3.1. Анализ финансовых отношений Агрызской ЦРБ с бюджетом и
ОМС 43
3.2. Организация платных медицинских услуг населению в АЦРБ 51
3.3. Основные направления совершенствования системы
финансирования предприятий здравоохранения 68
ЗАКЛЮЧЕНИЕ 84
СПИСОК ЛИТЕРАТУРЫ 88
Успешная
реализация задач, стоящих перед медицинскими учреждениями, в огромной степени
определяется состоянием экономики, которое в последнее время претерпело
существенное изменение. Новые условия хозяйствования, введение медицинского
страхования, ухудшение финансирования привели к повышению значимости
экономической стороны деятельности лечебно-профилактических учреждений (ЛПУ).
Традиционно
недостаточное внимание, уделявшееся ранее экономике здравоохранения, негативно
сказалось на разработанности методик планирования, в том числе и финансового,
методов финансирования и его источников в деятельности медицинских учреждений
сегодня. Да и нынешний процесс совершенствования нормативной базы здравоохранения
менее всего затрагивает экономическую сферу и особенно в части оказания платных
медицинских услуг. Медицинские учреждения испытывают острый недостаток
методических материалов по различным вопросам экономической деятельности.
Проблема
усугубляется тем, что при переходе на обязательное медицинское страхование
(ОМС) ослабляется контроль за рациональным использованием средств со стороны
органов управления. Контроль же со стороны страховых организаций, территориального
фонда и других структур ОМС находится лишь на стадии становления. В результате
наблюдается большой разброс в подходах к использованию средств медицинских учреждений
- от жесткого ограничения до расточительства и злоупотреблений.
При
традиционном бюджетном финансировании, обеспечивающем гарантированность
поступления средств, финансовое планирование больницы просто не имело смысла. В
нынешней же ситуации, когда медицинские учреждения вынуждены искать свою нишу
на рынке медицинских услуг, обеспечивать себе дополнительные источники
поступления финансовых средств, данное направление выходит на передний план,
поскольку от этого зависит их выживание, что и обуславливает актуальность
выбранной темы.
Объектом
исследования данной работы является Агрызская центральная районная больница
(АЦРБ). Переход здравоохранения на новые условия хозяйствования поставил перед
ней сложные экономические проблемы. Нестабильность поступления бюджетных
ассигнований, поиск новых источников финансирования, введение страховой
медицины и платных медицинских услуг во многом изменило использование и
распределение финансовых ресурсов больницы. Все это требует совершенно новых
подходов и знаний, прежде всего администрации больницы, бухгалтерии,
экономической службы, отдела кадров. Как известно, система управления и
организация работы основываются на юридических, экономических, организационных,
технологических и других аспектах. Однако, в переходный период они стали
существенно меняться от ставших привычными в бюджетной сфере отношений. Без
преувеличения можно сказать, что неизменным остается только сам лечебно-диагностический
процесс.
Целью
данной работы является анализ проблемных вопросов финансов учреждений
здравоохранения на примере Агрызской центральной районной больницы и пути его совершенствования.
В соответствии с поставленной целью в работе будут решены следующие задачи:
-
анализ
деятельности больницы;
-
анализ уровня
финансирования АЦРБ;
-
анализ источников
финансирования.
Информационной базой
исследования являются практические материалы работы предприятия. Практическая
значимость результатов исследования состоит в обосновании направлений улучшения
финансирования учреждений здравоохранения. Эти мероприятия по улучшению
состояния предприятия могут быть использованы не только в данной работе, но и
для других предприятий аналогичного типа.
Обеспечивая
выполнение своих задач и функций, государство распределяет и использует
финансовые ресурсы. Значительная часть расходов государства фиксируется в
федеральном бюджете, бюджетах субъектов Федерации, а также в финансовых планах
и сметах министерств, ведомств, предприятий и организаций. Централизованные
государственные расходы осуществляются также за счет государственных
внебюджетных фондов. Помимо этого расходы производят и органы местного
самоуправления за счет находящихся в их распоряжении средств.
Экономическая
роль государства проявляется в том, что оно оказывает финансовую поддержку
отраслям народного хозяйства, финансирует социально-культурные мероприятия и
науку, национальную оборону, правоохранительную деятельность, судебную систему,
систему государственных органов управления, которые практически воплощают его
функции. Совокупность всех видов расходов государства составляет систему его расходов.
Расходы государственного бюджета являются объективной экономической категорией
и имеют двойственный характер. С одной стороны - это затраты государства на финансирование
отраслей народного хозяйства; с другой - это доходы предприятий, учреждений и
организаций, за счет которых они образуют целевые денежные фонды, необходимые
для их функционирования.
Все
расходы государства, покрываемые бюджетными средствами, подразделяются на две
группы: повторяющиеся ежегодно (например, на содержание функционирующих школ,
вузов, больниц и т.д.) и новые, вводимые в предстоящий бюджетный период (на
предстоящее строительство новых корпусов больниц, окончание строительства,
начатого ранее, и т.п.).
В
условиях структурной перестройки народного хозяйства в практику финансирования
вошло выделение денежных средств из бюджета на основах возвратности и безвозмездности.
В значительной степени финансирование осуществляется на прежних принципах
безвозвратности и безвозмездности, но в случаях необходимости получения бюджетных
ассигнований и невозможности выделения средств на этих принципах участники финансирования
в соответствии с законодательством могут получать денежные средства из бюджета
на возвратной и возмездной основе.
Сущность
сметно-бюджетного финансирования состоит в том, что государственные и
муниципальные учреждения непроизводственной сферы, не имеющие своих доходов,
все свои расходы на текущее содержание и расширение деятельности покрывают за
счет бюджета на основе финансовых планов - смет расходов. Объем необходимых
затрат согласно сметам закрепляется в бюджетах всех уровней. Предусмотренные
сметами расходов конкретных отраслей и учреждений и утвержденные бюджетами
суммы денежных средств носят название бюджетных ассигнований.
Сметно-бюджетное
финансирование - это безвозвратный и безвозмездный отпуск денежных средств на
основе общих принципов финансирования.
Однако
ему свойственны и специальные принципы, такие как отпуск средств на обеспечение
деятельности учреждений и организаций из бюджета, соответствующего их подчиненности;
отпуск средств в соответствии с программами и планами экономического и
социального развития на каждый бюджетный год и в меру их выполнения;
планирование и финансирование на основе экономических нормативов, научно
обоснованных с применением технических норм либо на конкурсной основе с выбором
приоритетных направлений (наука и научные исследования) и контрактного выполнения
при соблюдении режима экономии. На сметно-бюджетном финансировании находятся
учреждения социальной сферы: образовательные учреждения; учреждения охраны здоровья
и физической культуры; учреждения культуры. Среди социально-культурных
мероприятий и учреждений, финансируемых из бюджетов разных уровней, ведущее
место занимают народное образование и подготовка кадров (высшие учебные
заведения, профессионально-технические училища, средние специальные учебные
заведения, институты повышения квалификации и т.п.).
Помимо средств бюджета, средств, поступающих от
оказания платных услуг населению, источниками финансирования здравоохранения
могут быть такие:
-
дополнительные
заказы местных органов самоуправления, вышестоящих органов управления с
выделением дополнительных ресурсов на их реализацию;
-
часть сумм,
взысканных с юридических лиц и граждан за ущерб, причиненный нарушением
санитарных норм, загрязнением окружающей среды;
-
средства,
полученные медицинскими учреждениями с юридических лиц и граждан, по возмещению
расходов на лечение лиц, получивших расстройство здоровья по вине этих
юридических лиц и граждан;
-
часть средств,
сэкономленных в результате снижения заболеваемости с временной утратой
трудоспособности;
-
добровольные
взносы граждан и юридических лиц. Эти средства поступают в единый фонд
финансовых средств и расходуются на общих основаниях, если вносившие не указали
целевое их назначение. Все средства, получаемые помимо бюджета, не учитываются
ассигнованиях из бюджета.
Средства,
полученные из всех источников, образуют единый фонд финансовых средств
учреждения и расходуются по смете учреждения здравоохранения. Из бюджета
финансируются расходы на физическую культуру, мероприятия в области молодежной
политики и социальное обеспечение. Из федерального бюджета покрываются затраты
на фундаментальные исследования и содействие научно-техническому прогрессу. В
сметно-бюджетном порядке из федерального бюджета отпускаются также средства на
покрытие затрат на национальную оборону (содержание Вооруженных Сил, закупку
вооружений и военной техники, научно-исследовательские и опытно-конструкторские
работы, капитальное строительство, пенсии военнослужащим, расходы Министерства
Российской Федерации по атомной энергии), а также на ликвидацию вооружений,
включая выполнение международных обязательств. Важным направлением
использования государственных средств являются расходы на управление. Из
федерального бюджета финансируются расходы на Управление делами Президента
Российской Федерации, Государственную Думу Федерального Собрания Российской
Федерации, министерства и ведомства Российской Федерации, территориальные
органы государственного управления. Режим сметно-бюджетного финансирования
распространяется и на правоохранительные органы, органы безопасности, судебную
систему и органы прокуратуры Российской Федерации.
Смета -
это финансово-плановый акт, определяющий объем, целевое направление и
поквартальное распределение ассигнований, предусмотренных на содержание учреждений
и организаций. Она является планом финансирования учреждений и расходования
бюджетных смет.
Правовое
значение сметы состоит в том, что она определяет права и обязанности руководителя
бюджетного учреждения по целевому использованию средств, отпускаемых из
соответствующего бюджета, а также обязанности финансовых органов по отпуску
этих средств и их права на осуществление контроля за целевым использованием
бюджетных ресурсов. По кругу охватываемых учреждений и мероприятий сметы
делятся на индивидуальные, сметы, централизованных мероприятий и сводные. Сметы
на централизованные мероприятия составляются министерствами, ведомствами,
управлениями и отделами органов местного самоуправления на расходы, связанные с
проведением централизованных мероприятий, например проведение конференций,
августовских чтений учителей и т.д.
Сводные
сметы объединяют все индивидуальные сметы подведомственных министерствам,
ведомствам, исполнительным органам на местах учреждений и смету расходов на
централизованные мероприятия. Формы сводных и индивидуальных смет устанавливаются
в централизованном порядке Министерством финансов РФ.
Индивидуальная
смета - это смета, отражающая особенности отдельного учреждения. Для однотипных
бюджетных организаций устанавливаются типовые формы смет расходов. Они включают
три основных раздела:
-
общие сведения об
учреждении, общую сумму расходов с распределением по кварталам и направлениям
расходов;
-
оперативно-производственные
показатели, необходимые для определения расходов: количество штатных единиц,
обслуживаемый контингент (число классов, коек в больнице и т.д.);
-
расчеты по отдельным
статьям сметы. Смета состоит из статей, каждая из которых содержит однородную
группу расходов, носящих строго обязательный характер. Приведем некоторые в
качестве примера.
Статья 1. Заработная - плата. Сюда включаются все
расходы на выплату заработной платы в соответствии с должностями,
установленными окладами и ставками, профессиональными категориями, выплаты
совместителям, доплаты и установленные надбавки.
Статья
2. Начисления на заработную плату. По этой статье планируются и учитываются
отчисления в фонд социального страхования работников и в Пенсионный фонд, исходя
из объема фонда заработной платы в размере, установленном законодательством.
Статья
3. Канцелярские и хозяйственные расходы. В этой статье сгруппированы расходы,
связанные с управлением и хозяйственным обслуживанием помещений и работ. Это -
оплата за печатание бланков, абонементная плата за телефон, телетайпы, оплата
телефонных переговоров, аренды помещений, вневедомственной охраны,
водоснабжения, газа и т.д.
Статья
4. Командировки и служебные разъезды. По этой статье оплачиваются проезд,
суточные, квартирные при служебных командировках административно-управленческого
персонала; расходы на приобретение билетов на внутригородской транспорт для
работников, деятельность которых связана с разъездами по городу. По этой же
статье выплачиваются подъемные, если специалисты приглашаются из других регионов.
Статья
9. 10. Расходы на питание и медикаменты. По этим статьям расходуются средства
на питание и медикаменты в лечебных учреждениях и центральних домах.
Статья
16. Капитальный ремонт строений и сооружений. Финансирование проводится при
наличии технической документации, определяющей объем и стоимость ремонтов и
подтверждающей фактическое исполнение. Средства могут использоваться на
улучшение благоустройства и реконструкцию объектов.
Статья
18. Другие расходы. Ассигнования по этой статье предусматриваются на
культурно-просветительную работу среди студентов, учащихся, детей, на
физическое воспитание, работу по массовой информации и т.д.
Одним
из важнейших положений планирования расходов является соблюдение пропорций в
распределении денежных средств. Нормы расходов - это установленный компетентным
органом размер затрат на расчетную единицу (койка в больнице, студент в университете).
По юридическим свойствам нормы подразделяются на обязательные (устанавливаемые
актами органов государственного управления и не подлежащие изменению - ставки
зарплаты, нормы расходов на питание и т.д.) и расчетные (средние затраты на
расчетную единицу).
При
бюджетном нормировании расходов Правительство устанавливает нормативы - размеры
расходов, которые не связаны с единицей нормирования (например, проценты
начисления на заработную плату). Фонд заработной платы для бюджетного
учреждения исчисляется исходя из штата сотрудников (количество должностей по
установленному для учреждения перечню) и ставок заработной платы по
установленному нормативу в зависимости от стажа, образования и т.д.
Формирование и исполнение сметы расходов бюджетных учреждений осуществляется на
основании нормативных актов. Деятельность государственных организаций и
учреждений по формированию и исполнению смет расходов неотрывна от стадий
бюджетного процесса и носит название сметного процесса.
Составление
смет - это часть составления проекта бюджета. Лишь после утверждения бюджета,
из которого будут финансироваться расходы по смете, смета приобретает юридическую
силу. Проект сметы составляется во время разработки проекта бюджета. Конкретные
сроки составления смет для каждого учреждения устанавливаются вышестоящей
организацией. При определении расходов по смете бюджетные учреждения руководствуются
законами, постановлениями правительства, решениями местных органов, вышестоящей
организации, нормами расходов, нормативами, тарифами на электроэнергию, воду,
коммунальные услуги и т.д. Каждое учреждение обязано обеспечить строгий режим
экономии материальных и финансовых ресурсов. Проекты смет рассматриваются в
сроки, установленные министерствами, ведомствами, управлениями и отделами
местных органов самоуправления, с тем чтобы сводные итоги рассмотрения могли
быть включены в проекты соответствующих бюджетов, из которых финансируются
учреждения.
В
двухнедельный срок после утверждения соответствующими органами бюджетов на
уровне Федерации, субъектов Федерации и административно-территориальных образований
вышестоящие распорядители бюджетных кредитов утверждают сметы расходов
учреждений и сметы на централизованные мероприятия.
Смету
расходов в разрезе статей классификации расходов для бюджетных учреждений
утверждает и подписывает, поставив печать на всех экземплярах сметы,
руководитель организации. Сметы расходов бюджетных учреждений, непосредственно
не подчиненных министерствам и ведомствам, утверждаются вышестоящими
организациями, которым они подчинены. Распределение бюджетных ассигнований в
смете по кварталам производится в соответствии с поквартальной разбивкой
соответствующего бюджета. К смете прилагается пояснительная записка, в которой
содержатся подробные обоснования и расчеты по каждому виду расходов и их объему
в целом.
В
течение двух месяцев после утверждения бюджетов финансовые органы контролируют
правильность составления и утверждения смет расходов бюджетных учреждений.
Наряду
с ассигнованиями из бюджета бюджетные учреждения имеют источники доходов,
которые они получают не из бюджета, а от разных предприятий, организаций, учреждений,
граждан, объединений граждан за выполненные для них работы или услуги
(специальные средства) в зависимости от профиля бюджетного учреждения (вуз,
больница и т.п.).
На
счета бюджетных учреждений поступают суммы для временного хранения (депозитные
суммы), для выплат по целевому назначению определенным юридическим лицам или
гражданам (суммы по поручениям). Таким образом, внебюджетные средства бюджетных
учреждений объединяются в три вида: специальные, депозитные и суммы по поручениям.
К специальным средствам относятся: доходы от эксплуатации транспорта; арендная
и квартирная плата и другие доходы от зданий и помещений, а также поступления
от субарендаторов за объединенное хозяйственное обслуживание (отопление, уборка
помещений, телефон и т.д.), т.е. средства, получаемые в результате выполнения
однотипных форм деятельности бюджетными учреждениями независимо от профиля их основной
деятельности. Специальные средства получают бюджетные учреждения и в результате
проведения мероприятий, которые соответствуют характеру их основной
деятельности: например, средства, поступающие от родителей за обучение детей в
музыкальных школах, за содержание детей в дошкольных: и образовательных
бюджетных учреждениях; плата за обязательные осмотры медицинскими учреждениями
лиц, работающих в пищевой промышленности, и т.д. В рыночных условиях большое
значение приобрели внебюджетные средства, получаемые бюджетными учреждениями от
выполнения работ, услуг, предпринимательской деятельности как дополнительный
источник финансирования деятельности этих: учреждений.
Депозитные
суммы - это средства, поступающие на временное хранение бюджетным учреждениям с
обязательством возврата по требованию владельца. К ним относятся залоги, денежные
средства больных, находящихся на стационарном лечении в лечебных учреждениях, и
т.д.
Суммы,
по поручениям - денежные средства, которые переводятся предприятиями,
учреждениями и организациями на выполнение конкретных заданий в соответствии с
действующим законодательством (например, суммы единовременной помощи,
выделяемые работникам подведомственных учреждений из централизованного фонда
министерства).
В
отношении этих видов внебюджетных средств бюджетных учреждений права их
руководителей ограниченны. Так, распорядители бюджетных кредитов не имеют права
даже временно использовать денежные средства из сумм по поручениям и депозитов
на потребности своего учреждения. Депозитные средства возвращаются по первому
требованию владельца. Суммы по поручениям выдаются лицам, указанным в
поручении. В бюджетных учреждениях, переведенных на рыночные условия
хозяйствования, средства, полученные из бюджета и других источников, образуют
единый фонд финансовых средств. Бюджетные средства, выделенные по долгосрочным
экономическим нормативам, поступления по договорам за выполненные работы
(услуги), поступления от оказания услуг населению, добровольные взносы
юридических лиц и граждан в виде денежных средств поступают в Единый фонд
финансовых средств бюджетных учреждений, если сделавшие взносы не определили
их.
Планирование
является одним из важнейших видов экономической работы в учреждениях
здравоохранения. В рыночных условиях ее удельный вес в общем объеме экономических
служб несколько снижается. Однако это происходит не из-за реального уменьшения
объемов планирования, а в силу увеличения объемов других работ. Значимость
планирования по-прежнему велика.
Среди
основополагающих категорий планирования одно из центральных мест принадлежит
категории «цели» и «задачи». Цель характеризует конечный результат или состояние
динамического процесса, на достижение которых направлена человеческая деятельность.
С этой
позиции цели планирования здравоохранения остаются неизбежными при любых
общественно-экономических условиях и отражают сущностные характеристики
процесса планирования применительно к конкретному объекту (в данном случае к
здравоохранению и его элементам). Поэтому можно утверждать, что произошедшие в
последние годы общественные перемены не изменили цели планирования
здравоохранения, которые заключаются в выработке стратегии управления отраслью
на основе глубокого и всестороннего анализа, проведения мер по обеспечению
оптимального использования всех ресурсов для достижения более полного
удовлетворения потребности населения в медицинской помощи.
Задачи
- это конкретные осознанные проблемы, которые должны быть разрешены для
достижения поставленных целей.
Задачи
планирования здравоохранения отражают проблемы, обусловленные современным
состоянием отрасли, методов и инструментария планирования, а также существующими
общественными отношениям. Поэтому задачи планирования здравоохранения не могут
оставаться неизменными по мере развития отрасли, процесса в научных методах
планирования, изменения общественных отношений.
Планирование
является одним из методов управления развитием отрасли и как сложная
социально-экономическая категория может рассматриваться с различных сторон. С
технологической точки зрения планирование заключается в разработке системы
планов, отражающих различные стороны деятельности медицинских учреждений или
развития здравоохранения отдельной территории, сети. Но существует и
социально-экономическая сторона планирования, заключающаяся в учете при
планировании не только общественных законов развития, но и экономических и иных
интересов здравоохранения. Действительно, планирование - это мощный рычаг,
эффективное средство решения стоящих перед медицинским учреждением задач. А
трактовка этих задач напрямую связана с экономическими интересами медицинских
учреждений.
Основные
задачи планирования развития здравоохранения на современном этапе заключаются в
следующем:
-
обеспечить
снижение удельной затратности оказания медицинской помощи;
-
оптимизировать
структуру и размещение медицинских учреждений;
-
снабдить
медицинские учреждения реальным экономическим инструментом, позволяющим
находить грамотные управленческие решения;
-
способствовать
выработке рационального хозяйственного механизма отрасли;
-
содействовать
распространению прогрессивных форм оказания медицинской помощи,
-
содействовать
научно-техническому прогрессу и т. д.
Общая схема планирования учреждений здравоохранения
в рыночных условиях хозяйствования может быть представлена в следующем
виде;
-
определение
основных целей и функций медицинского учреждения (стационарная или амбулаторная
помощь; консультативная или лечебная; специализация и т. д. );
-
определение видов
и объемов медицинской помощи, оказание которых ведет к достижению поставленных
целей (методы лечения, виды диагностики и т. д. );
-
формирование
структуры ЛПУ (состав подразделений, система управления);
-
определение
потребности в финансовых, материальных и трудовых ресурсах, необходимых для
выполнения объемов лечения;
-
расчет
предполагаемых поступлений средств;
-
корректировка
плановых показателей;
-
определение
показателей, наиболее полно и точно характеризующих степень достижения целей и
которые необходимо поэтому стимулировать.
Доведению
нормативов и других плановых показателей должна предшествовать большая
подготовительная работа. Должны быть учтены следующие основные данные:
-
половозрастная
структура населения, являющаяся одним из основных факторов, определяющих
уровень заболеваемости населения;
-
уровень
заболеваемости, определяемый кроме половозрастного состава экологическими,
социально-экономическими и иными условиями;
-
уровень
обращаемости, связанный с уровнем заболеваемости, удаленность медицинских
учреждений, сложившимися традициями обращения в медицинские учреждения и т. д.
;
-
реальные и предполагаемые
потоки больных в данное ЛПУ, а также в другие близлежащие медицинские
учреждения, центральные городские, областные, специализированные ЛПУ;
-
влияние
расселенности населения и наличия транспортных путей на возможные изменения
потоков больных;
-
финансовые
затраты на лечение больных в других ЛПУ по сравнению с затратами на лечение в
данном ЛПУ и т. д.
В перспективе планирование должно опираться на
объемы работ, обусловленные не только уровнем заболеваемости, но и схемами
лечения тех или иных заболеваний на основе районних минимумов или
медико-экономических стандартов, определяющих технологию лечения основных
заболеваний, включая виды и количество диагностических исследований, анализов,
процедур и т. д.
Нужно
отметить, что вышесказанное далеко не исчерпывает всех особенностей планирования
здравоохранения на современном этапе. В частности, следует обратить внимание на
проблему увязки планов с их реальным ресурсным обеспечением. Бесспорным
достоинством прежней системы планирования было то, что планы сметы расходов
имели гарантированное финансовое обеспечение и т. п. рассчитывались с учетом
финансовых возможностей общества, а с другой стороны, благодаря устойчивости
финансовой системы централизованному характеру финансирования здравоохранения,
когда размер ассигнований на содержание медицинских учреждений не зависел от
состояния местных бюджетов.
Однако,
ухудшение экономического состояния общества и изменение системы финансирования
(когда основным источником финансирования становятся местные бюджеты и средства
ОМС) со всей наглядностью показали, что существующая система планирования сама
по себе не способна гарантировать ресурсное обеспечение планов. И тем не менее
эта проблема при традиционной системе планирования с финансовой точки зрения
может решаться довольно эффективно. Для этого достаточно, исходя из финансовых
возможностей территории, пересмотреть в сторону уменьшения нормативы
потребности населения в койках, врачебных должностях и т. д. На практике же это
решается еще проще: сокращаются койки и врачебные ставки, что автоматически
обеспечивает снижение на определенную величину затрат медицинского учреждения.
Естественно, что при этом ухудшается доступность медицинской помощи - она
приносится в жертву в первую очередь.
При
новой системе планирования проблема ресурсного обеспечения планов разрешается
не так просто. Поскольку затраты определяются в основном исходя из объемов
работ, а не количества коек, то уменьшение количества коек не ведет к прямо
пропорциональному снижению количества должностей медицинского персонала,
соответственно, затрат. Основные пути снижения затрат в такой ситуации -
уменьшение объемов оказываемой медицинской помощи и удешевление лечения. И если
при традиционной системе планирования снижение доступности медицинской помощи
из-за ограниченности финансовых ресурсов обнаруживает себя опосредованно, то
при новой системе планирования эта проблема проявляет себя со всей
очевидностью.
К
сожалению, в нынешних условиях система финансирования здравоохранения, несмотря
на декларируемость новых принципов, осталась по сути прежней, не учитывающей
реального уровня заболеваемости и ресурсов, необходимых для их снижения. Острая
нехватка средств в этой ситуации приводит к тому, что медицинские учреждения ориентируются
на объемы работы, обусловленные не потребностью населения в медицинской помощи,
а обеспеченные финансированием. Поэтому исходя не из уровня заболеваемости, а
на основании финансовых прогнозов планируются объемы оказываемой медицинской
помощи, производственные мощности, штаты и т. д.
Финансовое
планирование ЛПУ играет существенную роль. Чтобы четко сформулировать приказ по
финансовому управлению, необходимо составить задание, программу действия на
основе разрабатываемых планов финансовых мероприятий, получение доходов,
эффективного использования финансовых ресурсов. Финансовое планирование охватывает
весь комплекс мероприятий как по выработке плановых заданий, так и по воплощению
их в жизнь. Для того чтобы конкретный план финансовых мероприятий был успешным,
вырабатывается методология и методика разработки финансовых планов.
Можно
выделить три принципа финансового планирования ЛПУ:
-
целевое
использование средств, полученных из бюджета;
-
возможное
перераспределение средств доходов ЛПУ его руководителем по личному усмотрению
для обеспечения стабильности функционирования ЛПУ и сохранения достигнутого
объема бесплатной медицинской помощи;
-
синхронность
поступления и расходования финансовых средств ЛПУ.
В
системе здравоохранения различают следующие методы планирования: нормативный;
расчетно-аналитический; балансовый; оптимизации плановых решений.
Нормативный
метод планирования финансовых показателей заключается в том, что на основе
заранее установленных норм и технико-экономических нормативов рассчитывается
потребность хозяйственных субъектов в финансовых ресурсах и их источниках.
Такими нормативами являются нормы расходования мягкого инвентаря,
средне-суточного набора продуктов ( для стационара), нормы, устанавливаемые
действующим законодательством по оплате служебных командировок, ставки налогов,
тарифных взносов и сборов, амортизационных отчислений.
Расчетно-аналитический
метод финансового планирования ЛПУ состоит в том, что на основе анализа
достигнутого значения финансового показателя, принимаемого за базовый, и
индексов его изменения в плановом периоде рассчитывается плановое значение
этого показателя. Расчетно-аналитический метод широко применяется при
планировании суммы ожидаемой прибыли, определении отчислений от прибыли в фонды
накопления, потребления, резервный, по отдельным видам использования финансовых
ресурсов, особенно в условиях платной медицины.
При
балансовом методе планирования финансовых показателей построением балансов
обеспечивается взаимосвязь имеющихся в наличии финансовых ресурсов и фактической
потребности в них. Этот метод применяется прежде всего при планировании распределения
прибыли и других финансовых ресурсов, потребности поступления средств в
финансовые фонды - фонд накопления, фонд потребления ЛПУ.
Метод
оптимизации плановых решений основан на разработке нескольких вариантов
плановых расчетов, с тем чтобы выбрать из них наиболее оптимальный. Могут применяться
разные критерии выбора: минимальные текущие затраты, максимальный доход на 1
рубль вложенных средств в условиях платной медицинской помощи, максимальная
сохранность финансовых ресурсов, т. е. минимум финансовых потерь (финансового
риска).
Как уже
было замечено выше, финансовый план ЛПУ (хозяйствующего субъекта) представляет
собой баланс его доходов и расходов. В состав доходов включаются суммы,
получаемые за счет устойчивых источников собственных средств, а при
необходимости - за счет заемных средств. К устойчивым источникам собственных
доходов можно отнести прибыль (если есть платные услуги), амортизационные
отчисления, отчисления на ремонт.
Цели
составления финансового плана ЛПУ - увязка доходов с необходимыми расходами.
При превышении доходов над расходами сумма превышения может быть направлена в
резервный фонд. При превышении расходов над доходами определяется сумма
недостатка финансовых средств, которые могут быть получены за счет расширения
платных медицинских услуг, благотворительных взносов. Если источник
дополнительных финансовых средств уже точно известен, то эти средства вносятся
в доходную часть финансового плана, а их возврат - в расходную часть финансового
плана. Финансовый план составляется на год с разбивкой по кварталам.
Первый этап - проводится сравнительный анализ
результатов деятельности ЛПУ за предыдущий отчетный период по источникам
поступления финансовых средств и понесенным затратам.
Второй этап - оценивается влияние структурных
подразделений на общие результаты финансово - хозяйственной деятельности ЛПУ.
В зависимости от выбранной расчетной единицы основными показателями могут быть:
-
количество
оказанных медицинских услуг;
-
количество пролеченных
пациентов;
-
количество
врачебных посещений (для поликлиник);
-
количество
койко-дней (для стационаров);
-
структура
оказанной медицинской помощи;
-
стоимость
койко-дня;
-
тарифы,
действующие в системе медицинского страхования;
-
понесенные
материальные затраты.
Третий
этап - по результатам проведенного анализа определяются внутренние резервы,
причины возникновения недостатков в работе и дальнейшая финансовая стратегия.
Расходы
бюджетных учреждений регулируются сметами. Смета - это финансовый документ,
отражающий направления и порядок использования средств медицинского учреждения.
Утвержденная в установленном порядке смета медицинского учреждения является
основным плановым документом, определяющим общий объем, целевое направление и
поквартальное распределение средств, выделяемых на его содержание. Смета
позволяет определить общую потребность учреждения в денежных средствах, сумму
материальных затрат и расходов на заработную плату, способствует обеспечению
баланса доходов и расходов. Смета является одним из инструментов экономического
управления деятельностью медицинских учреждений. Утверждая общую сумму
финансирования, устанавливая лимиты и нормативы расходов отдельных видов
ресурсов и т. д. финансирующий орган может осуществлять контроль за рациональностью
и целевым расходованием средств.
Финансы
учреждений здравоохранения - это система денежных отношений, выражающих
формирование (доходы) и использование (расходы) денежных фондов в процессе их
кругооборота, а финансовый план лечебно-профилактического учреждения - это
баланс ее расходов и доходов. Финансовая система здравоохранения Республики
Татарстан включает в себя финансы различных уровней и фондов, в том числе и
социального назначения. Ее можно упрощенно представить в виде следующей схемы:
(рис. 2).
Рис. 2.
Финансовая схема здравоохранения в РТ
Взаимосвязи
всех субъектов особенно четко прослеживаются при анализе источников
финансирования лечебно-профилактических учреждений Татарстана (Рис. 3).

Рис.
3. Схема источников формирования финансовых средств в ЛПУ РТ
Органы
управления здравоохранением должны перечислять средства бюджета в ЛПУ на
следующие цели:
-
покрытие расходов
на содержание ЛПУ (хозяйственные расходы, текущий ремонт);
-
развитие
материально-технической базы.
Страховые медицинские организации по системе ОМС
перечисляют в ЛПУ средства на оплату фактически оказанной населению медицинской
помощи по Татарстанской системе ОМС, которые используются на покрытие расходов
по обеспечению медицинского процесса.
Система
ОМС предусматривает перечисление работодателем 3,6% от фонда оплаты труда (из
них 3,2 % в территориальный фонд и 0,2% - в федеральный). За неработающее
население взносы выплачивают местные власти. В 2002 году на каждого
неработающего приходилось 4 рубля. На 2003 год запланировано 100 рублей. Каждый
застрахованный получает полис ОМС и вправе рассчитывать на получение медпомощи
в объеме базовой программы ОМС. При обращении застрахованного в медучреждение
все регистрируется, а по окончании месяца выставляется счет-реестр страховой
организации, которая возмещает расходы, произведенные лечебным учреждением. Это
так должно быть.
В РТ же
существует иная схема: страховые организации выполняют по сути роль агента. Они
заключают договор, выдают полисы, осуществляют защиту прав застрахованных. А
территориальный фонд ОМС РТ (ТФОМСРТ) аккумулирует средства и распоряжается
ими. Хотя, по закону, терфонд должен выполнять функцию сборщика налогов и
перечислять денежные средства по так называемому душевому нормативу в страховые
организации согласно количеству застрахованных и половозрастному коэффициенту,
а уже страховая организация рассчитывается с медучреждением. В нашей республике
по ОМС работают шесть страховых организаций: «Медицина»; «Татарстан»; «Казаньмедстрах»;
«Кредо»; «Центр медицинского страхования»; «Стелла», объединенные в Ассоциацию
страховых организаций. По оценке некоторых специалистов, сложившаяся в РТ
система не совсем эффективна: страховая организация как более мелкое звено в
этой цепи может и должна более целенаправленно и качественно распоряжаться
поступающими средствами.
Хозяйственная
деятельность ЛПУ в РТ пополняет финансовые средства за счет:
-
оказания платных
услуг населению;
-
добровольного
медицинского страхования;
-
оказания
медицинских услуг по договорам с предприятиями, организациями, учреждениями.
Эти средства, используемые ЛПУ на обеспечение
лечебного процесса, текущие хозяйственные нужды учреждения и материально-техническое
развитие, являются средствами самофинансирования, поскольку поступления из основных
источников (бюджет, ОМС) составляют около 70% потребности.
Прочие
источники дополнительного финансирования ЛПУ, разрешенные законодательством, -
это дотации, благотворительные взносы и т. д.
Государственное
учреждение здравоохранения - Агрызская центральная районная больница (АЦРБ)
учреждено Министерством здравоохранения Республики Татарстан (Минздрав РТ) по
согласованию с Государственным комитетом РТ по управлению государственным
имуществом РТ (Госкомимущество РТ).
Официальное
полное и сокращенное наименование: Агрызская центральная районная больница
(АЦРБ).
Основным видом деятельности АЦРБ является
специализированная высококвалифицированная медицинская помощь. Другими видами
деятельности являются:
-
консультационная
– поликлиника;
-
стационарная
медицинская помощь;
-
санитарная –
гигиеническое воспитание населения и пропаганда здорового образа жизни;
-
деятельность по
обеспечению гражданской обороны и медицина катастроф;
-
финансово-хозяйственная
деятельность;
-
внешнеэкономическая
деятельность;
-
оказание
различных видов платных медицинских услуг.
АЦРБ
является юридическим лицом, находящимся в ведении Минздрава РТ и функционирующим
в соответствии с законодательством РФ, РТ, Уставом учреждения, приказами и
указаниями Минздрава РТ, РФ.
АЦРБ
имеет самостоятельный баланс, расчетный и иные счета в учреждениях банков, печать
со своим наименованием и с наименованием вышестоящего ведомства, бланки.
АЦРБ
выступает истцом и ответчиком в суде, арбитражном и третейском суде в соответствии
с законодательством Российской Федерации. АЦРБ не отвечает по обязательствам
государства, его органов. АЦРБ отвечает по своим обязательствам в пределах находящихся
в ее распоряжении денежных средств. При недостаточности денежных средств по
обязательствам АЦРБ отвечает Минздрав РТ.
Юридический
адрес организации:
Республика
Татарстан, г. Агрыз.
АЦРБ
как самостоятельный субъект хозяйствования строит свои отношения с другими
учреждениями, предприятиями, организациями и гражданами во всех сферах хозяйственной
деятельности на основе договоров.
В соответствии с
Положением о порядке учета и списания основных средств в бюджетных учреждениях
Республики Татарстан, утвержденного Постановлением Правительства РТ № 360 от 9 декабря 1995 г., на балансе бюджетных учреждений в составе основных средств учитываются,
независимо от их стоимости: транспортные средства, теле-, видео-, аудиотехника,
фотокиноаппаратура, холодильники, стиральные машины, телевизоры, пишущие машинки,
ковровые изделия, программные и технические средства обеспечения автоматизированных
информационных систем, информационные ресурсы, приобретаемые за счет средств
соответствующих бюджетов, музыкальные инструменты независимо от срока их
службы. Другие предметы в составе основных средств учитываются в порядке,
установленным Положением о бухгалтерском учете и отчетности в РФ, Инструкцией
по бухгалтерскому учету в учреждениях и организациях, состоящих на бюджете,
утвержденной приказом Министерства финансов РФ от 3 ноября 1993 г. № 122 и методическими рекомендациями секции бюджетного учета Методологического
совета при Министерстве финансов Республики Татарстан от 28.06.1994 г.
Источниками информации для оценки имущественного состояния предприятия являются
форма № 1 «Баланс предприятия», ф.№ 5 «Приложение к бухгалтерскому балансу»,
ф.№ 11 «Отчет о наличии и движения основных средств», данные о переоценке основных
средств, инвентарные карточки учета основных средств. Рассмотрим в таблице 1
процесс движения основных средств в АЦРБ в разрезе квалификационных групп по данным
ф.№ 5 «Приложение к бухгалтерскому балансу»
Таблица 1
Динамика наличия и движения основных средств, тыс. руб.
|
Вид основных
средств
|
Год
|
Наличие на начало
года
|
Поступило за
год
|
Выбыло за год
|
Наличие на
конец года
|
|
Тыс. руб.
|
Доля, %
|
Тыс. руб.
|
Доля, %
|
Тыс. руб.
|
Доля, %
|
Руб.
|
Доля, %
|
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
|
Здания
|
2001
|
36368,7
|
75,9
|
-
|
-
|
2,1
|
0,7
|
36366,6
|
74,7
|
|
2002
|
36366,6
|
74,7
|
1,7
|
0,1
|
-
|
-
|
36368,3
|
72,9
|
|
2003
|
36368,3
|
72,9
|
-
|
-
|
0,9
|
0,4
|
36367,4
|
71,2
|
|
Сооружения
|
2001
|
534,1
|
1,1
|
-
|
-
|
-
|
-
|
518,5
|
1,1
|
|
2002
|
518,5
|
1,1
|
-
|
-
|
-
|
-
|
518,5
|
1,0
|
|
2003
|
518,5
|
1,0
|
-
|
-
|
-
|
-
|
518,5
|
1,0
|
|
Передаточные
устройства
|
2001
|
1243,7
|
2,6
|
129,4
|
11,4
|
92,3
|
28,9
|
1280,8
|
2,6
|
|
2002
|
1280,8
|
2,6
|
-
|
-
|
-
|
-
|
1280,8
|
2,6
|
|
2003
|
1280,8
|
2,6
|
-
|
-
|
-
|
-
|
1280,8
|
2,5
|
|
Машины и
оборудование
|
2001
|
8742,3
|
18,3
|
942,1
|
82,9
|
124,5
|
39,0
|
9559,9
|
19,6
|
|
2002
|
9559,9
|
19,6
|
887,0
|
61,3
|
112,0
|
39,3
|
10334,9
|
20,7
|
|
2003
|
10334,9
|
20,7
|
1169,2
|
80,6
|
116,8
|
50,4
|
11387,3
|
22,3
|
|
Транспортные
средства
|
2001
|
629,4
|
1,3
|
-
|
-
|
56,5
|
17,7
|
572,9
|
1,2
|
|
2002
|
572,9
|
1,2
|
479,6
|
33,1
|
119,3
|
41,8
|
933,2
|
1,9
|
|
2003
|
933,2
|
1,9
|
184,3
|
12,7
|
71,4
|
30,8
|
1046,1
|
2,0
|
|
Инструменты и
инвентарь
|
2001
|
207,4
|
0,4
|
34,2
|
3,0
|
15,3
|
4,8
|
226,3
|
0,5
|
|
2002
|
0,5
|
67,1
|
4,6
|
13,7
|
4,8
|
279,7
|
0,6
|
|
2003
|
279,7
|
0,6
|
27,9
|
1,9
|
18,8
|
8,1
|
288,8
|
0,6
|
Продолжение таблицы 1
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
|
Библиотечный
фонд
|
2001
|
4,2
|
0,008
|
0,7
|
0,06
|
0,2
|
0,06
|
4,7
|
0,01
|
|
2002
|
4,7
|
0,01
|
2,0
|
0,1
|
0,3
|
0,1
|
6,4
|
0,01
|
|
2003
|
6,4
|
0,01
|
2,2
|
0,1
|
0,4
|
0,2
|
8,2
|
0,02
|
|
Другие виды
основных средств
|
2001
|
167,2
|
0,3
|
30,4
|
2,7
|
12,8
|
4,0
|
184,8
|
0,4
|
|
2002
|
184,8
|
0,4
|
10,4
|
0,7
|
39,8
|
14,0
|
155,4
|
0,3
|
|
2003
|
155,4
|
0,3
|
66,5
|
4,6
|
23,6
|
10,2
|
198,3
|
0,4
|
|
ИТОГО
|
2001
|
47897,0
|
100,0
|
1136,8
|
100,0
|
319,3
|
100,0
|
48714,5
|
100,0
|
|
2002
|
48714,5
|
100,0
|
1447,8
|
100,0
|
285,1
|
100,0
|
49877,2
|
100,0
|
|
2003
|
49877,2
|
100,0
|
1450,1
|
100,0
|
231,9
|
100,0
|
51095,4
|
100,0
|
Данные
табл. 1 показывают, что в течение анализируемого периода в структуре основных
фондов предприятия происходили незначительные изменения, связанные с выбытием
основных фондов и их приобретением по различным статьям. Общая стоимость основных
фондов за 2003 г. увеличилась на 1218,2 тыс. руб. За отчетный год было приобретено
основных средств на сумму 1450,1 тыс. руб., а выбыло на 231,9 тыс. руб.
Важное значение имеет анализ изучения движения и
технического состояния основных производственных фондов, для этого рассчитаем
следующие показатели по состоянию на 2003 г.:
- коэффициент
обновления определяется по формуле (Кобн.):
Кобн = стоимость поступивших ОПФ : стоимость ОПФ
на конец период
Кобн. = 1450,1 : 51095,4 = 0,028
- коэффициент
выбытия (КБ) определяется по формуле:
Кв = стоимость выбывших ОПФ : стоимость ОПФ на
начало периода
Кв = 231,9 : 49877,2 = 0,005
- коэффициент
износа определяется по формуле (Кизн):
Кизн = сумма износа ОПФ : первоначальная
стоимость на конец года ОПФ
Кизн. = 0,231 - на конец года
0,227 - на начало года
- коэффициент
годности определяется по формуле (Кг):
Кг = остаточная стоимость ОПФ : первоначальная
стоимость ОПФ
Кг = 0,769 - на конец года
0,773 - на начало года
Таблица 2
Динамика коэффициентов технического состояния производственных фондов
|
Основные средства
|
Коэф-т
обновления
|
Коэф-т выбытия
|
Коэфф. износа
|
Коэфф. годности
|
|
Нач. года
|
Конец года
|
Нач. года
|
Конец года
|
|
Производственные
фонды
|
0,028
|
0,005
|
0,227
|
0,231
|
0,773
|
0,769
|
|
В т.ч.
активная часть ОПФ
|
0,031
|
0,005
|
0,221
|
0,226
|
0,779
|
0,774
|
Показатели технического состояния основных фондов
отражают:
-
произошло незначительное обновление и прирост основных средств;
-
выбыло основных средств на 231,9 тыс. руб. или на 0,5%;
-
износ основных средств на конец анализируемого периода составил 23,1%, а
износ активной части основных средств – 22,6%.
В целом коэффициент обновления превышает коэффициент
выбытия, как в целом по производственным фондам, так и по активной части ОПФ,
что положительно характеризует динамику состояния основных средств предприятия.
Для характеристики возрастного состава и морального износа сгруппируем
фонды по продолжительности эксплуатации (табл.3) Рассчитаем средний возраст
оборудования по формуле:
Х =
Хс х а1 + Хс х а2 + Хс х аЗ + … + Хс х аn (1)
где
X - средний возраст оборудования,
Хс - середина интервала каждой группы оборудования,
а - удельный вес оборудования каждой интервальной группы
в общем количестве.
X = 2,5 х 0,254 + 7,5 х 0,371 + 15 х 0,346 = 8,6
Таблица 3
Статистика
группировки оборудования по возрастному составу
|
Возраст группы
|
Виды оборудования
|
Итого
|
Удельный вес, %
|
|
Стоматологическое
|
Эндоскопическое
|
Диагностическое
|
Рентгенологическое
|
Физиотерапевтическое
|
|
До 5 лет
|
102,4
|
247,9
|
987,4
|
423,1
|
1129,2
|
2890,0
|
25,4
|
|
От 5 до 10
лет
|
548,3
|
1269,4
|
1123,6
|
871,6
|
408,1
|
4221,0
|
37,1
|
|
От 10 лет до
20 лет
|
33,0
|
874,2
|
375,0
|
2431,2
|
226,4
|
3939,8
|
34,6
|
|
Свыше 20 лет
|
-
|
-
|
-
|
213,1
|
123,4
|
336,5
|
3,0
|
|
ИТОГО
|
683,7
|
2391,5
|
2486,0
|
3939,0
|
1887,1
|
11387,3
|
100
|
|
Удельный вес,
%
|
6,0
|
21,1
|
21,8
|
34,6
|
16,6
|
100
|
|
Таким образом, из таблицы 3 видно, что средний срок
службы оборудования в АЦРБ составляет 8,6 лет.
Эффективность использования основных фондов измеряется
показателями фондоотдачи, фондоемкости и рентабельности. Фондоотдача (Ф) -
обобщающий показатель использования производственных фондов. Он устанавливается
отношением объема выручки от реализации услуг к средней стоимости основных
фондов.
Ф = Qв / Cф (2)
Фондоемкость (Фе) – показатель, обратный
фондоотдаче. Он устанавливается отношением средней стоимости основных фондов к
объему выручки от реализации услуг.
Фе = Сф / Qв (3)
Фондовооруженность (ФВ) находится отношением
средней стоимости основных фондов к среднесписочной численности персонала.
Фв = Сф / Чсм (4)
Машиновооруженность (ФМ) находится отношением
средней стоимости активной части основных фондов к среднесписочной численности
персонала.
Фм = Саф / Чсм (5)
Для расчета показателей фондоотдачи исходные данные
приведем в сопоставимый вид. Объем оказанных услуг скорректируем на изменение
цен и структурных сдвигов, а стоимость основных средств - на их переоценку. Исходные данные для расчета показателей
использования основных фондов по предприятию приведены в табл. 4.
Таблица 4
Показатели использования основных фондов
Годы
|
Объем услуг, привед. ед. Qч
|
Цена 1 привед. ед., руб.
Рн
|
Объем оказанных услуг, тыс.руб.
Qв = Qч*Рн
|
Среднесписочная численность работников
ППП, чел.
Чсм
|
Среднегодовая стоимость основных
фондов, тыс.руб.
Сф
|
Стоимость активной части основных
фондов, тыс.руб.
Саф
|
|
2001
|
53250
|
159,06
|
8469,0
|
473
|
48714,5
|
11639,9
|
|
2002
|
60390
|
157,88
|
9535,0
|
457
|
49877,2
|
12828,6
|
|
2003
|
68070
|
162,27
|
11046,0
|
452
|
51095,4
|
14003,0
|
Таблица 5
Динамика основных показателей использования основных
фондов в АЦРБ
|
Годы
|
Фондоотдача, руб.
Ф
|
Фондоемкость, коп, Фе
|
Фондовооруженность труда, тыс.руб
на 1 работника, Фв
|
Машиновооруженность труда, тыс.руб
на 1 работника, Фм
|
|
1
|
2
|
3
|
4
|
5
|
Продолжение
таблицы 5
|
1
|
2
|
3
|
4
|
5
|
|
2001
|
0,174
|
5,75
|
102,99
|
24,61
|
|
2002
|
0,191
|
5,24
|
109,14
|
28,07
|
|
2003
|
0,216
|
4,63
|
113,04
|
30,98
|
Судя по данным таблицы 5,
в период с 2001 по 2003 гг. фондоотдача на предприятии постоянно росла
(фондоемкость, соответственно, падала, как величина обратная),
фондовооруженность труда и машиновооруженность росли. Это может быть свидетельством
достаточной эффективности использования основных фондов.
Агрызская
центральная районная больница осуществляет самостоятельную хозяйственную
деятельность в пределах, установленных Уставом учреждения. Управление АЦРБ
осуществляется в соответствии с законодательством РФ и Уставом больницы.
Высшим
должностным лицом АЦРБ является главный врач, назначаемый и освобождаемый
Минздравом РТ.
Главный врач осуществляет текущее руководство
деятельностью АЦРБ, подотчетен Минздраву РТ и действует по вопросам его
компетенции на принципах единоначалия.
Главный
врач выполняет следующие функции и обязанности по обеспечению деятельности
АЦРБ:
-
распоряжается
имуществом АЦРБ (в пределах, установленных Уставом), заключает договора, выдает
доверенности;
-
утверждает
штатное расписание структуры учреждения, и их управление;
-
издает приказы и
дает указания обязательные для работников АЦРБ.
Главный
врач самостоятельно определяет структуру администрации аппарата управления,
численность, квалифицированный и штатный составы, назначает на должность и
освобождает работников администрации и других работников больницы.
В
соответствии с этими правами главным врачом АЦРБ установлена следующая
структура управления:
-
Главный врач (высшее
должностное лицо);
-
Заместители
главного врача:
-
по лечебным
вопросам;
-
по полирайонной
деятельности;
-
по
организационно-методическим вопросам:
-
по хозяйственной
части;
-
Заведующие
структурными подразделениями больницы:
-
заведующие и
старшие медсестры отделений стационара;
-
заведующие и
старшие медсестры консультативно-полирайонного отделения;
-
Руководители
общебольничных структур:
-
планово-экономического
отдела
-
отдела
статистики;
-
отдела кадров;
-
хозяйственного
отдела;
-
отдела
материально-технического снабжения;
-
главная
медицинская сестра.
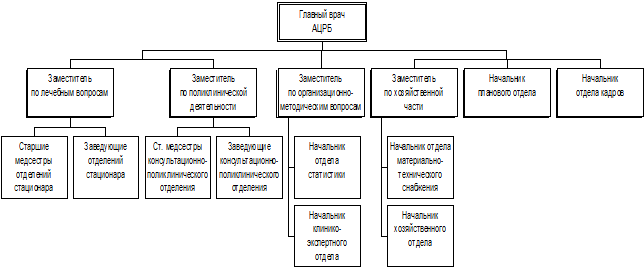
Рис. 1. Организационная структура управления АЦРБ
Заместители главного врача и руководители отделений
больницы выполняют конкретные функциональные обязанности соответственно
специфике работы подразделения, разрабатываемые и утверждаемые главным врачом
больницы. Общий контроль за исполнением функциональных обязанностей указанных
структур управления и непосредственный за работой заместителей несет главный
врач. Заместители главного врача осуществляют контроль и руководство за работой
отделений соответственно специфике своих функциональных обязанностей.
Заведующие и старшие медсестры структурных подразделений больницы, начальники
отделов осуществляют непосредственное руководство и контроль за деятельностью
сотрудников подведомственных структур, несут ответственность за результаты
труда подразделения в количественных и качественных показателях.
В Агрызской центральной районной больнице по
состоянию на 2 полугодие 2004 г. вместе с совместителями работает 452
сотрудника на положенные ставки, из них 93 врача + 6 интернов, 179 человек
среднего медперсонала, 62 человека младшего медперсонала, 63 человека прочих
специальностей. Повышение квалификации за 2002 год
прошли 33 человека, в т.ч. 9 человек в институтах повышения квалификации, 8
человек на факультетах повышения квалификации, 16 человек на курсах повышения
квалификации. В больнице из-за слабых бюджетных возможностей существует очень
большая текучесть кадров. За год младший медицинский и прочий персонал успевает
смениться полностью. Это указывает на имеющиеся серьезные проблемы в управлении
персоналом и на высокий потенциал повышения ее эффективности.
Ставки и оклады работников АЦРБ с 1 декабря 2003 г.
определяются на основе Единой тарифной сетки, приведенной в табл. 8.
Таблица 6
Единая тарифная сетка
|
Разряды оплаты труда
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
|
Тарифные коэффициенты
|
1,00
|
1,11
|
1,2
|
1,36
|
1,51
|
1,67
|
1,84
|
2,22
|
|
Разряды оплаты труда
|
10
|
11
|
12
|
13
|
14
|
15
|
16
|
17
|
18
|
|
Тарифные коэффициенты
|
2,44
|
2,68
|
2,89
|
3,12
|
3,36
|
3,62
|
3,9
|
4,2
|
4,5
|
Тарифная ставка (оклад) первого разряда Единой
тарифной сетки определяется федеральным законом, приведенным в приложении 1, и
с 1 декабря 2003 г. установлена в размере 450 руб.
Тарифные ставки (оклады) второго и последующих
разрядов Единой тарифной сетки определяются Правительством Российской Федерации
исходя из размера тарифной ставки (оклада) первого разряда, установленного
федеральным законом, и тарифных коэффициентов.
Оклады заместителей устанавливаются на 10-20
процентов ниже оклада соответствующего руководителя, предусмотренного по Единой
тарифной сетке.
Оклады по должностям заместителей руководителей из
числа медицинских и фармацевтических работников, устанавливаются на 10-20 процентов
ниже окладов соответствующих руководителей с учетом квалификационных признаков
данного заместителя (наличие квалификационной категории, ученой степени,
почетного звания).
Оклады по должностям медицинских и фармацевтических
работников устанавливаются по разрядам Единой тарифной сетки с учетом наличия
квалификационной категории, ученой степени и почетного звания.
Разряды оплаты труда работников в соответствии с
Единой тарифной сеткой определяются по результатам тарификации.
Тарификация осуществляется:
-
медицинских и фармацевтических работников на основе требований тарифно-квалификационных
характеристик по должностям работников здравоохранения, утверждаемых Минздравом
России по согласованию с Минтрудом России;
-
по должностям служащих на основе требований тарифно-квалификационных
характеристик по общеотраслевым должностям служащих, утверждаемых Минтрудом
России;
-
по профессиям рабочих на основе тарифно-квалификационных
требований по общеотраслевым профессиям рабочих, утверждаемых Минтрудом России;
Лица, кроме медицинских и фармацевтических
работников, не имеющие специальной подготовки или стажа работы, установленных в
требованиях к квалификации по разрядам оплаты, но обладающие достаточным
практическим опытом и выполняющие качественно и в полном объеме, возложенные на
них должностные обязанности, по рекомендации тарификационной комиссии, в порядке
исключения, могут быть назначены на соответствующие должности. Им может быть
установлен разряд оплаты в пределах предусмотренного диапазона разрядов для
данной должности так же, как и лицам, имеющим специальную подготовку и стаж
работы.
Такой же порядок тарификации может применяться к
лицам из числа младшего медицинского и фармацевтического персонала.
Аттестация лиц, занимающих должности медицинских и
фармацевтических работников, производится на основании действующих положений о
порядке аттестации врачей, провизоров, средних медицинских и фармацевтических
работников.
Размер заработной платы работника определяется
исходя из должностного оклада по занимаемой должности и других условий оплаты,
предусмотренных действующими нормативными актами.
Оплата труда работников в медицинских учреждениях
ведется по приказу № 377 от 15.10.2001 г. в соответствии с дополнениями и
примечаниями.
Таблица 7
Разряды по оплате труда медицинских работников в АЦРБ
|
Наименование должности
|
Диапазон разрядов
|
|
1
|
2
|
|
Младший медицинский персонал
|
|
Санитарка (мойщица) и другой младший
медицинский персонал
|
2-3
|
|
Младшая медицинская сестра по уходу
за больными, сестра-хозяйка
|
3-4
|
|
Средний медицинский персонал
|
|
Медицинский регистратор, медицинский
дезинфектор
|
4-5
|
|
Медицинский статистик не имеющий
квалификационной категории
|
5-6
|
|
имеющий II квалификационную категорию
|
6-7
|
|
имеющий I квалификационную категорию
|
7-8
|
|
имеющий высшую квалификационную категорию
|
8-9
|
|
Медицинская сестра, лаборант,
рентгенолаборант, инструктор по лечебной физкультуре, инструктор-дезинфектор,
инструктор по гигиеническому воспитанию:
|
|
|
не имеющие квалификационной категории
|
6-7
|
|
имеющие II квалификационную категорию
|
7-8
|
Продолжение
таблицы 7
|
1
|
2
|
|
Медицинские сестры: операционная,
анестезист, палатная, процедурной, перевязочной, по массажу, врача общей практики:
|
8-9
|
|
не имеющие квалификационной категории
|
9-10
|
|
имеющие II квалификационную категорию
|
|
|
Зубной врач; медицинский технолог;
старшая медицинская сестра:
|
|
|
не имеющие квалификационной категории
|
9
|
|
имеющие II квалификационную категорию
|
10
|
|
Врачебный персонал
|
|
Врач-интерн
|
9
|
|
Врач-стажер
|
10
|
|
Врач-специалист:
|
|
|
- не имеющий квалификационной
категории
|
11
|
|
- имеющий II квалификационную
категорию
|
12
|
Увеличение разрядов оплаты врачам, имеющим почетные
звания "Заслуженный врач" или "Народный врач" производится
только по основной работе. При наличии у работника двух почетных званий
"Народный врач" и "Заслуженный врач" увеличение разрядов
оплаты труда производится по одному из оснований.
Квалификационная категория учитывается при отнесении
к разрядам оплаты труда Единой тарифной сетки при работе медицинских и
фармацевтических работников по специальности, по которой им присвоена
квалификационная категория.
Врачам-руководителям - лечебно-профилактических
учреждений (амбулаторно-полирайонних учреждений, входящих на правах структурных
подразделений в состав этих учреждений) и их заместителям-врачам
квалификационная категория учитывается по специальности "Социальная
гигиена и организация здравоохранения" или по районной специальности.
Разряды оплаты труда по Единой тарифной сетке
устанавливаются с учетом квалификационной категории в течение 5 лет со дня
издания приказа органа (учреждения) здравоохранения о присвоении
квалификационной категории.
В связи с опасными для здоровья и особо тяжелыми
условиями труда размеры окладов (ставок) работников учреждений в определенных
структурных подразделениях повышаются на 30, 25 и 15 процентов по Перечню,
утверждаемому Министерством здравоохранения Российской Федерации по согласованию
с ЦК профсоюза работников здравоохранения Российской Федерации.
Конкретный перечень должностей работников, оклады
(ставки) которых повышаются в связи с наличием в их работе опасных для здоровья
и особо тяжелых условий труда, предусмотренных указанным Перечнем, утверждается
руководителем учреждения по согласованию с выборным профсоюзным органом.
Работникам учреждений здравоохранения, в том числе
водителям санитарного автотранспорта, состоящим в штате автотранспортных
предприятий и других организаций, доплата за работу в ночное время производится
в размере 50 процентов часовой тарифной ставки (должностного оклада) за каждый
час работы в ночное время:
-
медицинским, фармацевтическим работникам, специалистам и служащим
- из расчета должностного оклада по занимаемой должности.
Медицинскому персоналу, занятому оказанием
экстренной, скорой и неотложной медицинской помощи, выездному персоналу и
работникам связи станций (отделений) скорой медицинской помощи доплата за
работу в ночное время производится соответственно в размере 100 процентов
часовой тарифной ставки (должностного оклада). Перечень этих подразделений
(должностей) утверждается руководителем учреждения по согласованию с выборным
профсоюзным органом.
Врачам-руководителям учреждений здравоохранения и их
заместителям-врачам разрешается вести в учреждениях, в штате которых они
состоят, работу по специальности в пределах рабочего времени по основной
должности с оплатой в размере до 25 процентов должностного оклада врача
соответствующей специальности.
Работа руководителей и их заместителей по
специальности, независимо от ее характера и объема, должна отражаться в
соответствующих документах. Размер доплаты определяется приказом по учреждению.
Для проведения работы по определению размеров
должностных окладов медицинских, фармацевтических работников, специалистов и
служащих и месячных окладов и тарифных ставок рабочих, а также размеров надбавок
за продолжительность непрерывной работы в учреждениях здравоохранения приказом
руководителя создается постоянно действующая тарификационная комиссия в составе
главного бухгалтера, работника, занимающегося вопросами кадров, начальника
планово-экономического отдела (экономиста), представителя профсоюзного
комитета, а также других лиц, привлекаемых руководителем учреждения к работе по
тарификации. Председателем тарификационной комиссии является руководитель
учреждения или назначенный им заместитель руководителя.
Тарификационный список заполняется по категориям
персонала по каждой должности (профессии) каждого структурного подразделения в
последовательности, соответствующей структуре штатного расписания учреждения
здравоохранения.
Таблица 8
Тарификационный
список работников
(полное
наименование работников учреждения)
по состоянию
на 1.01. г.
Должности
руководителей и служащих
|
1
|
Фамилия
И.О.
|
|
2
|
Наименование
должности
|
Продолжение
таблицы 8
|
3
|
Разряд оплаты труда (установленный в
соответствии с группой по оплате труда руководителей учреждений)
|
|
|
4
|
Квалификационной категории
|
Увеличение разряда за
наличие:
(количество разрядов)
|
|
|
|
5
|
Ученой степени
|
|
|
6
|
Почетного
звания
|
|
|
7
|
Итого разряд оплаты труда (гр.3 +
гр.4, 5, 6)
|
|
|
8
|
Размер увеличения сверх 18 разряда (в
процентах)
|
|
|
9
|
Оклад в соответствии с разрядом
оплаты труда (гр.7 + гр.8) в руб.
|
|
|
10
|
Размер уменьшения оклада (в
процентах)
|
|
|
11
|
Итого оклад по должности зам.
руководителя, главного бухгалтера (гр.9 + гр.10) в руб.
|
|
|
12
|
Оклад с учетом повышения за работу на
селе (гр.9 или гр.11 х 25%)
|
|
|
13
|
в %
|
Повышения оклада в связи с опасными
для здоровья и особо тяжелыми условиями
труда
|
|
|
14
|
в руб.
|
|
|
15
|
в %
|
Другие повышения оклада,
предусмотренные действующим законодательством
|
|
|
16
|
в руб.
|
|
|
17
|
Итого месячный должностной
оклад (гр.9 или гр.11 или гр.12 + гр.14 + гр.16)
|
|
|
18
|
Стаж непрерывной работы
|
|
|
19
|
в %
|
Размер надбавки (гр.9 или гр.11
или гр.12 х гр.19
|
Надбавка за продолжительность непрерывной
работы
|
|
|
20
|
в руб.
|
|
|
21
|
Итого месячный фонд заработной платы
по тарификационному списку(гр.17 + гр.20)
|
|
|
22
|
Дополнительные сведения
|
|
|
|
|
|
|
|
Расчет заработной платы конкретного работника АЦРБ
рассмотрим на примере врача отделения гематологии и старшей медицинской сестры
неврологического отделения.
1. Расчет заработной платы врача отделения
гематологии за январь 2004 г. Врач с первой квалификационной категорией имеет
13 разряд по оплате труда по ЕТС, т.е.
450 х 3,12 = 1405 руб.
Работает на 1 ставку. По Приказу 377 в соответствии
с п.41 «Повышение окладов в связи с опасными и особо тяжелыми условиями труда»
доплата составляет 15%. По перечню АЦРБ доплата за работу с данной категорией
больных также составляет 15%.
За стаж работы в медучреждении свыше 5 лет сотрудник
получает 30% оклада (п. 6.1 Приказа 377). Т.е. за месяц заработная плата
составит:
1405 + 30% х 1405 + (15% + 15%) х 1405 = 2248 руб.
Пусть врач отдежурил две ночные смены и получил 20%
оклада за участие в бригадном подряде.
Ночные смены:
1405 : 154 (ч) = 9,12 руб. – стоимость одного часа в
январе.
9,12 х 8 (ч) + 9,12 х 8 х 1,5 = 182,4 руб. –
стоимость ночного дежурства
182,4 х 2 = 364,8 – стоимость двух ночных дежурств.
20% х 1405 = 281 руб. – участие в бригадном подряде.
Итого с учетом районного коэффициента 15%:
(2248 + 364,8 + 281) х 1,15 = 3327,87 руб.
При условии, что врач не состоит в профсоюзном
комитете и имеет льготу по налогу на доходы физических лиц на себя и одного
ребенка в начале года, его окончательный размер заработной платы в январе
составит 2986,25 руб.
2. Расчет заработной платы старшей медицинской
сестры неврологического отделения. Старшая медицинская сестра с высшей
квалификационной категорией, стажем работы свыше 5 лет, с повышением разряда за
руководство имеет 12 разряд по оплате труда по ЕТС. Доплата за вредные условия
– 25% по Приказу 377 и 15% по Перечню АЦРБ. Ночных дежурств нет. По бригадному
подряду получает 10% оклада как бригадир, работает на 1,5 ставках, из которых
0,5 ставки – по 11 разряду ЕТС. Имеет скидку по налогу на доходы физических лиц
на себя и одного ребенка, состоит в профсоюзном комитете.
Итого:
(450 х 2,89 + 80% х (450 х 2,89) + 0,5 х 450 х 2,68
+ 0,5 х 450 х 2,68 х 70%) х 1,15 = 3868,89 руб.
За вычетом налога на доходы физических лиц размером
411,96 руб. окончательный размер заработной платы за январь составляет 3418,24
руб. при условии работы на 1,5 ставки.
3.1. Анализ финансовых
отношений Агрызской ЦРБ с бюджетом и ОМС
Финансирование
бюджетных учреждений здравоохранения состоит в предоставлении им средств
бюджета на текущее содержание. Расходы на здравоохранение ежегодно
предусматривают в бюджетах всех уровней: в федеральном, субъектов Федерации,
местных. Принципиально важным для оценки предусматриваемых объемов расходов на
здравоохранение является переход к планированию расходов не на основе
заявленных потребностей ведомства, а исходя из реальных возможностей бюджета.
Основную нагрузку по финансированию массовой сети ЛПУ и проведению мероприятий
в области здравоохранения несут субъекты Федерации. Бюджет субъекта Федерации в
соответствующем финансовом году должен обеспечить функционирование учреждений
здравоохранения, находящихся в собственности данного субъекта Федерации;
перечисление средств на обязательное медицинское страхование неработающего
населения, выполнение государственных целевых программ и мероприятий.
Формирование расходов бюджета на здравоохранение каждым субъектом Федерации
осуществляется самостоятельно.
Действующий
механизм финансирования обеспечивает широкую самостоятельность учреждениям
здравоохранения в использовании дополнительных финансовых источников. На
сегодняшний день в Агрызской центральной районной больнице существуют следующие
источники финансирования:
-
средства
Агрызского бюджета - в соответствии с суммой утвержденных ассигнований;
-
средства
обязательного медицинского страхования (ОМС) - в виде оплаты страховыми
медицинскими организациями счетов за пролеченных больных;
-
другие
внебюджетные средства - в соответствии с заключенными договорами или в виде
оплаты оказанных услуг.
Расходование
средств производится в строгом соответствии с показателями, утвержденными по
смете учреждения.
Общая
сумма изучения результатов финансовой деятельности учреждения в разрезе
источников финансирования и подразделений может быть представлена в форме, приведенной
в таблице 9.
Таблица 9
Отчет об
исполнении сметы доходов и расходов
по бюджетным средствам АЦРБ, тыс. руб.
|
Показатель
|
Утверждено бюджетных
ассигнований на год
|
Профинансировано в
текущем году
|
Кассовые расходы
|
|
2001
|
2002
|
2003
|
2001
|
2002
|
2003
|
2001
|
2002
|
2003
|
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
|
Основной оклад служащих
|
4257,1
|
5412,0
|
7423,2
|
4257,0
|
6132,8
|
7600,0
|
4257,0
|
5921,5
|
7575,0
|
|
Оплата труда внештатных
сотрудников
|
31,1
|
357,9
|
370,0
|
0,0
|
0,0
|
100,0
|
31,1
|
226,8
|
100,0
|
|
Страховые взносы
|
1585,2
|
3071,2
|
2969,3
|
1428,2
|
3415,1
|
3000,0
|
1428,2
|
3328,4
|
2900,0
|
|
Медикаменты и перевязочные
средства
|
410,1
|
1071,0
|
1174,2
|
410,0
|
1019,3
|
1264,3
|
410,0
|
1043,0
|
1146,7
|
|
Канцелярские принадлежности
|
14,6
|
46,7
|
60,0
|
14,6
|
83,5
|
60,0
|
14,6
|
29,9
|
60,0
|
|
Мягкий инвентарь
|
0,9
|
230,8
|
107,0
|
0,1
|
223,9
|
52,3
|
0,1
|
214,8
|
57,9
|
|
Продукты питания
|
616,2
|
836,5
|
941,7
|
616,2
|
789,8
|
1023,3
|
616,2
|
805,4
|
1022,4
|
|
Прочие расходные
материалы
|
5,5
|
56,5
|
25,0
|
5,4
|
84,1
|
22,4
|
5,4
|
84,1
|
20,3
|
|
Расходы на командировки
|
10,3
|
53,5
|
97,8
|
10,3
|
105,4
|
104,1
|
10,3
|
50,8
|
104,1
|
|
Оплата топлива и ГСМ
|
74,5
|
92,5
|
143,2
|
74,4
|
180,1
|
180,0
|
74,4
|
84,1
|
180,0
|
Продолжение таблицы 9
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
|
Оплата коммунальных
услуг
|
2477,3
|
2158,0
|
2950,0
|
1953,7
|
2330,9
|
2800,0
|
1913,7
|
2303,5
|
3200,0
|
|
Оплата текущего ремонта
|
501,1
|
334,0
|
450,0
|
502,5
|
536,8
|
450,0
|
502,5
|
430,5
|
450,0
|
|
Прочие текущие расходы
|
12,2
|
321,5
|
332,5
|
11,8
|
494,3
|
250,0
|
11,8
|
356,9
|
244,5
|
156,0
|
293,0
|
350,0
|
155,8
|
292,5
|
375,1
|
155,8
|
292,5
|
388,4
|
|
Капремонт
|
209,0
|
730,0
|
560,0
|
209,0
|
766,1
|
517,3
|
209,0
|
766,1
|
712,4
|
|
Всего расходов
|
10364,1
|
15065,1
|
17953,9
|
9649,0
|
16454,6
|
17798,8
|
9640,5
|
15938,3
|
18161,7
|
Как
видим из таблицы 9, кассовые расходы АЦРБ оказались выше доходов, что свидетельствует
о неблагоприятной ситуации. В течение всего анализируемого периода наибольшую
долю в финансировании АЦРБ занимает статья «Оплата труда», которая изменялась с
4257,1 тыс. руб. в 2001 г. до 7423,2 тыс. руб. в 2003 г. За последние годы
почти в 3 раза выросла статья «Медикаменты» – это связано с резким ростом цен
на медикаменты. В 1,5 раза выросли расходы на продукты питания, что также
связано с ростом цен на них. В целом расходы АЦРБ с 2001 до 2003 г. выросли
почти в 2 раза.
Финансирование
статей сметы в основном должно идти за счет Агрызского бюджета. Так как
финансовых поступлений из него идет очень мало и несвоевременно, основную
финансовую нагрузку несет ФОМС, который оплачивает счета регулярно.
Для
медицинского учреждения большое значение имеет способ (форма) финансирования.
Если раньше применялись преимущественно две формы - денежное финансирование и
прямые централизованные поставки оборудования, медикаментов, то в 2001-2003 гг.
теперь достаточно распространенным являлось финансирование методом взаимозачетов,
векселями. Анализ структуры финансирования приведем в таблице 10.
Таблица 10
Виды финансирования в 2003 г. (тыс. руб.)
|
Способ финансирования
|
Бюджет
|
ОМС
|
Платные услуги
|
Всего
|
|
Тыс. руб.
|
%
|
Тыс. руб.
|
%
|
Тыс. руб.
|
%
|
Тыс. руб.
|
%
|
|
Денежное
|
15317,8
|
86,1
|
6992,3
|
84,9
|
345,5
|
100,0
|
22655,6
|
85,9
|
|
Взаимозачеты
|
2481,0
|
13,9
|
1248,0
|
15,1
|
0,0
|
0,0
|
3729,0
|
14,1
|
|
Итого
|
17798,8
|
100,0
|
8240,3
|
100,0
|
345,5
|
100
|
26384,6
|
100
|
Как видим из таблицы 10,
большую часть финансирования составляет денежное, хотя и его доля меняется от
84,9% в ОМС до 100,0% от платных услуг. Большую часть в финансировании
составляет финансирование из средств бюджета – 17798,8 тыс. руб. из общей суммы
26384,6 тыс. руб. В целом взаимозачеты не выгодны медицинскому учреждению и их
удельный вес необходимо сводить к минимуму, поэтому в 2003 г. их практически не
стало. Тем не менее, в ряде случаев эти формы финансирования позволяют вернуть
долги, которые в денежной форме получить не представляется возможным.
Взаимозачеты невыгодны
для учреждения (особенно по бюджету) тем, что поскольку они приходятся в
основном на коммунальные платежи, то это не позволяет выделить необходимые
средства на оплату труда, медикаменты, приобретение оборудования и другие цели,
оказывающие наибольшее влияние на результаты медицинской деятельности. Тем
более, что при взаимозачетах часто идет завышение цен поставщиками. Поэтому
лучше всего использовать взаимозачеты для покрытия старых долгов, когда
медицинское учреждение приобретало товары у поставщиков ориентируясь на
среднерыночные, а не навязываемые ему цены.
Теперь рассмотрим
соотношения фактических и кассовых расходов в таблице 11.
Таблица 11
Соотношение
фактических и кассовых расходов (тыс. руб.)
|
Источник
финансирования
|
Фактические
расходы
|
Кассовые расходы
|
Разница (кредиторская задолженность)
|
|
Бюджет
ОМС
Платные услуги
|
18301,8
9616,3
358,0
|
19212,8
7138,3
358,0
|
- 911
2478
-
|
|
Итого
|
28248,1
|
26709,1
|
1567
|
Анализируя таблицу 11 мы видим, что по бюджету
кассовые расходы превышают фактические на 911 тыс. руб., это объясняется тем,
что произошло погашение долгов прошлого года, из-за несвоевременного
финансирования. Однако общая величина кассовых расходов на 1567 тыс. руб.
меньше фактических. Для того, чтобы более четко представить себе финансовую
картину, сопоставим фактические расходы с объемом финансирования (доходами) в 2003
г. в таблице 12.
Таблица 12
Соотношение объемов финансирования и
фактических расходов, тыс. руб.
|
Источник
финансирования
|
Финансирование
|
Фактические
расходы
|
Разница
|
|
Бюджет
ОМС
Платные услуги
|
17798,8
8240,3
345,5
|
18301,8
9616,3
358,0
|
- 503
-1376
12,5
|
|
Итого
|
26384,6
|
28248,1
|
-1866,5
|
Таблица 12 показывает,
что расходы по бюджету и ОМС превышают сумму финансирования на 503 тыс. руб. и
1376 тыс. руб. соответственно, что и является главной причиной реального
наличия (увеличения) кредиторской задолженности.
Финансовый анализ важен
не только для определения стратегии деятельности самих медицинских учреждений,
но и для организации контроля со стороны вышестоящих органов, ОМС и страховых
медицинских организаций за рациональностью использования средств, для оценки
эффективности действующего хозяйственного механизма в целом.
Главной целью
обязательного медицинского страхования является предоставление населению России
равных возможностей в получении бесплатной медицинской и лекарственной помощи в
пределах базовых Федеральной и Территориальных программ и финансирование
профилактических мероприятий.
По официальным данным, в
системе ОМС уже функционируют более 480 страховых медицинских организаций, 6137
медицинских учреждений, услуги по ОМС оказывают 70% стационаров и 30%
поликлиник, включая ведомственные.
Полученные от Фонда
средства страховые медицинские организации используют на оплату медицинских
услуг по Территориальной программе ОМС, на формирование резервов и фонда оплаты
труда работников, занятых обязательным медицинским страхованием, и другие цели
в соответствии с Положением о страховых медицинских организациях.
Страховая медицинская
организация несет ответственность перед Фондом за оплату медицинской помощи
застрахованным по ОМС всеми средствами, полученными на цели ОМС.
Страховые медицинские
организации не имеют права использовать средства, предназначенные на реализацию
программ обязательного медицинского страхования, для коммерческой деятельности,
за исключением приобретения на временно свободные средства резервных фондов
высоколиквидных ценных бумаг и банковских депозитов.
Доходы, полученные от
использования временно свободных средств резервных фондов, направляются на
пополнение фондов ОМС; улучшение материально-технической базы медицинских
учреждений и страховых организаций, участвующих в выполнении программ
обязательного медицинского страхования; экономическое стимулирование их работников
и другие цели, связанные с развитием ОМС.
При ОМС цены на
медицинские услуги определяются на базе государственных, т.к. нельзя оставлять
процесс ценообразования на рынке медицинских услуг без всякого государственного
контроля в связи с их исключительной важностью для обеспечения социальной
защиты населения. Необходимость государственного регулирования предопределяется
также специфическими особенностями данных услуг, прямо влияющими на уровень
цен. Во-первых, на рынке медицинских услуг цены растут быстрее, чем снижается
спрос. Во-вторых, качество услуги определяется конечным результатом, исходом
лечения и характеризуется высокой степенью непостоянства, т.е. во многом
зависит от квалификации медицинского работника.
В-третьих, потребность в
конкретных видах медицинской помощи устанавливается не потребителем
(пациентом), а производителем - медицинским работником, который прямо
заинтересован в увеличении количества и объема медицинской помощи. Все эти
факторы в определенной степени способствуют искусственному завышению цен,
неоправданному применению дорогостоящих технологий, лекарственных препаратов,
медицинских изделий и требуют их разумной корректировки со стороны государства.
Но при установлении цен
субъекты РФ используют различные расчетные единицы. В качестве таких единиц
могут служить: законченный случай лечения; одна медицинская манипуляция; один
койко-день; оплата по факту.
Оплата за койко-день
является наиболее простым и распространенным методом расчета стоимости
больничных услуг. Он заключается в том, что совокупные затраты больницы за
определенный период времени, как правило, за год делятся на число дней, проведенных
в ней пациентами. Недостаток этого метода состоит в отсутствии связи между ценой
и эффективностью лечения конкретного пациента. Кроме того, в этом случае лечебные
учреждения заинтересованы в удлинении сроков лечения.
Министерством
здравоохранения РФ установлен обязательный для аптек всех форм собственности
ассортиментный перечень лекарственных, профилактических, диагностических
средств и изделий медицинского назначения. Постановлением Правительства РФ от
30 июля 1994 г. N 890 утвержден Перечень групп населения и категорий
заболеваний, при амбулаторном лечении которых лекарственные средства и изделия
медицинского назначения отпускаются по рецептам врачей бесплатно или с
50-процентной скидкой. Все лекарственные средства отпускаются бесплатно
следующим группам населения: участникам гражданской и Великой Отечественной
войн; инвалидам Великой Отечественной войны и приравненным к ним по льготам
инвалидам; родителям и женам военнослужащих, погибших при защите страны; Героям
СССР, РФ, полным кавалерам ордена Славы; бывшим несовершеннолетним узникам
концлагерей; детям в возрасте до 3 лет, а также детям из многодетных семей в
возрасте до 6 лет; инвалидам I группы, неработающим инвалидам II группы,
детям-инвалидам в возрасте до 16 лет; гражданам, подвергшимся воздействию радиации
вследствие чернобыльской катастрофы, и др.
Таким образом, систему
обязательного медицинского страхования в России можно считать сложившейся.
Конечно, она будет совершенствоваться, но основные результаты реформы
отечественного здравоохранения уже очевидны: определена финансовая база ОМС;
функционирует механизм оплаты медицинской помощи в зависимости от объема и
качества проделанной работы; осуществляется контроль за соответствием
предоставляемых в рамках ОМС медицинских услуг утвержденным
медико-экономическим стандартам; установлены юридические гарантии защиты прав
застрахованных.
Ухудшение
состояния здоровья населения России и прежде всего людей трудоспособного
возраста на фоне сокращения общей численности населения является серьезным
дестабилизирующим фактором. Еще большую тревогу вызывает здоровье детей и подростков.
Из общего числа родившихся в 2002 г. только 20% можно считать здоровыми, 35,8%
детей рождены больными, 44,2% составляют группу риска.
Такое
положение приводит к постоянному росту потребностей в медицинской помощи.
Государственное и муниципальное здравоохранение не в состоянии обеспечить необходимый
базовый уровень медицинских услуг населению. Возникшее несоответствие между
объемом финансирования здравоохранения и фактическими потребностями в медицинской
помощи способствует расширению сферы платных медицинских услуг.
Основной
целью предоставления платных медицинских услуг является увеличение объема и
доступности медицинской помощи, удовлетворение спроса на дополнительные
медицинские услуги, улучшение их качества, а также привлечение дополнительных
средств для производственного и социального развития учреждения. Платные медицинские
услуги населению предоставляются медицинскими учреждениям в виде профилактической,
лечебно-диагностической, реабилитационной, протезно-ортопедической и зубопротезной
помощи.
Осознание
необходимости решения назревших вопросов здравоохранения сопровождается
существенным повышением общественного интереса к проблемам правового регулирования
предоставления медицинских услуг, увеличением числа научных разработок,
активизацией законотворчества в данной сфере общественных отношений.
В части
2 Гражданского кодекса Российской Федерации введена гл.39, посвященная
особенностям правового регулирования возмездного оказания услуг, не охваченных
традиционными институтами российского гражданского права, среди которых особое
место занимают медицинские услуги.
Общеизвестно,
что долгое существование правового вакуума в сфере предоставления медицинских
услуг было причиной настоящего правового беспредела. Однако, хотя и с
опозданием, законодатель признал гражданско-правовой характер таких отношений,
а это значит, что права и обязанности, определяющие отношения между медицинской
организацией (врачом) и пациентом (потребителем медицинских услуг), должны
формироваться на основе закона, тем более что непосредственным объектом таких
отношений выступают наиболее ценные и значимые для человека блага: жизнь,
здоровье, телесная (физическая) неприкосновенность.
Для
такого решения вполне созрели необходимые объективные предпосылки: государство
утратило монополию на осуществление медицинской деятельности; медицинские
услуги фактически включены в пространство свободного экономического оборота; и,
наконец, категория "медицинская услуга" введена в область гражданско-правового
регулирования.
Нормы
гл.39 Гражданского кодекса РФ закрепили лишь общие и основные подходы к
регулированию отношений, связанных с возмездным оказанием медицинских услуг.
Вместе с тем специфический характер данного рода отношений требует более детального
и обстоятельного решения целого ряда вопросов, возникающих перед теорией и
практикой при использовании такой правовой формы, как договор возмездного
оказания медицинских услуг. Прежде всего следует учитывать, что еще нет
достаточного опыта партнерства в сфере предоставления медицинских услуг,
основанного на праве: до настоящего времени в практике правоприменения пациент
и исполнитель медицинских услуг находятся в неравных условиях, в связи с чем
пациент продолжает чувствовать себя незащищенным или, по крайней мере,
недостаточно защищенным. Противоречия, недостатки и пробелы в правовом
регулировании предоставления медицинских услуг зачастую приводят к неправильной
оценке поведения врача и пациента, что способствует нарушению их законных прав
и интересов. Правовой вакуум сковывает инициативу исполнителя медицинских
услуг, обусловливает появление мотивации для отказа от решительных действий,
любых рискованных вмешательств с целью оказания медицинской помощи. Вместе с
тем доверительное сотрудничество пациента и врача, основанное на четком правовом
механизме, является надежным залогом эффективности лечения и обеспечения
взаимных прав и интересов.
Поэтому
разработка системной правовой базы является важной гарантией успешного
осуществления медицинской деятельности. Сфера предоставления медицинских услуг
нуждается в формировании цивилизованного права, способного, с одной стороны,
обеспечить защиту прав и интересов пациента, а с другой - установить надежные
правовые гарантии профессиональной деятельности исполнителя медицинских услуг.
Иными словами, назрела необходимость разработать специальный, обоснованный
правовой механизм для складывающегося рынка медицинских услуг, который
стимулировал бы экономически целесообразную медицинскую деятельность,
направленную на наиболее полное и всестороннее удовлетворение потребностей
граждан в этой сфере услуг.
Такой
правовой механизм, как справедливо отмечается в юридической литературе,
находится на сегодняшний день в зачаточном состоянии. Действующие нормативные
акты в области предоставления медицинских услуг - Основы законодательства
Российской Федерации об охране здоровья граждан, законы "О донорстве крови
и ее компонентов", "О трансплантации органов и тканей", "О
психиатрической помощи и гарантиях прав граждан при ее оказании", "О
медицинском страховании", "О погребении и похоронном деле" и др.
- нуждаются в срочном приведении в соответствие с нормами ГК РФ.
Озабоченность
и тревогу вызывает то, что правовая наука и законодательная практика в области
правового регулирования использования передовых методов лечения пока отстают от
медицинской науки и генной инженерии, на что неоднократно обращалось внимание
ученых - юристов и медиков. Медико-биологические способы и методы воздействия
на человека должны быть взяты под контроль.
Есть
еще один фактор, препятствующий успешному развитию сферы предоставления
медицинских услуг. Это отсутствие специальных нормативных актов, необходимых
для принятия конкретных решений в особо сложных нестандартных ситуациях,
складывающихся при предоставлении медицинских услуг. Такие акты узаконили бы те
правила, которые существуют де-факто.
Например,
практически отсутствует правовая база регулирования трансплантации органов и
тканей человека, клонирования, не определены границы возможности использования генной
инженерии, создания и использования банка трансплантационных органов,
эмбриональных тканей, проведения экспериментов. Остаются нерешенными проблемы
определения момента смерти человека, эвтаназии, использования органов и тканей
абортируемых зародышей, защиты прав неродившихся детей, коррекции пола и многие
другие.
Представляется,
что наиболее важные и принципиальные вопросы, связанные с предоставлением
медицинских услуг, с отражением особенностей и специфики этой сферы
деятельности, должны найти свое решение в законе "О здравоохранении в
Российской Федерации" и в законе "О защите прав потребителей
медицинских услуг (пациентов)".
Основой
формирования отношений между исполнителем медицинских услуг и пациентом должен
стать гражданско-правовой договор. Правовое регулирование договора возмездного
оказания медицинских услуг выражается в установлении порядка его заключения,
исполнения возникающих у сторон обязательств, а также ответственности сторон в
случае неисполнения или ненадлежащего исполнения обязательств.
Основные
положения, касающиеся договора возмездного оказания услуг, в том числе
медицинских, отражены в ст.779-783 Гражданского кодекса Российской Федерации.
Соотношение норм ГК РФ и других нормативно-правовых актов определено ст.3 ГК
РФ, в соответствии с которой нормы гражданского права, содержащиеся в других
законах, указах Президента, постановлениях Правительства, должны
соответствовать ГК РФ.
Вместе
с тем некоторые положения гл.39 ГК РФ, а также правила других нормативных
актов, посвященных правовому регулированию отношений по предоставлению медицинских
услуг, вызывают существенные замечания и возражения, которые нуждаются в
обсуждении на профессиональном уровне.
Прежде
всего обращает на себя внимание ст.782 ГК РФ "Односторонний отказ от исполнения
договора возмездного оказания услуг", в которой по существу закреплен
отказ от принципа реального исполнения обязательства по оказанию медицинской
услуги. Что касается заказчика, то его право на отказ от договора в
одностороннем порядке не вызывает сомнения. Предоставленная ему возможность
отказаться от медицинского вмешательства представляется справедливой и
обоснованной, поскольку она способствует возможности реализации абсолютного
права гражданина на жизнь, здоровье, физическую неприкосновенность и свободное
по своему усмотрению распоряжение им указанными благами. Предоставление же
исполнителю права на односторонний отказ от исполнения договора оказания
медицинской услуги, как нам кажется, является неоправданным и концептуально
неверным по нескольким причинам. Во-первых, договор оказания платных
медицинских услуг - это в подавляющем большинстве публичный договор, на который
распространяется законодательство о защите прав потребителей, в связи с чем,
как справедливо отмечают некоторые авторы, право на отказ исполнителя от
исполнения договора лишается смысла, поскольку "исполнитель, отказавшийся
от оказания услуги, по требованию заказчика обязан тут же вновь заключить
договор". Во-вторых, закрепленное в законе безусловное право исполнителя
на односторонний отказ от исполнения медицинской услуги является крайне
несвоевременным в условиях недостаточно сформировавшегося рынка медицинских
услуг с учетом того, что многие из такого рода услуг продолжают оставаться
уникальными, и отказ от их предоставления может существенно нарушить интересы
больного, причинить вред жизни и здоровью, особенно если оказание медицинской
услуги не терпит отлагательства. Кроме того, такое решение вопроса не соответствует
гуманному характеру профессии врача, обязанного оказывать необходимую
медицинскую помощь. Поэтому в отношении обязательств по возмездному оказанию медицинских
услуг правило ч.2 ст.782 ГК РФ либо вообще не должно применяться, либо оно
должно быть дополнено следующим условием: "если промедление в оказании медицинской
услуги не угрожает жизни или здоровью заказчика (пациента)".
Возражение
вызывает также сама редакция п.2 ст.782 ГК РФ, в соответствии с которой
"исполнитель вправе отказаться от исполнения обязательств по договору
возмездного оказания услуг лишь при условии полного возмещения заказчику
убытков". При этом не определено, в пределах какого времени исполнитель
может реализовать это право. По всей вероятности, отказаться от исполнения
медицинской услуги можно лишь до начала срока ее исполнения, определенного
договором. Если такой отказ заявлен после наступления срока исполнения, а тем
более, после начала исполнения услуги, он должен рассматриваться как
противоправное поведение должника и влечь для него ответственность в
соответствии с Законом Российской Федерации "О защите прав потребителей",
предусматривающим повышенную ответственность исполнителя за нарушение прав
потребителя независимо от его вины (п.4 ст.13). При этом в соответствии с п.3
ст.13 Закона "О защите прав потребителей" уплата неустойки и
возмещение убытков не освобождают исполнителя от исполнения возложенных на него
обязательств в натуре перед потребителем. С учетом изложенного необходимо
уточнить п.2 ст.782 ГК РФ в отношении обязательств по возмездному оказанию
медицинских услуг, указав срок реализации закрепленного в нем права:
"исполнитель до начала срока исполнения вправе отказаться от исполнения
обязательств:".
Существенным
недостатком законодательства в области правового регулирования оказания
медицинских услуг является недостаточно четко решенный вопрос об ответственности
сторон по договору возмездного оказания медицинских услуг. В ст.781 ГК РФ,
именуемой "Оплата услуг", решается ряд вопросов, связанных с
ответственностью сторон. Так, если неисполнение договора связано с виновным
поведением заказчика, то услуги подлежат оплате в полном объеме, при условии,
что иное не предусмотрено законом или договором. Не вызывает сомнения, что
законодатель имеет в виду совершение заказчиком виновных действий или
бездействий, в результате которых исполнитель лишен возможности надлежащим
образом исполнить обязательство. На наш взгляд, нет оснований ограничиваться
только взысканием полной стоимости предусмотренных договором услуг. Если
возникшие у исполнителя по вине заказчика убытки выходят за пределы стоимости
услуг, они должны быть взысканы в полном объеме.
В п.3
ст.781 ГК РФ установлено, что на заказчика возлагается обязанность возместить
исполнителю фактически понесенные им расходы (прямые убытки), даже если невозможность
исполнения возникла по обстоятельствам, за которые ни одна из сторон не отвечает,
то есть при отсутствии вины заказчика. Представляется, что выражение
"обстоятельства, за которые ни одна из сторон не отвечает", можно
толковать расширительно, имея в виду, что таким обстоятельством может быть и
непреодолимая сила. В соответствии со ст.16 ГК РФ расходы представляют собой
разновидность убытков, а взыскание убытков рассматривается в качестве основной
формы гражданско-правовой ответственности. Таким образом, в п.3 ст.781 ГК РФ
закреплена "суперповышенная" ответственность заказчика в виде
возмещения убытков, не устраняемая не только его невиновностью, но и любыми
иными обстоятельствами, за которые ни одна из сторон не отвечает. Такая позиция
законодателя противоречит общим принципам гражданско-правовой ответственности,
предполагающим в качестве основания для ее наступления вину, и уж тем более
никак не согласуется с законодательством о защите прав потребителя и не имеет каких-либо
заслуживающих внимания оправданий. Ситуация несколько сглаживается лишь тем,
что норма п.3 ст.781 ГК РФ является диспозитивной, а следовательно, иное может
быть предусмотрено законом или договором. Во всяком случае, специальным законом,
регулирующим последствия невозможности исполнения медицинских услуг, возникшей
не по вине сторон, должно быть обязательно предусмотрено иное правило.
Что
касается последствий невозможности исполнения обязательства по договору
возмездного оказания услуг по вине исполнителя, то в гл.39 ГК РФ они не
определены. Следовательно, вопрос об ответственности исполнителя должен
решаться с учетом общих и специальных правил, определенных действующим
законодательством, регулирующим предоставление услуг потребителям, в частности
потребителям медицинских услуг.
Общие
положения об ответственности исполнителя услуг перед потребителем закреплены в
ст.13 Закона "О защите прав потребителей", в соответствии с которой
ответственность исполнителя является полной, то есть предусматривающей
возможность взыскания в пользу потребителя всех видов убытков, и повышенной, то
есть наступающей независимо от вины исполнителя, поскольку он освобождается от
ответственности за неисполнение обязательств, если неисполнение или
ненадлежащее исполнение произошло вследствие непреодолимой силы, а также по
иным основаниям, предусмотренным законом.
Такое
же решение вопроса об ответственности исполнителя содержится в п.19 Правил
предоставления платных медицинских услуг населению медицинскими учреждениями:
"медицинское учреждение освобождается от ответственности за неисполнение
или ненадлежащее исполнение платной медицинской услуги, если докажет, что
неисполнение произошло вследствие непреодолимой силы, а также по иным
основаниям, предусмотренным законом".
На наш
взгляд, закрепление в законе повышенной ответственности за неисполнение или
ненадлежащее исполнение медицинских услуг не диктуется необходимостью либо целесообразностью
и должно быть изменено при принятии специального законодательства,
регулирующего отношения по предоставлению медицинских услуг.
Отступление
от принципа ответственности исполнителя медицинских услуг за вину при низком
уровне оказания медицинской помощи, крайне недостаточном финансировании
медицинской деятельности в условиях находящегося в начальной стадии становления
рынка медицинских услуг и при отсутствии конкуренции на формирующемся рынке такого
рода услуг крайне несвоевременно и вредно. Договорная ответственность в этой
сфере общественных отношений должна определяться в соответствии с ч.1 и ч.2
ст.401 ГК РФ, при этом только законом и договором могут быть предусмотрены иные
основания ответственности. Поэтому закрепленная в п.19 Правил предоставления
платных медицинских услуг населению медицинскими учреждениями норма о повышенной
ответственности исполнителя медицинских услуг противоречит ч.1 ст.401 ГК РФ,
если платные медицинские услуги оказывают некоммерческие организации -
государственные и муниципальные медицинские учреждения.
Аналогичный
подход должен быть предусмотрен при формировании принципов внедоговорной
ответственности за вред, причиненный при исполнении медицинских услуг. Повышенная
ответственность за причинение вреда здоровью или жизни пациента существенно
ослабляет превентивную роль ответственности, не способствует стремлению принять
все возможные меры для предотвращения вреда, поскольку обязанность его
возмещения при такой ответственности является неизбежной.
В
специальном законодательстве следует закрепить дополнительные основания освобождения
от ответственности исполнителя медицинских услуг, что диктуется спецификой
медицинской деятельности, поскольку риск причинения вреда жизни и здоровью
посредством медицинского вмешательства даже при условии добросовестного и
надлежащего исполнения медицинской услуги чрезвычайно высок. К таким основаниям
следует отнести "врачебную ошибку", ятрогению (непреднамеренное
причинение вреда здоровью), обоснованный медицинский риск, непрогнозируемый
отрицательный результат.
Серьезной
практической и теоретической проблемой остается определение правового механизма
оценки качества оказываемых медицинских услуг. В отличие от работ и иных услуг,
результат которых материализуется в созданных или измененных вещах, медицинская
услуга характеризуется отсутствием осязаемого реального результата. Оказание услуги
и ее потребление - единый, неразрывный процесс, результат услуги неотделим от
самой услуги. Кроме того, исполнение медицинской услуги характеризуется
неоднородностью и изменчивостью. Качество и объем медицинской услуги зависят от
того, кто конкретно ее предоставляет, а также от того, кому, когда, где и как
она предоставляется. Обстоятельства предоставления медицинской услуги могут
усложнять ее исполнение, а профессионализм, специальные знания, мастерство
исполнения - затруднять такую оценку услуги пациентом, которая соответствовала
бы ее качеству.
Особый
предмет, на который воздействует медицинская услуга, - организм человека. Это
объясняет ее специфический характер. Оказываемая пациенту медицинская услуга
обеспечивается вложенным в нее профессиональным трудом специалиста,
направленным на определенный результат. Однако при оказании медицинской услуги
может полностью или частично отсутствовать ожидаемый результат при абсолютно
надлежащем ее исполнении. Этим объясняется проблема квалификации действий
исполнителя и определения качества оказанной медицинской услуги. Несмотря на
осуществление исполнителем медицинской услуги сугубо профессиональных действий,
их анализ и оценка качества услуги остаются правовыми. Предусмотренный
законодателем в ст.783 ГК РФ правовой механизм оценки качества услуг и
последствий обнаружения недостатков оказался полностью непригодным по отношению
к медицинским услугам. Эти вопросы должны найти отражение в специальном
законодательстве о предоставлении медицинских услуг.
К платным медицинским
услугам относятся медицинские услуги, не предусмотренные Территориальной
программой Госгарантий. Основной целью предоставления платных медицинских услуг
является увеличение объема и доступности медицинской помощи, удовлетворение
спроса на дополнительные медицинские услуги, улучшение ее качества, а также
привлечение дополнительных средств для производственного и социального развития
учреждения.
Платные медицинские
услуги предоставляются в учреждении при наличии лицензии учреждения и
сертификата специалистов, оказывающих платные услуги, на избранные виды
деятельности в соответствии с Перечнем, утвержденным вышестоящим органом
управления: для республиканских лечебно-профилактических учреждений - Министерством
здравоохранения Республики Татарстан, для муниципальных учреждений здравоохранения
- соответствующим по подчинению муниципальным органом управления
здравоохранения (для центральных районных больниц - Министерством здравоохранения
Республики Татарстан по согласованию с главой администрации района).
Организация
предоставления платных услуг осуществляется в следующем порядке.
В учреждении издается приказ
об организации платных услуг. В случае организации отделения по оказанию
платных услуг разрабатывается Положение об отделении. Платные медицинские
услуги осуществляются специалистами высокой квалификации (наличие
квалификационной категории, опыта работы), допущенными к работе по платным услугам
приказом главного врача и в соответствии с заключенным договором. Договор гражданско-правового
характера заключается с каждым исполнителем, включая содействующих, оказывающих
платные медицинские услуги, или с представителем коллектива, имеющего
соответствующие полномочия. Договором определяется его предмет, обязанности
сторон, порядок расчетов, ответственность сторон, срок действия договора, условия
расторжения, изменения договора и другие условия, определяем по соглашению сторон.
В подтверждении выполненных работ по гражданско-правовому договору следует
составлять акты выполненных работ за период начисления вознаграждения (за
месяц).
В работе может быть
использован индивидуальный бригадный метод организации и оплаты труда. Платные
медицинские услуги населению оказываются сотрудниками учреждения в свободное от
основной работы время или за счет увеличения интенсивности труда, время
оказания платных медицинских услуг должно быть отражено в приказе главного
врача об организации платных услуг. При предоставлении платных услуг в рабочее
время за счет увеличения интенсивности труда не должны ухудшаться доступность и
качество бесплатной медицинской помощи населению и не должен нарушаться режим
работы учреждения.
Если сроки оказания
платных медицинских услуг можно запланировать заранее и объемы, таких
оказываемых платных услуг, стабильны, то возможно составление штатного
расписания на оказание платных медицинских услуг в соответствии со штатными нормативами,
нагрузками и объемами выполненных работ предшествующего периода. В данном
случае с исполнителями работ администрация заключает трудовые договоры при
наличии заявлений специалистов.
Предоставление платных
медицинских услуг населению осуществляется на основании договора, заключенного
лечебным учреждением с гражданами или юридическими лицами в соответствии с
Гражданским Кодексом РФ, и (или) квитанции, кассовою чека. Договор
регламентирует условия и сроки получения медицинской услуги, порядок расчетов,
обязанности и ответственность сторон.
Оплата оказываемых
услуг производится в учреждении с применением контрольно-кассовых
машин. При расчетах с населением без применения контрольно-кассовых
машин медицинские учреждения должны использовать квитанции, которые являются
бланком строгой отчетности ф.16-00-30-35. Квитанции заполняются трех экземплярах.
Прием наличных денег осуществляется материально-ответственным лицом, назначенным
приказом главного врача, с обязательным указанием сроков сдачи принятых денежных
средств в кассу бухгалтерии и в госбанк. Цены на платные медицинские услуги
формируются в учреждении в порядке, предусмотренном действующим законодательством,
и на основании методики формирования цен, утвержденной МЗ РТ.
Средства, полученные от
платных услуг, являются внебюджетными, поступают в самостоятельное распоряжение
учреждения и расходуются согласно сметам по внебюджетным средствам для
достижения целей, предусмотренных Уставом учреждения. Так, в АЦРБ средства,
полученные от платных услуг расходуются в следующих направлениях:
1. Отчисления на
заработную плату:
-
главному врачу
АЦРБ (согласно контракта) – 2%;
-
ЦБ МЗ (согласно
договора) – 2,5%;
-
административный
персонал АЦРБ:
-
зам. главного
врача – 1,5%;
-
начальник ПЭО –
1,5%;
-
оператор –
1,0%;
-
кассир –
1,0%;
-
исполнителям
медицинских услуг – 44,5%
2. Отчисления на
техническое развитие – 46,0%
3. Подразделениям,
направившим пациентов на платные услуги, отчисляется 2 процента от стоимости
этой услуги.
Сметы доходов и расходов
по внебюджетным средствам составляются на каждый вид деятельности в
соответствии с Общероссийским классификатором видов экономической деятельности,
продукции и услуг, которые затем объединяются в сводную смету. Сметы
составляются в порядке установленном Минфином России в соответствии с бюджетной
классификацией Российской Федерации.
Утверждение смет по
внебюджетным средствам осуществляется в таком же порядке, который установлен
для утверждения смет расхода бюджетных средств. Доходы, поступившие в течение
года сверх сумм, предусмотренных по смете по внебюджетным .средствам, могут
расходоваться в текущем году при наличии дополнительных смет, утвержденных в
таком же порядке, в каком утверждены основные сметы внебюджетных средств.
Изменения в сметах сметных назначений путем увеличения расходов по одним
статьям и уменьшения по другим статьям допускается в пределах одного вида внебюджетных
средств с разрешения организации, утвердившей смету. Передвижение сметных
назначений из сметы одного вида внебюджетных средств в смету другого вида внебюджетных
средств не допускается.
Рассмотрим в таблице 13 исполнение сметы доходов и
расходов АЦРБ за последние 3 года.
Таблица 13
Отчет об исполнении сметы доходов и расходов АЦРБ
по внебюджетной деятельности (тыс. руб.)
|
Наименование показателя
|
Утверждено по смете на год
|
Фактически
|
|
2001
|
2002
|
2003
|
2001
|
2002
|
2003
|
|
Доходы всего
|
184964
|
300500
|
345500
|
176041
|
304474
|
357965
|
|
Оказание платных медицинских услуг
|
184464
|
300000
|
345000
|
175882
|
304126
|
357542
|
|
Банковские проценты
|
500
|
500
|
500
|
159
|
648
|
423
|
|
Расходы всего
|
184964
|
300500
|
345500
|
175273
|
297438
|
342880
|
|
Заработная плата
|
62001
|
117163
|
124362
|
60920
|
120240
|
123457
|
|
Начисления на заработную плату
|
15784
|
32806
|
33974
|
15472
|
33164
|
33844
|
|
Канцтовары
|
16406
|
8182
|
8945
|
16013
|
8213
|
8745
|
|
ГСМ
|
5000
|
7000
|
7500
|
4236
|
6485
|
7486
|
|
Расходы на командировки
|
800
|
3462
|
3600
|
815
|
3521
|
3412
|
|
Питание
|
42
|
5904
|
6700
|
0
|
5742
|
6429
|
|
Медикаменты
|
16297
|
44642
|
47654
|
16021
|
42687
|
46754
|
|
Приобретение оборудования и мягкого
инвентаря
|
0
|
28000
|
25000
|
0
|
19874
|
22454
|
|
Капремонт
|
4396
|
39688
|
30000
|
4113
|
38465
|
27469
|
|
Прочие расходы
|
1000
|
1000
|
1000
|
959
|
1035
|
1234
|
Как видим из приведенных
в таблице 13 данных, финансирование АЦРБ по различным статьям расходов
достаточно сильно различается по годам, однако наблюдается рост поступлений от
платных услуг в течение последних лет. Некоторая разница между утвержденными по
смете показателями и фактически профинансированными объясняется
перераспределением денежных средств в связи с возникающими проблемами с финансированием
из бюджета.
Оплата труда работников,
выполняющих платные услуги (включая содействующих), производится в пределах
норматива на заработную плату. Норматив на заработную плату устанавливается в
Положении о формировании фонда оплаты труда по платным услугам, согласованным с
профсоюзным комитетом, индивидуально в зависимости от удельного веса заработной
платы в общих расходах на данную услугу, отраженного в калькуляции (смете)
затрат, и коэффициенту трудового участия исполнителей, и указывается в
договоре, заключенном между администрацией и исполнителем.
Распределение фактической
заработной платы между исполнителями производится согласно выполненному объему
работ, отработанному времени, установленному индивидуальному нормативу на
заработную плату.
В случае когда пациент,
оплатив услугу отказывается от ее оказания полностью или частично, возврат
денег пациенту оформляется заявлением с приложением квитанции об оплате. На
заявлении должна быть отметка исполнителя услуги о том, что услуга не была
оказана, либо оказана частично, и виза главного врача или руководителя структурного
подразделения на выдачу денег, уполномоченного главным врачом распоряжаться денежными
средствами, полученными от оказания платных услуг. К заявлению так же прикладывается
экземпляр квитанции материально-ответственного лица и экземпляр, предназначенный
для кассы учреждения. Если учреждение имеет в своем составе бухгалтерию, то
деньги пациенту возвращаются через кассу по расходному кассовому ордеру. Если
учреждение обслуживается централизованной бухгалтерией, то деньги возвращаются
в учреждении непосредственно материально-ответственным лицом, осуществляющим прием
денег от населения. Материально-ответственное лицо на квитанции пациента делает
отметку на выдачу денег и ссылку на документ, удостоверяющий личность пациента
(выдано: сумма цифрами, наименование и номер документа, кем и когда выдан), а
пациент расписывается в получении денег (получил: сумма прописью, дата
получения денег, подпись).
Администрация учреждения,
в лице главного врача:
-
обеспечивает
объемы работ по платным медицинским услугам путем рекламирования услуг и
заключения договоров с организациями и гражданами;
-
обеспечивает
расходными материалами и создает нормальные условия для производства;
-
осуществляет
контроль за организацией и выполнением работ.
Главный врач медицинского учреждения имеет право
расторгнуть договор в случаях, предусмотренных законодательством и договором.
Специалисты, в т.ч. содействующие, оказывающие
платные медицинские услуги:
-
обеспечивают
предоставление услуг, соответствующих стандартам качества, их исполнение с
использованием методов диагностики, профилактики и лечения, разрешенных на
территории Российской Федерации. Контроль качества оказания платных медицинских
услуг осуществляется в соответствии с Положением "О совершенствовании
системы контроля качества медицинской помощи на территории Республики
Татарстан", утвержденным совместным приказом Министерства здравоохранения
РТ и Территориальным фондом РТ ОМС N 182/59 от 07.08.97 г.
-
выполняют
обязанности, возложенные на них в соответствии с заключенными с ними
договорами, обеспечивают соблюдение норм и правил по охране труда и производственной
санитарии.
-
осуществляют
ведение учетно-отчетной медицинской и финансовой документации.
Специалисты, оказывающие
платные медицинские услуги имеют право вносить предложения по созданию оптимального
режима работы, приобретению необходимых медикаментов и инструментария,
совершенствованию работы учреждения.
Приведем пример расчета
оказания одной из платных медицинских услуг, оказываемых в АЦРБ – бронхоскопии
диагностической.
1. Заработная плата:
|
Наименование профессии
|
Время исследования, мин.
|
Время использования аппарата, мин.
|
Стоимость, руб.
|
|
Врач
|
50
|
50
|
10,0
|
|
Медсестра
|
50
|
-
|
6,5
|
|
Итого
|
|
|
16,5
|
2. Дополнительная
заработная плата бригады:
16,5 х 8,3% = 1,4 руб.
3. Зарплата
вспомогательных работников (46%):
16,5 х 46% = 8,2 руб.
Итого заработная плата:
16,5 + 1,4 + 8,2 = 26,1
руб.
4. Начисления на
заработную плату (35,6%):
26,1 х 35,6% = 9,29 руб.
5. Накладные расходы –
18,8 руб.
6. Стоимость
медикаментов, расходных материалов на исследование – 26,0 руб.
7. Амортизационные
отчисления оборудования – 62,3 руб.
8. Себестоимость услуги:
26,1 + 9,29 + 18,8 + 26,0
+ 62,3 = 142,49 руб.
9. Рентабельность (20%):
142,49 х 20% = 28,5 руб.
10. Итого цена
медицинской услуги
142,49 + 28,5 = 170,99
руб.
В этом методе расчета все
затраты на одну медицинскую услугу берутся в среднем, кроме конкретных затрат
времени медицинского персонала.
В настоящее время Россия
столкнулась с обострившейся проблемой охраны здоровья населения. Речь идет ни
много, ни мало о нашем физическом выживании. С начала 90-х годов Россия попала
в “демографический капкан”, когда началась естественная убыль населения. В
Татарстане этот процесс берет начало с 1992 года. Демографический кризис
выразился в формах, не имеющих аналогов в послевоенной истории развитых стран.
Рост смертности, снижение рождаемости, старение населения, ухудшение здоровья
населения, естественная убыль и самоубийства.
Определить факторы,
влияющие на рождаемость, сложно несмотря на многочисленные исследования в этой
области. Уровень рождаемости, особенно ее дифференциация, является результатом
взаимодействия целого комплекса экономических, социальных, религиозных,
психологических и исследовательских. Снижение уровня рождаемости можно
рассматривать как своеобразную реакцию людей на условия жизни.
Происходит снижение
здоровья каждого последующего поколения, а это в свою очередь, чревато
снижением качества человеческого потенциала всей науки в длительной
перспективе: ведь больное население не может воспроизводить здоровых.
Таблица 14
Первичный уровень
заболеваемости населения РТ (на 1000 населения)
|
Всего
|
Дети
|
|
2002
|
2003
|
2002
|
2003
|
|
РТ
|
851,3
|
871,2
|
1625,8
|
1685,7
|
|
Агрыз
|
1060,2
|
1042,0
|
2429,3
|
2294,1
|
Как видим из данных
таблицы 16, уровень заболеваемости в Республике Татарстан вырос с 851,3 чел. в
2002 г. до 871,2 чел. в 2003 г., а в Агрызе этот уровень значительно превышает
средний по РТ.
Таблица 15
Общий уровень
заболеваемости и травматизма ( на 1000 населения)
|
РТ
|
РФ
|
Агрыз
|
|
2000
|
1431,9
|
1131
|
1625,8
|
|
2001
|
1442,9
|
1171
|
2429,3
|
|
2002
|
1436,5
|
1191
|
1776,7
|
|
2003
|
1597
|
-
|
1865
|
Таблица 15 показывает,
что уровень заболеваемости в Республике Татарстан и Агрызе значительно
превышает средний по Российской Федерации, и продолжает неуклонно расти.
Причина - в
катастрофическом ухудшении здоровья детей, понижение полноценности
новорожденных. Сложилась парадоксальная ситуация: проблемы здоровья перемещаются
с группы престарелых в группу детей, а это противоречит естественному процессу
жизни.
Одновременно с этим в
республике растет смертность. Сегодня она превышает рождаемость в среднем в 1,5
раза. Для республики характерен так называемый “демографический крест”.
Складывающиеся тенденции смертности характеризуются следующими особенностями:
-
феномен
сверхсмертности мужчин;
-
более высокие
темпы роста смертности в трудоспособных возрастах;
-
увеличилась
смертность от болезней сердца, убийств, самоубийств, а также инфекционных
заболеваний, смертность от злокачественных новообразований.
Анализ тенденций
смертности свидетельствуют, что естественной смертью умирают лишь 10-12%
населения республики. Основной причиной смертности населения являются болезни,
от которых умирает 65-78% населения ежегодно.
Таким образом, особое
значение в системе борьбы со смертностью принадлежит профилактике
заболеваемости населения, ибо справедливо говорят, что болезнь легче
предупредить, чем лечить.
Отрицательные тенденции в
здравоохранении в значительной мере обусловлены недостаточным финансированием в
этой сфере. Расходы государства на здравоохранение (включая бюджетные
ассигнования и взносы на обязательное медицинское страхование) сократились не
менее чем на 33 % за период 1991-2002 г. Удельный вес государственных расходов
на здравоохранение в России составил в 2003 г. 3,1% валового внутреннего
продукта (по данным за 1992 г. в Австрии доля этих расходов составила- 5,9 %
ВВП, Великобритании-5,9 %; Германии - 8,2 %; США- 6,6 %. За 90-е годы в
медицинской промышленности Российской Федерации в несколько раз сократились
объемы производства витаминов, антибиотиков и многих других лекарственных препаратов,
а также медицинской техники.
Эрозия бесплатной
государственной системы здравоохранения в стране компенсируется расширением
медицинских услуг , оказываемых населению на платной основе. В 2003 г. объем
этих услуг, по данным Госкомстата России, составил 12,9 млрд. руб. (в т.ч.
организации затратили на оплату медицинских услуг населению 7 млрд. руб., а
физические лица 5,9 млрд. руб.) Однако есть основания считать эти значения
сильно заниженными. Значительную часть денег пациенты платят медицинскому персоналу
“в руки” . Между тем данные государственной статистики о размерах платных
медицинских услуг собираются на основе финансовой отчетности медицинских
организаций и налоговых деклараций частнопрактикующих работников. Вполне
очевидно стремление и тех и других снизить заявленные доходы с целью уклонения
от налогообложения.
Результаты специального
социологического мониторинга, проведенного Институтом социальных исследований в
рамках проекта поддержки законодательных инициатив в области здравоохранения в
России, реализуемого Бостонским университетом при финансовой поддержке
Агентства международного развития США представляют материалы статистически-
социологических опросов домохозяйств Российской Федерации, проведенные в январе
2003 и 2004 г. в 14 регионах. Всего было опрошено 3000 домохозяйств в 2003 г. и
2200 домохозяйств в 2004 г.
Вопросы задавались о
расходах на приобретение лекарств и об оплате в денежной форме медицинской
помощи, получаемой в лечебных учреждениях и у частнопрактикующих врачей,
исключая оплату услуг экстрасенсов, знахарей и других врачевателей подобного
рода. Респондентов не спрашивали об уплате услуг в натуральной форме (подарки
врачам т.д.). Средний доход, приходящийся на одно обследованное домохозяйство,
составил в декабре 2002 г. - 1873,7 руб. , а в декабре 2003 г. - 2851 руб.
Результаты оценки
расходов населения на лекарства и медицинские услуги в масштабе всей страны
приведены в таблице 16. Согласно расчетам размер расходов населения на
лекарственное обеспечение и медицинскую помощь (4,5 % ВВП в 2002 г.) превышает
объем государственного финансирования (3,1 %) Совокупный объем расходов государства
и населения на здравоохранение в нашей стране составляет 7,7 ВВП.
Таблица 16
Расходы на
здравоохранение ( в текущих ценах)
|
№
п/п
|
Показатель
|
2002 г.
|
2003 г.
|
|
1.
|
Государственный бюджет (8)
|
75,1
|
29,3
|
64,4 (9)
|
2,40
|
|
2.
|
Взносы работодателей на обязательное
медицинское страхование
|
18,3 (10)
|
0,71
|
20,0 (11)
|
0,75
|
|
3.
|
Общие расходы государства (1+2)
|
93,4
|
3,64
|
84,4
|
3,14
|
|
4.
|
Расходы населения на медицинские
услуги
|
32,5
|
1,27
|
38,1
|
1,42
|
|
5.
|
Расхода населения на приобретение лекарств
в аптеках
|
71,7
|
2,80
|
83,1
|
3,10
|
|
6.
|
Расходы населения на добровольное
медицинское страхование
|
0,9
|
0,003
|
0,4
|
0,01
|
|
7.
|
Общие расходы населения на медицинские
нужды(4+5+6)
|
105,1
|
4,10
|
121,6
|
4,53
|
|
8.
|
ВСЕГО (3+8)
|
198,5
|
7,75
|
206,0
|
7,67
|
Результаты исследования,
приведенные в таблице 16 показывают, что население вынуждено компенсировать за
счет личных средств сокращение расходов государства на здравоохранение.
Нагрузка по финансированию здравоохранению в значительной мере легла на бюджеты
домохозяйств.
Несомненный интерес
представляет вопрос о том, какова реальная доля частного сектора медицинских
услуг в сравнении с услугами государственных и ведомственных учреждений. Этот
интерес вызван тем, что частное здравоохранение в России развивается пока без
необходимой законодательной базы, что оно возникло позже других областей
частного предпринимательства в стране, а главное - что в условиях эрозии
государственной системы здравоохранения усиливается дефицит медицинских услуг
и обостряется проблема их качества.
Одним из показателей
развития услуг частного сектора медицины в системе обслуживания населения может
служить соотношение числа домохозяйств, члены которых в течении года обращались
за помощью в полирайонние учреждения частной и государственной форм
собственности. Именно этот показатель был использован в исследовании (табл.
17).
Таблица 17
Соотношение числа
домохозяйств, представители которых обращались в течение 2002 и 2003 гг. в
медицинские учреждения различных форм собственности и к частнопрактикующим
врачам ( в процентах от общего числа обследованных домохозяйств)
|
Формы собственности
|
общая медицинская помощь
|
|
2002 г.
|
2003 г.
|
|
Государственные и ведомственные учреждения
|
93,7
|
93,7
|
|
Частные учреждения, врачи , ведущие официальную и
неофициальную частную практику
|
7,1
|
5,9
|
|
Не обращались за медицинской помощью
|
4,7
|
5,5
|
Сумма ответов более 100 % ,т.к. часть домохозяйств
пользовалась услугами и государственных и негосударственных учреждений.
Соотношение обращений
домохозяйств в 2002 г. в частный и государственный сектора медицины
соответствует 2 : 4 (см. табл. 18). Значим и удельный вес домохозяйств,
получивших услуги в частных учреждениях - 5,9 % . В ведомственные больницы за
этот период (2003 г.) обратились за помощью 1,3 % и в частные стационары - 0,4
% домохозяйств.
Таблица 18
Средние расходы одного домохозяйства
на лечение в государственном и частном секторах
медицины в декабре 2002 и 2003 гг.
|
виды оплаченных населением медицинских
услуг
|
Сумма расходов руб.
|
Доля расходов в %
|
сумма расходов в руб.
|
Доля расходов в %
|
|
2002 г.
|
2003 г.
|
|
Расходы на медицинские услуги,
лекарства и медицинские материалы при госпитализации:
-в государственных учреждениях
-в частных учреждениях
|
43,9
37,2
6,7
|
100
84,6
15,4
|
48,8
46,8
2,3
|
100
95,3
4,7
|
|
Расходы на медицинские услуги
(кроме стомат. помощи) лекарства и материалы в амбулаторно-полирайонних учреждениях:
-в государственных учреждениях;
- в частных учреждениях
|
24,6
15,8
5,3
|
100
64,3
21,5
|
31,7
23,8
3,2
|
100
75,0
10,1
|
|
Расходы у врачей, ведущих
официальную и неофициальную лечебную практику
|
3,5
|
14,2
|
4,7
|
14,9
|
|
|
|
|
|
|
|
По доле личных расходов
населения в совокупном объеме затрат на здравоохранение Россия находится на
уровне развивающихся стран с низким подушевым доходом, а по уровню
государственных обязательств в сфере здравоохранения - впереди многих стран с
развитой рыночной экономикой. Чрезмерные государственные обязательства
сдерживают, а может быть, и полностью исключают построение рациональной
системы экономических отношений в здравоохранении. Несбалансированность
государственных обязательств и их финансового обеспечения ослабляет действенный
контроль за качеством медицинской помощи. В то же время теневой рынок
деформирует систему оплаты медицинской помощи.
Государство пока не
решилось официально пересмотреть гарантии предоставления бесплатной медицинской
помощи . Правительство рассчитывает решить проблему дисбаланса обязательств и их
финансового обеспечения путем перераспределения средств в пользу более
эффективных и менее дорогостоящих форм медицинской помощи и сокращение
посредством этого общей потребности отрасли в государственном финансировании.
Но такой путь труден для реализации и таит серьезные опасности. Реальный выход
из сложившейся проблемной ситуации - реформирование системы государственных обязательств
в области здравоохранения и легализации соучастия населения в оплате медицинской
помощи.
Эффективность
использования финансовых ресурсов в отдельном ЛПУ зависит и от общей стратегии
финансирования отрасли, и от поиска внутренних резервов здравоохранения.
Внутренними резервами финансовых ресурсов могут быть:
-
доходы от
развивающихся платных услуг. При этом любая услуга может быть платной, если она
осуществляется сверх Программы государственных гарантий бесплатной медицинской
помощи;
-
формирование цен
на медицинские услуги, которые могли бы компенсировать все затраты на услугу и
содержать прибыль ЛПУ как дополнительный источник финансирования. Сегодня
тариф в системе ОМС - цена ниже себестоимости объективно дорогой медицинской
услуги;
-
развитие сети
дневных стационаров, что также является резервом экономии средств на
содержание больных;
-
освобождение
отрасли здравоохранения, ее учреждений от налога на прибыль от платных
медицинских услуг, т. к. коммерциализация медицины в условиях России - явление
вынужденное.
Для того, чтобы этот
процесс развивался, имел почву, нужен богатый пациент, а таковой на сегодняшний
день в массовом порядке отсутствует (пациент из своих доходов, как правило, не
может сегодня заплатить за объективно дорогую медицинскую услугу, если ее
оказывать на уровне медицинского стандарта). Поэтому доходы от платных медицинских
услуг стали способом финансирования учреждений здравоохранения в условиях,
когда государство не выполняет своих обязательств перед отраслью. Это означает,
что платные медицинские услуги сегодня - это не способ наживы, а выполнение за
государство его роли как донора финансовых ресурсов.
Государство не должно брать налоги с отрасли,
которую оно недофинансирует.
-
экономия средств
внутри ЛПУ. Для этого необходима большая самостоятельность руководителя в
распоряжении этими средствами, ослабление контроля, самоуправление;
-
более широкое
внедрение и развитие медицинского лизинга как способа финансирования без
кредитования. Создание и поощрение развития медицинских лизинговых компаний;
-
использование
факторинга как механизма продажи долгов лечебного учреждения государству.
Поскольку муниципалитет на основании ст. 120 п. 2 ГК РФ несет субсидиарную
ответственность за долги ЛПУ на основании того, что муниципалитет реализует
права собственника (65 % ЛПУ Российской Федерации - муниципальные);
-
развитие ДМС как
разновидности платной медицинской помощи. ДМС больше формирует ответственность
пациента за свое здоровье, чем в условиях "платной медицинской помощи";
-
возможность более
широко пользоваться арендной платой, несмотря на то, что в ЛПУ Российской
Федерации это, в основном, - субаренда. Арендная плата - дополнительный
внутренний источник финансирования;
-
разрешение
накопления и формирования фонда амортизации, несмотря на то, что оборудование
не приобреталось ЛПУ за свой счет. Если государство не финансирует покупку
оборудования, то учреждение здравоохранения должно иметь выход для решения этой
проблемы.
Главные результаты проведенного исследования:
-
расходы населения
на медицинские нужды превышают расходы государства на здравоохранение;
-
расходы на
медицинские нужды составляют значительную долю семейных расходов и эта доля
растет (2002 г. - 14 %, 2003 г. - 16 %);
-
оплата “в руки”
составляет значительную (23 %), но не основную часть расхода населения на
медицинскую помощь; вместе с тем большая часть оплаты населением услуг “через
кассу” в мед. учреждениях не учитывается в финансовой отчетности остается в
рамках теневой экономики;
-
частный сектор, в
особенности в сфере электролечение , стал значимым , с экономической точки
зрения, компонентом здравоохранения;
-
экономический
кризис 2000 г. существенно ухудшил доступность медицинской помощи населению;
расходы семей на лекарства в сопоставимом выражении сократились на 38 %;
потребление медицинских услуг в натуральном выражении уменьшилось на 14 %;
-
нагрузка по
финансированию здравоохранения перемещается на население.
Финансовое планирование
для учреждений здравоохранения не рассмотрено в печатных изданиях, поэтому в
каждом ЛПУ самостоятельно ищут пути развития, объемов оказания медицинской
помощи, их ресурсного обеспечения и в итоге построения финансовых планов
(смет). В АЦРБ данные задачи становились в 1991/92 годах, когда стала рушиться
система бюджетного финансирования; система гарантированного поступления
медикаментов и мягкого инвентаря; система ежедневного выделения продуктов
питания. Организация работы больницы в эти годы, в частности, потребовала
оформления юридического лица и принятие Устава в 1994 году, разработки новых
форм договоров, расчета себестоимости и прибыли, определение ценовой политики,
становление практики платных услуг.
Планирование является
одним из методов управления развитием здравоохранения и важным является его
методология, определяющая схему построения финансовых планов и смет медицинских
учреждений.
В этой ситуации
финансовое планирование сводится к выполнению утвержденных смет и использованию
в пределах сметы финансовых, материальных и кадровых ресурсов и их
возможностей. Таким образом, мы видим, что существующая система планирования, в
том числе и финансовое планирование медицинских учреждений обладает рядом недостатков,
которые сегодня пытаются решить сотрудники АЦРБ. Они предлагают поэтапный
переход к новой системе планирования в рамках бюджетно-страховой медицины.
В условиях реформы
здравоохранения возрастает роль управления и планирования любым лечебным
учреждением в связи с высокой динамичностью внешних условий, резким
ограничением ресурсов на восстановление издержек, тем более на развитие учреждения
и коллектива.
Каждый руководитель,
начиная с главного врача, кончая руководителями первичного звена - заведующими
отделениями и старшими сестрами, должны четко на любой момент времени знать
ответ на 4 основных вопроса управления:
-
Что делать -
определить систему целей, к которым необходимо вести коллектив единомышленников,
заранее просчитать ресурсы, необходимые для их достижения.
-
Кто будет делать
- четкое и конкретное определение исполнителей.
-
За что
исполнители будут работать - разработка критериев оценки труда, системы
стимулирования.
-
Каким образом -
определение необходимых объемов информации, ее сбор, передача заинтересованным
лицам, подготовка управленческих решений, контроль за их исполнением.
За каждым вышестоящим
вопросом управления стоит работа по планированию. То есть прежде чем что-то
определить, нужно четко знать свои резервы и возможности. А основным принципом
планирования здравоохранения должно стать обеспечение соответствия реальных
финансовых ресурсов, выделяемых обществом на нужды здравоохранения из всех
источников, и объема государственных гарантий предоставления населению
бесплатной для него медицинской помощи. Планирование должно осуществляться на основе
финансовых нормативов на оказание определенной единицы медицинской помощи
(койко-дня, посещения, вызова скорой помощи). Необходимо, чтобы нормативы отвечали
реальным затратам на оказание медицинской помощи в условиях рачительного хозяйствования.
Главной формой
планирования и организации деятельности учреждения здравоохранения является
ежегодный план экономического и социального развития. В качестве основы для
формирования годового плана учреждение здравоохранения использует полученные от
вышестоящего органа управления исходные данные для планирования: контрольные
цифры, государственный заказ, долговременные экономические нормативы и лимиты.
Одним из первых
инструктивных документов, позволяющих определенную свободу действий ЛПУ, было Положение
МЗ СССР об использовании дорогостоящей аппаратуры во внерабочее время. Это
обеспечило возможность дополнительных услуг населению на платной основе.
С учетом возможностей
АЦРБ разработаны предложения для предприятий и организаций, прежде всего сельских
районов Татарстана и прилежащих районов соседних областей. Все услуги можно
сгруппировать по 3 направлениям:
-
медицинский
скрининг;
-
углубленное
обследование в амбулаторных условиях;
-
лечение в
условиях стационара.
Работа строилась на прямых договорах между
предприятием-заказчиком и больницей.
Дальнейшее развитие
договорных отношений в сфере оказания медицинских услуг связано со многими
законодательными документами, принятыми на Федеральном и республиканском
уровнях. Так, в соответствии со Статьей 41 Конституции РФ всем гражданам
Российской Федерации гарантируется бесплатная медицинская помощь. Однако, эта
социальная статья не может быть реализована в полном объеме в настоящее время.
Поэтому возникла необходимость в распоряжении МЗ РФ регулирующим договорные
цены и в Постановлении Правительства РФ от 13.01.96 г. № 27 о разрешении
платных медицинских услуг. Другие документы, расширяющие права ЛПУ в части
оказания платных медицинских услуг в учреждениях здравоохранения: Указ
Президента РФ от 15.07.94 г № 14-82, Постановление Правительства РФ № 239 от
07.03.95 г. «О мерах по упорядочению государственных цен и тарифов», письмо МЗ
и МП РФ «О составе затрат по производству и реализации продукции, работ, услуг,
включаемых в себестоимость продукции, работ и услуг» от 14.09.92 г. №
25-04-22-94, письмо МЗ и МП РФ № 19-15/03 от 01.09.92 «О методических рекомендациях
по расчету тарифов на медицинские услуги». Общий вывод по этим документам -
освобождение цен от контроля государства.
Внебюджетная деятельность
для лечебного учреждения является дополнительной работой и проводится сверх
установленных норм и объемов, требует более значительного психо-эмоционального
напряжения. Для ее организации и управления необходима материальная
заинтересованность сотрудников.
Поэтому при формировании
цен на услуги особое внимание уделяется определению размера оплаты труда
медицинского персонала с тем, чтобы, с одной стороны, работнику было выгодно
оказывать платные медицинские услуги, а с другой - общая сумма услуги была
достаточно доступна и населению, сопоставима с уровнем его доходов и ценами на
другие немедицинские услуги.
С этой целью в больнице при ценообразовании статья
«Заработная плата» рассчитывается по методике, учитывающей срочность оказывания
услуги, увеличение времени приема пациента, умение гасить конфликтные ситуации.
Фонд заработной платы
отделений, выполняющих медицинские услуги по внебюджетной деятельности,
определяется исходя из размера заработной платы в цене услуги и объема
оказанных услуг. Этот фонд ежеквартально направляется в отделения, где распределяется
между исполнителями с учетом доли участия каждого.
Средства заработной платы
по внебюджетной деятельности выплачиваются медперсоналу регулярно, 1 раз в
квартал.
Учреждения
здравоохранения самостоятельно утверждают штатные расписания и устанавливают
должностные оклады в соответствии с действующими схемами. На сегодняшний момент
действует приказ Минздравмедпрома России от 18.01.96 г. № 16 «О введении форм
штатных расписаний учреждений здравоохранения».
Проанализировав статистические данные за 2001-2003
гг. АЦРБ, а именно экономические показатели стационара, отчет о прибылях и
убытках, коэффициенты прибыльности и рентабельности, затраты на производство
услуг стационара, можно сделать следующие выводы:
-
любое уменьшение затрат
на производство предполагаемых медицинских услуг приводит к увеличению уровня
прибыли;
-
показатели
анализа баланса, коэффициенты прибыльности и рентабельности, а также
экономические показатели стационара необходимы для планирования бюджета
больницы и его оптимального соотношения с выручкой от реализации услуг,
влияющих на прибыль;
-
в условиях
становления рыночных отношений больница с экономической точки зрения сохранила
необходимое равновесие для ведения лечебно-хозяйственной деятельности.
Оценка исполнения сметы
расходов требует также изучения эффективности расходов. К важному показателю
относится средний расход содержания койки. Он определяется по плану расходов на
текущее содержание в целом и отдельно по каждой статье. Средний расход койки
рассчитывается по показателям: «утверждено по смете» и «фактический расход»
путем деления суммы расхода на количество соответствующих единиц сети.
На сегодняшний день в
больнице никто не владеет полным контролем за финансовым положением больницы и
не ведет тщательный учет соответствия планов и фактических затрат с целью
дальнейшей корректировки планов на последующий период. Это объясняется
существующим разделением труда в управленческом звене. Разрозненные данные
собираются в различных подразделениях больницы (бухгалтерии, медстатистики, старших
медсестер отделений, пищеблоке) и отправляются в различные места по требованию
(в ФОМС, Министерство здравоохранения, главной медсестре, главному врачу, в
отдел кадров). Однако редко фактически затраченные ресурсы по конкретному заболеванию
или манипуляции подаются экономисту больницы. То есть плановая работа ведется в
основном по факту прошлого года, хотя зачастую эти данные бывают искажены, либо
не полны. Поэтому я считаю, что создание и поддержание действенной системы
контроля и управления очень важны при ведении планово-финансовой работы. И
результатами ее должны владеть не только вышестоящие организации, но и внутри
больницы. Заинтересованными лицами постановки данного этапа являются прежде
всего экономисты и главный врач больницы как лицо, отвечающее за состояние
вверенного ему в управление объекта.
Контрольная функция
данного этапа должна состоять в проверке соответствия плановых затрат с
фактическими не только в сводной таблице в конце года, но и в каждом месяце
либо квартале. Так как затраты могут увеличиваться или уменьшаться в зависимости
от объема проведенного лечения, стоимости применяемых медикаментов и затрат на
питание конкретного больного. Я считаю, что один раз в квартал, старшие
медсестры отделение, лабораторий и диетсестра пищеблока должны подавать список
по конкретным заболеваниям по фактическим затратам на одного больного.
Работники медстатистики должны подавать данные о пролеченных больных. Экономист
в свою очередь прорабатывает эти сведения и результаты обсуждает с главным
врачом по корректировке планов и передаче сведений обратно в отделения с целью
уведомления о экономии или перерасходе средств.
Вышеописанный процесс
финансового планирования в больнице для практического применения целесообразно
более детально разработать, что невозможно охватить в дипломной работе в виду
ее ограниченности. При разработке финансовых планов на год составление сметы
нужно разбивать по конкретным отделениям и подразделениям больницы; учитывать
сезонное изменение коечного фонда, движение кадрового состава и внедрение новых
технологий лечения, вводимых в практику.
Для повышения эффективности финансового
планирования в АЦРБ, по мнению автора работы следует:
-
составлять план
расходования финансовых средств исходя из фактически обоснованных нужд,
сложившихся в течении отчетного года в сравнении с предыдущими периодами и
выяснение причин уменьшения или увеличения расходов;
-
при составлении
сметы прогнозировать уровень инфляции и учитывать его при планировании
финансов;
-
предоставить
более широкие права в принятии управленческих решений в области финансов
экономическому отделу и заместителям главного врача.
В последние годы в
здравоохранении РФ произошли весьма существенные изменения, в первую очередь, в
объемах финансирования и внедрения страховой медицины. Страховая медицина
позволила сократить объем затрат, но этого недостаточно, чтобы покрывать
расходы.
АЦРБ - одно из немногих медицинских учреждений
города Агрыза, которые на сегодняшний день имеют стабильное финансовое положение.
Самый большой кредитор – республиканский бюджет, территориальный ФОМС оплачивает
по конечному результату регулярно и полностью. При выполнении плановых
показателей медицинского учреждения невозможно выбрать все средства, выделяемые
для его финансирования через страховые организации. Для оценки результатов
финансовой деятельности медицинских учреждений в условиях ОМС важно знать не
только размер реально полученных средств за оказанные услуги по выставленным
счетам, но и сколько медицинские учреждения могли бы зарабатывать.
Поэтому перспективной, на мой взгляд, является
система, сочетающая финансирование:
-
за счет ФОМС
(большая часть ресурсов) - целевого источника, направляемого на оплату принятых
и пролеченных больных со страховым полисом;
-
за счет средств
республиканского бюджета, направляемых в основном на выполнение
общегосударственных целевых программ в области здравоохранения, выполнение
которых будет обязательно для медицинских учреждении, и учитывать интересы социально
незащищенных слоев населения;
-
за счет платежей
предприятий, размер которых должен будет дифференцироваться в зависимости от
уровня заболеваемости работающих и влияние предприятия на условия проживания
населения и окружающую среду;
-
за счет развития
платных услуг в здравоохранении. Для этого нужна законодательная и нормативная
база на уровне Федерации, чтобы данный вид услуг был официально признан, так
как в настоящее время закона о платной медицине нет.
Финансовое планирование
среди медицинских учреждений, как вид плановой работы, помогающий правильно и
корректно составлять сметы на год, является новым и пока еще мало освоенным.
Данное положение дел обуславливается тем, что нет специальной литературы, нет
нормативной базы широкого распространения. Администрация больниц не видит
существенной экономической выгоды финансового планирования в рыночных условиях
хозяйствования, не требует проведения должного экономического анализа. Одним из
важнейших принципов экономического анализа деятельности медицинских учреждений
является его логическая последовательность – переход от анализа результатов финансовой
деятельности учреждения к обусловившим их причинам; от анализа деятельности
учреждения в целом к анализу деятельности отдельных подразделений и т.д.
Главной задачей
финансового планирования учреждений здравоохранения на сегодняшний день
является поиск способов зарабатывания средств и лишь во вторую очередь -
обеспечение наиболее рационального их использования. Это вызывает необходимость
проведения анализа экономической эффективности лечебной деятельности и финансирования,
как это было проведено в данной дипломной работе, чтобы выяснить, покрывают ли
доходы произведенные затраты. Процесс финансового планирования учреждений
здравоохранения, приведенного на примере АЦРБ, не является универсальным для
всех видов ЛПУ и лишь схематично показывает направления в этом виде финансово-плановых
работ. Каждая больница определяет для себя сама род деятельности; штатное
расписание; вид оплаты и стимулирования труда; виды затрат на лечение;
структуру финансирования и методы привлечения новых источников финансирования,
а также контроль и корректировку планов.
Необходимо отметить, что
многое из нынешних направлений финансового планирования и экономического
анализа не новы сами по себе и таковыми являются лишь по отношению к
здравоохранению. Тем не менее овладение этими методами, адаптация их
применительно к конкретным особенностям отрасли - задача достаточно сложная, требующая
большого труда и классификации. Еще больше это относится к специфичным методам
экономического анализа и финансового планирования, применимым к медицинской
деятельности.
Однако эффективность
использования финансовых ресурсов в отдельном ЛПУ зависит и от общей стратегии
финансирования отрасли, и от поиска внутренних резервов здравоохранения. Внутренними
резервами финансовых ресурсов могут быть:
-
доходы от
развивающихся платных услуг. При этом любая услуга может быть платной, если она
осуществляется сверх Программы государственных гарантий бесплатной медицинской
помощи;
-
формирование цен
на медицинские услуги, которые могли бы компенсировать все затраты на услугу и
содержать прибыль ЛПУ как дополнительный источник финансирования. Сегодня
тариф в системе ОМС ниже стоимости объективно дорогой медицинской услуги;
-
развитие сети
дневных стационаров, что также является резервом экономии средств на содержание
больных;
-
освобождение
отрасли здравоохранения, ее учреждений от налога на прибыль от платных
медицинских услуг, так как коммерциализация медицины в условиях России -
явление явно вынужденное. Для того чтобы этот процесс развивался, имел почву,
нужен богатый пациент, а таковой на сегодняшний день в массовом порядке отсутствует.
Поэтому доходы от платных медицинских услуг стали способом финансирования
учреждений здравоохранения в условиях, когда государство не выполняет своих
обязательств перед отраслью. Это означает, что платные медицинские услуги
сегодня - это не способ наживы, а выполнение за государство его роли как донора
финансовых ресурсов;
-
экономия средств
внутри ЛПУ. Для этого необходима большая самостоятельность руководителя в
распоряжении финансовыми средствами.
Повысить доход учреждения
можно также следующими путями:
-
увеличивая число
должностей наиболее выгодных специалистов;
-
стимулируя
улучшение показателей работы специалистов;
-
за счет увеличения
и изменения структуры посещений;
-
доступность
медицинской помощи (наличие необходимых штатов, транспорта, режим работы
учреждения);
-
направления
потоков больных (расстояние от места жительства, уровень заболеваемости).
В заключение отметим, что
в рамках отдельной дипломной работы невозможно показать все направления и виды
экономического анализа деятельности медицинского учреждения и тем более дать
подробную интерпретацию полученных результатов.
1. Бадаш Х.З. Экономика предприятия.
Ижевск: УдГУ, 1996.
2. Балабанов И.Т. Финансовый менеджмент.
- М. : Финансы и статистика, 2001.
3. Бригхем Ю., Гапенски Л. Финансовый
менеджмент / под ред. Ковалева В.В. – СПб.: Экономическая школа, 1999.
4. Зайцева Т.И. Новый механизм
хозяйствования в здравоохранении. // Здравоохранение. - № 12. - 2002.
5. Кадыров Ф.Н. Экономический анализ
деятельности медицинских учреждений. Планирование расходов на содержание
больницы и составление сметы. – М.: МЦФЭР, 2001.
6. Ковалев В.В. Введение в финансовый
менеджмент - М. : Финансы и статистика, 2001.
7. Коммерческая деятельность учреждений
здравоохранения / Долгая В.М., Самодин В.И. , Шамшурина Н.Г. , Шипова В.М. -
М.: Книжный мир, 2003.
8. Корчагин В.П. Финансовое обеспечение
здравоохранения. - М.: Эпидавр, 2002.
9. Мерзляков В.А. , Суворов А.Н. Оценка
существующих тенденций здравоохранения РТ// Казань, 1991 г.
10.
Методы
экономического анализа деятельности медицинских учреждений амбулаторно-полирайонного
звена при ОМС. // Здравоохранение. – 2001. - № 7.
11.
Попов Г.А.
Вопросы теории и методики планирования здравоохранения. - М.: Медицина, 1967.
12.
Постановление
Правительства РТ от 19.07.96 г. № 498 «О развитии системы обязательного
медицинского страхования в Республики Татарстан»
13.
Приказ МЗ РФ от
23.03.96 г. № 109 «О правилах предоставления платных медицинских услуг
населению», утв. Постановлением Правительства РФ от 13.01.96 г. № 27.
14.
Приказ МЗ РТ от
31.12.97 № 280 «О введении в действие методических рекомендаций по расчету
тарифов на медицинские услуги».
15.
Самборский В.И.,
Грищенко А.А. Анализ хозяйственной деятельности в бюджетных и научных
учреждениях. - М.: Финансы и статистика, 2000.
16.
Самодин В.И.,
Шамшурина Н.Г. Экономический анализ лечебно-хозяйственной деятельности ЛПУ в
условиях становления рыночных отношений. // Здравоохранение. - 2002. - № 11.
17.
Типовое положение
об организации медицинских услуг населению за счет средств предприятий,
организаций и граждан в ЛПУ Республики Татарстан, утв. Приказом МЗ РТ от
05.02.99 г. № 26.
18.
Финансовый
менеджмент. / Под редакцией Поляка Г.Б. - М.: Финансы, 2001.
19.
Финансы
учреждений и организаций, осуществляющих некоммерческую деятельность. - М.:
Финансы, 2002.
20.
Финансы. / под
редакцией Радионовой В.М. - М.: Финансы, 2001.
21.
Шамшурина Н.Г.
Экономика лечебно-профилактического учреждения. – М.: МЦФЭР, 2003.
22.
Шилова М.В.
Основы нормирования труда в здравоохранении. - М.: Книжный мир, 2002.
23.
Экономика
здравоохранения. - Ижевск, 2000.