Искусственное кровообращение
Реферат
Тема:
Искусственное кровообращение
План
Вступление
Искусственное кровообращение:
Аппараты ИК
Оксигенаторы
Пузырьковые оксигенaторы
Пленочные оксигенаторы
Мембранные оксигенаторы
Коронарный отсос
Теплообменник
Фильтры
Методика проведения ИК
Выбор раствора для заполнения АПК
Подключение АИК к больному
Начало и поддержание ИК
Заключение. Переход на естественное
кровообращение
Список литературы
Введение
Усовершенствование
автожектора позволило С.С. Брюхоненко впервые в мире осуществить ИК целостного
организма собаки. Начало выдающемуся достижению медицины XX
в было положено. Однако приоритет С.С. Брюхоненко был признан только после
опубликования статьи W
Probert и D.
Melrose (I960). «Ранний
русский аппарат сердце—легкие». Этот факт подтверждает и известный американский
анестезиолог L. Rendel-Baker
(1963) «…Только недавно нам стало известно о значительно более ранних сериях
успешных перфузии собак, произведенных С.С. Брюхоненко в 1929 г. К несчастью,
эта работа была опубликована в русской и французской литературе, где и осталась
похороненной». Остается только удивляться, что подобное произошло с
изобретением, запатентованным в 1929 г. в Германии и Англии и в 1930 г во
Франции. Сами же работы
были
опубликованы
«Journal Physiology et Pathology General», 1929, Vol 27, № 1. И
уже
совершенно
непонятно,
когда
тот
же
D. Melrose, в
I960 г.
восстановивший
приоритет
С.С
Брюхоненко,
через
26 лет
в
книге
«Cardiopulmonary bypass», вышедшей
в
1986 г.
под
редакцией
К
Taylor, и
С.
Lake в
книге
«Cardiovascular anesthesia» (1985) основоположником
метода
ИК
называют
J. Gibbon. Только в 1937 г. этот
автор провел успешные эксперименты с искусственным кровообращением на кошках. С
помощью сконструированного им аппарата, состоящего из насоса и оксигенатора, он
пережимал легочную артерию на 25 мин, вскрывал ее и демонстрировал возможность
эмболэктомии. Начавшаяся вскоре Вторая мировая война затормозила работы в
области ИК. Симптоматично, что в первые послевоенные годы наибольших успехов
достигли ученые стран, не пострадавших в войне (США, Швеция). Были созданы
более совершенные модели АИК, с помощью которых уже можно было провести общую
перфузию у человека [Gibbon
J. et
al., 1948; Crafoord
С. et al.,
1948, Jongbloed
D., 1919] В 1951 г. С. Dennis
и соавт. впервые применили ИК у человека, однако больная с дефектом
межпредсердной перегородки умерла на операционном столе от сердечной
недостаточности. Наконец, в 1953 г. J.
Gibbon выполнил первую
успешную операцию по поводу дефекта межжелудочковой перегородки в условиях
общей перфузии организма. С 1955 г. метод стал применяться в различных странах.
Этому способствовали работы D.
Kirklm и соавт. из клиники
Мауо (США). Авторы модифицировали аппарат Гиббона и стали оперировать с
объемной скоростью, равной или близкой к нормальному сердечному выбросу.
В СССР работы по
созданию клинических моделей АИК были начаты в 1952 г. (Е.А. Вайнриб и сотр.).
В 1957 г. А.А. Вишневский с помощью второй модели АИК-57 произвел первую
успешную операцию на открытом сердце, а спустя 2 года метод стал применяться в
ведущих учреждениях страны, руководимых Н.М. Амосовым, А.Н. Бакулевым, А.А.
Вишневским, П.А. Куприяновым, Б.В. Петровским, Ф. Г. Угловым и др. В настоящее
время метод ИК широко применяется во всем мире. Сконструированные в 50-х годах
образцы АИК по праву заняли место в музеях. На смену им пришли новые,
оснащенные современной электронной техникой аппараты с одноразовыми
оксигенаторами, теплообменниками, фильтрами, канюлями и т.д. Сам по себе метод
ИК практически стал совершенно безопасным. Об этом свидетельствуют сотни тысяч
успешных операций, проводимых ежегодно в разных странах [Tinker
J., 1989].
Аппараты ИК
Насосы. Современные
насосы АИК должны обладать производительностью 4-5 л/мин, т.е. приблизительно
равной минутному объему сердца в покое. Главными требованиями ко всем
конструкциям насосов являются минимальное повреждение форменных элементов крови
и высокая надежность. Различают клапанные (мембранный, камерный) и бесклапанные
(роликовый, пальчиковый) насосы, которые создают пульсирующий поток различной
амплитуды. В литературе существуют противоположные точки зрения относительно
целесообразности использования насосов с малой или большой амплитудой [Taylor
К., 1984; Hdmund
L., 1982; Philbin
D. et
al., 1982]. Сторонники насосов с
большой амплитудой (пульсирующий поток) подчеркивают их физиологичность, лучшее
кровоснабжение миокарда, больший диурез, выраженный капиллярный кровоток,
минимальный ацидоз, уменьшение периферического сопротивления и др. [Waaben
A. et
al., 1985]. Позиция же их противников
основывается на увеличении гемолиза вследствие повышенной турбулентности из-за
быстрого ускорения и замедления кровотока, а также усложнением насосов и других
технических средств в АИК, тем более, что системные показатели кровообращения
среднее артериальное давление и общее периферическое сопротивление практически
не меняются как при пульсирующем, гак и при непульсирующем кровотоке [Осипов
В.П., 1976].
Разумно поступили конструкторы
фирмы «Stockert» (ФРГ),
предусмотрев возможность применения пульсирующего и непульсирующего кровотока в
одном АИК.
Оксигенаторы
Технические устройства,
временно заменяющие оксигенирующую функцию легких, подразделяются на две
группы: 1) оксигенаторы, где кровь и кислород непосредственно контактируют друг
с другом; 2) оксигенаторы, где между кровью и кислородом имеется
газопроницаемая мембрана. К первой группе относятся пузырьковые и пленочные
оксигенагоры, ко второй — мембранные. Пузырьковые оксигенaторы
в свою очередь делятся на прямоточные и противоточные в зависимости от
направления потоков газа и крови [Осипов В.П., 1976]. Характерными
представителями прямоточного оксигенатора являются оксигенатор де Волла —
Миллихая, сконструированный в 1956 г. в США, и все последующие его модификации.
К подгруппе пузырьковых оксигенаторов относятся и современные одноразовые
оксигенирующие системы различных фирм: «Bentley»
(США), «Shiley» (США), «Harvey»
(США), «Gambro» (Швеция). Недостатками
прямоточных пузырьковых оксигенаторов являются мощный поток кислорода и
связанный с этим гемолиз, а также вспенивание и последующий переход в жидкое
состояние всего объема крови, проходящего через оксигенатор [Осипов В.П.,
1976]. Кислород, поступающий в кровь из нижней части пузырькового оксигенатора
противоточного типа, создает пенный столб (экран), навстречу которому из
верхней части оксигенатора стекает венозная кровь. Этот принцип более
экономичен и эффективен. Расход кислорода и количество крови существенно меньше,
чем в прямоточных оксигенаторах. Из-за вспенивания небольшой части притекающей
венозной крови меньше травмируются форменные элементы крови. Недостатком
указанных оксигенаторов является сложность управления, обусловленная
необходимостью постоянного наличия пенного столба [Осипов В.П., 1976].
Оксигенаторами указанного типа были снабжены различные модификации
отечественных АИК.
Пленочные оксигенаторы
Как свидетельствует
название этих технических устройств, оксигенация происходит при контакте пленки
крови, образовавшейся на какой-либо твердой поверхности, с кислородом.
Различают стационарные и ротационные пленочные оксигенаторы. В стационарных
оксигенаторах кровь стекает по неподвижным экранам, которые находятся в
атмосфере кислорода. Примером является оксигенатор Гиббона, с помощью которого
была проведена первая успешная операция на сердце с ИК. Основными недостатками
экранных оксигенаторов являются их дороговизна, плохая управляемость,
громоздкость конструкции и необходимость большого количества донорской крови.
Более эффективны ротационные оксигенаторы. К ним относятся популярные в прошлом
дисковый оксигенатор Кея — Кросса и цилиндровый оксигенатор Крафорда —
Сеннинга. Пленка крови, образующаяся на поверхности вращающихся дисков или
цилиндров, контактирует с кислородом, подаваемым в оксигенатор.
Производительность ротационных оксигенаторов в отличие от экранных может быть
увеличена за счет повышения скорости вращения дисков (цилиндров). Рассмотренные
пленочные и пузырьковые оксигенаторы многоразового пользования имеют
исторический интерес. На смену им пришли оксигенаторы одноразового пользования
в комплекте с теплообменником, артериальным и венозным резервуарами,
специальной «антифомной» (силикон) секцией внутри оксигенатора, газовыми и
жидкостными фильтрами, набором канюль и катетеров. Нет необходимости
подчеркивать, что все это находится в стерильных упаковках. Наибольшей
популярностью пользуются оксигенаторы фирм «Bentley»
(США), «Harvey» (США), «Shiley»
(США), «Polystan» (Дания), «Gambro»
(Швеция) и др. Эти оксигенаторы полностью удовлетворяют запросы современной
кардиохирургии и кардиоанестезиологии. Однако если необходима длительная (более
4 ч) искусственная оксигенация крови, то вредное действие прямого контакта
крови с кислородом и углекислым газом становится небезразличным для организма.
Антифизиологичность этого феномена проявляется изменением электрокинетических
сил, нарушением нормальной конфигурации молекул белков и их денатурацией,
агрегацией тромбоцитов, выбросом кининов и т.д. [Bethume
I)., 1986]. Во избежание этого при
длительных перфузиях более целесообразно пользоваться мембранными
оксигенаторами.
Мембранные оксигенаторы
Первый мембранный
оксигенатор небольших размеров был сконструирован W.
Kolff и с успехом испытан в
эксперименте D. Effler
в 1956 г В гом же году О. Olowes
и соавт. применили в клинике больших размеров мембранные легкие, используя
полиэтиленовые, затем теф-лоновые мембраны. В 1958 г. G.
Clowes сообщил о 100 больных,
у которых были использованы мембранные легкие. В последующие годы были созданы
более эффективные и менее громоздкие модели с использованием в качестве
мембраны полимера силикона и поликарбоната [Peirce
Е., 1970], силиконизированного угля [Kolobow
Т. et al.,
1963, 1971]. Первые одноразовые оксшенаторы с мембраной для микропористого
полипропилена были применены в клинике при операциях на сердце J.
Hill и соавт. в 1975 г. В аналитическом
обзоре М. Bramson и соавт. (1981)
сообщается об использовании мембранных оксигенаторов более чем у 500 больных
при операциях на сердце и у 35 при острой дыхательной недостаточности в течение
нескольких дней. Наибольший срок 21 день. Другая модель оксигенаторов с
использованием силиконовых мембран оыла сконструирована A.
Lande в 1967 г., и ее начала
выпускать фирма «Edwards
Laboratories» (США). В последующие
10 лег ее использовали во многих странах [Lande
A. et
al., 1970; Carleson
R. et
al., 1973; Birnbaum
D. et
al., 1979, и др.]. В настоящее время
наибольшей популярностью пользуются мембранные эксигенаторы «Cobe
membrane Lung»
(США) производительностью 6 л/мин с мембраной из микропористого полипропилена,
«Sci. Med.
membrane oxygenaors»
(США) - спиральный компактный с метилсиликоновой мембраной, «Terumo
Capiox Oxygenalor»
(Япония) — с мембраной из микропористого полипропилена, с помощью которого Suma
и соавт. произвели более 100 операций на открытом сердце у больных с массой
тела 4,8—78 кг, «Travenol
membrane oxygenator»
(США) с мембраной из микропористого тефлона, с помощью которого было выполнено
более 4000 операций [Cosgrovz
D., Loop
E., 1981) В заключение следует
подчеркнуть, что преимущества мембранных оксигенаторов выявляются после
двухчасовой перфузии [Lake
С., 1985]. При этом отмечаются меньший гемолиз, менее выраженное снижение числа
лейкоцитов и содержания иммуноглобулинов IgG,
IgM. Воздействие на гемодинамику
выражается и в снижении периферического сопротивления, увеличении диуреза.
Поскольку большинство операций на сердце проводятся в пределах 2 ч, перспективы
мембранных оксигенаторов в хирургии сердца пока проблематичны [Lake
С., 1985] При длительных же перфузиях в реаниматологической практике их
преимущество бесспорно.
Коронарный отсос
Любой АИК, как правило,
снабжен системой коронарного отсоса для удаления крови из полостей сердца и
оперативной раны и возвращения ее в оксигенатор АПК. Следует подчеркнуть, что
коронарным отсосом можно пользоваться только в условиях гепаринизации больного.
Сразу после введения протамина сульфата для нейтрализации гепарина (по
окончании ПК) необходимо отсасывать кровь обычным отсосом В. противном случае
может свернуться кровь, оставшаяся в оксигенаторе, которою обычно нагнетают
больному в ближайшие 10-20 мин после перфузии. Отметим также, что именно в
системе коронарного отсоса происходит наибольший гемолиз, особенно если
применяется вакуумный принцип. При использовании роликовых насосов гемолиз
менее выражен. В современных аппаратах имеется несколько таких насосов с
раздельной регуляцией их производительности.
Теплообменник
Для экстракорпоралыюго
охлаждения и согревания крови АИК снабжают теплобменником. Обычно его монтируют
на пути артериальной магистрали. Различают трубчатые и щелевые теплообменники. Кровь,
протекая по трубкам, охлаждается (согревается) водой, циркулирующей в цилиндре,
внутри которого расположены трубки (рис. 1). В настоящее время теплообменники
выпускаются в комплекте с оксигенаторами в одноразовом исполнении.
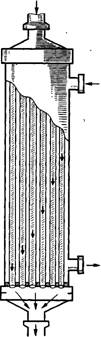
Рис. 1 Трубчатый
теплообменник (схема)
Фильтры
Современная аппаратура
ИК, как правило, снабжена фильтрами для жидких сред и газов. Это необходимое
условие при проведении общей перфузии организма, гарантирующее безопасность
больного. Фильтры для крови с отверстиями диаметром 40 мкм устанавливаются на
линии артериальной магистрали, в системах коронарного отсоса и в
рециркуляционной линии. В системе для введения кардиоплегического раствора
также устанавливаются специальные фильтры. Необходимость в фильтрах различного
назначения, задерживающих микрочастицы, бактерии, пузырьки газа, обусловлена
большим числом осложнений и летальных исходов вследствие эмболии сосудов
головного мозга и других жизненно важных органов [Hill
J. et
al., 1969; Patterson
R. et
al., 1974]. Для реальной оценки этой
опасности потребовалось 17 лет со дня первой операции с ИК в 1953 г. Появление
первых серийно выпущенных фильтров в 1970 г., изготовленных фирмами «Pioner-Swank»
(США) и «Pall» (ФРГ) для установки
на артериальной магистрали и системе коронарного отсоса, положило начало новому
периоду в хирургии открытого сердца, гарантирующему полную безопасность самого
метода ИК. Надо признать, что в ведущих клиниках мира этот уровень достигнут.
Летальность, связанная с ИК, практически отсутствует. Следует иметь в виду, что
микрочастицы и газовые пузырьки могут поступить в ток крови из разных источников
и на различных этапах операции и ИК. Большую опасность представляет
консервированная донорская кровь, в которой еще до перфузии содержится
значительное количество микроагрегатов дегенерированных тромбоцитов,
гранулоцитов, эритроцитов и фибрина [Solis
R. et
al., 1974]. Микрочастицы
неорганического происхождения могут остаться в резервуарах оксигенатора,
канюлях и др. в процессе их изготовления [Clark
R. et
al., 1975]. Во время операции в АИК
могут поступать через систему коронарного отсоса микрочастицы кости и тканей
(подкожная клетчатка, мышцы и т.д).
Другим источником
образования микроагрегатов являются механическая травма крови роликовыми
насосами, коронарным отсосом, при взаимодействии кислорода с кровью,
денатурации белков и повреждении клеточных компонентов и, наконец, реакция
последних с инородными материалами АИК [Jones
H. et.
al., 1982]. Существенную опасность
представляет и газовая эмболия. Микропузырьки газа могут попасть в артериальную
магистраль АИК из оксигенатора. Антиформ успешно гасит крупные пузырьки, но не
всегда мелкие [Patterson
R. et
al., 1982; Semb
В. et al.,
1982]. Проблему не решают и мембранные оксигенаторы, так как могут иметь место
незаметные микроповреждения самой мембраны. Недостаточный градиент давления
между газом и кровью по обе стороны мембраны может также способствовать
образованию микропузырьков газа в крови. Подобное происходит и при быстром и
избыточном согревании крови в теплообменнике. Наконец, газ может проникнуть в
артериальную канюлю вследствие механических повреждений различных частей АИК.
При крупных повреждениях наблюдаются массивные газовые эмболии с высокой
летальностью [Mills
N. et
al., 1980; Stone
W. et
al , 1980]. Мы были свидетелями
массивной газовой эмболии, произошедшей из-за технической ошибки, когда насос,
вместо того чтобы отсасывать кровь из сердца, начал нагнетать воздух в левый
желудочек.
Для инфузии
кардиоплегических растворов, не содержащих крови, применяют фильтры с порами
диаметром 0,2 мкм. Согласно данным литературы [Hill
J. et
al , 19701, микрофильтры позволили
снизить летальность с 19,8 до 6,5%, а число мозговых осложнений с 31 до 4,2%.
По данным A. Wilner
и соавт. (1983), число неврологических осложнений было снижено до минимума при
применении фильтров, у которых диаметр пор составляет 40 мкм. При использовании
фильтров с порами диаметром 25 мкм осложнения практически исчезли.
Методика проведения ИК.
Мониторинг
ИК требует тщательного
многостороннего контроля за функциями жизненно важных органов и систем.
Некоторые из показателей анестезиологи и перфузиологи получают в виде
мониторинга, т.е. постоянно, другие - периодически на различных этапах операции
и перфузии. Под непосредственным контролем перфузиолога находятся приборы,
дающие информацию в режиме мониторинга о производительности артериального и
отсасывающих насосов, температуре артериальной крови, охлаждающей и согревающей
воды, циркулирующей через теплообменник. К нему же поступают данные
исследования газов крови, КОС, электролитов, гематокрита, свертывающей системы
крови и др. Остальные параметры — ЭЭГ, ЭКГ, среднее артериальное давление, ЦВД,
температура тела (пищевод, носоглотка, прямая кишка, мисжард), диурез и т.д. -
находятся под контролем анестезиолога. Следует подчеркнуть, что в процессе
перфузии анестезиолог и перфузиолог постоянно обмениваются информацией.
Выбор раствора для
заполнения АПК
В период освоения и
внедрения ИК в клиническую практику использовали свежую гепаринизированную
кровь в количестве 4 5л. Затем организационные сложности заставили клиницистов
пользоваться консервированной кровью со сроком хранения до 5 дней. В дальнейшем
стали очевидны опасности циркуляции в организме больших количеств чужеродной
крови. Был описан «синдром гомологичной крови» [Dow
J. el
al., I960) с выходом плазмы из
сосудистого русла, застоем и «заболачиванием» («binding»)
крови в системе чревных сосудов, агрегацией эритроцитов и тромбоцитов в
различных областях и в первую очередь в легочных сосудах с открытом
артериовенозных шутов и возникновением гиноксемии («перфузионные легкие»). Эти
изменения сопровождались коагулопатней, печеночно-почечной недостаточностью,
метаболическим ацидозом, снижением сурфактантной активностью и податливостью и
легких и т.д. [Tobias
М., 1986]. Иными словами, налицо была картина шока, достаточно полно описанная
в литepaтype
при переливании больших объемов крови, тяжелой травме и т.д. Решению этой
проблемы способствовали гемодилюция [Panica
F., Neptune
W., 1959], совершенствование
аппаратуры для ИК с меньшим объемом первичного заполнения (до 1,5 л) и большей
оксигенирующей способностью. Это позволило у взрослых больных проводить перфузию
без использования донорской крови [Cooley
D. et
al., 1962]. Целесообразность
гемодилюции была подтверждена существенным снижением количества осложнений со
стороны легких, свертывающей системы крови [Litwak
R. et
al., 1965], улучшением тканевой
перфузии, диуреза, уменьшением числа почечных осложнений [Roe
В. et al.,
1964] и повреждений форменных элементов крови [Zundi
N. et al.,
1961]. Многие авторы, использующие аутокровь и растворы, т.е. оперирующие без
донорской крови, отмечают высокое содержание тромбоцитов и значительное
снижение числа послеоперационных кровотечений [Lilleaasen
P., 1977]. Недостатками гемодилюции
являются уменьшение кислородной емкости крови и избыточное содержание жидкости
в сосудистой системе, чреватое опасностью гипоксии, перегрузки сердца и отека
органов и тканей. Эти факторы не представляют существенной опасности во время
перфузии, но проявляются при переходе на естественное кровообращение [Осипов
В.П., 1976]. Оптимальная степень гемодилюции равняется 20—25 мл/кг,
максимальная — 30 мл/кг. Гипотермия существенно нивелирует недостатки
гемодилюции за счет снижения потребностей тканей в кислороде и повышения его
растворимости в плазме при охлаждении [Tobias
M., 1986]. Для заполнения АИК
используют кристаллоидные и коллоидные плазмозаменители с различными
компонентами. Из кристаллоидов чаще всего применяют 5% раствор глюкозы,
сбалансированные солевые компоненты (раствор Хартмана, Рингер-лактат,
плазмолит-148), маннитол [Tobias
M., 1986], из коллоидных
плазмозаменителей — желатиноль, реополиглюкин, «перфузионный коктейль»
[Кобахидзе Э.А., 1975; Осипов В.П., 1976], декстран-40 и декстран-70, 5% и 20%
растворы альбумина и др. [Rudowski
W., 1980; Ring
J., Messmer
К., 1977 и др.]. В последние годы определенный интерес вызывают работы по созданию
искусственного носителя кислорода, проведенные как в СССР, так и за рубежом
[Белоярцев Ф.Ф. и др., 1984; Beisbarth
H., Suyama
Т., 1981; Frey
R. et
al., 1981; Jones
H., 1983]. Цель этих исследований —
получить перфторхимические соединения, способные переносить растворенный в них
кислород. Созданы отечественные препараты перфторан, перфукол, зарубежные
флюозол ГС-43, флюозол ДА (35 и 20%). Эксперименты на животных и отдельные
клинические наблюдения показали эффективность этих препаратов как переносчиков кислорода,
однако были выявлены и существенные недостатки. В частности, установлено, что
перфторуглеродные соединения, покинув сосудистое русло, длительно задерживаются
в ретикулоэндотелиальной системе. Резюмируя вышеизложенное, следует отметить,
что оптимальной средой для заполнения АИК являются комбинированные
кристаллоидно-коллоидные растворы [Осипов В.П., 1976; Tobias
M., 1986]. Количество свежей
индивидуально подобранной крови должно быть сведено к минимуму. Основанием для
добавления донорской крови в аппарат является опасность избыточной гемодилюции
(детский возраст, исходно низкий гематокрит).
Подключение АИК к больному
После заполнения
аппарата и удаления воздуха из артериальной магистрали проверяют и корригируют
КОС перфузата. Важно знать, что подогревать перфузат (без крови) не следует,
так как, согласно закону Генри, это приводит к выходу пузырьков газа из
перфузата [Осипов В.П., 1976]. Канюли вводят в восходящую аорту и полые вены
после предварительной инъекции гепарина, как правило, из расчета 3 мг/кг.
Следует подчеркнуть, что первоначальной расчетной дозы гепарина для
безопасности проведения перфузии без дополнительного контроля за
свертываемостью крови может быть недостаточно. По данным В. Bull
и соавт. (1975), после введения одинаковой дозы 3 мг/кг многие больные
оказывались либо недостаточно, либо избыточно гепаринизированы. С этой целью
перед началом ИК необходимо оценить такой показатель, как активированное время
свертывания крови clotting
time— (АВСК), оптимальный уровень
которого во время ИК согласно данным J.
Young (1982), должен быть в
пределах 450—500 с. АВСК целесообразно исследовать через каждые 30—45 мин
перфузионного периода.
Перед началом ИК
анестезиолог вводит в оксигенатор препараты, необходимые для поддержания
анестезии и миорелаксации (см. главу 23).
Начало и поддержание ИК
Переход с естественного
кровообращения на искусственное осуществляется в два этапа. Первый —
параллельное кровообращение — требует от перфузиолога большого искусства.
Основная задача заключается в поддержании адекватного кровоснабжения головного
мозга и недопущении даже кратковременного периода гипоксии вследствие быстрого
уменьшения объема циркулирующей крови (ОЦК). Как показывает опыт, для
предупреждения указанного осложнения необходимы тесное сотрудничество и
взаимопонимание между анестезиологом, перфузиологом и хирургом. Важно, чтобы на
этапе параллельного кровообращения количество притекающей в АИК по венозным
катетерам крови не превышало бы количества нагнетаемой артериальным насосом.
Перфузиолог контролирует приток венозной крови с таким расчетом, чтобы ЦВД
уменьшалось постепенно, а биоэлектрическая активность мозга не изменялась. Аналогичным
образом перфузиолог должен регулировать работу артериального насоса, увеличивая
его производительность до расчетной постепенно, в течение 2—3 мин [Осипов В.П.,
1976]. После того как достигнут перфузионный баланс между притоком и оттоком на
уровне расчетной производительности, можно переходить к этапу полного ИК путем
перетягивания турникетов над венозными катетерами. Многолетний опыт
свидетельствует о том, что расчетная производительность артериального насоса
должна быть в пределах 2,2—2,4 л/(м2•мин). В дальнейшем ее
корригируют в зависимости от степени охлаждения (согревания) под контролем Ро2
и РСо2 артериальной и венозной крови, показателей
КОС, гематокрита, ЭЭГ и др. Для улучшения периферического кровотока и
предупреждения артериальной гипертензии в АИК вводят вазодилататоры
(дроперидол, натрия нитропрус-сид, гигроний, арфонад). Спецификой ИК является
начальное падение артериального давления и общего периферического сопротивления
с последующим повышением при неизменной производительности АИК. Подчеркнем, что
артериальное давление обычно не достигает исходного уровня, в то время как
общее периферическое сопротивление в условиях гипотермии временами, особенно у
гипертоников, может увеличиваться по сравнению с исходным уровнем. По мнению
большинства авторов, во время перфузии целесообразно поддерживать среднее
артериальное давление в пределах 50—60 мм рт. ст. [Kolka
R. et al., 1980; Sethia В.,
Wheat-ley D., 1986; Koning H. et al., 1987]. В условиях
умеренной гипотермии (28—30°С), адекватного периферического кровотока,
достигаемого применением вазодилататоров, и производительности АИК 2,2—2,4 л/(м2•мин)
такое артериальное давление полностью обеспечивает доставку кислорода к органам
и тканям. В связи с тем что большинство операций проводится в условиях
холодовой и фармакологической кардиоплегии, часть раствора в процессе перфузии
поступает в оксигенатор и усиливает гемодилюцию. Для выведения излишков воды
многие перфузиологи в процессе ИК подключают специальный прибор —
гемоконцентратор, который выводит излишки воды из перфузата, возвращая кровь в
АИК. Проблему излишней гемодилюции решает специальная система для кардиоплегии,
созданная фирмой «Polystan»
(Дания).
Одновременно эта
система защищает сердце от гипоксии, так как один и тот же объем
кардиоплегического раствора циркулирует по кругу (полость перикарда — отсос —
теплообменник — насос — полость перикарда), охлаждаясь с помощью маленького
теплообменника.
Переход на естественное
кровообращение
После завершения
внутрисердечного этапа операции, согревания больного и восстановления сердечной
деятельности начинается не менее ответственный период — переход с
искусственного на естественное кровообращение, который должен быть плавным, с
этапом параллельного кровообращения, который обычно продолжительнее, чем
параллельное кровообращение в начале перфузии. Разумеется, все зависит от
функциональной полноценности сердца, степени восстановления ее сократительной
способности после периода кардиоплегии и ишемии. Очевидно одно — нагрузка на
сердце должна увеличиваться постепенно. Анестезиолог регулирует этот процесс,
основываясь на показателях сердечного выброса, артериального давления, ЦВД,
давления в левом предсердии, ЭКГ и ЭЭГ. При наличии признаков сердечной
недостаточности параллельное кровообращение продолжают на фоне энергичной
кардиотонической терапии. Перфузию прекращают, когда сердце начинает адекватно
перекачивать 75% минутного объема крови. После пережатия венозной магистрали
АИК продолжает нагнетать кровь через артериальную магистраль под контролем ЦВД,
которое не должно превышать 15—17 см вод. ст. В последующие 15—20 мин
постепенно, дробными порциями (70—100 мл), по мере снижения ЦВД продолжается
нагнетание крови из АИК.
Восстановление ОЦК и
стабилизация гемодинамики являются основанием для удаления венозных канюль из
предсердия и начала введения протамина сульфата для нейтрализации гепарина.
Артериальная канюля удаляется несколькими минутами позже с тем, чтобы ввести
дополнительный объем крови из АИК в ответ на снижение артериального давления и
вазодилатацию, как правило, возникающие при введении протамина сульфата. В
течение 30—40 мин постперфузионного периода АИК и канюли должны оставаться в
операционной на случай экстренного подключения. При нестабильной гемодинамике
этот период увеличивают. Если медикаментозными средствами не удается
стабилизировать сердечную деятельность, следует, не теряя времени, прибегать к
вспомогательным методам поддержания кровообращения.
Список литературы
1. Барвынь В.Г., Бильковский П.И.,
Аронов А.Е. и др. Лечение кардиогенного шока, осложнившего
инфаркт миокарда, методами контрапульсации // Кардиология.— 1975. № 4. С. 72
79.
2. Белоярцев Ф.Ф. Фторуглеродные
газопереносящие среды. Пущино, 1984.
3. Брюхоненко С.С. Аппарат
для искусственного кровообращения (теплокровных) // Экспер. биол. и мед. -
1928.— Т. 26.— С. 296-306.
4. Дарбинян Т.М. Гипотермия
в хирургии сердца. — М.: Медицина, 1964.
5. Локшин Л.С. Шунтирование
сердца механическими средствами в лечении острой сердечной недостаточности у
кардиохирургических больных//Анест. и реаниматол. -1981. № 6.— С. 59—62.
7. Локшин Л.С., Осипов В.П., Князева Г.
Д. Механическая
поддержка ослабленного сердца в ближайшем постперфузионном периоде у
кардиохирургических больных // Анест. и реаниматол.—1985.—№ 1.— С 25—29.
8. Мешалкин Е.Н. Гипотермическая
защита в кардиохирургии: Сб. науч. трудов. - Новосибирск: Наука, 1980.
9. Михайлов Ю.М., Лепилин М.Г.,
Бондаренко А.В. и др. Использование внутриаортальной
баллонной контрапульсации при лечении острой сердечной недостаточности у
кардиохирургических больных // Кардиология.— 1982.— № 10.— С. 28—33.
10. Осипов В.П. Основы
искусственного кровообращения.— М.: Медицина, 1976.
11. Осипов В.П. Вспомогательное
кровообращение // Справочник по анестезиологии и реаниматологии/Под ред. А.А.
Бунятяна.— М., 1982.—С. 79—81.
12. Шумаков В.И., Толпекин В.Е., Власов
В.Б. Клиническое
применение вспомогательного кровообращения // Клин, мед.— 1971.— № 7.— С.
15—20.
13. Шумаков В.И., Толпекин В.Е.,
Семеновский М.Л. и др. Применение искусственных
желудочков сердца в эксперименте и клинике//Кардиология.— 1983.—
№ 12.— С.
73—78.
14. Bardet
J., Marquet С., Kahn J. С.
Clinical and hemodynamic results of intraaortic
balloon conterpulsation and surgery for cardiogenic shock//Amer. Heart J.—
1977.— Vol. 93.— P. 280—288.
15. Beisbarth
H., Suyama Т. Perfluorochemicals
(PECs) — technological and experimental aspects // Oxygen carrying colloidal
blood substitutes / Ed. R. Frey et al.— New York, 1981.— P. 342.
16. Beisbarth
H., Suyama T. Perfluorochemicals (PECs) —
technological and experimental aspects // Oxygen carrying colloidal blood
substitutes / Ed. R. Frey et al.—New York, 1981.— P. 342.
17. Bethune
D.W. Babble oxygenation // Cardiopulmonary
bypass / Ed. К. М.
Taylor. -- London, 1986. Ch. 11.—P. 161 — 175.
18. Birnbaum
D., Thorn R., Bucherl E. S. Choice of the most
suitable oxygenator for long-term pulmonary support//World J. Surg.— 1979.—Vol.
3.—P. 353—359.