Использование информационных технологий в охране здоровья населения
Использование
информационных технологий в охране здоровья населения
информационный
технология здоровье
Введение
Мощные социально-экономические реформы,
происходящие в нашей стране, постепенно находят свое отражение в изменении
существующих принципов организации здравоохранения, имеющим целью повышение
уровня здоровья населения. На сегодняшний день можно достичь путем внедрения в
практическое здравоохранение информационных технологий. Одной из актуальных
проблем, стоящих перед здравоохранением Российской Федерации, является
объединение усилий субъектов РФ по оказанию медицинской помощи населению с
использованием самых передовых методик и технологий.
В условиях динамичного развития современного
общества, роста предъявляемых требований к качеству оказываемых услуг,
формированию информационной системы общества и все возрастающему значению сфер
здравоохранения и образования информация становится одним из важнейших
ресурсов. Развитие системы сбора, хранения, обработки и передачи информации
становится обязательным условием совершенствования системы здравоохранения как
на государственном, так и на региональных уровнях, условием, обеспечивающим
повышение эффективности организации здравоохранения и улучшение качества
оказания медицинской помощи.
Современные медицинские учреждения, вряд ли
могут эффективно работать без использования информационных технологий. Ситуация
в области использования медицинских информационных технологий за последние
несколько лет существенно изменилась. Наличие полусотни медицинских программ
результат бесконечного дублирования, это не свидетельство сильной конкуренции
на рынке программных продуктов, а свидетельство отсутствие рынка, как такового.
На сегодняшний день возрос спрос на
специализацию, большинство пользователей и разработчиков поняли, что
потребность в универсальных программах не оправданна. Также на первый план
стали выходить вопросы информационной совместимости. Для медицинских
учреждений, внедряющих медицинские информационные технологии, стало
принципиально важным, чтобы компьютерные системы, связанные с обследованиями
пациентов, могли быть "привязаны" к существующим регистрам пациентов
(в частности, к регистрам пациентов, создаваемых системой ОМС). Ориентация на
комплексность обследования пациентов предполагает создание "цепочек"
технологически и информационно взаимосвязанных систем. Просмотр результатов
обследования пациента должен запускаться одной кнопкой и не требовать, даже,
элементарной компьютерной грамотности.
При выборе компьютерных систем как правило
отсутствует квалифицированная помощь медучреждениям. Как правило, главный врач
вообще достаточно слабо представляет, какие задачи можно решать с
использованием информационных технологий.
В связи с существующим дефицитом государственных
денежных средств, одним из главных путей развития современного здравоохранения
становится повышение его экономической эффективности, предполагающей
максимальную результативность медицинского учреждения, выраженную в улучшении
состояния здоровья населения в расчете на вложенные затраты. Обеспечить
доступность медицинской помощи для всех жителей России возможно при помощи
внедрения новых информационных технологий.
Все вышеизложенное послужило основанием и
определило целесообразность проведения более углубленных исследований вопроса
использования информационных технологий.
Цель: Изучить информационные технологии в
практическом здравоохранении на примере республики Бурятия.
Задачи: 1. Проанализировать информационные
технологии в здравоохранении Российской Федерации.
. Проанализировать информационные технологии в
здравоохранении республики Бурятия.
. Изучить приоритетные направления
информационных технологий республики Бурятия.
. Изучить паспорт здоровья.
1.Информационные технологии в
здравоохранении Российской Федерации
В Российской Федерации решению вопроса об
информационных технологиях уделяется много внимания: информатизация
здравоохранения выделена отдельным пунктом в Концепции развития системы
здравоохранения Российской Федерации до 2020 года, создан департамент
информатизации здравоохранения при Министерстве здравоохранения и социального
развития, сформированы медицинские информационно-аналитические центры как на
федеральном, так и на региональных уровнях, разработаны концепции
информатизации здравоохранения регионов. Однако динамика процесса не
удовлетворяет современным требованиям развития общества. В настоящее время
сформирован комплекс технических разработок, благодаря которым можно
существенно сократить непроизводительное время профессиональной деятельности
медицинского персонала, повысить эффективность профилактической работы с
населением, удовлетворить потребность медицинского персонала и населения в
медицинских знаниях, снизить временные и финансовые затраты на повышение
квалификации работников системы здравоохранения, раскрыть научный потенциал,
обеспечить возможность равного доступа к качественной медицинской помощи всех
жителей регионов и т.д. Приобретение всех вышеперечисленных преимуществ
определяет необходимость организационных изменений в стиле работы медицинского
персонала.
Одной из проблем, стоящих перед здравоохранением
Российской Федерации, является объединение усилий субъектов Российской
Федерации по оказанию медицинской помощи населению с использованием самых
передовых методик и технологий. Так, в феврале 2001г. была создана Ассоциация
Развития Медицинских Информационных Технологий (АРМИТ) основными целями которой
является:
помощь медицинским учреждениям в вопросах
выбора, приобретения,
обслуживания и использования медицинских
компьютерных систем,
содействие членам Ассоциации в области
разработки, стандартизации,
информационной и аппаратной совместимости,
эксплуатации медицинской информационной технологии, в продвижении их продукции
на рынок,
аналитическая деятельность (подготовка обзоров,
экспертных заключений и т.п.).
выставочная, издательская и научная
деятельность; подготовка и проведение конференций и семинаров по тематике
Ассоциации, подготовка и выпуск информационных и научных материалов.
поддержка отечественного производителя.
Одной из передовых технологий является
телемедицина. Телемедицина находит все более широкое распространение в практике
здравоохранения, наряду с чем происходит их дифференциация в соответствии с
новыми областями применения: видеоконсультации, домашняя телемедицина,
телемедицина катастроф, дистанционный мониторинг физиологических параметров,
телеобразование и др. Телемедицинские технологии в настоящее время все шире
применяются в практике здравоохранения. Однако их развитие до последнего
времени шло по пути повышения качества пересылаемых в электронном виде
медицинских изображений и аудио-визуального взаимодействия консультантов с
лечащими врачами и больными.
Интеллектуализация программных продуктов,
применяемых в практике телемедицины, позволит обеспечить поддержку различных
этапов проведения телеконсультаций, оперативного контроля функциональных систем
организма человека в любых условиях (домашних, экстремальных и прочих), а также
предоставит новые возможности для более эффективного непрерывного повышения
квалификации медицинских работников. В перспективе компьютерная диагностика с
использованием интеллектуальных систем и телемедицина должны интегрироваться в
принципиально новой человеко-машинной технологии дистанционной поддержки
процесса принятия решений в клинической медицине.
2.Роль информатизации в развитии
общей врачебной практики
Во всех действующих поликлиниках,
многопрофильных медицинских центрах, в том числе коммерческих, основным
плановым показателем и расчетной единицей служит количество медицинских услуг.
Чем больше оказано услуг, тем больше денег заработало лечебно-профилактическое
учреждение в ОМС и/или в ДМС.
В общей врачебной практики отсутствует
структурированная система управления сетью медицинских офисов, основанной на
информационных технологиях. Важность решения этой проблемы трудно переоценить,
т.к., с одной стороны, при переходе на общую врачебную практику количество
объектов управления (медицинских офисов), и, следовательно, сложность
управленческих задач возрастет многократно, а с
другой - появятся серьезные ограничения по
количественному составу
административно-управленческого персонала с тем,
чтобы не удорожать стоимость услуг общей врачебной практики. Ключ к решению
этой проблемы - унификация и автоматизация технологических процессов отдельного
медицинского офиса и всей сети в целом. Здесь уместно выделить две
принципиально важные составляющие информатизации:
автоматизация медицинских (клинических)
процессов, в том числе электронная история болезни, базы данных пациентов,
услуг, консультантов и т.п.;
создание системы управления на основе
автоматизации процессов сбора, обработки и передачи информации для целей
управления и принятия решений.
Анализ литературы, материалов конференций,
разработанных информационных систем (Релакс, Тонлайн и др.) по обсуждаемой
проблеме показал, что подавляющее большинство организаторов здравоохранения и
разработчиков IT-продуктов направляют свои усилия на разработку информационных
систем, обслуживающих лечебно-диагностический процесс (медицинскую
составляющую). Отсутствие опыта разработки и использования IT-систем «под ключ»
приводит к «боязни» организаторов здравоохранения даже поднимать этот вопрос.
Поэтому большинство широко обсуждаемых проблем общей врачебной практики связаны
с организационными и медицинскими аспектами этой проблемы.
Современную Россию можно отнести к странам, где
в медицине утрачена традиция общей врачебной практики (ОВП), а наделение врача
первичного звена функциями врачей-специалистов вызывает определенное недоверие,
как пациентов, так и медицинской общественности. В условиях отсутствия
сформировавшегося института врачей общей практики и «нацеленности» населения на
услуги врачей-специалистов, врач общей практики, работая на переднем крае
оказания медицинской помощи в территориально удаленных местах в отрыве от
диагностической базы, нуждается в инфраструктуре, включающей доступную и
разветвленную базу данных консультантов.
3.Информационные технологии в
здравоохранении республики Бурятия
На протяжении последних пяти лет (2006 - 2011
гг.) система здравоохранения Республики Бурятия претерпела ряд существенных
изменений, связанных с внедрением современных методов управления ресурсами
отрасли (преимущественно одноканальное финансирование, фондодержание, новая
система оплаты труда и т.д.). Все изменения, происходящие в системе здравоохранения,
непрерывно сопровождались созданием и развитием информационных ресурсов. Однако
интеграция всех компонентов системы здравоохранения продолжается и в настоящее
время.
В лечебно-профилактических учреждениях
используются более пяти тысяч компьютеров. С 2003 года функционирует
региональная информационная медицинская сеть, объединяющая к настоящему времени
все крупные лечебно-профилактические учреждения, органы управления
здравоохранением, страховые медицинские организации и территориальный фонд обязательного
медицинского страхования.
В республике накоплен опыт, связанный с
разработкой и внедрением единых информационных стандартов, сбором и анализом
баз данных, организацией ведомственного электронного документооборота.
Основными целями организации единой медицинской
информационной системы являются:
• формирование межрегиональных медицинских
информационных ресурсов,
• организация оперативного электронного
документооборота,
•обеспечение информацией органов управления
здравоохранением, медицинских учреждений, населения о медицинских услугах,
оказываемых в разных регионах Бурятии,
• организация телемедицинских услуг,
• отработка методов дистанционного обучения.
Сегодня на территории Республики Бурятия в
учреждениях здравоохранения установлено более 8 различных аналитических
информационных медицинских систем, введено в эксплуатацию более 25 различных
специализированных информационных систем. В большинстве случаев каждый
конкретный производитель программного обеспечения решает текущие проблемы МУ,
что не позволяет говорить об информатизации отрасли в целом.
Информационное обеспечение системы
здравоохранения представлено наличием целого ряда программных продуктов. В
Республике Бурятия успешно внедрены и функционируют информационная система
комплексного учета и статистики и многоотраслевая информационная система
территориального развития. Данные системы учета позволяют в оперативном режиме
вводить и использовать статистическую информацию о деятельности всех
подведомственных медицинских учреждений. Практически в 97% медицинских
учреждений здравоохранения, включая ведомственные, установлена информационная
система комплексного учета и статистики, которая обеспечивает все наиболее
актуальные информационные потребности, определяемые Минздравсоцразвития РФ,
Министерство здравоохранения Республики Бурятия, ТФОМС, ФСС, и позволяет
оперативно собирать необходимую информацию в едином формате.
Следует отметить, что зона покрытия
информационными системами на территории Республики Бурятия составляет более 97%
всех учреждений здравоохранения.
Кроме того, в Республике Бурятия в 2006 году
внедрена медицинская информационная система для обеспечения формирования
аналитической информации о состоянии здоровья детского населения Республики
Бурятия, накопления данных о проводимых мероприятиях для диспансерных групп от
0 до 17 лет (дети, состоящие на диспансерном учёте; дети первого года жизни;
дети, оставшиеся без попечения родителей и/или находящиеся в трудной жизненной
ситуации), что позволяет органам управления здравоохранением и учреждениям
здравоохранения планировать мероприятия прицельной диспансеризации. Также в
рамках данной информационной системы реализована программа мониторинга болезни
с формированием групп риска развития тяжёлых состояний у детей (используется
технология поддержки принятия клинических решений), создан центр мониторинга на
базе ГУЗ «Детская республиканская клиническая больница».
Несмотря на столь широкий спектр информационных
систем, имеющих внедрения в системе здравоохранения республики Бурятия, вопрос
об информатизации отрасли здравоохранения (в соответствии с существующими
современными требованиями) остается открытым. Федеральные инициативы по
внедрению в медицинские учреждения электронных амбулаторных карт и историй
болезни в учреждениях республики Бурятия не реализованы в полном объёме. В РКБ
им. Н.А.Семашко с 2012 года введена электронная история болезни. По успешному
опыту республиканской клинической больницы им. Н,А.Семашко с 2014 года на
электронную историю болезни переходит больница скорой медицинской помощи им.
В.В.Ангапова.
В целом система информатизации здравоохранения
республики Бурятия развита недостаточно, отсутствует полноценное единое
информационное пространство, в основном это касается отдаленные районы. Однако
сегодня ведутся работы по проектированию такой информационной системы,
позволяющей объединить все МУ, аптечные учреждения и заинтересованные
учреждения социальной сферы в единую информационную сеть.
Несмотря на то, что большинство республиканских
и муниципальных медицинских учреждений внедрили в свою работу медицинские
информационные системы, имеют собственные интернет-сайты (с возможностью для
населения задавать интересующие вопросы и узнавать расписание работы
специалистов), информационно-техническое оснащение системы здравоохранения является
недостаточным.
Все лечебные учреждения республики Бурятия
подключены к сети Интернет. Однако, подключение учреждений проводилось исходя
из текущих финансовых и технических возможностей учреждений, что привело к
формированию на территории республики Бурятия неоднородной телекоммуникационной
инфраструктуры.
Учитывая объемы передаваемой медицинской
информации через сеть Интернет, для организации работы с республиканским и
федеральным уровнями Системы, необходимо обеспечить медицинские учреждения,
являющиеся участниками ОМС, каналами связи с гарантированной полосой
пропускания.
На данный момент в республике Бурятия создается
телемедицинская сеть, в котором участвуют все республиканские больницы, в том
числе и Детская республиканская клиническая больница.
4.Приоритетные направления
информационных технологий для республики Бурятия
Главная цель модернизации отрасли
здравоохранения - повышение качества и доступности медицинской помощи - в
настоящее время может быть достигнута с помощью активного применения информационно-коммуникационных
технологий в деятельности медицинских учреждений: организации оказания
медицинской помощи, поддержке лечебного процесса, контроле качества оказания
медицинской помощи, управлении деятельностью медицинского учреждения.
Необходимым условием достижения основной цели
является создание развитой информационно-коммуникационной среды
республиканского здравоохранения, решающей задачи:
§ мониторинга процессов по различным направлениям
системы здравоохранения республики Бурятия, в том числе связанных с состоянием
здоровья населения республики Бурятия, в том числе рождаемости, смертности,
заболеваемости;
§ персонифицированного учета медицинских услуг и
ресурсов на их оказание, как на республиканском уровне, так и в каждом
медицинском учреждении;
§ мониторинг реализации региональных целевых
программ здравоохранения республики Бурятия;
§ контроля сроков, объемов, условий и качества
оказания медицинской помощи;
§ контроля эффективности расходования средств на
медицинское и лекарственное обслуживание населения;
§ информирования граждан в вопросах организации
медицинской помощи, здорового образа жизни, профилактики заболеваний, а также
оказания услуг в электронном виде;
§ непрерывного обучения и активного
профессионального взаимодействия медицинских и фармацевтических специалистов.
Среди перечисленных задач ключевой является
задача создания системы персонифицированного учета медицинской помощи и
ресурсов на ее оказание. Комплексная и адекватная система персонифицированного
учета медицинских услуг в рамках ведения электронной медицинской карты
обеспечит возможность комплексной оценки здоровья конкретного человека и
населения республики Бурятия в целом.
В связи с вышеизложенным, приоритетными
направлениями:
1. Персонифицированный учет оказания медицинских
услуг, ведение электронной медицинской карты гражданина, запись к врачу в
электронном виде, обмен телемедицинскими данными, а также внедрение систем
электронного документооборота.
2. Ведение единого регистра медицинских
работников, электронного паспорта медицинского учреждения и паспорта системы
здравоохранения республики Бурятия.
Диспансеризация представляет собой комплекс
мероприятий, в том числе медицинский осмотр врачами нескольких специальностей и
применение необходимых методов обследования, осуществляемых в отношении
определенных групп населения в соответствии с законодательством Российской
Федерации на основании ПРИКАЗА МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО
РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ от 24 февраля 2009 года N 67н О порядке
проведения в 2009 году дополнительной диспансеризации работающих граждан (с
изменениями на 11 октября 2013 года).
Диспансеризация взрослого населения проводится в
целях:
) раннего выявления хронических неинфекционных
заболеваний (состояний), являющихся основной причиной инвалидности и
преждевременной смертности населения Российской Федерации (далее - хронические
неинфекционные заболевания), основных факторов риска их развития (повышенного
уровня артериального давления, дислипидемии, гипергликемии, курения табака,
пагубного потребления алкоголя, нерационального питания, низкой физической
активности, избыточной массы тела и ожирения), туберкулеза, а также потребления
наркотических средств и психотропных веществ без назначения врача;
) определения группы состояния здоровья,
необходимых профилактических, лечебных, реабилитационных и оздоровительных
мероприятий для граждан, имеющих заболевания (состояния) или факторы риска их
развития, а также для здоровых граждан;
) проведения краткого профилактического консультирования
больных и здоровых граждан, а также проведения индивидуального углубленного
профилактического консультирования и групповых методов профилактики (школ
пациентов) для граждан с высоким и очень высоким суммарным сердечно-сосудистым
риском;
) определения группы диспансерного наблюдения
граждан, с выявленными заболеваниями (состояниями), а также здоровых граждан,
имеющих высокий и очень высокий суммарный сердечно-сосудистый риск.
Диспансеризация проводится 1 раз в 3
года в возрастные периоды, предусмотренные дополнительным приложением к
настоящему Порядку [2], за исключением инвалидов и ветеранов Великой
Отечественной войны, супругов погибших (умерших) инвалидов и участников Великой
Отечественной войны, лиц, награжденных знаком «Жителю блокадного Ленинграда
<#"728853.files/image001.gif">
Рис.

Рис.
Гражданин вправе отказаться от
проведения диспансеризации в целом либо от отдельных видов медицинских
мероприятий, входящих в объем диспансеризации, в порядке и по форме,
утвержденным Министерством здравоохранения Российской Федерации.
Ответственность за организацию и
проведение диспансеризации населения, находящегося на медицинском обслуживании
в медицинской организации, возлагается на ее руководителя и на отделение
(кабинет) медицинской профилактики (в том числе входящий в состав центра
здоровья).Ответственность за организацию и проведение диспансеризации населения
терапевтического, в том числе цехового, участка (участка врача общей практики
(семейного врача) (далее - участок) возлагается на врача-терапевта участкового,
врача-терапевта цехового врачебного участка, врача общей практики (семейного
врача) (далее - врач-терапевт).
Основными задачами врача-терапевта
при проведении диспансеризации являются:
) составление списков граждан,
подлежащих диспансеризации в текущем году, и плана проведения диспансеризации
на текущий год с учетом возрастной категории граждан;
) активное привлечение населения
участка к прохождению диспансеризации, информирование об ее целях и задачах,
объеме проводимого обследования и графике работы подразделений медицинской
организации, участвующих в проведении диспансеризации, необходимых
подготовительных мероприятиях, а также повышение мотивации граждан к прохождению
диспансеризации, проведение разъяснительных бесед на уровне семьи,
организованного коллектива;
) проведение медицинского осмотра
гражданина по итогам первого и второго этапов диспансеризации, установление
диагноза заболевания (состояния), определение группы состояния здоровья, группы
диспансерного наблюдения, назначение необходимого лечения, при наличии
медицинских показаний направление на дополнительные диагностические
исследования, не входящие в программу диспансеризации, а также для получения специализированной,
в том числе высокотехнологичной, медицинской помощи;
) проведение краткого
профилактического консультирования, направление граждан с выявленными факторами
риска хронических неинфекционных заболеваний в отделение (кабинет) медицинской
профилактики или центры здоровья для оказания медицинской помощи по коррекции
факторов риска хронических неинфекционных заболеваний;
) участие в оформлении (ведении)
учетно-отчетной документации и участие в оформлении паспорта здоровья
гражданину;
) подведение итогов диспансеризации.
Основными задачами отделения
(кабинета) медицинской профилактики медицинской организации , в том числе
находящегося в составе центра здоровья, при проведении диспансеризации
являются:
) участие в информировании
населения, находящегося на медицинском обслуживании в медицинской организации,
о проведении диспансеризации, о ее целях и задачах, проведение разъяснительной
работы и мотивирование граждан к прохождению диспансеризации;
) инструктаж граждан, прибывших на
диспансеризацию, о порядке ее прохождения, объеме и последовательности
проведения обследования;
) выполнение доврачебных медицинских
исследований первого этапа диспансеризации (опрос (анкетирование) на выявление
хронических неинфекционных заболеваний, факторов риска их развития,
туберкулеза, потребления наркотических средств и психотропных веществ без
назначения врача, антропометрия, измерение артериального давления, определение
общего холестерина и глюкозы крови экспресс-методом, измерение внутриглазного
давления бесконтактным методом);
) определение факторов риска
хронических неинфекционных заболеваний на основании диагностических критериев,
предусмотренных специальным приложением к настоящему Порядку;
) формирование комплекта документов,
включая заполнение учетной формы «Маршрутная карта диспансеризации
(профилактического медицинского осмотра)», утвержденной Министерством
здравоохранения Российской Федерации (далее - маршрутная карта), по результатам
исследований, проведенных в рамках диспансеризации, для направления пациента на
осмотры врачами-специалистами и врачом-терапевтом по итогам первого и второго
этапов диспансеризации;
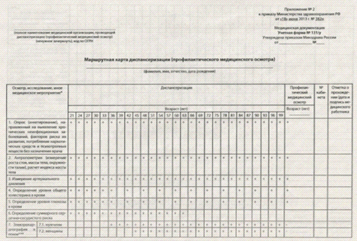
Рис.
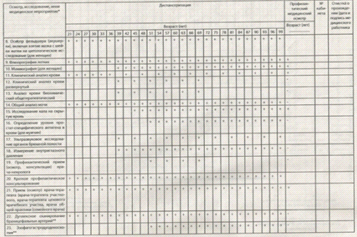
Рис.
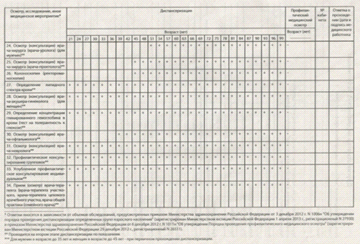
Рис.

Рис.
) учет граждан, прошедших каждый этап
диспансеризации;
) индивидуальное углубленное профилактическое
консультирование и/или групповое профилактическое консультирование (школа
пациента) по направлению врача-терапевта для граждан, отнесенных ко II и III
группам состояния здоровья в рамках второго этапа диспансеризации;
) разъяснение гражданину с высоким риском
развития угрожающего жизни заболевания (состояния) или его осложнения, а также
лицам, совместно с ним проживающим, правил действий при их развитии, включая
своевременный вызов бригады скорой медицинской помощи;
) заполнение паспортной части и, по согласованию
с врачом-терапевтом, других разделов паспорта здоровья, форма которого
утверждается Министерством здравоохранения Российской Федерации (далее -
паспорт здоровья).

Рис.
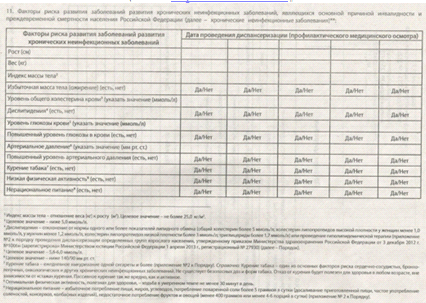
Рис.
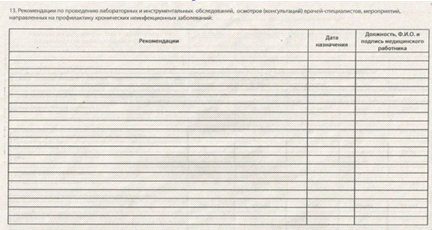
Рис.
Диспансеризация проводится в два этапа.
. Первый этап диспансеризации (скрининг)
проводится с целью выявления у граждан признаков хронических неинфекционных
заболеваний, факторов риска их развития, туберкулеза, потребления наркотических
средств и психотропных веществ без назначения врача, а также определения
медицинских показаний к выполнению дополнительных обследований и осмотров врачами-специалистами
для уточнения диагноза на втором этапе диспансеризации, и включает в себя:
) опрос (анкетирование) на выявление хронических
неинфекционных заболеваний, факторов риска их развития, туберкулеза,
потребления наркотических средств и психотропных веществ без назначения врача с
использованием анкеты по форме, предусмотренной приложением № 3 к настоящему
Порядку (далее соответственно - анкетирование, анкета);
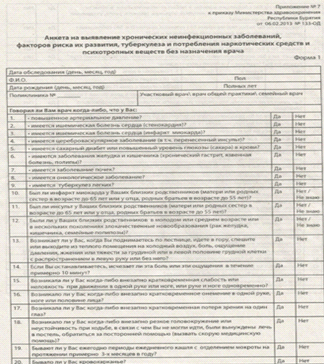
Рис.
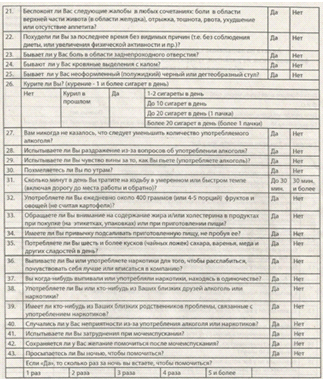
Рис.
) антропометрию (измерение роста стоя, массы
тела, окружности талии, расчет индекса массы тела);
) измерение артериального давления;
) определение общего холестерина крови
экспресс-методом (допускается лабораторный метод);
) определение глюкозы крови экспресс-методом
(допускается лабораторный метод);
) определение суммарного сердечно-сосудистого
риска (для граждан в возрасте до 65 лет);
) электрокардиографию в покое (для всех граждан
в возрасте 21 год или ранее не проходивших электрокардиографическое исследование,
для мужчин в возрасте старше 35 лет, для женщин в возрасте 45 лет и старше);
) осмотр фельдшера/акушерки с взятием мазка с
шейки матки на цитологическое исследование (для женщин);
) флюорографию легких;
) маммографию (для женщин в возрасте 39 лет и
старше);
) клинический анализ крови (в объеме не менее
определения концентрации гемоглобина в эритроцитах, количества лейкоцитов и
скорости оседания эритроцитов);
) клинический анализ крови развернутый (в
возрасте 39, 45, 51, 57, 63 и 69 лет вместо клинического анализа крови);
) анализ крови биохимический общетерапевтический
(в объеме не менее определения уровня общего белка в крови, уровня альбумина в
крови, уровня креатинина в крови, уровня аспарат-трансаминазы в крови, уровня
аланин-трансаминазы в крови, уровня фибриногена в крови, уровня общего
билирубина в крови, уровня глюкозы в крови, уровня холестерина в крови, уровня
натрия в крови, уровня калия в крови) (в возрасте 39, 45, 51, 57, 63 и 69 лет
вместо определения в крови общего холестерина и глюкозы);
) общий анализ мочи;
) исследование кала на скрытую кровь (для
граждан 45 лет и старше);
) определение простат-специфического антигена в
крови (для мужчин старше 50 лет);
) ультразвуковое исследование органов брюшной
полости (для граждан в возрасте 39, 45, 51, 57, 63 и 69 лет);
) измерение внутриглазного давления (для граждан
39 лет и старше);
) профилактический прием (осмотр, консультация)
врача-невролога (для граждан в возрасте 51, 57, 63 и 69 лет);
) прием (осмотр) врача-терапевта, включающий
определение группы состояния здоровья, группы диспансерного наблюдения, краткое
профилактическое консультирование.
Первый этап диспансеризации может проводиться
мобильными медицинскими бригадами, осуществляющими свою деятельность в
соответствии с правилами организации работы мобильных медицинских бригад,
предусмотренных приказом Минздравсоцразвития России от 15.05.2012 № 543н
"Об утверждении Положения об организации оказания первичной
медико-санитарной помощи взрослому населению" (зарегистрирован в Минюсте
России 27.06.2012, регистрационный № 24726).
. Второй этап диспансеризации проводится с целью
дополнительного обследования и уточнения диагноза заболевания (состояния),
проведения углубленного профилактического консультирования и включает в себя:
) дуплексное сканирование брахицефальных артерий
(в случае наличия указаний в анамнезе на перенесенное острое нарушение
мозгового кровообращения или подозрения на ранее перенесенное острое нарушение
мозгового кровообращения по результатам анкетирования, по рекомендации
врача-невролога, а также при наличии комбинации трех факторов риска:
артериальная гипертония, дислипидемия, избыточная масса тела (ожирение) у
мужчин 45 лет и старше и у женщин 55 лет и старше);
) эзофагогастродуоденоскопию (для граждан в
возрасте старше 50 лет при наличии выявленных при анкетировании жалоб,
свидетельствующих о возможном онкологическом заболевании верхних отделов
желудочно-кишечного тракта или отягощенной наследственности по онкологическим
заболеваниям со стороны органов желудочно-кишечного тракта);
) осмотр (консультация) врача-невролога (в
случае наличия указаний в анамнезе на перенесенное острое нарушение мозгового
кровообращения у граждан, не находящихся под диспансерным наблюдением по
данному поводу, или подозрения на ранее перенесенное острое нарушение мозгового
кровообращения по результатам анкетирования, для граждан, не прошедших осмотр
врача-невролога на первом этапе диспансеризации);
) осмотр (консультация) врача-хирурга
(врача-уролога) (при повышенном содержании в крови простат-специфического
антигена у граждан, не находящихся под наблюдением по данному поводу у
врача-онколога/врача-уролога);
) осмотр (консультация) врача-хирурга
(врача-проктолога) (при положительном анализе кала на скрытую кровь);
) колоноскопию/ректороманоскопию (по назначению
врача-хирурга (врача-проктолога));
) определение липидного спектра крови (общий
холестерин, холестерин липопротеидов высокой плотности, холестерин
липопротеидов низкой плотности, триглицериды) (для граждан с выявленным
повышением уровня общего холестерина в крови);
) осмотр (консультация) врача-гинеколога (для
женщин с выявленными патологическими изменениями при цитологическом
исследовании мазка с шейки матки и/или при маммографии);
) определение концентрации гликированного
гемоглобина в крови или тест на толерантность к глюкозе (для граждан с
повышенным содержанием сахара в крови, выявленном на первом этапе
диспансеризации);
) осмотр (консультация) врача-офтальмолога (для
граждан, имеющих повышенное внутриглазное давление);
) прием (осмотр) врача-терапевта, включающий
определение группы состояния здоровья и группы диспансерного наблюдения, а
также направление граждан при наличии медицинских показаний на углубленное
профилактическое консультирование, для получения специализированной медицинской
помощи, на санаторно-курортное лечение;
) углубленное профилактическое консультирование
индивидуальное и/или профилактическое консультирование групповое (школа
пациента) в отделении (кабинете) медицинской профилактики и центрах здоровья
(гражданам с выявленными факторами риска по направлению врача-терапевта).
. При наличии у гражданина результатов осмотров,
исследований или сведений о прохождении профилактических мероприятий, указанных
в пунктах 9.1-9.2 настоящего Порядка, которые проводились в год предшествующий
или в год проведения диспансеризации, решение о необходимости проведения
повторного осмотра, исследования или профилактического мероприятия в рамках
диспансеризации принимается индивидуально с учетом всех имеющихся результатов
обследования и состояния здоровья гражданина.
. При выявлении у гражданина в процессе диспансеризации
медицинских показаний к проведению исследований, осмотров и мероприятий, не
входящих в программу диспансеризации в соответствии с настоящим Порядком, они
назначаются и выполняются гражданину в соответствии с порядками оказания
медицинской помощи по профилю выявленной или предполагаемой патологии на основе
стандартов медицинской помощи.
. Результаты осмотров врачами и проведенных
исследований во время диспансеризации вносятся в учетную форму «Маршрутная
карта диспансеризации (профилактического медицинского осмотра)» (далее -
маршрутная карта), утвержденную Министерством здравоохранения Российской
Федерации. Маршрутная карта подшивается в медицинскую карту амбулаторного
больного (форма № 025/у-04 «Медицинская карта амбулаторного больного», утверждена
приказом Минздравсоцразвития России от 22.11.2004г. № 255. (зарегистрирован в
Минюсте России 14 декабря 2004 г., регистрационный № 6188).
Результаты иных исследований и
осмотров, не включенных в маршрутную карту, вносятся в амбулаторную карту
гражданина с пометкой «Диспансеризация
<#"728853.files/image012.gif">
Рис.
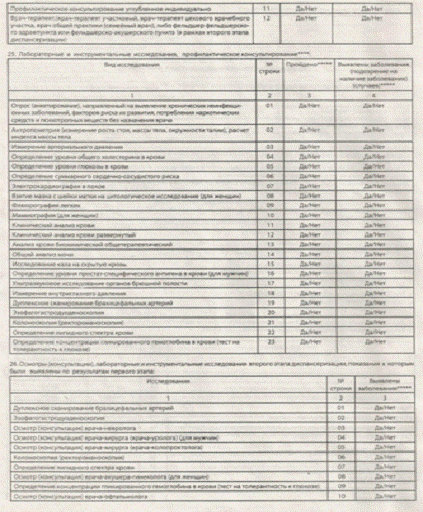
Рис.
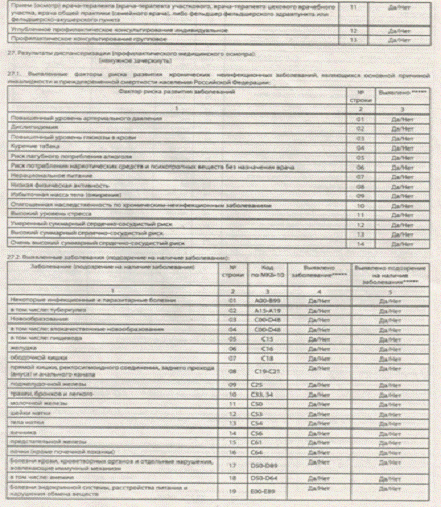
Рис.
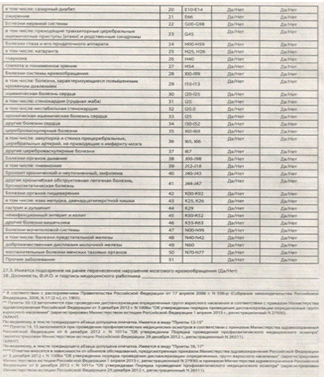
Рис.
. Результаты проведенной диспансеризации
заносятся врачом-терапевтом в паспорт здоровья по форме, утвержденной
Министерством здравоохранения Российской Федерации, который выдается
гражданину.
. Для определения группы здоровья гражданина и
планирования тактики его ведения с учетом результатов диспансеризации
используются следующие критерии:группа - граждане, у которых не установлены
хронические неинфекционные заболевания (патологические состояния), являющиеся основной
причиной инвалидности и преждевременной смертности, отсутствуют факторы риска
указанных хронических неинфекционных заболеваний или имеются указанные факторы
риска при низком или среднем суммарном сердечно-сосудистом риске, и которые не
нуждаются в диспансерном наблюдении по поводу других заболеваний (состояний).
Таким гражданам проводится краткое
профилактическое консультирование, коррекция факторов риска врачом-терапевтом,
врачом (фельдшером) отделения (кабинета) медицинской профилактики или центра
здоровья.группа - граждане, у которых не установлены хронические неинфекционные
заболевания (патологические состояния), являющиеся основной причиной
инвалидности и преждевременной смертности, имеются факторы риска указанных
хронических неинфекционных заболеваний и высокий или очень высокий суммарный
сердечно-сосудистый риск, которые не нуждаются в диспансерном наблюдении по
поводу других заболеваний (состояний).
Таким гражданам проводится коррекция факторов
риска хронических неинфекционных заболеваний в отделении (кабинете) медицинской
профилактики или центре здоровья, при необходимости - назначение лекарственных
препаратов для медицинского применения в целях фармакологической коррекции
факторов риска проводится врачом-терапевтом. Подлежат диспансерному наблюдению
у врача (фельдшера) отделения (кабинета) медицинской профилактики.группа -
граждане с заболеваниями, требующими диспансерного наблюдения или оказания
специализированной, в том числе высокотехнологичной медицинской помощи, а также
граждане с подозрением на заболевание, требующее дополнительного обследования.
Такие граждане подлежат диспансерному наблюдению
врачом-терапевтом, другими врачами-специалистами с проведением лечебных,
реабилитационных и профилактических мероприятий. Гражданам, имеющим факторы
риска хронических неинфекционных заболеваний, проводится их коррекция в
отделении (кабинете) медицинской профилактики или центре здоровья.
. Основными критериями эффективности
диспансеризации взрослого населения являются:
охват диспансеризацией населения, находящегося
на медицинском обслуживании в медицинской организации;
уменьшение частоты выявления и регистрации
факторов риска развития хронических неинфекционных заболеваний среди граждан,
проходящих диспансеризацию;
уменьшение числа граждан с первично выявленными
заболеваниями на поздних стадиях их развития;
снижение инвалидности и смертности от
хронических неинфекционных заболеваний среди граждан, проходящих
диспансеризацию;
увеличение числа граждан, относящихся к I группе
здоровья, и уменьшение числа граждан, относящихся к II-IIIгруппам здоровья.
. В медицинской организации ведется учет
граждан, прошедших первый этап диспансеризации и прошедших второй этап
диспансеризации с регистрацией исследований, выполненных в рамках проведения
диспансеризации и исследований, выполненных ранее (по другому поводу вне рамок
диспансеризации) и учитываемых при диспансеризации, а также отказов граждан от
прохождения отдельных исследований в проводимой диспансеризации по форме и в
порядке утвержденном Минздравом России.
. Первый этап диспансеризации считается
законченным в случае выполнения не менее 85 % от объема обследования,
установленного для данного возраста и пола гражданина (с учетом исследований,
выполненных ранее вне рамок диспансеризации и отказов гражданина от прохождения
обследования).
Второй этап диспансеризации считается
законченным в случае выполнения исследований, осмотров врачами-специалистами и
профилактических мероприятий, указанных в пункте 2 настоящего Порядка,
необходимость проведения которых определена по результатам первого этапа
диспансеризации.
Выводы
. Анализ проблемы показал, что современные
требования к системе здравоохранения не могут быть удовлетворены без
информатизации системы здравоохранения на всех уровнях управления.
. Информационные технологии в здравоохранении
Российской Федерации повышают производительность труда и улучшают качество
работы. Организация эффективно действующих информационных обратных связей
является необходимой предпосылкой для совершенствования системы управления учреждением
и приводит к возможности принятия более обоснованных и действенных
управленческих решений.
. Информационная инфраструктура муниципальных
ЛПУ и используемое специализированное программное обеспечение недостаточно для
выполнения требований к информационному развитию системы здравоохранения.
Развиваются информационные технологии в здравоохранении Республики Бурятия. С
каждым годом внедряется все более передовые медицинские программы. С появлением
телемедицины в Бурятии стало возможно обеспечить консультации специалистов для
жителей районов.
. Паспорт здоровья составляется по результатам
диспансеризации, будет вестись персонифицированный учет и дальнейший
мониторинг, создание единой информационной базы, что облегчит работу
медицинским работникам.
Если же обобщить все сказанное выше, то можно
сказать, что лечебно-профилактическое учреждение становится системой управления
в реальном масштабе времени: реализуется формула эффективного управления,
заключающаяся в утверждении «информация в нужное время в нужном месте».
Список
использованной литературы
. Федеральный закон «Об информации,
информационных технологиях и о защите информации» : собрание законодательства
РФ, 2006, №31, ч. I, ст. 3448. М.: Ось-89, 2006. - 31 с. (Федеральный закон)
. Федеральный закон Российской
Федерации от 27 июля 2006 г. №152-ФЗ «О персональных данных» // Российская
газета. 2006. - 29 июля. - № 4131. - С. 6.
. Блюм В.С., Заболотский В.П.
Особенности обеспечения информационной безопасности в биологических системах.
Труды конференции «Информационная безопасность регионов России», СПб., 2005. C
71-77.
. Блюм В.С., Заболотский В.П.
Иммунная система и иммунокомпьютинг. Математическая морфология. Электронный
математический и медико-биологический журнал. (том 6 выпуск 4 2007).
зарегистрировано 29.01.2008 под номером 0420700004/0039.
. Ежова, Т.В. Информационные
технологии на службе здравоохранения /Т.В. Ежова, Н.Е. Ставская //
Здравоохранение Российской Федерации. 2009. -№3,- С. 30-34.
. Елманова, Т.В. Интегрированная
информационно-коммуникационная система поликлиники (практические рекомендации)
/ Т.В. Елманова, С.А. Берташ, С.Н. Пантелеев // Главврач. 2009. - №4. - С.
48-71.
. Здравоохранение будущего: вызовы
времени // Вопросы экономики и управления для руководителей здравоохранения.
2009. - №5. - С. 4-11.
. Ковалев В.П. Информационный аспект
повышения качества медицинского обслуживания населения // Вестник Тамбовского
Университета. - Том 16, вып. 2, 2011. - С. 550-553.
. Концепция развития здравоохранения
до 2020 г. [Электронный ресурс] / - СПб, [2010] - Режим доступа:
http://www.minzdravsoc.ru/, свободный. - Яз. Рус.
. Лисицин Ю.П. Общественное здоровье
и здравоохранение», учебник. Издательская группа «ГЭОТАР-Медиа», 2009.
. Лисицын Ю.П. Общественное здоровье
и здравоохранение: Учебник.- 2-е изд. - М.: ГЭОТАР-Медиа, 2010. - 512 с
. Медик В.А. Руководство к
практическим занятиям по общественному здоровью и здравоохранению, учебное
пособие. - М.: Профессинал, 2009. - . 298 с.
. Реформа системы здравоохранения и
лекарственного обеспечения в Российской Федерации [Электронный ресурс] / - СПб,
[2010] - Режим доступа: http://www.minzdravsoc.ru/, свободный. - Яз. Рус.
. Стратегия развития информационного
общества в Российской Федерации от 7 февраля 2008 г. № Пр-212// Российская
газета. 2008. - 16 февраля. - № 4591. - С. 16.
. Шляхто, Е.В. Проблемы качества
медицинской помощи и информационного обеспечения профессиональной деятельности
/ Е.В. Шляхто, И.А. Шевченко // Здравоохранение РФ. 2004. - №2. - С. 27-29.
. Электронный ресурс www.mednet.ru
. Электронный ресурс www.ttfoms.ru
.Электронный ресурс
www.rosminzdrav.ru
. Ю.Г. Элланский, И.О. Пакус/
Планирование и финансирование здравоохранения - 2005 г. Финансирование
здравоохранения: альтернативы для Европы. // Под ред. Моссиалос Э., Диксон А.,
Фигерас Ж., Кутцин Д./ Пер. с англ. - М.:Издательство «Весь Мир», 2002. 352 с.
. Юсупов Р.М., Заболотский В.П.
Научно-методологические основы информатизации. СПб.: Наука, 2000. 455 с.